
- •II степень - рот открывается на 1 см,
- •1.2. Лабораторные ляетоды
- •1.3. Цитология ран и гнойного экссудата
- •1.4. Цитологическое исследование слюны
- •1.5. Рентгенологическое исследование
- •1.6.Сиалография
- •39 Рис. 1.6.20. Сиалограмма здоровой околоушной железы. Прямая проекция.
- •1.7. Компьютерная томография
- •1.8. Термодиагностика
- •1.9. Лимфография
- •1. Ортогеническии и ортогнатический прикус является:
- •2.2. Средства для ингаляционного наркоза
- •2.3. Средства для неингаляционного наркоза
- •2.4. Общие сведения об иннервации челюстно - лицевой области
- •2.5. Инфильтрационное обезболивание
- •2.6. Проводниковое обезболивание
- •2.6.1. Периферическое проводниковое обезболивание
- •2.6.2. Центральное проводниковое обезболивание
- •2.7. Общие осложнения местной анестезии
- •2.8. Местные осложнения
- •0 Ишемия кожи
- •1. При проводниковой анестезии наблюдается блокада какого вида чувствительности ?:
- •41. Тримекаин можно применять при:
- •142 Кетамин можно ли смешивать с барбитуратами ?
- •155 Поднижнечелюстнои, подъязычный и ушной ганглии связаны с какой ветвью тройничного нерва?
- •296. Подскуловои путь мандибулярной анестезии по и.В. Бердюк:
- •298. Кто из авторов предложил позадичелюстной путь мандибулярной анестезии ?.
- •3.1. Показания и противопоказания к удалению зубов
- •0 Показания к удалению зуба
- •3.2. Методика удаления зубов
- •117 Рис. 3.2.4. Щипцы для удаления резцов и премоляров на нижней челюсти.
- •3.3. Особенности удаления отдельных групп зубов
- •3 Удаление зубов
- •3 3 Особенности удаления отдельных групп зубов
- •3 3 Особенности удаления отдельных групп зубов
- •3. Удаление зубов
- •0 Уход за раной после удаления зуба
- •3 3 Особенности удаления отдельных групп зубов
- •3.4. Местные осложнения, возникающие во время удаления зуба
- •0 Перелом нижней челюсти
- •3 Удаление зубов
- •0 Отлом участка альвеолярного отростка
- •0 Отлом бугра верхней челюсти
- •3 4 Местные осложнения возникающие во время удаления зуба
- •0Х) Проталкивание зуба или его корня в мягкие ткани
- •3 Удаление зубов
- •3. Удаление зубов
- •3 4 Местные осложнения, возникающее во время удаления зуба
- •3.5. Местные осложнения, возникающие после удаления зуба
- •0 Кровотечение
- •3. Удаление зубов
- •0 Локальные способы гемостаза
- •3 5 Местные осложнения, возникающие после удаления зуба
- •5 Раз в день (суточная доза - 10-15 граммов) в течение 6-8 дней. Внутривенно вводят 5% рас-
- •3 Удаление зубов
- •0 Общие способы гемостаза
- •0 Профилактика
- •0 Особенности лечения больных с гемофилией
- •3 5 Местные осложнения, возникающие после удаления зуба
- •VIII и IX в крови больных от 0 до у/о.
- •IX в крови больных от 5,1 до 10%
- •VIII или IX на весь период лечения
- •3 Удаление зубов
- •0 Альвеолит
- •1981; Wolf, Schneider, 1984).
- •16,4%), И 4-х зубов (у 22,6%), а на нижней челюсти - после удаления 8-х (у 33,2%), 7-х (у 22,1%),
- •3 5 Местные осложнения, возникающие после удаления зуба
- •1965; Ю.И. Вернадский, 1970; в.Е. Жабин, 197; ю.В. Дяченко, 1982).
- •1969). С помощью кожных проб с микробными аллергенами, а также лабораторных тестов мы
- •3 Удаление зубов
- •3 5 Местные осложнения, возникающие после удаления зуба
- •1973; Я.М. Биберман, 1975). После промывания лунки теплым раствором антисептика и удале-
- •50% Раствором димексида с оксациллина натриевой солью (40% линимент димексида).
- •3 Удаление зубов
- •3 5 Местные осложнения, возникающие после удаления зуба
- •1.Показания к плановому удалению зуба ?:
- •29. Каким методом нужно проводить удаление корня
- •22,8%, То к 1946-1950 гг она приблизилась к нулю (в.И Стручков, 1967) и в настоящее время
- •1959; А.Е. Верлоцкий, 1960; т.И. Фроловская, 1970; в.М. Уваров, 1971; в.И. Лукьяненко. 1976).
- •1. Острый: а) серозный, б) гнойный;
- •2. Хронический: а) гранулирующий, б) гранулематозный, в) фиброзный;
- •3. Обострившийся хронический.
- •4 Характеристика острых неспецифических воспалительных процессов
- •1985, 1994, А а Тимофеев, 1989, 1995) Лишь в 4-10% случаев микроорганизмы могут быть за-
- •4 Характеристика острых неспецифических воспалительных процессов
- •1. Челюстей:
- •9,5% Больных при первичных посевах гнойного экссудата и бактериоскопическом исследовании
- •4 Характеристика острых неспецифических воспалительных процессов
- •58,8% (Ю.В Дяченко.1981) Изучен уровень обсемененности микроорганизмами воспалитель-
- •4 Характеристика острых неспецифических воспалительных процессов
- •56,7%, Анаэробы - 8,8%), так и в ассоциациях - 32,5% (только аэробов - 20,0%, только анаэро-
- •4 Характеристика острых неспецифических воспалительных процессов
- •26 Шт. На 100 подсчитанных клеток в мазке) указывает на то, что гнойник происходит из лимфа-
- •4 Характеристика острых неспецифических воспалительных процессов
- •1. Острый периодонтит:
- •2. Хронический периодонтит:
- •3. Хронический периодонтит в стадии обострения.
- •5. Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •50Донтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •11*109 /Л в формуле крови наблюдалось увеличение числа нейтрофильных гранулоцитов
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.2. Периостит
- •1,7%, Пародонтит - у 1,7% больных. Заболевание чаще развивается после травматической
- •5 2 Периостит
- •1982). В возникновении острого одонтогенного периостита челюстей основным пред-
- •38"С. У 44% - от 38,1°с и выше
- •5 Одонтогенные воспалительные заболевания челюстей
- •76%) И их палочкоядерных форм (8-20%). Количество эозинофильных лейкоцитов может сни-
- •52 Периостит
- •5. Одонтогенные воспалительные заболевания челюстей
- •5 2 Периостит
- •5 Одонтогенные воспалительные заболевания челюстей
- •I очного костного образования на подлежащем кортикальном слое кости обнаруживаются
- •5 2 Периостт
- •5.3. Остеомиелит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 Одонтогенные воспалительные заболевания челюстей
- •37 До 38°с. Нормальная температура тела в острый период одонтогенного остеомиелита на-
- •30"10 /Л Появляются молодые формы неитрофильных гранулоцитов (миелоциты юные па-
- •17 Мм/ч у большинства из них находится в пределах от 15 до 40 мм/ч Наиболее грозным в
- •5 Одонгогенные воспалительные заболевания чьлюстеи
- •5 3 Остеомиелит
- •5 3 Остеомиелит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 3 Остеомиелит
- •5.4. Особенности остеомиелита челюсти у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.4. Особенности остеомиелита у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.4. Особенности остеомиелита у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.4. Особенности остеомиелита у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.5. Особенности течения одонтогенного остеомиелита у людей
- •5 5 Особенности течения одонтогенного остеомиелита у людей пожилого возраста
- •1. Периодонтит - это:
- •13. Припухлость мягких тканей при остром серозном
- •23. Симптоматика острого гнойного периодонтита:
- •24. Симптоматика хронического гранулематозного
- •25. Размеры гранулемы не превышают:
- •2. Какой термин не относится к синониму
- •22. Чем можно объяснить почти полное отсутствие
- •63. Тактика лечения одонтогеиного остеомиелита в
- •64. Патогномоничные симптомы острого
- •65. Перед проведением секвестрэктомии на верхней
- •6. Одонтогенное воспаление верхнечелюстной пазухи ( гайморит)
- •1. В какие сроки у эмбриона человека появляется верхнечелюстная пазуха ?:
- •7.2. Осложнения, связанные с затрудненным прорезыванием зуба мудрости (перикоронит)
- •I. Воспалительные процессы, распространяющиеся 1. Острый перикоронит:
- •1. Осложнения, характеризующиеся преимущественным вовлечением в воспалительный процесс мягких тканей, покрывающих и окружающих зуб (острые и хронические рецидивирующие перикорониты).
- •2. Рецидивирующий хронический. II. Прочие осложнения
- •1. Какое заболевание не относится к затрудненному прорезыванию зуба мудрости ?:
- •1. Неодонтогенная гранулема развивается при:
- •9.1. Диагностика гнойно - воспалительных заболеваний мягких тканей
- •9.2. Лимфаденит
- •9.3. Воспалительный инфильтрат
- •9.4. Абсцессы и флегмоны
- •0 Абсцессы и флегмоны скуловой области
- •0 Флегмоны глазницы
- •0 Абсцессы челюстно- язычного желобка
- •1. Температурная реакция при острых формах периоститов и остеомиелитов челюстей:
- •50. В каком возрасте у детей наиболее часто встречаются лимфадениты ?:
- •66. При лимфолейкозе наблюдается:
- •85. Какой отдел окологлоточного пространства сообщается с крылонёбной ямкой ?:
- •93. При флегмоне дна полости рта резкому обезвоживанию организма способствует:
- •I. Неосложненные формы фурункулов и карбункулов.
- •II. Рецидивирующие фурункулы.
- •10.2. Рожистое воспаление
- •10.3. Сибирская язва
- •10.4. Нома
- •1. Фурункул - это: 2. Возбудителем фурункулов и карбункулов
- •3. В каком возрасте наиболее часто встречаются фурункулы и карбункулы ?:
- •22. Для какого заболевания характерна
- •11.2. Антибактериальная терапия
- •11.3.Дезинтоксикационное и общеукрепляющее лечение
- •11.4. Иммунотерапия
- •11.5. Физиотерапия
- •11.6. Профилактика гнойно-воспалительных заболеваний
- •1. Внутриротовые разрезы (при вскрытии гнойников) у детей делают:
- •6. Первичный шов • это;
- •7. Вторичный ранний шов • это:
- •9. Показания к наложению первичных швов.
- •44. Атермическая доза эп увч назначается:
- •45. При назначении термической дозы
- •46. Эп увч как воздействует на гранулирующую рану ?:
- •12.2. Медиастинит
- •12.3. Сепсис
- •1. Эндофлебит не развивается при:
- •34. Гематомы в мягких тканях могут ли снизить критический уровень бактериальной обсемененности ?:
- •35. Местные механические факторы (проколы мягких тканей иглой и др.) могут ли изменить критический уровень бактериальной обсемененности ?:
- •36. Снижение реактивности организма может ли изменить критический уровень бактериальной обсемененности ?:
- •13.1. Туберкулез
- •13.2. Актиномикоз
- •13.3. Сифилис
- •1. Могут ли микобактерии бычьего вида быть
- •35. Схема проведения метода лечения актиномикозл по Сутеевой т.Г.:
- •37. Схема лечения актиномикоза по АснинуД.И.
- •38. Реинфекция - это'
- •39. Суперинфекция - это
- •40. Инкубационный период для первичного сифилиса составляет:
1. В какие сроки у эмбриона человека появляется верхнечелюстная пазуха ?:
- в 1-й месяц эмбриональной жизни плода. + в конце 2-го - начале 3-го месяца эмбриональной жизни плода,
- с 3-го по 4-и месяц жизни плода,
- с 4 го по 6 и месяц жизни эмбриона,
- к концу 8-го месяца жизни эмбриона
2. Нижняя граница верхнечелюстной пазухи располагается у новорожденных:
- ниже дна носовой полости на 5 мм ~ ниже дна носовой полости на 3 мм,
- на уровне дна носовой полости,
- выше дна носовой полости на 3 мм + выше дна носовой полости на 5 мм
3. Объем верхнечелюстной пазухи у новорожденного:
~ 0,05 см3, +0,15 см3,
- 0,5 см3,
-1,0см3
- 1,5 см3
4. Объем верхнечелюстной пазухи у 3-х летнего ребенка:
-0,15см3,
- 0,5 см3
-1,0см3 +1.5 см3
- 2,0 см3
5. К какому возрасту ребенка размеры
верхнечелюстной пазухи приближаются к размерам взрослого человека:
-1 году
220
- 3 годам,
- 6 годам
-10 годам,
- 15 годам
6. В каком возрасте нижняя граница
верхнечелюстнои пазухи лежит на одном уровне с дном полости носа ?:
- 1 году,
- 3 годам, + 6 годам, ~ 10 годам,
-15 годам
7. В каком возрасте нижняя граница
верхнечелюстной пазухи лежит ниже уровня дна полости носа ?:
-1 году,
- 3 годам,
- 6 годам,
-<• 10 годам,
-15 годам
8. Объем верхнечелюстной пазухи в среднем составляет у взрослого человека:
- 1-2 см3,
- 5-6 см3
- 7-8 см3,
- 8-9 см3, +10-12 см3
9. Пневматический тип верхнечелюстной пазухи • это:
+ чрезмерно развитая пазуха, когда она может распространяться даже в отростки верхнечелюстнои кости,
- малые размеры верхнечелюстнои пазухи
iu. niuiyi ни милиры верхней челюсти вызывать воспаление в верхнечелюстнои пазухе ?:
-- нет, не могут,
-- могут, но очень редко, + могут, довольно часто
11. Может ли встречаться асимметрия пазух, т.е. одна лневматизирована, другая - склеротический тип ?:
- да, очень часто;
- нет. такого не бывает;
+ встречается очень редко.
12. Каким эпителием выстлана верхнечелюстная пазуха у взрослых ?:
~ плоским неороговевающим,
- плоским ороговевшим,
+ многослойным мерцательным:
- цилиндрическим;
- кубическим.
13. Хирургические вмешательства на альвеолярном отростке могут ли вызвать или обострить течение гайморита ?:
- нет, такого не бывает,
- может, но очень редко;
+ может, довольно часто.
14. Одонтогенный гайморит у детей при воспалении в области премоляров и моляров верхней челюсти встречается:
- очень часто;
- довольно часто;
- редко.
15. Кто предложил разделить одонтогенный гайморит на токсический и инфекционный ?:
~ Г.Н Марченко;
- М. Азимов:
+ И Г. Лукомский;
~ В.Т. Пальчун и соавторы
16. Кто предложил классифицировать гайморит на основании патологоанатомических изменений ?:
- И.Г. Лукомский;
+ М. Азимов: В.Е. Щегольский:
- Г.Н. Марченко:
- В.Т. Пальчун и соавторы.
17. Кто предложил выделять две формы
одонтогенных воспалений верхнечелюстных пазух: открытую и закрытую ?:
- В.Е. Щегольский:
- М. Азимов;
+ Г.Н. Марченко;
- В.Т. Пальчун и соавторы:
- И. Г. Лукомский.
18. Какой один из наиболее частых симптомов острого гайморита ?:
- иррадиация болей по ходу ветвей тройничного нерва:
+ боль, чувство тяжести, давления и напряжения в соответствующей половине лица:
- выделение гноя или слизи из соответствующей половины носа.
19. При остром гайморите какая часть лица чаще всего припухает ?:
- нижнее веко;
- подглазничная область:
+ щечная область:
- скуловая область.
20. При изучении рентгенограмм следует проводить сравнение пневматизации верхнечелюстных пазух с:
- лобными пазухами;
- решетчатым лабиринтом;
- орбитами:
~ носовой полостью.
21. При остром гайморите имеется повышение инфракрасного излучения в области патологического очага на:
- o.s-c;
- 0,5-1,0°С;
+1,5-2,5°С;
- 3.0-4,0°С;
- не отмечается повышения
22. Пункция верхнечелюстной пазухи проводится через:
- нижний носовой ход, ~ средний носовой ход.
- верхний носовой ход
23. На сколько сантиметров нужно отступить кзади от переднего края нижней носовой раковины при проведении пункции верхнечелюстной пазухи ?:
- 0,5 см;
-1,0-1,5 см;
+ 2,0-2,5 см:
- 3,0-3,5 см,
- 4.0-4,5 см
24. Лечение острого серозного одонтогенного гайморита:
- удалить причинный зуб, вскрыть гайморовую пазуху проведение гайморотомии:
+ устранить источник инфекции (причинный зуб), назначение сосудосуживающих препаратов, СВЧ или УВЧ.
- зуб в острой фазе воспаления не удалять, назначить сосудосуживающие препараты, СВЧ или УВЧ
25. Воспалительный процесс из верхнечелюстной пазухи не переходит на:
- подвисочную ямку:
- крылонёбную ямку;
- щечную область:
+ крыло- челюстное пространство;
- орбиту;
- лобную и решетчатую пазуху.
26. Клиническая симптоматика хронического одонтогенного гайморита:
- чувство тяжести, заложенность соответствующей половины носа,
- гнойное выделение из соответствующей половины носа. нередко зловонное,
- боли в области соответствующей верхнечелюстной пазухи, иррадиация по ходу ветвей тройничного нерва. чувство тяжести в верхней челюсти,
+ гноевыделение из соответствующей половины носа. чувство тяжести в половине головы, повышение температуры тела, нарушение сна, снижение работоспособности
27. Может ли наблюдаться сообщение
верхнечелюстной пазухи с полостью рта при отсутствии воспаления слизистой оболочки ?:
- нет, не может;
+ может
28. Особенность одонтогенного гайморита:
~ чаще имеет острое течение, + чаще имеет первично- хроническое течение,
- обязательно имеется чувство тяжести в верхней челюсти:
~ обязательно имеется гноевыделение из соответствующей половины носа.
29. Какие стенки верхнечелюстной пазухи
преимущественно поражаются при одонтогенном хроническом гайморите ?:
~ медиальная,передняя и верхняя:
- задняя, нижняя и верхняя:
- нижняя,передняя и наружная:
- нижняя.передняя и медиальная:
- задняя,передняя и нижняя;
- наружная,передняя и верхняя.
30. Какая стенка верхнечелюстной пазухи
преимущественно поражается при одонтогенном остеомиелите ?:
- нижняя и медиальная:
+ нижняя и наружная:
- наружная и верхняя;
- наружная и медиальная;
~ нижняя и верхняя, ~ задняя и верхняя;
- нижняя и задняя
221
6 ОДОНТОГЕННОЕ ВОСПАЛЕНИЕ ВЕРХНЕЧЕЛЮСТНОИ ПАЗУХИ ( ГАЙМОРИТ )
31. Одонтогенныи хронический гайморит чаще имеет характер'
-- разлитой
* ограниченный
32 Что нехарактерно для одонтогенного гайморита ?.
- односторонность поражения, + разлитой характер,
— наличие причинного зуба,
— наличие перфорационного отверстия в области дна верхнечелюстнои пазухи,
— локализация в области дна, передней и латеральной стенки,
— выделение гнойного содержимого в полость рта
33. Что не является характерным для риногенного гайморита:
- двухсторонность поражения,
- разлитой характер,
- отсутствие причинного зуба,
- гноевыделение из соответствующей половины носа + локализация в области дна передней и наружной стенки верхнечелюстной пазухи
34. Чем проводится контрастное
рентгенографическое исследование верхнечелюстных пазух ?:
- верографином + иодолиполом
- кардиотраст
— уротраст
35. Что не является характерным для аллергического гайморита ?:
— протекает продолжительно, ~ частые обострения
— сезонность заболевания,
- обильные выделения жидкого экссудата из носа + отсутствие отека и синюшности слизистой оболочки носа
- отсутствие связи с "причинным" зубом
36. Что такое "валик Гербера" ?:
- деформация костной стенки со стороны преддверия полости рта,
* деформация костной стенки (выбухание) в нижнем ко сом ходе
— деформация нижней челюсти в ретромолярнои области
— искривление носовой перегородки в нижнем ее отделе
37. Истинные кисты верхнечелюстной пазухи:
- радикулярные + ретенционные,
- лимфангиэктатические
- резидуальные
- поднадкостничные
38. Ложные кисты верхнечелюстнои пазухи:
— радикулярные
— реэидуальные
+ лимфангиэктатические
— ретенционные
— поднадкостничные,
— посттравматические
39. Истинные кисты верхнечелюстных пазух возникают:
+ вследствие обтурации выводных протоков трубчато-альвеолярных желез слизистой оболочки,
- в результате внутритканевого отека, растяжения лимфатических сосудов с последующим их превращением в кисту «
40. По какому рентгенснимку можно проводить
дифференциальную диагностику ретенционных и радикулярных кист верхнечелюстных пазух ?:
" боковой снимок,
+ прицельному,
~ обзорный верхней челюсти
41. Встречаются ли риноодонтогениые гаймориты ?•
— нет не встречаются
— встречаются в 50% случаев всех гайморитов
— встречаются в 20-30% случаев всех гайморитов + встречаются в 8% случаев всех гайморитов
42. Что не является характерным для
злокачественной опухоли верхней челюсти ?:
— боли носят упорный характер
— ихорозныи запах отделяемого из носа ~ наличие в отделяемом примесей крови + наличие причинного зуба,
— носовые кровотечения,
— консервативное лечение не дает эффекта
43. Острый одонтогенныи серозный гайморит лечится:
— удаление причинного зуба,
+ удаление причинного зуба, сосудосуживающие и физиотерапевтические средства,
— гаиморотомия
44. Лечение острого гнойного одонтогенного гайморита:
~ пункция верхнечелюстнои пазухи,
— удаление причинного зуба пункция верхнечелюстнои пазухи, симптоматическое лечение
— гаиморотомия,
~ удаление причинного зуба, назначение сосудосуживающих и физиотерапевтических средств
45. Лечение хронического одонтогенного гайморита:
— удаление причинного зуба, симптоматическое лечение
— пункция гайморовой пазухи и удаление причинного зуба, + удаление причинного зуба, гаиморотомия
— гаиморотомия
46. Свищ верхнечелюстной пазухи - это:
— сообщение с полостью рта через лунку удаленного зуба, которое функционирует до 7-10 дней
+ сообщение с полостью рта через лунку удаленного зуба, которое функционирует более 10 дней
~ сообщение с полостью рта которое появилось после операции гаиморотомии с местной пластикой свища
47. Соустьем верхнечелюстной пазухи считается:
+ сообщение с полостью рта через лунку удаленного зу ба, которое функционирует до 7-10 дней
— сообщение с полостью рта через лунку удаленного зуба. которое функционирует более 10 дней
— сообщение с полостью рта которое появилось после операции гаиморотомии с местной пластикой свища
48. Вторичный свищ верхнечелюстнои пазухи • это:
— сообщение с полостью рта через лунку удаленного зуба, которое функционирует до 7-10 дней
— сообщение с полостью рта через лунку удаленного зу
ба, которое функционирует более 10 дней + сообщение с полостью рта которое появилось после
операции гаиморотомии с местной пластикой свища
49. Если на 2-3 день после операции гаиморотомии с местной пластикой свища отделяемое из пазухи прекращается, то необходимо:
+ промыть верхнечелюстную пазуху через нижний носовой ход
— повторная гаиморотомия
— тампонировать верхнечелюстную пазуху
50. Наиболее часто ороантральное сообщение закрывается путем использования слизисто-надкостничного лоскута, взятого с:
— неба на ножке,
+ вестибулярной поверхности альвеолярного отростка
— путем перемещения слизисто- надкостничного лоскута с дистального отдела альвеолярного отростка
— с подвижной части переходной складки вестибулярной поверхности альвеолярного отростка на ножке основанием обращенной в сторону бугра верхней челюсти
222
А А Тимофеев Руководство по челюстно лицевой хирургии и хирургической стоматологии том 1
7. ЗАТРУДНЕННОЕ ПРОРЕЗЫВАНИЕ ЗУБОВ МУДРОСТИ
7 1 ЗАДЕРЖКА ПРОРЕЗЫВАНИЯ ( РЕТЕНЦИЯ ) И СМЕЩЕНИЕ ( ДИСТОПИЯ ) ЗУБА223" 72 ОСЛОЖНЕНИЯ СВЯЗАННЫЕ С ЗАТРУДНЕННЫМ ПРОРЕЗЫВАНИЕМ ЗУБА
МУДРОСТИ ( ПЕРИКОРОНИТ )____________________________________227
Известно что нарушения прорезывания зубов мудрости включает следующие заболевания
• 1) задержку сроков прорезывания нормально сформировавшегося зуба (полную и неполную ретенцию)
• 2) смещение или аномалию положения зуба (дистопию)
• 3) осложнения связанные с затрудненным прорезыванием зуба (перикоронит)
7.1. ЗАДЕРЖКА ПРОРЕЗЫВАНИЯ ( РЕТЕНЦИЯ ) И СМЕЩЕНИЕ ( ДИСТОПИЯ ) ЗУБА
Ретенция зуба ( retentio dentis, лат retentio - удерживание задерживание син задержка зуба ) - задержка сроков прорезывания нормально сформировавшегося постоянного зуба
Полная ретенция - это когда непрорезавшийгя зуб полностью находится в костной ткани Ретенцию зуба можно разделить на 3 степени
/ степень - толщина костной ткани от коронки ретенированного зуба до альвеолярного края (рентгенологически) не превышает 1 мм
// степень - толщина костной ткани над ретенированным зубом от 1 до 3 мм
/// степень - толщина кости над зубом превышает 3 мм
Полуретенированныи зуб - неполное прорезывание зуба через костную ткань челюсти или слизистую оболочку
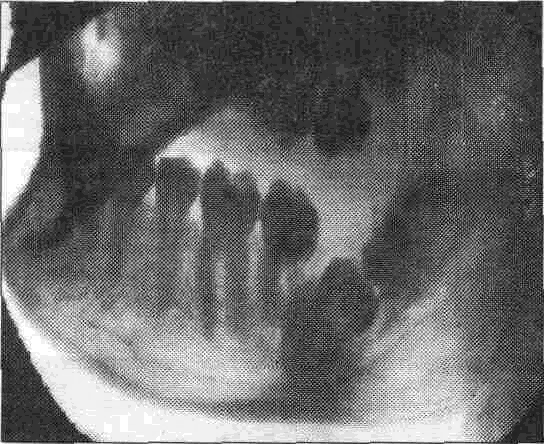
Рис. 7.1.1. Боковая рентгенограмма нижней челюсти. Имеется сверхкомплектный зуб.
Ретенированные зубы наблюдаются при прорезывании постоянных зубов чаще верхних клыков нижних зу бов мудрости, вторых нижних малых коренных зубов, реже - верхних малых коренных зубов и верхних зубов муд рости
Дистопированными чаще бывают нижние зубы мудрости реже - верхние клыки и зубы мудрости а также верхние и нижние премоляры Дистопия на верхней челюсти отмечается в сторону преддверия рта в собственно полость рта на твердое небо в сторону передней стенки и скулового отростка верхнечелюстной кости На нижней челюсти - в сторону преддверия рта в сторону тела угла и ветви нижней челюсти
В зависимости от расположения ретенированного нижнего зуба мудрости (рис 7 1 2-7 1 6) принято различать следующие его положения ( Горзов И П 1975 Магид Е А .Шейнберг В М 1981)
1) вертикальное - ось зуба расположена параллельно оси второго моляра (рис 712)
2) горизонтальное - ось зуба расположена перпендикулярно к оси второго моляра (рис 713)
3) медиально- косое - ось зуба мудрости наклонена к оси второго моляра (рис 714)
4) дистально- косое - ось зуба мудрости наклонена под острым углом к переднему краю ветви нижней челюсти (рис 7 1 5),
5) язычно- косое (язычное) - ось зуба мудрости наклонена в язычную сторону
6) щечно- косое (щечное) - ось зуба мудрости наклонена в щечную сторону
7) комбинированное - сочетание предыдущих положений (рис 716)
223
7. ЗАТРУДНЕННОЕ ПРОРЕЗЫВАНИЕ ЗУБОВ МУДРОСТИ
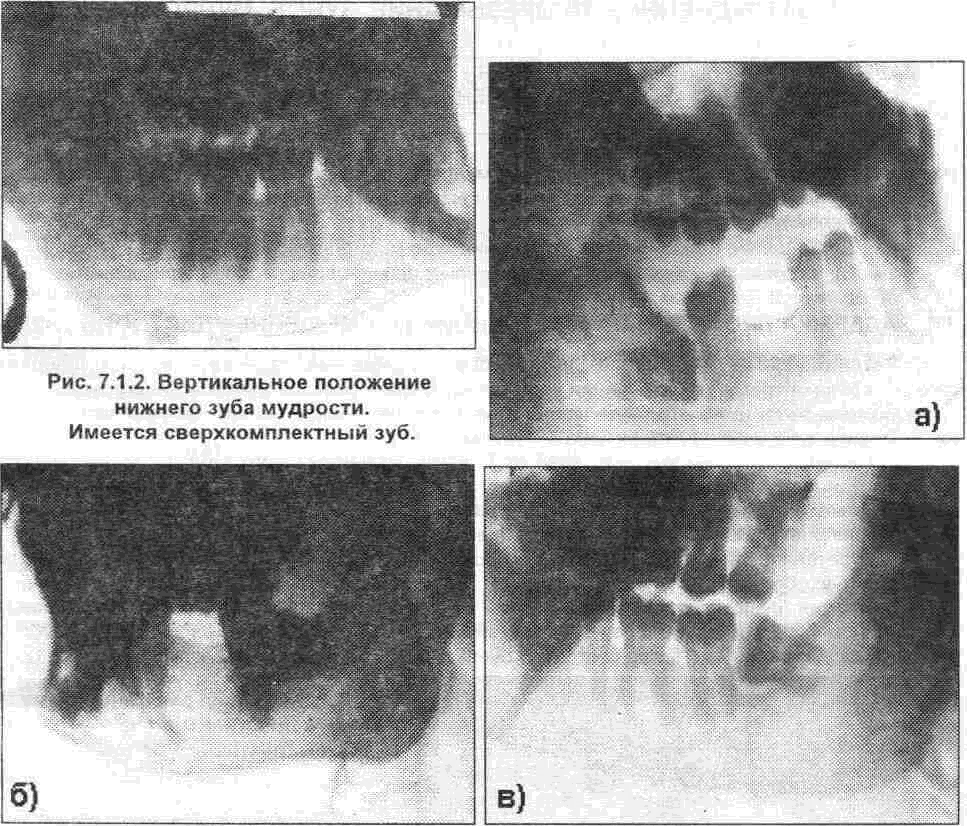
Рис. 7.1.3 (а,б,в). Горизонтальное положение нижнего зуба мудрости.
На основании анализа клинического материала клиники челюстно- лицевой хирургии КМАПО (Украинского центра челюстно- лицевой хирургии), полученного при рентгенологическом обследовании 465 человек (20- летнее наблюдение) мы отметили, что вертикальное положение нижнего зуба мудрости наблюдается в 40% случаев, горизонтальное - в 9%, меди-ально- косое - в 21%, дистально- косое - в 5%, язычное - в 11%, щечное - в 14%.
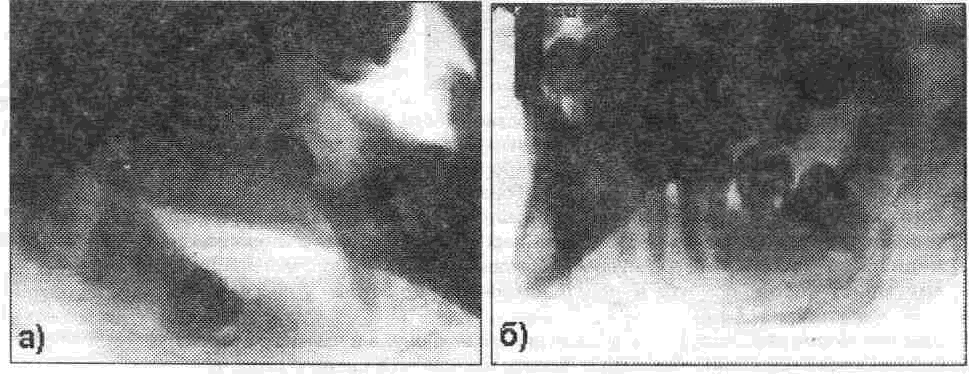
Рис. 7.1.4 (а,б). Медиально- косое положение нижнего зуба мудрости.
224
7 1 Задержка прорезывания ( ретенция ) и смещение ( дистопия ) зуба
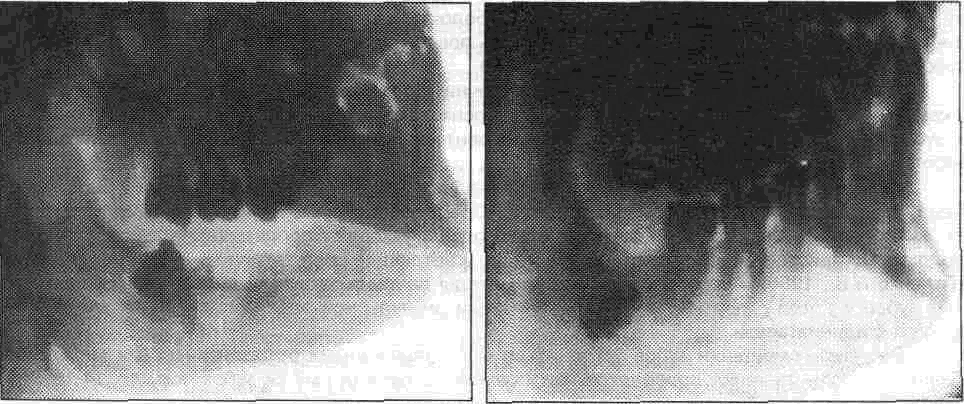
Рис. 7.1.5. Дистально- косое положение нижнего зуба мудрости.
Рис. 7.1.6. Комбинированное положение нижнего зуба мудрости.
Клиническая картина ретенированного и дистопированного зуба характеризуется бес симптомным течением Такой зуб часто обнаруживается случайно при рентгенологическом исследовании
На ретенцию указывает отсутствие одного из постоянных зубов в альвеолярной дуге и из анамнеза удается установить, что данный зуб ранее не был удален Во время обследования полости рта на альвеолярном отростке, в области ретенированного зуба, удается прощупать небольшое утолщение (выпячивание кости), которое не имеет резких границ Иногда можно четко определить контуры зуба или его части по выпячиванию ограниченного участка кости На месте ретенированного зуба может находиться молочный зуб или это место частично или полностью занимают соседние зубы (т е происходит смещение соседних зубов) Ретенированные и дистопированные зубы (рис 339-3310) могут являться источником рецидивирующих воспалительных процессов и развития фолликулярных кист с соответствующей клинической симптоматикой Данные зубы вызывают невриты и невралгии в результате давления их на нервные волокна и окончания
Рис. 7.1.7. Боковая рентгенограмма нижней челюсти. Положение в челюсти полуретенированного зуба.
Полуретенированный зуб характеризуется появлением через слизистую оболочку прорезывающейся части коронки зуба на каком-либо участке альвеолярного отростка челюсти В ре-225
7 ЗАТРУДНЕННОЕ ПРОРЕЗЫВАНИЕ ЗУБОВ МУДРОСТИ
зультате постоянной травмы (с одной стороны с прорезывающимся зубом, с другой - зубом- антагонистом) возникает воспаление слизистой оболочки, которое окружает зуб. Коронка полуре-тенированного зуба своими буграми может быть повернута в сторону второго моляра, ветви челюсти, язычную или щечную сторону (рис. 7.1.7).
При помощи рентгенограммы удается уточнить локализацию и положение зуба в исследуемой челюсти, толщину костной ткани над коронковой частью и его смещение по отношению к зубному ряду. Нужно сделать прицельную рентгенографию зуба, боковую рентгенограмму нижней челюсти или ортопантомограмму
Лечение. Известно, что скорость прорезывания зубов в эксперименте может быть изменена введением вегетотропных препаратов. Средства, которые стимулируют вегетативную нервную систему, особенно ее симпатический отдел, ускоряют прорезывание зубов. Противоположным действием обладают препараты, угнетающие вегетативную нервную систему (Галенко В.В., 1986). Автором разработаны методы лечения задержки прорезывания постоянных зубов у детей с применением гальванизации, импульсной электростимуляции и электрофореза с адреналином.
Все виды смещения зубов устраняться могут различными ортодонтическими методами. Данные методы лечения проводятся, как правило, в период смены зубов, т.е. до 14-15 лет Эффект использования ортодонтического лечения непостоянен.
Прежде, чем избрать способ лечения затрудненного прорезывания зуба, необходимо решить вопрос о его судьбе в каждом конкретном случае.
При правильном положении и наличии места в челюсти следует проводить лечение с сохранением зуба. Что касается нижнего зуба мудрости, то следует знать, что для нормального его прорезывания необходимо, чтобы ретромолярное пространство, т.е расстояние от заднего края второго нижнего моляра до переднего края ветви нижней челюсти, должно быть не менее 15 мм. Расстояние от заднего края коронки зуба мудрости до переднего края ветви нижней челюсти, для нормального прорезывания должно быть не менее 5 мм. По мнению И.П. Горзова (1975), при затрудненном прорезывании нижнего зуба мудрости ретромолярное расстояние составляет около 11 мм, а расстояние между задним краем коронки зуба мудрости и передним краем ветви челюсти - около 1 мм.
При обследовании больного следует обратить внимание на следующие моменты.
• состояние мягких тканей, окружающих зуб,
• положение нижнего зуба мудрости (или другого ретенированного, дистопированного зуба),
• состояние рядом стоящих зубов,
• состояние зуба- антагониста;
• состояние костной ткани
Состояние мягких тканей, окружающих зуб. Нужно обратить внимание на цвет слизистой оболочки (гиперемию, цианотичность, анемичность), границу изменения цвета, наличие инфильтрата и флюктуации, состояние капюшона, а также характер экссудата, выделяемого из- под него.
Положение нижнего зуба мудрости. Как уже ранее было сказано, различают следующие положения зуба мудрости: вертикальное, горизонтальное, медиально- косое, дистально-косое, язычное, щечное, комбинированное
Состояние рядом стоящих зубов. При значительном разрушении коронковой части второго и первого нижнего моляра нет необходимости в их сохранении, т.к. это может способствовать сохранению нижнего зуба мудрости при вертикальном его положении. То же самое относится и к другим зубам, т.е. удаление рядом стоящего разрушенного зуба может обеспечить сохранение дистопированного или полуретенированного зуба. Особенно это важно проводить в определенном возрасте пациента (с 15-20 лет).
При горизонтальном (медиально- косом) расположении нижнего зуба мудрости последний может упираться в рядом расположенный второй моляр и в нем возникает дефект цемента корня зуба (на вид --грязно- серого цвета).
Если корень второго моляра оголен более, чем на одну треть, то необходимо его удалять
• вместе с ретенированным зубом мудрости. В случае сохранения второго моляра послеоперационный дефект сохраняется длительное время, приводя к рецидивирующему воспалению и развитию кист челюстей.
Состояние зуба- антагониста. Травма слизистой оболочки (капюшона) зубом- антагонистом значительно ухудшает условия прорезывания зуба и отягощает течение воспалительного процесса в окружающих мягких тканях, что требует изготовление разобщающей прикус кап-пы. В практической деятельности врачу очень часто приходится пользоваться кусочком резиновой трубки для разобщения прикуса. Это устраняет травму и снижает активность воспалительного процесса.
226
7 1 Задержка прорезывания ( ретенция ) и смещение ( дистопия ) зуба
Состояние костной ткани. После проведения рентгенографического исследования удается оценить состояние костной ткани вокруг ретенированного зуба мудрости (или другого зуба). Наличие костного кармана (полулунного разрежения) позади коронки нижнего зуба мудрости более 2 мм указывает, что здесь имеется источник хронического инфицирования и возможности развития пародонтальных кист, что требует удаления зуба мудрости.
Методика атипичного удаления ретенированных и дистопированных зубов подробно рассмотрена в главе 3 данного руководства.
