
- •II степень - рот открывается на 1 см,
- •1.2. Лабораторные ляетоды
- •1.3. Цитология ран и гнойного экссудата
- •1.4. Цитологическое исследование слюны
- •1.5. Рентгенологическое исследование
- •1.6.Сиалография
- •39 Рис. 1.6.20. Сиалограмма здоровой околоушной железы. Прямая проекция.
- •1.7. Компьютерная томография
- •1.8. Термодиагностика
- •1.9. Лимфография
- •1. Ортогеническии и ортогнатический прикус является:
- •2.2. Средства для ингаляционного наркоза
- •2.3. Средства для неингаляционного наркоза
- •2.4. Общие сведения об иннервации челюстно - лицевой области
- •2.5. Инфильтрационное обезболивание
- •2.6. Проводниковое обезболивание
- •2.6.1. Периферическое проводниковое обезболивание
- •2.6.2. Центральное проводниковое обезболивание
- •2.7. Общие осложнения местной анестезии
- •2.8. Местные осложнения
- •0 Ишемия кожи
- •1. При проводниковой анестезии наблюдается блокада какого вида чувствительности ?:
- •41. Тримекаин можно применять при:
- •142 Кетамин можно ли смешивать с барбитуратами ?
- •155 Поднижнечелюстнои, подъязычный и ушной ганглии связаны с какой ветвью тройничного нерва?
- •296. Подскуловои путь мандибулярной анестезии по и.В. Бердюк:
- •298. Кто из авторов предложил позадичелюстной путь мандибулярной анестезии ?.
- •3.1. Показания и противопоказания к удалению зубов
- •0 Показания к удалению зуба
- •3.2. Методика удаления зубов
- •117 Рис. 3.2.4. Щипцы для удаления резцов и премоляров на нижней челюсти.
- •3.3. Особенности удаления отдельных групп зубов
- •3 Удаление зубов
- •3 3 Особенности удаления отдельных групп зубов
- •3 3 Особенности удаления отдельных групп зубов
- •3. Удаление зубов
- •0 Уход за раной после удаления зуба
- •3 3 Особенности удаления отдельных групп зубов
- •3.4. Местные осложнения, возникающие во время удаления зуба
- •0 Перелом нижней челюсти
- •3 Удаление зубов
- •0 Отлом участка альвеолярного отростка
- •0 Отлом бугра верхней челюсти
- •3 4 Местные осложнения возникающие во время удаления зуба
- •0Х) Проталкивание зуба или его корня в мягкие ткани
- •3 Удаление зубов
- •3. Удаление зубов
- •3 4 Местные осложнения, возникающее во время удаления зуба
- •3.5. Местные осложнения, возникающие после удаления зуба
- •0 Кровотечение
- •3. Удаление зубов
- •0 Локальные способы гемостаза
- •3 5 Местные осложнения, возникающие после удаления зуба
- •5 Раз в день (суточная доза - 10-15 граммов) в течение 6-8 дней. Внутривенно вводят 5% рас-
- •3 Удаление зубов
- •0 Общие способы гемостаза
- •0 Профилактика
- •0 Особенности лечения больных с гемофилией
- •3 5 Местные осложнения, возникающие после удаления зуба
- •VIII и IX в крови больных от 0 до у/о.
- •IX в крови больных от 5,1 до 10%
- •VIII или IX на весь период лечения
- •3 Удаление зубов
- •0 Альвеолит
- •1981; Wolf, Schneider, 1984).
- •16,4%), И 4-х зубов (у 22,6%), а на нижней челюсти - после удаления 8-х (у 33,2%), 7-х (у 22,1%),
- •3 5 Местные осложнения, возникающие после удаления зуба
- •1965; Ю.И. Вернадский, 1970; в.Е. Жабин, 197; ю.В. Дяченко, 1982).
- •1969). С помощью кожных проб с микробными аллергенами, а также лабораторных тестов мы
- •3 Удаление зубов
- •3 5 Местные осложнения, возникающие после удаления зуба
- •1973; Я.М. Биберман, 1975). После промывания лунки теплым раствором антисептика и удале-
- •50% Раствором димексида с оксациллина натриевой солью (40% линимент димексида).
- •3 Удаление зубов
- •3 5 Местные осложнения, возникающие после удаления зуба
- •1.Показания к плановому удалению зуба ?:
- •29. Каким методом нужно проводить удаление корня
- •22,8%, То к 1946-1950 гг она приблизилась к нулю (в.И Стручков, 1967) и в настоящее время
- •1959; А.Е. Верлоцкий, 1960; т.И. Фроловская, 1970; в.М. Уваров, 1971; в.И. Лукьяненко. 1976).
- •1. Острый: а) серозный, б) гнойный;
- •2. Хронический: а) гранулирующий, б) гранулематозный, в) фиброзный;
- •3. Обострившийся хронический.
- •4 Характеристика острых неспецифических воспалительных процессов
- •1985, 1994, А а Тимофеев, 1989, 1995) Лишь в 4-10% случаев микроорганизмы могут быть за-
- •4 Характеристика острых неспецифических воспалительных процессов
- •1. Челюстей:
- •9,5% Больных при первичных посевах гнойного экссудата и бактериоскопическом исследовании
- •4 Характеристика острых неспецифических воспалительных процессов
- •58,8% (Ю.В Дяченко.1981) Изучен уровень обсемененности микроорганизмами воспалитель-
- •4 Характеристика острых неспецифических воспалительных процессов
- •56,7%, Анаэробы - 8,8%), так и в ассоциациях - 32,5% (только аэробов - 20,0%, только анаэро-
- •4 Характеристика острых неспецифических воспалительных процессов
- •26 Шт. На 100 подсчитанных клеток в мазке) указывает на то, что гнойник происходит из лимфа-
- •4 Характеристика острых неспецифических воспалительных процессов
- •1. Острый периодонтит:
- •2. Хронический периодонтит:
- •3. Хронический периодонтит в стадии обострения.
- •5. Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •50Донтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •11*109 /Л в формуле крови наблюдалось увеличение числа нейтрофильных гранулоцитов
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 1 Периодонтит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.2. Периостит
- •1,7%, Пародонтит - у 1,7% больных. Заболевание чаще развивается после травматической
- •5 2 Периостит
- •1982). В возникновении острого одонтогенного периостита челюстей основным пред-
- •38"С. У 44% - от 38,1°с и выше
- •5 Одонтогенные воспалительные заболевания челюстей
- •76%) И их палочкоядерных форм (8-20%). Количество эозинофильных лейкоцитов может сни-
- •52 Периостит
- •5. Одонтогенные воспалительные заболевания челюстей
- •5 2 Периостит
- •5 Одонтогенные воспалительные заболевания челюстей
- •I очного костного образования на подлежащем кортикальном слое кости обнаруживаются
- •5 2 Периостт
- •5.3. Остеомиелит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 Одонтогенные воспалительные заболевания челюстей
- •37 До 38°с. Нормальная температура тела в острый период одонтогенного остеомиелита на-
- •30"10 /Л Появляются молодые формы неитрофильных гранулоцитов (миелоциты юные па-
- •17 Мм/ч у большинства из них находится в пределах от 15 до 40 мм/ч Наиболее грозным в
- •5 Одонгогенные воспалительные заболевания чьлюстеи
- •5 3 Остеомиелит
- •5 3 Остеомиелит
- •5 Одонтогенные воспалительные заболевания челюстей
- •5 3 Остеомиелит
- •5.4. Особенности остеомиелита челюсти у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.4. Особенности остеомиелита у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.4. Особенности остеомиелита у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.4. Особенности остеомиелита у детей
- •5 Одонтогенные воспалительные заболевания челюстей
- •5.5. Особенности течения одонтогенного остеомиелита у людей
- •5 5 Особенности течения одонтогенного остеомиелита у людей пожилого возраста
- •1. Периодонтит - это:
- •13. Припухлость мягких тканей при остром серозном
- •23. Симптоматика острого гнойного периодонтита:
- •24. Симптоматика хронического гранулематозного
- •25. Размеры гранулемы не превышают:
- •2. Какой термин не относится к синониму
- •22. Чем можно объяснить почти полное отсутствие
- •63. Тактика лечения одонтогеиного остеомиелита в
- •64. Патогномоничные симптомы острого
- •65. Перед проведением секвестрэктомии на верхней
- •6. Одонтогенное воспаление верхнечелюстной пазухи ( гайморит)
- •1. В какие сроки у эмбриона человека появляется верхнечелюстная пазуха ?:
- •7.2. Осложнения, связанные с затрудненным прорезыванием зуба мудрости (перикоронит)
- •I. Воспалительные процессы, распространяющиеся 1. Острый перикоронит:
- •1. Осложнения, характеризующиеся преимущественным вовлечением в воспалительный процесс мягких тканей, покрывающих и окружающих зуб (острые и хронические рецидивирующие перикорониты).
- •2. Рецидивирующий хронический. II. Прочие осложнения
- •1. Какое заболевание не относится к затрудненному прорезыванию зуба мудрости ?:
- •1. Неодонтогенная гранулема развивается при:
- •9.1. Диагностика гнойно - воспалительных заболеваний мягких тканей
- •9.2. Лимфаденит
- •9.3. Воспалительный инфильтрат
- •9.4. Абсцессы и флегмоны
- •0 Абсцессы и флегмоны скуловой области
- •0 Флегмоны глазницы
- •0 Абсцессы челюстно- язычного желобка
- •1. Температурная реакция при острых формах периоститов и остеомиелитов челюстей:
- •50. В каком возрасте у детей наиболее часто встречаются лимфадениты ?:
- •66. При лимфолейкозе наблюдается:
- •85. Какой отдел окологлоточного пространства сообщается с крылонёбной ямкой ?:
- •93. При флегмоне дна полости рта резкому обезвоживанию организма способствует:
- •I. Неосложненные формы фурункулов и карбункулов.
- •II. Рецидивирующие фурункулы.
- •10.2. Рожистое воспаление
- •10.3. Сибирская язва
- •10.4. Нома
- •1. Фурункул - это: 2. Возбудителем фурункулов и карбункулов
- •3. В каком возрасте наиболее часто встречаются фурункулы и карбункулы ?:
- •22. Для какого заболевания характерна
- •11.2. Антибактериальная терапия
- •11.3.Дезинтоксикационное и общеукрепляющее лечение
- •11.4. Иммунотерапия
- •11.5. Физиотерапия
- •11.6. Профилактика гнойно-воспалительных заболеваний
- •1. Внутриротовые разрезы (при вскрытии гнойников) у детей делают:
- •6. Первичный шов • это;
- •7. Вторичный ранний шов • это:
- •9. Показания к наложению первичных швов.
- •44. Атермическая доза эп увч назначается:
- •45. При назначении термической дозы
- •46. Эп увч как воздействует на гранулирующую рану ?:
- •12.2. Медиастинит
- •12.3. Сепсис
- •1. Эндофлебит не развивается при:
- •34. Гематомы в мягких тканях могут ли снизить критический уровень бактериальной обсемененности ?:
- •35. Местные механические факторы (проколы мягких тканей иглой и др.) могут ли изменить критический уровень бактериальной обсемененности ?:
- •36. Снижение реактивности организма может ли изменить критический уровень бактериальной обсемененности ?:
- •13.1. Туберкулез
- •13.2. Актиномикоз
- •13.3. Сифилис
- •1. Могут ли микобактерии бычьего вида быть
- •35. Схема проведения метода лечения актиномикозл по Сутеевой т.Г.:
- •37. Схема лечения актиномикоза по АснинуД.И.
- •38. Реинфекция - это'
- •39. Суперинфекция - это
- •40. Инкубационный период для первичного сифилиса составляет:
22. Для какого заболевания характерна
безболезненная, покрытая чешуйками эритема в виде "бабочки без крыльев" ?:
- опоясывающий лишаи
- простои пузырьковый лишаи + эритематоз (красная волчанка)
- рожистое воспаление
- сифилис
- туберкулез
-- полиморфная экссудативная эритема
- микробная экзема
- нома
23. Сибирская язва имеет следующие разновидности кожной формы:
- эритематозная, эритематозно- буллезная, эритематоз-но- геморрагическая, буллезно- геморрагическая,
-- дискоидная, диссеменированная и симметричная
+ карбункулезная, дерматозная, буллезная и рожистопо-добная
- первичную, повторную, рецидивирующую
- транзиторную, лабильную и стабильную
24. Для какого заболевания характерно:
безболезненный карбункул, на месте некроза образуется темного цвета струп, окружающие патологический очаг ткани отечные ? :
-- рожистое воспаление
- нома,
~ красный плоский лишаи,
-- экссудативная эритема, + сибирская язва,
- эритематоз
- туберкулез,
- сифилис
25. Для установления какого заболевания
необходимо проведение внутрикожных проб с антраксином ?:
- рожистого воспаления,
- номы
+ сибирской язвы,
- туберкулеза
- сифилиса,
-- красной волчанки
-- полиморфной экссудативнои эритемы
26. Какое инфекционное заболевание часто
начинается с язвенно- некротического стоматита или гингивита ?:
- рожа
- сибирская язва +нома
- актиномикоз,
- туберкулез
- сифилис ~ эритематоз
27. Для какого заболевания характерно: кожа вокруг патологического очага имеет бледную восковую окраску с перламутровым оттенком (восковидная зона), а по периферии - лоснящаяся, стекловидная (стекловидный отек) ?:
-рожа,
- сибирская язва,
+нома
~ туберкулез,
- актиномикоз
- сифилис
- эритематоз
296
А А Тимофеев Руководство по челюстно-лицевои хирургии и хирургической стоматологии том 1
11. ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ МЯГКИХ ТКАНЕЙ
297
306 313 316 320 323
112 АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
113 ДЕЗИНТОКСИКАЦИОННОЕ И ОБЩЕУКРЕПЛЯЮЩЕЕ ЛЕЧЕНИЕ 11 4 ИММУНОТЕРАПИЯ 11 5 ФИЗИОТЕРАПИЯ 116 ПРОФИЛАКТИКА ГНОЙНО-ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ
11.1. ХИРУРГИЧЕСКИЕ МЕТОДЫ
Главным действием врача при лечении гнойно- воспалительных одонтогенных заболеваний является удаление причинного зуба (лечение его осуществляется только при наличии показаний) с последующим широким раскрытием гнойников и рациональным их дренированием Многовековой опыт показывает что основным методом лечения острой гнойной инфекции является хирургический Несмотря на огромные успехи достигнутые в области консервативной терапии которая располагает большим арсеналом антибактериальных средств и иммуности-муляторов, главной задачей челюстно- лицевого хирурга является своевременное опорожнение гнойника, адекватное его дренирование и лечение гнойной раны
Своевременность выбора наиболее оптимального срока для вскрытия гнойного очага имеет важное значение Предложенный ВФ Войно-Ясенецким (1946) принцип сверхраннего вскрытия воспалительных инфильтратов не нашел широкого применения Это можно объяснить тем что развитие не каждого воспалительного инфильтрата заканчивается образованием гнойника При раннем рассечении инфильтрата мы можем не найти центр воспалительного очага и поэтому операция не достигнет цели В результате рассечения инфильтрата состояние местных тканей ухудшается т к происходит усиление эмиграции лейкоцитов в воспалительно-измененные ткани, увеличивается отек, ацидоз и др Поэтому создаются все условия для образования гноя в мягких тканях В послеоперационный период больной не отмечает обличения а спустя 1-2 суток при повторных перевязках рядом с ранее проведенным разрезом можно обнаружить участок гнойного расплавления после вскрытия которого наступает улучшение состояния больного и его выздоровление
При проведении оперативного вмешательства в челюстно- лицевой области необходим выбор оптимального метода обезболивания а также адекватная инфузионная терапия с использованием патогенетических средств коррекции нарушенного гомеостаза
Специфика острых воспалительных процессов челюстно- лицевой области препятствуе7 проведению адекватной анестезии Этому способствует то что патологический процесс локализуется в непосредственной близости к верхним дыхательным путям Большое количество сосудов вызывает обширные отеки мягких тканей данной области а большое количество нервных окончании - значительную болезненность и наклонность к возникновению гортанно- глоточных рефлексов Наличие больших слюнных желез выводные протоки которых открываются в полость рта ведет к рефлекторному повышению их функции Вовлечение в воспалительный процесс жевательной мускулатуры ограничивает открывание рта, а мышц заднего отдела дна полости рта вызывает сужение ротоглотки, увеличение и дистальное смещение языка Все это создает значительные сложности для врача- анестезиолога как в пред- так и в послеоперационный период ведения больных с острыми гнойно- воспалительными заболеваниями челюстно- лицевой области Проведение оперативного вмешательства опасно, так как попадание слюны, крови и гноя в верхние дыхательные пути может привести к механической их обтурации и ларингоспазму
По моему мнению при проведении оперативных вмешательств у больных с флегмонами, которые локализуются в одной анатомической области, более целесообразным является местное обезболивание с премедикацией Вскрытие флегмон, захватывающих две анатомические области и более, рекомендуется проводить под общим обезболиванием -назофарингеальной инсуффляцией газонаркотической смеси Можно применять и внутривенное обезболивание
При хирургическом вмешательстве проводимом при абсцессах, причиной возникновения которых является патологический процесс протекающий в зубах верхней челюсти, в большинстве случаев ограничиваются внутриротовым разрезом по переходной складке в пределах не менее трех зубов Скальпелем делают разрез до кости а если гнойное содержимое не по-
297
___________11 ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ МЯГКИХ ТКАНЕЙ____________
лучают, то тупым путем проникают в мягкие ткани околочелюстной области. У детей, чтобы избежать повреждения зачатков зубов, внутриротовые разрезы необходимо делать несколько выше переходной складки.
Общепринятым методом хирургического лечения острых гнойных воспалительных процессов челюстно- лицевой области является оперативное вскрытие гнойного очага. Операция носит неотложный характер. Задержка со вскрытием абсцесса или флегмоны нередко грозит не только распространением воспалительного процесса на смежные области и увеличением некротически измененных тканей, но и генерализацией процесса, что может повлечь за собой развитие сепсиса, медиастинита, тромбофлебита вен лица и синусов головного мозга, менингита, менингоэнцефалита
Вскрытие поверхностно расположенных гнойных очагов челюстно- лицевой области обычно не вызывает каких-либо затруднений, в отличие от опорожнения глубоко расположенных гнойников дна полости Выраженная инфильтрация воспалительных тканей значительно затрудняет топографо- анатомическую ориентировку. Для достаточной ориентации в анатомических образованиях, которые встречаются при рассечении тканей, необходим тщательный гемостаз. Правильно выбранный доступ, хорошее знание анатомических соотношений в оперируемой области облегчает правильное выполнение операции. Однако нередки случаи, когда недостаточно опытный хирург, намереваясь вскрыть гнойно- воспалительный очаг, ограничивается рассечением только инфильтрата В результате нарушения демаркационного вала, без вскрытия гнойного очага, процесс может быстро прогрессировать и приобретать септическое течение. В сомнительных случаях, когда хирург не уверен в наличии гноя в очаге воспаления, можно прибегнуть к пункции (с диагностической целью), а убедившись в том, что гной есть -произвести широкое вскрытие гнойника
Оперативные доступы при гнойных заболеваниях лица и шеи должны обеспечить косметическое и наименее травматичное обнаружение патологического очага с учетом хода ветвей лицевого нерва. Разрезы должны быть (рис. 11.1.1) широкими для хорошей эвакуации экссудата, а при наличии затеков и гнойных карманов, где одним разрезом обеспечить достаточный отток невозможно, выполняют дополнительные разрезы (контрапертуры).
//
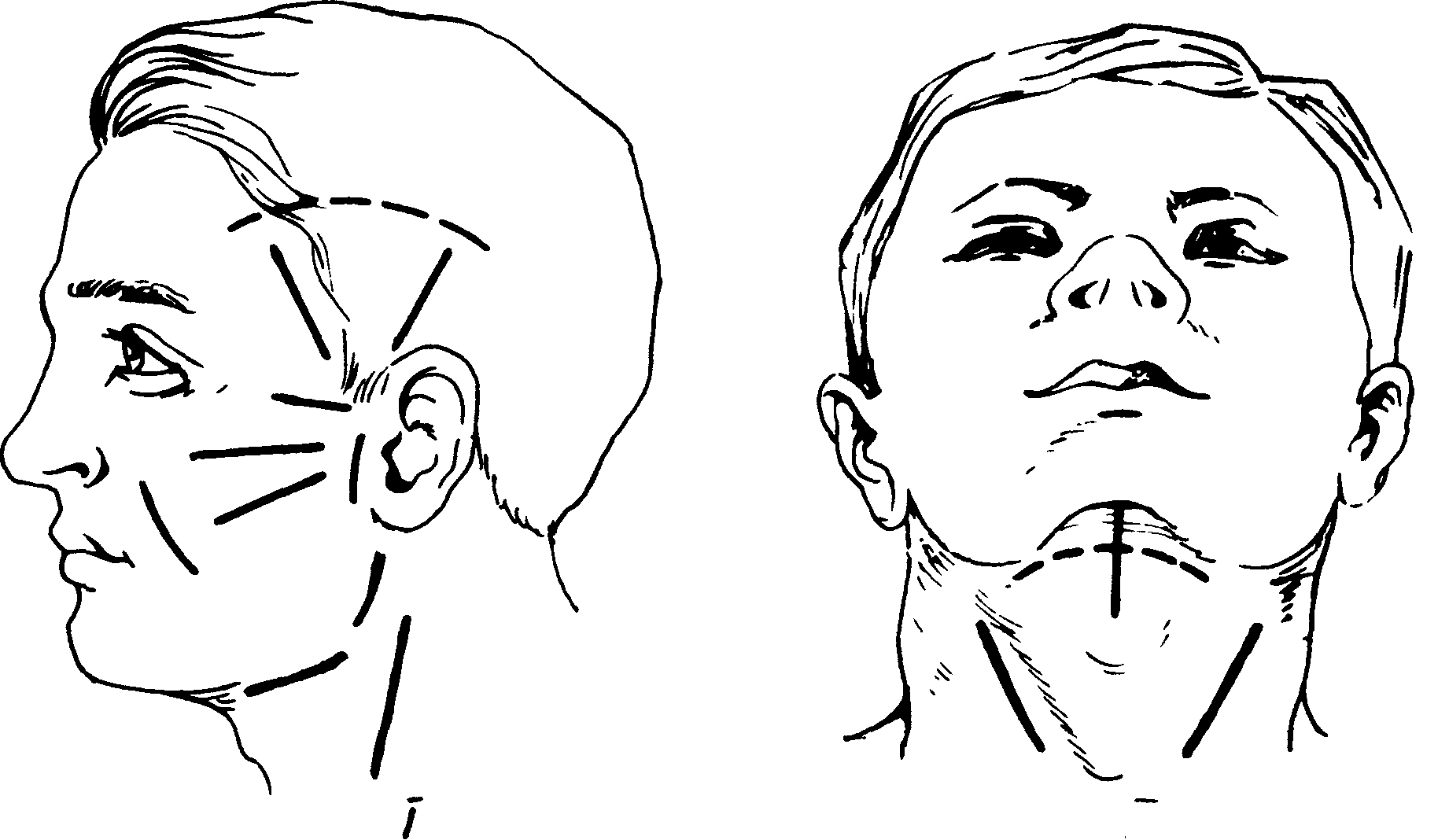
Рис. 11.1.1. Направление разрезов на лице (I) и шее (II) при вскрытии абсцессов и флегмон.
Издавна отмечено, что удаление гнойного содержимого и создание хорошего оттока для гноя благоприятно сказывается на течении раневого процесса. В работах Галена (130-210 гг н.э.) уже упоминалось об использовании бронзовых трубок для лечения гнойных ран, В качестве дренажей использовали полые стебли растений, трахеи мелких животных и птиц, стек-
298
111 Хирургические методы
лянные и каучуковые трубочки и др. В последующем широкое применение получили различные дренажи.
В 1912 г Н.Н. Петров в эксперименте убедительно доказал, что уже через 6 ч марлевые тампоны, смоченные гипертоническим раствором, превращаются в пропитанные гноем пробки, которые препятствуют оттоку экссудата. Согласно данным В.П. Стручкова и соавторов (1975), известно, что марлевый дренаж- тампон обладает отсасывающими свойствами лишь на протяжении нескольких часов и уже в конце 1-х суток после пропитывания он оказывает обратное действие на течение раневого процесса.
Важное значение имеет материал, из которого изготавливаются дренажи. При этом учитываются такие их свойства, как гигроскопичность, капиллярность, смачиваемость, водонепроницаемость, пористость, бактерицидность и др. (Н.Г. Поляков, 1978).
Широкое распространение имели резиновые трубки. Но следует отметить, что при длительном их нахождении в ране возникает воспалительная реакция. А из-за внутренней шероховатой поверхности резиновых трубок рана медленнее заживает, т. к. в порах трубки задерживаются микробы. Поэтому в последние годы широко применяются гладкостенные трубки из синтетического материала (полиэтиленовые, полихлорвиниловые, силиконовые).
Общеизвестно, что трубки, рассеченные по длине в виде желоба, и резиновые полоски не в состоянии обеспечить полноценное дренирование гнойного очага, поэтому их можно применять только для предотвращения слипания краев раны.
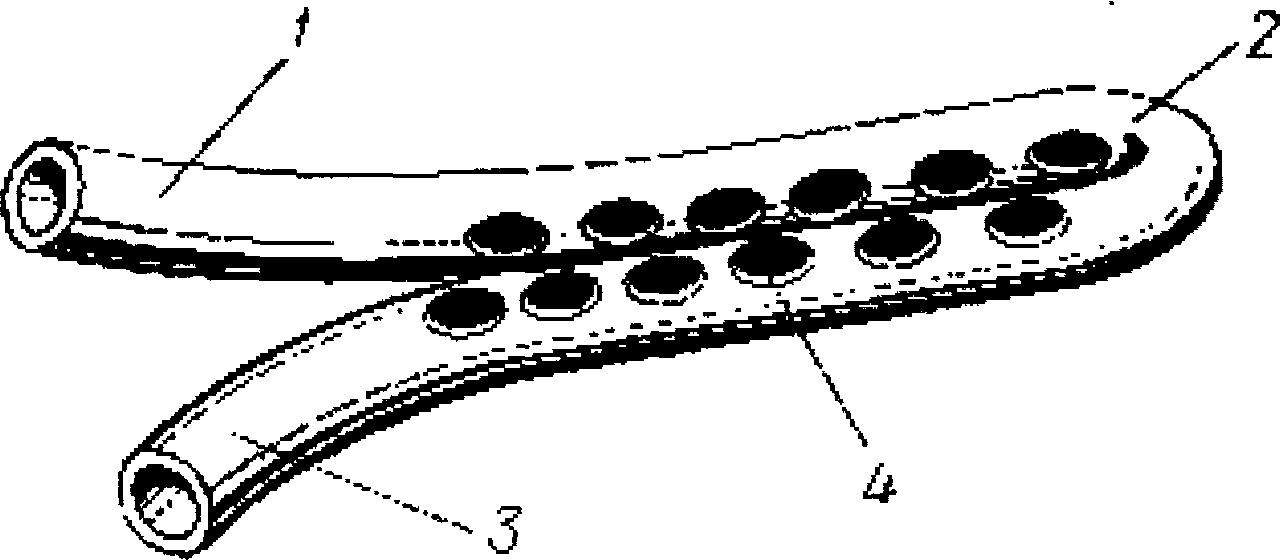
Рис. 11.1.2. Внешний вид сдвоенного трубчатого дренажа:
приводящая (1) и отводящая (3) трубки, рабочая часть (2), отверстия (4).
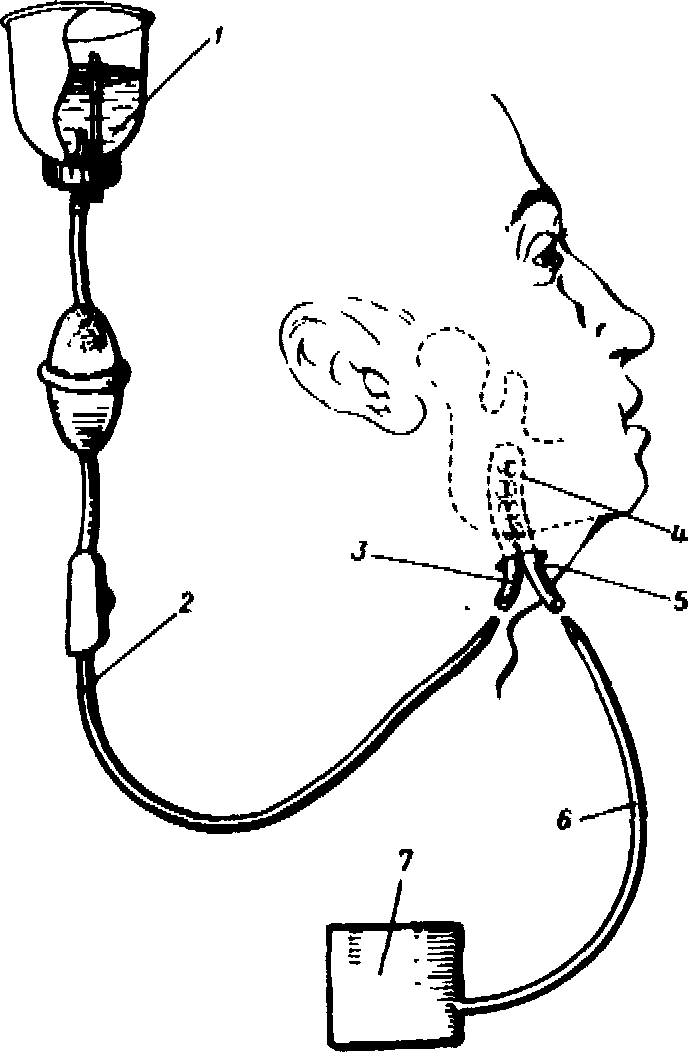
флакон с антисептиком (1),
система для одноразового введения растворов (2), приводящая (3) и отводящая (5) трубки дренажа, рабочая часть дренажа (4), вакуум- отсос (6,7).
Особое место занимает метод активного дренирования гнойных полостей путем создания в системе дренажа дозированного разрежения. Поэтому он получил также название метода активной аспирации в системе проточно- ирригационного орошения гнойно- воспалительных очагов.
В нашей клинике нашел применение метод активного хирургического лечения гнойно- воспалительных очагов челюстно- лицевой области, который заключается в широком рассечении гнойного очага, тщательном иссечении некротизированных и нежизнеспособных тканей, дренировании его сдвоенным трубчатым дренажем, активном введении лекарственных растворов и принудительном отсасывании содержимого, раннем закрытии раны первичными
299
____________П ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЬЛЬНЫХ ЗАБОЛЕВАНИИ МЯГКИХ ТКАНЕЙ___________
или вторичными швами Для дренирования глубоко расположенных гнойных очагов с узким входом нами предложен Y- образный сдвоенный трубчатый дренаж который изготавливается из эластичных трубок применяемых в одноразовых системах для переливания крови Трубки сгибаем вдвое располагаем параллельно между собой и соединяем термическим способом то есть при помощи скальпеля подогретого над пламенем горелки Отверстия которые делаются на рабочем конце приводящей и отводящей трубок дренажа расположены на внутренне- боковой поверхности устройства и не соприкасаются между собой Отверстия находящиеся на приводящей части дренажа, расположены между отверстиями на отводящей его части Такое расположение отверстий на рабочей части дренажного устройства исключает соприкосновение их с раневой поверхностью и предохраняет от закупорки массами фибрина (авт свид N 1292791 от 1986г)
Учитывая то что дренаж имеет Y- образную форму со слепо заканчивающейся рабочей частью его легко можно вводить в труднодоступные участки мягких тканей дна полости рта, не боясь ранения сосудов В одну из трубок при помощи системы для переливания крови вводится орошающий раствор, а другая соединена с отсасывающим аппаратом для отведения жидкости из раны (рис 1112 11 1 3 и 11 1 4)
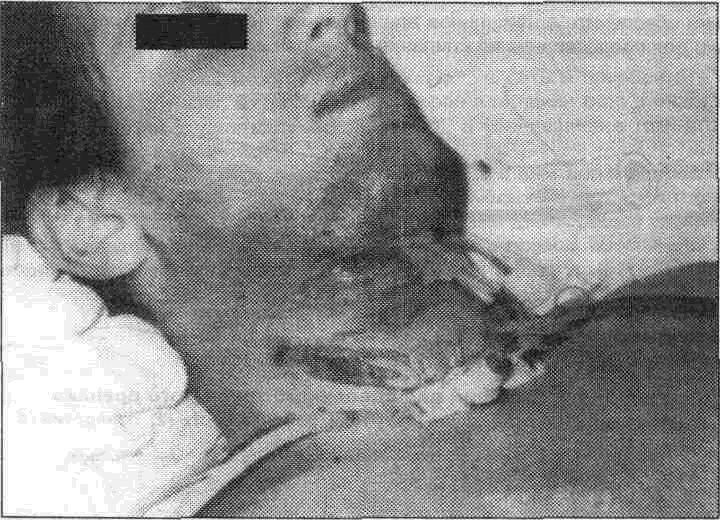
Рис. 11.1.4. Внешний вид больного с диагнозом: флегмона мягких тканей дна полости рта и шеи, осложненная гнойным медиастинитом.
После проведения каждого сеанса активного орошения гнойника лекарственными растворами, а оно повторяется 2-3 раза в сутки (в течение первых 2-х суток), мы рекомендуем удалять дренажное устройство из раны Это легко осуществимо и не вызывает неприятных ощущений у больных Длительное нахождение в ране любого трубчатого дренажа нежелательно так как это затрудняет течение репаративных процессов Для создания в системе замкнутой полости на послеоперационную гнойную рану накладываем первичные швы Гнойную полость промываем в течение 1-2 ч, используя за один сеанс 1-1,5 л антисептического раствора. При этом необходимо следить за количеством вводимой в рану и оттекающей из нее жидкости.
После вскрытия гнойного воспалительного очага мягких тканей послеоперационная рана имеет две фазы течения раневого процесса гнойно- некротическую и регенеративную
Учитывая недостатки открытого метода лечения гнойных ран хирурги издавна предпринимали попытки лечить некоторые гнойные процессы закрытым способом то есть путем наложения первичных и вторичных швов Первичный шов - шов накладываемый на рану непо средственно после ее первичной хирургической обработки (вскрытия гнойного очага) Первичный отсроченный шов - шов наложенный на жоиную рану во время хирургической обработки но затягиваемый через 24-72 часа при стихании клинических признаков воспаления или шов накладываемый на 2-7-е сутки после операции Вторичный ранний шов - это шов накладываемый на рану на 8-14-е сутки после операции без предварительного иссечения грану-
300
111 Хирургические методы
ляций. Вторичный поздний шов - это шов, накладываемый на рану 15-30- дневной давности после иссечения некротизированных участков кожи, грануляций, рубцов, измененных тканей и мобилизации краев раны
На основании результатов наших исследований, можно утверждать, что цитологическое изучение ран может быть использовано как один из важнейших критериев наложения на рану вторичных швов Показанием для оперативного закрытия раны служит незначительная макрофагальная реакция, небольшое количество жизнеспособных нейтрофильных гранулоци-тов и наличие в отпечатках жизнеспособных клеток соединительной ткани (гистиоцитов. про- и фибробластов). Если же в отпечатках наблюдалось большое скопление нейтрофильных лейкоцитов и активная макрофагальная реакция, то это служило противопоказанием для наложения швов. При наложении вторичных швов очень важно не оставлять полостей и карманов в глубине раны, особенно если имеются глубокие межмышечные раны с большими полостями.
Для анаэробной флегмоны характерна следующая цитологическая картина раневой поверхности, наличие в препарате- отпечатке обильной микрофлоры, которая расположена, в основном, внеклеточно; очень низкая фагоцитарная активность лейкоцитов или ее ог-сутствие бедность форменными элементами, в препарате отсутствует макрофагальная реакция: наличие "грубых" палочек (анаэробов)
Противопоказанием к наложению первичных швов является также невозможное^ удаления всех нежизнеспособных тканей, выраженные воспалительные изменения кожных покровов, значительная интоксикация у больных со сниженной реактивностью организма (сопутствующие заболевания, пожилой и старческий возраст), тяжелое течение гнойного воспалительного процесса челюстно- лицевой области
Поскольку удаление всех нежизнеспособных тканей в очаге гнойно- воспалительного процесса в некоторых случаях невыполнимо (флегмоны, остеомиелит), а купирование остающейся активной инфекции в условиях замкнутой полости оказывается, как правило, невозможным, то при таких воспалительных процессах единственно возможным способом считается традиционный открытый способ лечения, несмотря на его недостатки.
Обследовались больные с абсцессами и флегмонами челюстно- лицевой области и шеи В зависимости от местного медикаментозного лечения гнойной раны всех больных разделили на 2 группы. В 1-ю группу вошли лица, которым после вскрытия гнойного очага и эвакуации гнойного содержимого рану обрабатывали и накладывали на нее повязки с антисептиками (фурацилин, риванол, хлоргексидин), которые меняли ежедневно. Больным 2-й группы после обработки раневой поверхности раствором препарата бализ-2 на рану накладывали марлевую салфетку, обильно смоченную бализом, повязки меняли ежедневно (А.А. Тимофеев. 1988) Установлено, что препарат бализ-2 обладает очень выраженным антибактериальным действием на микрофлору гнойной раны мягких тканей, ускорения регенераторных процессов под воздействием бализа-2 не обнаружено. Препарат не вызывал местного раздражающего действия. что позволяет рекомендовать бализ-2 для лечения гнойных ран в челюстно- лицевой хирургии Доказано, что препарат лучше использовать в гнойно- некротической фазе течения ране* вого процесса
Лечение гнойной раны под марлевыми повязками с различными лекарственными препаратами является наиболее распространенным и общепринятым. Особый интерес представляет группа препаратов, оказывающих отсасывающее действие на рану. Гипертонические растворы оказывают на гнойную рану кратковременное действие (не более 2-3 ч), так как быстро разбавляются раневым секретом и теряют свою осмотическую активность (С.М Курбангалеев 1985) Общим недостатком различных мазей, применяемых в первой фазе раневого процесса является гидрофобность их основы (жир), в связи с чем мази не смешиваются с раневым экссудатом и не могут поглощать раневое отделяемое. Вследствие этого ухудшается возможность очищения раны от гноя и некротических масс, что задерживает процессы репарации
Принцип дегидратирующего воздействия на рану в последнее время был использован также и для создания мазевых препаратов, основой которых является полиэтиленгликоль Б М Даценко и соавторы (1979) для местного лечения гнойных ран рекомендуют многокомпонет-ную мазь - левонорсин. в состав которой включены противомикробные препараты (левомицетин, норсульфазол, сульфадиметоксин), активатор тканевых обменных процессов (метилурацил), местный анестетик (тримекаин) и гидрофильная (водорастворимая) основа мази (полиэтиленоксид), обеспечивающая ее дегидратирующее действие. В дальнейшем авторами разработаны еще две левомицетинсодержащие мази. левомеколь. из состава которой исключены оба сульфаниламида, и левосин, из состава которой исключен норсульфазол. На си-негнойную и кишечную палочки, а также стафилококк выраженное антимикробное действие
301
11 ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИИ МЯГКИХ ТКАНЕЙ
оказывает многокомпонентная мазь, созданная на основе полиэтиленоксида, в состав которой входят антисептик диоксидин, метилурацил и тримекаин (Б.М. Даценко, Т.И. Тамм, 1981).
В результате исследований установлено, что использование полиэтиленгликолей (левосин, левонорсин, левомеколь) обеспечивает высокий осмотический эффект мазей, в 30 раз превышающих таковой обычного гипертонического раствора. В работах И.М. Перцева (1980) доказано, что антимикробная активность мазей, приготовленных на водорастворимой основе, в 20-80 раз превосходят активность таких же мазей на вазелин- ланолиновой основе.
При использовании для лечения гнойных ран левонорсина, левосина и левомеколя, клинически отмечена более быстрая (на 2-3 дня) ликвидация перифокального инфильтрата и отека, очищение раны от некротических масс, уменьшение гнойного отделяемого, появление грануляций. Цитологические исследования указывают на появление макрофагов на 3-4 сутки, число их увеличивалось к 5-6 дню и уменьшалось к 7-8 суткам. Это свидетельствует о завершении очищения раны. Микроорганизмы выявлялись в ране до 6-7 суток. Фибробласты появлялись на 6-7 день. Полное очищение раны и активное ее гранулирование наблюдалось на 7-е сутки, а у 40,0% - на 8-е сутки (А.А Тимофеев, 1988).
В нашей клинике получен значительный эффект при использовании полисорба у больных с гнойно- воспалительными процессами мягких тканей лица и шеи. Полисорб не обладает токсичными, канцерогенными, резорбтивными и кумулирующими свойствами, а также является препаратом высокой сорбционной емкости в отношении белков и микроорганизмов, обеспечивая снижение ферментативной активности отделяемого. Эффективность применения этих препаратов доказана цитологическими методами исследования ран.
Цитологические исследования заживления гнойных ран больных абсцессами и флегмонами (при традиционном местном лечении) показали, что в первые же часы после операции в препарате- отпечатке наблюдалось скопление спущенных эпителиальных клеток, обладающих фагоцитарной активностью (в их цитоплазме можно обнаружить фагоцитированные эритроциты) Отмечено скопление обильной микрофлоры и сегментоядерных нейтрофилов, морфология которых была неизмененной. Микроорганизмы, которые были фагоцитированы нейтрофилами, в 70-80% случаев оказались живыми, что выявлялось окраской на катионные белки. На 3-4 сутки лечения количество дегенеративно измененных сегментоядерных нейтрофилов значительно превышало число неизмененных. Микробы располагались группами вокруг дегенеративно измененных нейтрофилов. В них обнаруживали от 8% до 20% фагоцитированных живых микроорганизмов. Микробы, внутри и внеклеточно, выявлялись в препарате до 8-9 дней. На 3-5 сутки в ране зарегистрировано появление макрофагов., их число увеличивалось к 5-7-8 дню и вновь снижалось к 7-10-11 суткам Фибробласты и первые вновь образованные эпителиальные клетки обнаружены на 8-9 сутки после операции, число их увеличивалось к 11-12 дню. Полное очищение раны наблюдалось на 8-10-е сутки. В этот период цитологически определялась макрофа-гальная реакция, небольшое количество неизмененных нейтрофилов с умеренной и высокой активностью в них катионных белков, отсутствие живых микроорганизмов, наличие фиброблас-тов и эпителиальных клеток (А А Тимофеев, 1988)
Изучена цитологическая картина заживления гнойной раны у больных, у которых применен 20% гель гранул кверцетина. Повязки накладывали сразу после оперативного вмешательства и меняли ее ежедневно в течение 5-6 дней На 2-3 сутки после операции наблюдали резкое усиление выделения раневого экссудата. Живые микроорганизмы внутри клеток обнаруживали 1-2 дня, а вне клеток - 4-5 дней. Макрофаги появлялись на 2-4 сутки, а к 5-7 дню число их резко снижалось (до 1-2 в препарате). Это свидетельствует о завершении очищения раны. Фибробласты появлялись на 5-6 сутки. Полное очищение раны и активное ее гранулирование у 41,2% больных наблюдали на 6-е сутки, а у58.8% - на 7-е сутки. Клиническая симптоматика исчезновения инфильтрата, отека, гнойного отделяемого из раны опережала таковую в контрольной группе на 2-3 дня. Кверцетин оказывает Р- витаминное, сосудоукрепляющее и противовоспалительное действие, а также уменьшает проявление местной лучевой реакции в условиях рентгеновского облучения.
Использование для иммобилизации лекарственных препаратов кремний- органический адсорбент - полиметилсилоксан, благоприятно сказывается на течении раневого процесса Нами предложен способ лечения гнойных ран, заключающийся в том, что с целью усиления антибактериальных свойств лизоцима, проводят иммобилизацию лизоцима на гидрогеле полиметилсилоксана в соотношении (0,03-0,05) : 1,0 (авт свид N1690767 от 1991 г). По мере десорбции лизоцима, благодаря физико-химическим свойствам матрицы, последняя обеспечивает местную детоксикацию раны, активно сорбируя факторы патогенности бактерий, токсические раневые метаболиты, дегидратирует ткани, нормализует реакцию раневой среды.
Иммосгент - это иммобилизированный на полиметилсилоксане антибиотик - гентами-цин. Находит применение в гнойно- некротической фазе течения раневого процесса. Антибак-
302
11 1 Хирургические методы
териальные свойства препарата сохраняются в течение 5-6 дней после наложения его на гнойную рану.
Цитологическими исследованиями установлено, что в гнойно- некротической фазе раневого процесса наиболее рационально применять антимикробный препарат бализ-2, иммобилизованный лизоцим, 20% гель гранул кверцетина, многокомпонентные мази на гидрофильной основе (левосин, левонорсин, левомеколь), а в фазе образования грануляций и эпителизации (стадия регенерации) - лизоцим в чистом виде или иммобилизованный, 20% гель гранул кверцетина (А.А. Тимофеев, 1988).
Для проведения дегидратации тканей раны А.А. Левенец и соавт. (1986) используют лекарственное вещество, заключенное в капсулу из полимерной полупроницаемой мембраны (целлюлозная, цилиндрической формы, гофрированная оболочка), которая обеспечивает освобождение этого вещества с заданной скоростью, а источником энергии этого процесса является перепад концентраций препарата внутри капсулы и вне ее Применение диализа с использованием свойств полупроницаемых мембран позволяет эффективно проводить дегидратацию тканей, дезинтоксикацию организма и осуществлять дозированное введение лекарств в рану
А. К. Каюми (1980) изучал влияние препаратов меди на заживление гнойных ран мягких тканей. Он выявил, что препараты показаны в фазе гидратации при развитии гнойных ран мягких тканей, особенно при наличии полирезистентной микрофлоры По мнению автора, наибольшим бактерицидным эффектом и наименьшим повреждающим действием обладает сухой порошок или 5% раствор меди сульфата при однократном его применении Также рекомендуется применение кристаллического сульфата меди и натрия тетрабората в равных весовых частях. В нашей клинике для лечения гнойных ран мягких тканей челюстно- лицевой области использовали 5% раствор и сухой порошок меди сульфата После вскрытия гнойного очага или разведения краев нагноившейся раны образовавшуюся полость промывают раствором перекиси водорода в целях максимального удаления гнойного содержимого, а затем изотоническим раствором натрия хлорида - для удаления остатков перекиси водорода. На раневую поверхность тонким слоем наносят препарат меди, а в глубокие раны препарат вводят с помощью марлевых тампонов, смоченных 5% раствором сульфата меди. Перевязку раны проводят через 24 ч. При этом отмечается легкий специфический запах препарата, исчезает гнилостный запах, а стенки и дно раневой поверхности окрашиваются в синевато- бурый цвет. Для удаления препарата полость раны повторно обрабатывают физиологическим раствором натрия хлорида Применение препарата не оказывает отрицательного влияния на ткани, стимулирует образование грануляционного вала и приток полиморфноядерных лейкоцитов с высокой окислительно-восстановительной активностью ферментов, ускоряет очищение раны и ее заживление
Выраженными антимикробными свойствами обладают соединения йода в комплексе с растворителями и носителями (йодофоры). Для лечения гнойных ран используют йодинол. Его применяют в виде аппликаций и для промывания гнойных полостей Установлено, что йодинол оказывает бактерицидное действие на стрептококк, кишечную палочку и стафилококк (С.М. Курбангалеев.1985). синегнойная папочка оказывается устойчивой к местному применению йодинола. В случае появления в раневом отделяемом палочки сине-зеленого гноя к растворам, которыми пропитывают повязки, рекомендуют добавлять порошок борной кислоты в соотношении 1:10 на фоне перорального или парентерального введения полимиксина (Ю.Г Шапошников, Е.А. Решетников, 1984) или применять смесь равных количеств солафура и борной кислоты (М.И. Лыткин, 1977).
Широкое применение в лечении гнойных ран получили протеолитические ферменты. что обусловлено их некролитическим и противоотечным действием. В качестве протеолитиче-ских ферментов применяются: трипсин, химотрипсин, хитопсин, террилитин и др. Местное применение этих препаратов обеспечивает более быстрое и безболезненное очищение раны, оказывает противовоспалительное и противоотечное действие. Расщепляя белки некротизиро-ванных тканей, протеолитические ферменты лишают микроорганизмы субстрата для питания и размножения, повышая их чувствительность к воздействию антибактериальных препаратов. К недостаткам всех протеаз при их местном применении следует отнести отсутствие лизирую-щего действия на коллаген. При их применении невозможно добиться полного очищения ран. Другим недостатком этих препаратов является кратковременность их действия: они инактиви-руются через 15-30 мин (К.Н. Веременко, 1967: М.Ф. Камаев, 1980). Цитологические исследования, проведенные нами во время лечения гнойных ран, показали, что протеолитические ферменты нормализуют количество нейтрофильных гранулоцитов в ране и повышают их функциональную активность, сокращая сроки очищения гнойных'полостей от некротизированных тканей, вызывают более быстрое появление грануляций и эпителизацию раны. Для ферментативного очищения гнойных ран с успехом применяется препарат ируксол, содержащий колла-геназу. Он активно лизирует некротические ткани и одновременно повреждает раневой коагулят
303
11 ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИИ МЯГКИХ ТКАНЕЙ
- биологический барьер на пути проникновения'бактерий в кровеносные и лимфатические пути (В К Сологуб и соавт , 1978: М А Трунин, С А Емельянов. 1982, Х Шарма, 1978)
Среди других химиопрепаратов следует отметить диметилсульфоксид (димексид, ДМСО) Он обладает бактерицидным, противовоспалительным, гипосенсибилизирующим, болеутоляющим свойствами Важной особенностью диметилсульфоксида является способность гранспортировать другие лекарственные вещества, что потенцирует их действие Димексид был применен нами при местном лечении гнойных ран и под повязкой Использовал 30% раствор диметилсульфоксида с антибиотиками широкого спектра действия, хлорофиллиптом и новокаином. Лучшие результаты были получены при лечении ран после купирования избыточной экссудации. Применение этой смеси препаратов позволило сократить сроки заживления ран Лишь у некоторых больных была отмечена аллергическая реакция на препарат Л. И Коломиец (1984) использует диметилсульфоксид в комплексном лечении больных острым периоститом, перикоронитом и альвеолитом.
В последние годы нами с успехом применяются некоторые поверхностно-активные вещества - 0,5-1% раствор диоксидина или 0,1-0,2% раствор хлоргексидина
Местно применяют 0,5-1% растворы диоксидина. Для получения 0,5% раствора ампуль-ные растворы препарата разводят до нужной концентрации стерильным изотоническим раствором хлорида натрия или водой для инъекций.
Для лечения поверхностных инфицированных гнойных ран после обычного туалета на рану накладывают салфетки, смоченные 0,5-1% раствором диоксидина, сверху кладут несколько сухих салфеток (при необходимости между сухими салфетками и смоченным диоксидином, можно положить прокладку из компрессной бумаги). Повязки меняют ежедневно или через день, в зависимости от количества отделяемого раны. Глубокие гнойные раны после промывания общепринятыми методами рыхло тампонируют тампонами, смоченными 1% раствором диоксидина, а при наличии дренажной трубки в полость вводят от 20 до 100 мл 0,5% раствора препарата Перевязки делают один раз в сутки Можно рекомендовать повторное смачивание тампонов в ране раствором диоксидина, не вынимая тампона из раны
Растворы препарата в концентрации 0,5-1% применяют в виде ванночек для лечения глубоких гнойных ран при остеомиелите или проводят специальную обработку раны раствором препарата в течение 15-20 минут (введение в рану раствора на этот срок) с последующим наложением повязок с 1 % раствором диоксидина
После стихания воспалительных процессов в ране, очищения ее от гнойно- некротических и фибринозных масс, появления грануляций и эпителизации, то есть на стадии регенерации, местно следует применять средства, стимулирующие регенеративные процессы Для стимуляции регенерации тканей используют препараты, содержащие витамины (каротолин), гиалуроновую кислоту (луронит), хондроитинсерную кислоту (хонсурид) и др
Разработаны биологически активные перевязочные материалы, которые представляют собой новые формы повязок для ран, в которых сочетаются неспецифические сорбцион-ные свойства углеволокнистой основы и специфическое локальное действие введенных в нее биологически активных добавок
Модифицированные повязки предназначены для местного лечения ран различной этиологии в последовательных фазах раневого процесса и одновременной детоксикации организма через открытые повреждения
Новые перевязочные материалы продемонстрировали абсолютную безвредность для организма, высокую биосовместимость В эксперименте и клинике показана эффективность модифицированных повязок, как средств локального воздействия на рану и общей детоксикации организма
Комплексное применение модифицированных перевязочных материалов, ориентированных на отдельные фазы раневого процесса, особенность заживления ран и характер осложнении, позволяет существенно улучшить результаты лечения, сократить сроки подготовки ран к закрытию, при значительно меньшем объеме перевязок предупредить развитие осложнений и, в конечном счете, ускорить выздоровление
Сферичный угольный сорбент - это гранулы черного цвета, блестящие, сферической формы, нерастворимые с "многочисленными порами
Н Н Воляк (1994) рекомендует для максимального использования сорбционных свойств препарата изготавливать мешочки разных размеров и формы, заполняя их сорбентом Мешочки делают из синтетических фильтров одноразовых систем для внутривенного введения или стерильной марли Изготовленные из этих мешочков устройства автор предлагает использовать в качестве дренажей Замена их проводится в первые два дня 2 раза в сутки, в последующие - 1 раз в сутки до очищения гнойной раны (Воляк Н Н , 1994)
В последние годы находят применение диспергированные волокнистые углеродные сорбенты (ДВУС) в 70% этиловом спирте или 0,2% растворе сульфата цинка
304
111 Хирургические методы
ДВУС рекомендуется для лечения небольших по размеру гнойных ран и поверхностных ожогов, мокнущих трофических язв, а также эрозивных поражений слизистых полостей носа, рта
ДВУС относится к группе перевязочных средств, обладающих высокой сорбционной активностью по отношению к низко-, средне- и высокомолекулярным физиологически активным веществам, включая продукты белкового катаболизма и протеолиза, бактериальные токсины и микробные тела Удаляя медиаторы воспаления, на ранней стадии развития раневого процесса ДВУС снижает интенсивность местной воспалительной реакции и купирует травматический отек
Гемостатические свойства углеволокнистого сорбента позволяют в 4,5 раза сократить время капиллярного кровотечения ДВУС успешно предотвращает вторичное инфицирование и способствует быстрому заживанию ран при отсутствии местных осложнений Измельчение углеволокнистого сорбента до отдельных волокон (длиной 3-5 мм) увеличивает его активную поверхность, улучшая тем самым его сорбционно- кинетические свойства а также позволяет осуществлять более полный контакт с поверхностью ран самой сложной конфигурации при существенном сокращении расхода сорбента на одну перевязку. Входящие в состав ДВУС наполнители (спирт или сульфат цинка) оказывают дополнительный антибактериальный или противовоспалительный эффект
Материал активированный углеродный волокновый медицинского назначения (АУВМ) Материал АУВМ "Днепр" -МН, синоним Карбосерикс (Carbosencus), представляет собой текстильную структуру саржевого плетения, состоящую из активированных углеродных волокон с хорошо развитой макро-, мезо- и микропористостью Эти качества, наряду с малым диаметром элементарных волокон, обеспечивают высокую кинетику сорбции и повышенную сорбционную емкость по отношению к низко-, средне- и высокомолекулярным физиологически активным веществам, включая продукты протеолиза, бактериальные токсины, микробные тела
АУВМ "Днепр" -МН обладает выраженным гемостатическим и бактериостатическим эффектом, высокой капиллярностью и гигроскопичностью, в 3-3,5 раза превышающей гигроскопичность марли Высокая прочность и эластичность АУВМ "Днепр" -МН обеспечивает прилегание его к поверхности раны любой произвольной конфигурации. Материал удобен в применении, не обладает местнораздражающим и аллергическим действиями
АУВМ "Днепр" -МН применяется в виде аппликаций для профилактики гнойно- септических осложнений, лечения инфицированных ран, ожогов различной площади и степени, экссу-дирующих экзем и трофических язв Время эффективного действия аппликаций из АУВМ "Днепр" -МН в зависимости от состояния раневой поверхности варьируется от 24 до 72 часов Применение АУВМ "Днепр" -МН способствует улучшению гемостаза раны, купированию отека, снижению интенсивности воспалительного процесса, ускорению регенеративно- репаративных процессов Продолжительность лечения гнойных ран при этом сокращается в 1,5-2 раза
В случае мелких травм и поверхностных ожогов, не нуждающихся в оперативном вмешательстве, аппликационная сорбция может явиться самостоятельным методом лечения.
Материал активированный углеродный волокновый медицинского назначения АУВМ "Днепр" -МН был рекомендован Минздравом СССР к промышленному выпуску и применению (протокол № 2 от 24 03 88)
Повязка сорбирующая бактерицидная представляет собой активированную углеродную ткань с односторонним ультратонким медным покрытием. Предназначена для лечения инфицированных ран и ожогов Входящая в состав повязки медь обусловливает выраженный бактерицидный эффект по отношению как грамположительной, так и грамотрицательной микрофлоре, а высокоемкостная углесорбционная матрица обеспечивает сорбцию высокомолекулярных эндотоксинов в количествах не ниже 2,2 мг/г сорбента После вскрытия пакета повязка увлажняется (вода, 0,9% раствор хлорида натрия, раствор фурацилина и пр.) и накладывается на рану покрытой медью стороной. Смена повязки производится через 8-12 часов.
Двухслойная коллагенсодержащая углеродная повязка- сорбирующая, гемостатиче-ская, предназначена для обработки свежих хирургических и травматических ран с целью быстрой остановки кровотечения и предупреждения массивной кровопотери, а также удаления из поврежденных тканей гистиогенных токсинов, инициирующих развитие травматического отека и аутотоксемии После вскрытия двойного пакета гемостатическую повязку накладывают углеродным слоем на свежую травматическую рану на 30-60 мин. Затем повязку удаляют, рану подвергают хирургической обработке, после чего закрывают раневую поверхность сорбирую-щей или бактерицидной повязкой.
Повязка сорбирующая некролитическая представляет собой активированную углеродную ткань с иммобилизированным комплексом микробных протеаз. Обладает экзо- и эндо-пептидазной активностью. Предназначена для лечения гнойных ран, трофических язв и гнойно-воспалительных заболеваний путем ферментативного лизиса раневого детрита с последую-305
11. ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИИ МЯГКИХ ТКАНЕЙ
щим поглощением продуктов протеолиза высокоактивной углеродной матрицей. После вскрытия пакета повязка обильно смачивается (вода, 0,9% раствор хлорида натрия, раствор фура-цилина и пр.) и накладывается на раневую поверхность. Смена повязки производится не реже одного раза в сутки. В период между перевязками повязка должна оставаться влажной.
Повязка гигроскопическая репаративная - это трехслойная биологически активная повязка предназначена для местного лечения гнойных, вялотекущих гранулирующих ран, трофических язв, ран с обильным экссудатом, глубоких и обширных ожогов. Терапевтический эффект достигается за счет сочетания дренирующих свойств внешнего слоя, высокой сорбционной активности углеволокнистого внутреннего слоя и стимуляции регенеративно- репаративных процессов в ране под действием продуктов биодеградации промежуточного слоя повязки. После вскрытия пакета повязка слегка увлажняется (вода, 0,9% раствор хлорида натрия, раствор фу-рацилина и пр.) и накладывается углеродным слоем на раневую поверхность. Смена повязки производится через 12-48 часов по показаниям.
Актовегин - это депротеинизированный гемодериват из телячьей крови с низкомолекулярными пептидами и дериватами нуклеиновой кислоты. Актовегин используется для лечения открытых ран и для начального очищения ран с язвами, для стимулирования грануляции и для мокнущих поражений, способствует более быстрому образованию эпителия немокнущих ран и язв при последующем лечении У пациентов с повышенной чувствительностью наблюдаются аллергические реакции (напр. крапивница, внезапное покраснение, лекарственная лихорадка). В таких случаях необходимо прекратить лечение.
