
- •Раздел 11. Основные восстановительно-реконструктивные
- •Раздел 1
- •2. Период грудного возраста (с 4-5 нед до 12 мес).
- •3. Преддошкольный период (от 1 года до 3 лет).
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •I. Показания к удалению зубов во временном прикусе (до 6 лет):
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •1. Путь проникновения инфекции:
- •2. Вид инфекции:
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел I
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •0Пух0леп0д0бные новообразования
- •Раздел 4
- •Раздел 4
- •Раздел 5
- •Раздел 5
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •0Пух0леп0д0бные новообразования мягких тканей
- •Раздел 6
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •0Д0нт0генные опухолеподобные новообразования
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •0Пух0леп0д0бные новообразования костей
- •Раздел 7
- •Раздел 8
- •Физические причины:
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9 Рис. 272. Спиральная компьютерная томография с мультипланарной реконструкцией ребенка с переломом левого суставного отростка
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10 Рис. 318. Изолированное срединное несращение твердого и мягкого нёба
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •0Сте0генные опухоли
- •Раздел 11
Раздел I
Воспалительные заболевания челюстно-лицевой облает
Если мы сталкиваемся с длительносуществующим острым гнойным или хроническим гнойным лимфаденитом с поверхностной локализацией и наличием баллотирования (флюктуация), можно рекомендовать метод, применяемый в нашей клинике. На противоположных полюсах абсцесса делается два прокола кожи, расположенных один от другого на расстоянии 2-3 см, через которые проводятся полихлорвиниловые перфорированные трубки (для дренирования и последующего промывания полости абсцесса). Этот прием позволяет обойтись без разрезов, поэтому образования деформирующих рубцов в области лица не происходит, что улучшает косметический результат операции.
После вскрытия абсцесса назначают физпроцедуры — электрофорез ферментов, УВЧ, магнитотерапию, гелий-неоновое облучение, УФО, что имеет смысл только при адекватном дренировании очага воспаления.
При гиперпластическом лимфадените, как одонтогенном, так и неодонтогенном, такой узел лучше удалить с последующим патогистологическим его исследованием.
В зависимости от выраженности воспаления и интоксикации организма применяют следующие группы медикаментозных препаратов: дезинтоксикацион-ные, антигистаминные, антиоксидантные, витаминные препараты групп В и С, иммуностимуляторы.
По применению антибиотиков предлагается такая тактика: при острых не-одонтогенных воспалениях лимфатических узлов, сопровождающихся общей реакцией организма, ослабленным детям младшего возраста назначают антибиотики в соответствующих возрастных дозах, которые накапливаются в мягких тканях, а именно в лимфатических узлах (ампициллин, цефазолин, клафоран). При остром одонтогенном лимфадените и его хронических формах, удовлетворительном общем состоянии ребенка и адекватном хирургическом лечении использование антибиотиков нецелесообразно.
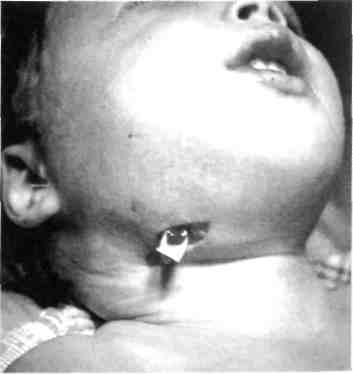
Осложнения. Лимфадениты челюстно-лицевой области могут осложняться аденофлегмоной (рис. 68), а последняя — флебитом, тромбофлебитом, сепсисом. К вышеперечисленным осложнениям могут привести такие причины:
резкое ослабление организма ребенка на фоне перенесенных вирусных заболеваний и инфекционных болезней;
наличие кроме обычной микрофлоры (стафилококк, стрептококк, кишечная палочка, диплококк) анаэробной (клостридии, фузобактерии и т.п.);
несвоевременное и неправильное лечение;
ошибки в постановке диагноза.
Профилактикой лимфаденита явля ется прежде всего своевременная сана ция полости рта, а также очагов острых и .
, Рис. 68. Аденофлегмона правой подчелю-
хронических воспалении в области голо- стной области. проведено вскрытие вы, шеи, верхних дыхательных путей ре- флегмоны, рана дренирована
бенка. Профилактика перехода одной формы лимфаденита в другую — своевременное и качественное лечение сразу после обращения пациента к врачу и установления диагноза.
Мигрирующая гранулёма
По своей сути мигрирующая гранулёма является не чем иным как хроническим гиперпластическим лимфаденитом одонтогенного происхождения. Возника ет вследствие осложнения (чаще) гранулирующего хронического периодонтита. У детей причиной мигрирующей гранулёмы лица обычно являются первые постоянные моляры, которые раньше, чем другие зубы, поражаются кариесом \ его осложнениями.
Периодонтит осложняется обычно хроническим гиперпластическим лимфаденитом, где и развивается грануляционная ткань в виде отдельных скоплениг — гранулём. Одонтогенная подкожная гранулёма имеет "причинную" связь (в виде тяжа) с пораженным зубом, проявляющуюся образованием "дорожки", соединяющей пораженный зуб с лимфатическим узлом.
Жалобы детей — обычно на деформацию тканей, поверхность которых имеет цианотичный оттенок, или наличие свища в подчелюстной области, из которого периодически выделяется гной. Из анамнеза становится известно, что заболеванию предшествовало продолжительное лечение зуба или больной зуб не лечили. Потом в подчелюстной или начелюстной области появилась припухлость тканей, которая постепенно уплотнилась. В дальнейшем здесь сформировался гнойник, который вскрылся самостоятельно, после чего на коже образовался свищ.
Клиника. Лицо ребенка несколько асимметрично за счет плотного малоболезненного ограниченного инфильтрата (обычно в поднижнечелюстной или начелюстной области). Кожа здесь синюшная, лоснится, истонченная, имеется свищ с незначительным гнойным отделяемым (рис. 69).
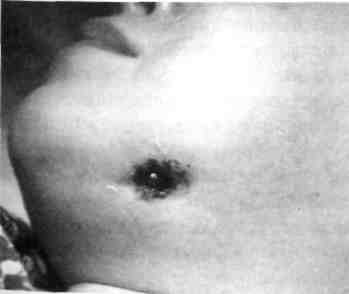
В полости рта определяется разрушенный "причинный" зуб, а по переходной складке всегда можно пропальпиро-вать тяж, связывающий зуб со свищом и поддерживающий хроническое воспаление мягких тканей. Общее состояние обычно не изменено.
Лечение мигрирующей гранулёмы у детей состоит в удалении ставшего причиной развития воспалительного процесса зуба, тщательного выскабливания лунки, пересечении тяжа по переходной складке и иссечении свища.
Риг ко ил,-,- ,„„ „ - Профилактика заболевания сос-
f-ис. ьа. Мигрирующая гранулема левой у ^
подчелюстной области от 46 зуба со сви- тоит в своевременном лечении осложне- щом ний кариеса.
174
3
Воспалительные заболевания челюстно-лицевой области
Псевдопаротит Герценберга
Псевдопаротит Герценберга — это воспаление лимфатических узлов, расположенных под капсулой околоушной слюнной железы неодонтогенного происхождения.
Жалобы детей — на наличие припухлости и болезненности тканей околоушной области с одной стороны, иногда — болезненности при открывании рта, а также на нарушение сна, аппетита и повышение температуры тела.
Клиника. При осмотре обращает на себя внимание асимметрия лица за счет припухлости тканей околоушно-жевательной области. Цвет кожи над ней не изменен, при пальпации определяется отек тканей, в центре которого в единичных случаях удается обнаружить участки плотного болезненного инфильтрата, что является результатом перерастяжения капсулы лимфатического узла и выпячивания его. Отдельный увеличенный лимфатический узел обычно не пальпируется, не определяется и флюктуация при гнойном воспалении в лимфатическом узле. Слюноотделение при псевдопаротите Герценберга количественно может изменяться за счет механического сдавления протоков железы. Качество слюны практически не изменено, что является отличительным дифференциально-диагностическим признаком этого заболевания. Так, при эпидемическом паротите слюна прозрачная, выделяется из устья во время массажа железы в незначительном количестве (1-2 капли), при неэпидемическом — количество слюны уменьшено, она мутная, с примесью гноя, а в некоторых случаях из устья выделяется чистый гной. Особенностью клинического течения псевдопаротита Герценберга является локализация лимфатических узлов под капсулой околоушной железы, в результате чего продолжительное время внешняя асимметрия лица не наблюдается. Быстрому переходу серозного воспаления в гнойное способствует неправильно поставленный диагноз (в большинстве случаев дети обращаются к педиатру, который ставит диагноз "эпидемический паротит") и неправильная тактика лечения — это преимущественно тепловые процедуры на околоушную область. И уже с диагнозом "острый гнойный лимфаденит" такие дети попадают в челюстно-лицевое отделение.
Лечение при выявлении гнойного воспаления в лимфатическом узле (диагностировать стадию воспаления помогает УЗИ пораженного участка) состоит во вскрытии абсцесса с последующим продолжительным дренированием раны и уходе за ней по правилам ведения гнойной раны. Близость околоушной слюнной железы замедляет исчезновение признаков воспаления, то есть сроки выздоровления ребенка при этой болезни длительнее, чем при гнойном лимфадените любой другой локализации. Для ускорения выздоровления в послеоперационный период ребенку целесообразно назначать фонофорез гидрокортизона, а потом — электрофорез димексида и йодида калия, лазеротерапию. Следует предостеречь хирурга от повреждения ткани железы в тех случаях, когда воспаление per continuitatem распространяется на нее из очага в лимфатическом узле. В таком случае после вскрытия абсцесса могут образоваться слюнные свищи. Профилактикой их образования после стихания воспаления является ушивание раны путем перекрытия хода свища тканями капсулы железы и подкожной жировой клетчатки.
Лимфогранулематоз
Лимфогранулематоз (limphagranylomatosis) — это системное заболевание, проявляющееся поражением ретикулярного остова лимфатических узлов — ткани, являющейся главным биологическим фильтром организма.
Впервые описание заболевания, подобного лимфогранулематозу, встречается в работах Malpighi "De visceniM structura" (1666), но систематическое изучение заболеваний, связанных с поражением лимфатических узлов, началось значительно позднее. В 1890 г. С.Я. Березовский в журнале "Русская медицина" напечатал работу "К вопросу о строении и клиническом течении Lymphadenoma malignae", где привел 6 случаев заболевания, характерной особенностью которого было увеличение лимфатических узлов со своеобразным гистологическим строением.
Лимфогранулематоз может наблюдаться и в зрелом возрасте, и у грудных детей, и у старых людей. Но чаще всего он поражает лиц зрелого возраста: мужчин от 45 до 49 лет, женщин — от 30 до 40 лет.
Единого названия этого заболевания нет. Лимфогранулематоз можно встретить под названиями „железистая возвратная лихорадка" (О.О. Кисель, 1895), „лимфоаденома", „злокачественная лимфома", „злокачественная гранулёма", „лимфогранулёма", „болезнь Ходжкина" и „лимфогранулематоз". Большинство авторов пользуются терминами „болезнь Ходжкина" (американская и французская литература) и „лимфогранулематоз".
Вызывать развитие лимфогранулематоза могут:
1) инфекционные болезни и изменения в организме вследствие их;
2)опухоли.
У детских челюстно-лицевых хирургов это заболевание вызывает интерес лишь с тех позиций, что первым патогномоническим симптомом его является поражение лимфатических узлов, в том числе и челюстно-лицевой области. Кроме того, у детей разных возрастных групп распространенным воспалительным заболеванием является хронический гиперпластический лимфаденит, требующий дифференциальной диагностики с лимфогранулематозом.
Жалобы родителей или детей — на наличие увеличенных безболезненных лимфоузлов в подчелюстной области или шее. При продолжительном течении заболевания наблюдаются общая слабость, повышение температуры тела, снижение аппетита, нарушение сна.
Клиническим признаком лимфогранулематоза является увеличение лимфатических узлов, которое чаще (в 50-75 % случаев) начинается с узлов шеи, расположенных по ходу яремной вены.
Пораженные лимфатические узлы обычно безболезненные, эластической консистенции, не спаянные между собой и с подлежащими тканями.
Большинство исследователей выделяют три гистологические стадии развития лимфогранулематозного процесса в лимфатических узлах:
I стадия — диффузная гиперплазия лимфатических узлов. Рисунок узла стирается, в краевых и промежуточных пазухах накапливается большое количество клеток, как нормальных, так и патологических.
