
- •Раздел 11. Основные восстановительно-реконструктивные
- •Раздел 1
- •2. Период грудного возраста (с 4-5 нед до 12 мес).
- •3. Преддошкольный период (от 1 года до 3 лет).
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 1
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 2
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •I. Показания к удалению зубов во временном прикусе (до 6 лет):
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •1. Путь проникновения инфекции:
- •2. Вид инфекции:
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел I
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 3
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •Раздел 4
- •0Пух0леп0д0бные новообразования
- •Раздел 4
- •Раздел 4
- •Раздел 5
- •Раздел 5
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •Раздел 6
- •0Пух0леп0д0бные новообразования мягких тканей
- •Раздел 6
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •0Д0нт0генные опухолеподобные новообразования
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •Раздел 7
- •0Пух0леп0д0бные новообразования костей
- •Раздел 7
- •Раздел 8
- •Физические причины:
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 8
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9 Рис. 272. Спиральная компьютерная томография с мультипланарной реконструкцией ребенка с переломом левого суставного отростка
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 9
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10 Рис. 318. Изолированное срединное несращение твердого и мягкого нёба
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 10
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •Раздел 11
- •0Сте0генные опухоли
- •Раздел 11
Раздел 9
Травматические повреждения тканей челюстно-лицевой ооласти
ровления. Кроме того, при сочетании травмы челюстей с ранами, сопровождающимися дефектами тканей, или лоскутными ранами возникает угроза развития различных видов асфиксий. Поэтому правильные действия врача на догоспитальном этане при оказании помощи имеют важное значение для предотвращения угрожающих жизни ребенка осложнений.
Комбинированные повреждения — это повреждения тканей не только челюст-но-лицевой локализации, но и других анатомических областей (конечностей, внутренних органов). Они вызывают синдром взаимного отягощения и полиорганной недостаточности.
Комбинированные повреждения чаще всего сопровождаются закрытой черепно-мозговой травмой (реже — открытой), а также травмой ЛОР-органов и глаза. В 80 % случаев травма опорно-двигательного аппарата диагностировалась вместе с черепно-мозговой и травмой челюстно-лицевой области.
Повреждение головного мозга у детей диагностировать значительно сложнее, чем у взрослых, поскольку отсутствуют выраженные клинические признаки. Одним из факторов "смазанной" клинической картины закрытой черепно-мозговой травмы у детей является эластичность костей свода черепа и наличие темечек; интракраниальная гипертензия компенсируется расширением мест соединения костей. Возможно появление признаков перелома основания черепа — симптома Бетла, проявляющегося изменением цвета кожи в участке сосцевидных отростков вплоть до появления экхимозов (кровоизлияний, кровоподтеков), а также окологлазничных гематом в поздние сроки (позже 24 ч).
Кроме того, травмированный ребенок часто не может адекватно оценить свое состояние, рассказать о своих ощущениях. Это, в свою очередь, затрудняет раннюю диагностику закрытой черепно-мозговой травмы. Поэтому врачу необходимо расспросить родителей или свидетелей происшествия, в результате которого ребенок получил травму.
Объективным методом диагностики закрытой черепно-мозговой травмы у детей является спинномозговая пункция (выполняется нейрохирургом), электроэнцефалография, компьютерная томография.
Значительное влияние на течение и последствия комбинированной травмы имеют повреждения челюстно-лицевой области, осложняющие общее состояние ребенка. При наличии ран мягких тканей, переломов костей лицевого скелета чаще, чем при повреждении других локализаций, у детей возникают условия для нарушения внешнего дыхания и последующего развития легочных осложнений в результате попадания в дыхательные пути слюны, крови, спинномозговой жидкости, отломков костей, зубов и т. п. Угроза развития таких осложнений возрастает при сочетании повреждений лица с травмами грудной клетки и мозга, сопровождающихся нарушением сознания, дыхания и т. п.
На догоспитальном этапе врачебная помощь детям с комбинированными повреждениями заключается в проведении противошоковых мероприятий, иммобилизации отломков костей лица и опорно-двигательного апарата, наложении асептических повязок на раны. Всем пострадавшим с сочетанной травмой на месте происшествия необходимо тщательным образом осмотреть и очистить ротовую полость, пропальпировать кости лицевого скелета с целью выявления или исключения повреждений челюстно-лицевой области. При транспортировке таких
детей кладут на живот или поворачивают голову в сторону, противоположную повреждению лица. Следует помнить: накладывая повязки на раны, нужно учитывать, что при переломах костей лицевого скелета они могут повлечь дополнительное смещение отломков и затруднить дыхание.
Всех детей с подозрением на закрытую черепно-мозговую травму необходимо госпитализировать независимо от тяжести повреждения челюстно-лицевой области. Если на пункт неотложной помощи ребенок с сочетанной или комбинированной травмой доставлен каретой скорой помощи, то в любом случае не следует отправлять его на консультацию к нейрохирургу или невропатологу, необходимо вызывать этих специалистов к нему. Черепно-мозговая травма в таком случае не должна быть основой для отказа от первичной хирургической обработки ран и фиксации отломков челюстей, но при этом следует учитывать соматическое состояние ребенка, степень тяжести челюстно-лицевой травмы и рекомендации нейрохирурга и невропатолога.
Оказывая помощь детям с комбинированными повреждениями, следует помнить, что на всех догоспитальных этапах у них могут возникать разные виды асфиксии: аспирационная (при затекании крови, слюны, рвотных масс в дыхательные пути), дислокационная (при западении языка, обширных глубоких гематомах), стенотическая (при сдавливании дыхательных путей гематомой, образовавшейся в результате ранения крупных сосудов шеи), обтурационная (при попадании в дыхательные пути кусочков тканей, отломков зубов и т. п.) и клапанная (возникает при отрыве лоскута тканей на ножке, чаще мягкого нёба, и перекрытии им дыхательных путей при вдохе). Все они нуждаются в своевременной диагностике и немедленном лечении.
В челюстно-лицевом стационаре для проведения первичной хирургической обработки ран детям при наличии множественных повреждений мягких тканей полости рта в сочетании с повреждениями гортани и трахеи, оскольчатыми переломами средней зоны лица в некоторых случаях нужно накладывать трахеосто-му. Эти действия должны проводиться после консультаций профильных специалистов.
Комплексное лечение детей с комбинированными повреждениями должно включать дегидратационную терапию (при закрытой черепно-мозговой травме), антибактериальную (для предотвращения развития воспалительных заболеваний мягких тканей и челюстей), антигистаминную, витаминотерапию и симптоматическую — по показаниям. Особое значение приобретает гигиенический уход за полостью рта при ранениях мягких ее тканей и открытых переломах челюстей.
ПЕРЕЛОМЫ КОСТЕЙ НОСА
Статистика переломов костей носа у детей не всегда правильно ориентирует стоматолога, поскольку такие пациенты чаще лечатся в ЛОР-отделении.
Эти повреждения у детей наблюдаются редко. По нашим данным, количество Детей с переломами наружного носа составляет 1,5 % от всех детей с травмами челюстно-лицевой области.
Дети с переломами костей носа обычно попадают на пункт неотложной помо-"ш не с этим диагнозом, а с другими повреждениями мягких или костных тканей 11 зубов, которые могут сочетаться с повреждениями костей носа.
355
галдел з
Травматические повреждения тканей челюстно-лицевой оилаыи
Жалобы ребенка — на наличие кровотечения из носа, затрудненное дыхание, западение или искривление переносицы.
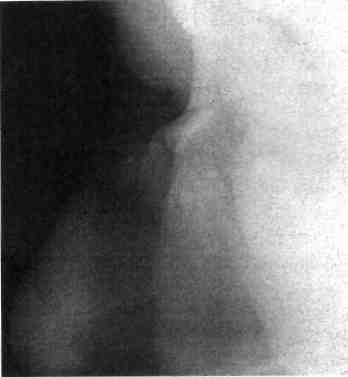
Клиника. Наблюдаются значительное кровотечение, деформация носа (искривление, западение спинки или скатов), нарушение носового дыхания, гематома окологлазничных участков. При пальцевом исследовании носа можно выявить костную крепитацию его отломков. Смещение носа возле его основания свидетельствует о переломе лобных отростков верхней челюсти, подкожная крепитация — о переломе решетчатой кости, при котором возникает эмфизема. Для получения данных о локализации и характере перелома носа целесообразно сделать рентгенограмму костей его в прямой и боковой проекциях (рис. 280, 281). Однако не всегда отсутствие рентгенологических признаков позволяет исключить перелом костей носа.
Дифференциальную диагностику проводят с переломами верхней челюсти и основания черепа.
Рис. 280. Обзорная рентгенограмма костей носа ребенка с переломом (костные отломки не смещены)
Лечение. Тактика челюстно-лице-вого хирурга травматологического пункта заключается в диагностировании перелома костей носа, оказании помощи при носовых кровотечениях (передняя или задняя тампонада), а затем, если нет сочетанного повреждения тканей челюстно-лицевой области, обеспечении лечения ребенка в ЛОР-отделе-нии.
Передняя тампонада проводится чаще всего, поскольку в 90-95 % случаев носовое кровотечение возникает из переднего отдела носовой перегородки. При этом в носовой ход, прижимая тампоны к перегородке, между ней и нижней носовой раковиной вводят марлевый тампон достаточной длины. Последний можно пропитать раствором перекиси водорода, аминокапроновой кислоты и т. п.
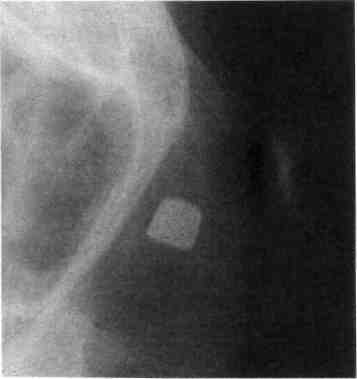
Заднюю тампонаду проводят, если неэффективна передняя. Чтобы ее про вести, необходимо иметь резиновый ка- Рис. 281. Обзорная рентгенограмма кос- т коленчатый пинцет, носовой
теи носа ребенка с инородным телом в но- , п „„
ч^к
совом ходу (пуля от пневматического корнцанг, сложенный в 4-6 слоев мар ружья) левый тампон диаметром 2-3 см и пере-
вязанный крест-накрест тремя толстыми шелковыми лигатурами, длина двух из них — до 15 см. Заднюю тампонаду осуществляют при открытом рте ребенка: в носовое отверстие половины носа, из которой наблюдается кровотечение, вводят резиновый катетер и продвигают по дну носовой полости в ротовую часть глотки, пока его конец не появится из-за мягкого нёба. Потом катетер выводят в ротовую полость и привязывают к нему одной из шелковых лигатур марлевый тампон. Движением катетера в обратном направлении подтягивают его в носовую часть глотки, направляя тампон над и за мягким небом, где он располагается воз-le хоан. В нужном положении тампон удерживается благодаря натягиванию концов шелковой лигатуры, которые выходят из носового отверстия, где завязываются вокруг небольшого марлевого тампона. Конец второй нити выводят изо рта и фиксируют к коже щеки лейкопластырем — она будет нужна, чтобы удалить тампон из носоглотки после прекращения кровотечения. У маленьких детей такая манипуляция проводится под общим обезболиванием. Задняя тампонада может дополняться передней.
При наличии недиагностированных переломов кости носа срастаются неправильно и возникает выраженная деформация его костного или костно-хрящевого отдела, которая может сопровождаться нарушением носового дыхания.
357
Пороки развития тканей и органов челюстно-лицеви* ^..°^-
Раздел Ю
Пороки развития тканей
и органов челюстно-лицевой области
Еще много времени пройдет., пока мы сможем предусмотреть рождение ребенка с дефектами и деформациями лица и челюстей, и еще больше времени пройдет, пока у нас смогут проводить профилактику этих заболеваний. А сегодня необходимо научиться правильно, своевременно и в полном объеме их лечить.
Пороки развития челюстно-лицевой области занимают 3-е место среди других врожденных пороков. 70 % из них составляют врожденные несращения верхней губы и нёба, а 30 % — различные формы краниосиностозов и черепно-лицевых
дизостозов.
Этиология. Заболевания имеют мультифакторный характер. Проведенные клинико-генеологические исследования показали, что у 85 % больных пороки челюстно-лицевой области имели спорадический характер, а у 15 % ~ семейный.
По этиологическому фактору врожденные пороки развития тканей и органов челюстно-лицевой области можно разделить на 3 группы: 1) наследственно обусловленные врожденные пороки развития; 2) врожденные пороки развития, связанные с воздействием среды; 3) врожденные пороки развития мультифактори-
альной природы.
Наследственно обусловленные несращения губы и/или неба представляют собой гетерогенную группу и включают: моногенные врожденные пороки развития, причиной возникновения которых служит мутация одного гена, и хромосомные синдромы. В основе последних лежат геномные (изменение количества хромосом) или хромосомные (изменения структуры хромосом) мутации. Несращения, связанные с воздействием среды, выступают как одно из проявлений эмбриона-лии или фетопатии. Воздействие тератогенов в сроки формирования верхней губы и верхней челюсти, мягкого неба (6-7 неделя гестации) может привести к развитию их несращения. Несращения мультифакторной природы возникают в случаях взаимодействия генетической и средовой компоненты одновременно.
Пороки развития тканей челюстно-лицевой области имеют следующее деление:
1. Несращения тканей челюстно-лицевой области:
губы;
колобома;
макростома;
альвеолярного отростка;
нёба.
2. Несращения тканей челюстно-лицевой области, сочетающиеся с другими
пороками (синдромами).
3. Орофациальная дисплазия мягких тканей и костей лица.
Отсутствие органа или его части и (или) ткани.
Пороки развития отдельных органов (ушная раковина, нос).
Пороки развития уздечек губ и языка.
Атрезпи носовых и слуховых ходов, микросхемы.
Свищи.
ВРОЖДЕННЫЕ НЕСРАЩЕНИЯ ГУБЫ И НЁБА
Среди всех врожденных пороков у детей, включающих колобомы лица, мак-ростомы, микростомы, синдромы I—II жаберных дуг, врожденные несращения верхней губы и нёба (Heulopalatognatoshisis), последние составляют наибольшую часть. Их также называют "тригубостью", "заячьей губой", "волчьей пастью", но эти термины совершенно недопустимы в профессиональной среде. Соответственно решению Международного симпозиума по номенклатуре (1970) данный вид порока называется расщелиной. Эта терминология (Cleft Lip and Palate) применяется практически во всем мире. Но патогенетически точнее этот вид порока отображает термин "несращение", поскольку в эмбриогенезе ткани орофациаль-ной области по каким-то причинам не соединились, не срослись.
Статистика. В начале XX ст. дети с врожденными несращениями в Украине появлялись на свет в соотношении 1:2000; в 1960-1970 г. — 1:1000; в 2000-2002 г. — 1:800-1:900. В большинстве стран Европы в настоящее время это соот-ношение составляет 1:600. В 2000 г. в 28 странах Европы родилось 9222 ребенка с несращениями и проведено 7605 первичных оперативных вмешательств на губе и нёбе.
Кроме детей с врожденными несращенпями губы и нёба рождаются дети с другими дефектами и деформациями челюстно-лицевой области. Поэтому правильнее было бы считать, что в среднем в Украине каждый год рождается около 600 детей с врожденными пороками челюстно-лицевой области. Колебания по областям Украины — от 15-17 до 35-46 детей в год! Так, в 1998 г. в Украине родилось 500 000 детей, из них только с несращением верхней губы и нёба (кроме других пороков челюстно-лицевой области) — 490! В 1999 г. на 387 000 новорожденных — 387 таких детей; в 2000 г. на 385 126 новорожденных — 388, в 2001 р. — на 375 722 новорожденных — 386 детей с несращениями, в 2002 — 404 таких больных. В 2003 г. из 408 589 новорожденных 444 были с несращениями губы и неба. За последние шесть лет больных с несращениями родилось 2541, т.е. в среднем 424 ребенок в год. В наиболее многонаселенных регионах в 2003 г. родилось детей с несращениями: в Киевской области и Киеве — 55; Донецкой области — 40; Днепропетровской — 37; Львовской — 31; в Винницкой, Ивано-Франковской, Одесской области и республике Крым — по 21. В этих 8 областях родилось 55,6%
таких больных.
Тенденции к значительному снижению количества таких детей не предусматривается, поскольку экологические, экономические, социальные и другие условия, влияющие на здоровье родителей и их детей, не улучшаются. В этом смысле важной является консультация отца и матери до беременности у генетика, если:
— в роду уже были дети с несращениями или другими пороками челюстно-лицевой области;
359
