
- •Метаболические болезни: этиология и патогенез
- •Общие клинические проявления и биохимические показатели
- •Роль семейного анамнеза в диагностике метаболических болезней
- •Внутриутробное развитие и осложнения при беременности
- •Возраст манифестации и провокационные факторы
- •Особенности семиотики метаболических болезней
- •Клинико-морфологические исследование пробанда с метаболическими нарушениями
- •Оценивание фенотипа пациента з метаболической болезнью
- •Диагностическое значение отдельных клинических и параклинических признаков в случае метаболических заболеваний
- •Дифференционная диагностика признаков и симптомов нбо
- •Диагностическое значение запаха и цвета мочи
- •Диагностическое значение необычных запахов по g.Hoffmann et al. (2002)
- •Аномальный цвет мочи или детских пеленок по g.Hoffmann et al. (2002) с изменениями о.Я. Гречаніної
- •Отдельные биохимические маркеры метаболических болезней
- •Базовыми исследованиями являются:
- •Дальнейшие клинико-биохимические исследования
- •Клинико-биохимические методы исследования для диагностики метаболических нарушений по g.Hoffmann et al. (2002)
- •Перимортальные исследования при подозрении на мб
- •Основные биохимические маркеры метаболических болезней
- •Дифференциальная оценка проявлений в метаболических болезнях по m. Champion, g.Fox (2005)
- •Гипогликемия
- •Полный скрининг на гипогликемию
- •Синтез мочевины
- •Дифференциальная диагностика
- •Дифференционная диагностика разных заболеваний,
- •Общие принципы лечения метаболических болезней
- •Нарушение промежуточного обмена
- •Общие принципы лечения.
- •Специфическая терапия для некоторых оа
- •Общие принципы коррекции нарушений метаболизма
- •Специфическая терапия для некоторых оа
- •Массовые скринирующие программы. Скрининг фку
- •Группы мутаций, которые приводять к гиперфенилаланинемии
- •Что делать при выявлении повышенного количества фенилаланина при проведении массового скрининга ?
- •Клиническая картина фенилкетонурии
- •Частую рвоту, которая возникает без причин, иногда рвота настолько выражена, что ее ошибочно расценивают как проявление пилороспазма;
- •Повышенная возбудимость, расторможенность;
- •Когда нужно думать, что у ребенка наследственное нарушение обмена веществ, в частности фку. Признаки нарушений метаболизма
- •Клинико-генетические особенности отдельных форм фку
- •Частота фку в разных регионах по данным 4-ой конференции Международного общества неонатального скрининга, 1999 г
- •Классификация гиперфенилаланинемий
- •Первичная диагностика фку
- •1. Обследовать необходимо:
- •Организация забора материала
- •Возможные ошибки при проведении скринирующих программ:
- •Пути преодоления ошибок:
- •Подтверждающая диагностика.
- •Диспансерное наблюдение больных с фку
- •Проблемы психологической адаптации семьи при выявлении ребенка с фку и необходимости назначения длительной диетотерапии
- •Лечение детей, больных с фку
- •Допустимое суточное количество фа для детей разных возрастных групп
- •Физиологичные потребности детей разных возрастных групп в основных пищевых веществах и энергии
- •Химический состав и энергетическая ценность гидролизатов белка который используется для диетического питания детей, больных фку (на 100 г сухого продукта)
- •Примеры расчета питания детям, больным фку на первом году жизни
- •Химический состав и калорийность рациона
- •Химический состав и калорийность рациона
- •Химический состав и калорийность рациона при использовании смеси аминокислот Фенил-Фри
- •Химический состав и калорийность рациона
- •Массовый скрининг на врожденный гипотиреоз
- •Проведение скрининга на вг необходимо в связи с тем, что:
- •Эпидемиология вг
- •Этиология вг.
- •Этиология врожденного гипотиреоза
- •Классификация вг.
- •Постоянный первичный гипотиреоз (1:3800-4000 новорожденных)
- •Транзиторный первичный гипотиреоз (в Европе 1:200–800 новорожденных).
- •Постоянный гипоталамо-гипофизарный гипотиреоз (1:50000–100000 новорожденных)
- •Клиническая картина
- •Клинические признаки вг на первом месяце жизни.
- •Клинические признаки вг на 3–6 месяце жизни.
- •Клинико-генетические особенности отдельных форм вг
- •Первичная диагностика вг
- •Организация забора материала
- •Этапы проведения неонатального скрининга на вг
- •I этап- роддом.
- •Интерпретация результатов скрининга на вг по данным уровня ттг и уточняющих тестов (по Stphen LaFranchi )
- •Сравнительная характеристика разных систем скрининга на вг
- •Ошибки и оптимизация скрининга на вг
- •Ошибки разных "скрининг-методов"
- •II етап – спостереження дитячим ендокринологом за місцем проживання
- •Лечение и наблюдение за детьми, которые получают заместительную терапию
- •Дозы l-тироксина, рекомендуемые для лечения детей с вг разного возраста (по Stphen LaFranchi)
- •Контрольные уровни ттг и т4 в сыворотке крови при назначении l-тироксина.
- •Календарь наблюдений за детьми с вг
- •Критерии адекватности лечения вг на первом году жизни.
- •Критерии адекватности лечения вг после года жизни.
- •Уточняющая диагностика метаболических болезней
- •Простые анализы мочи на метаболические нарушения
- •Взятие образцов.
- •Простые метаболические тесты мочи
- •Скрининг-тесты, клиническое значение, интерпретация.
- •Определение рН мочи (экспресс-методом или с помощью рН-метрИи).
- •2. Динитрофенилгидразиновый (днфг) тест
- •3. Проба на наличие сульфитов
- •4. Dnph-тест (тест на динитрофенилгидразин)
- •5. Тест на наличие восстанавливающих веществ в моче
- •Восстанавливающие вещества в моче
- •Интерпретация теста на редуцирующие вещества мочи по цвету
- •6. Тест на наличие нитроцианида (реакция Бранда)
- •Причины положительного теста на наличие нитроцианида
- •7. Проба Фелинга
- •8. Днфг-проба для выявления кетокислот
- •9. Проба на ацетон
- •10. Проба на белок
- •11. Проба Обермейера (на индикан)
- •12. Проба на ксантуреновую кислоту
- •13. Проба Сулковича (на кальций)
- •15. Проба Селиванова (на фруктозу)
- •16. Проба Пантуса (для выявления хлоридов)
- •17. Тест на выявление серосодержащих аминокислот
- •Экскреция серосодержащих кислот с мочей
- •18. Проба Альтгаузена (на общий сахар)
- •19. Проба Легаля на кетоновые тела
- •20. Тест с цетилтриметиламониумбромидом (цтаб) на мукополисахариды
- •21. Тест на медь (по показаниям).
- •22. Проба на пролин (на фильтровальной бумаге)
- •Контроль качества скрининг-тестов сочи (вариант 2)
- •Аминокислоты
- •Цереброспинальная жидкость
- •Интерпретация результатов исследования уровня свободных аминокислот крови
- •Наследственные метаболические заболевания, для диагностики которых требуются исследования смж
Нарушение промежуточного обмена
Аминоацидопатии
Аминоацидопатии возникают в результате нарушения расщепления аминокислот в цитозоле. Аминоацидопатии могут быть связанными или не связанными с функцией митохондрий. Если аминоацидопатии сопровождаются недостаточностью нескольких митохондриальных ферментов (недостаточность дегидрогеназы кетокислот с разветвленной боковой цепью или недостаточность орнитинаминотрансферазы) но не связаны с СоА-активированными метаболитами, они тоже относятся к аминоацидопатиям.
Органические ацидурии отличаются от аминоацидопатий тем, что они связаны с митохондриальными ферментами и СоА-активированными метаболитами.
Клинические признаки при аминоацидопатиях имеют разную степень выраженности, но в любом случае, они связана с накоплением в организме токсических промежуточных продуктов обмена.
Диагноз аминоацидопатии ставится на основании определения концентрации аминокислот в моче или крови (схемы 1 -4). Определение характера нарушений влечет за собой диетотерапию с ограничением белка и тех аминокислот, которые в данной ситуации вовлечены в метаболический дефект, лечение катаболических состояний, которые приводят к расщеплению большого количества белка. Эффективным является в определенных случаях ингибирование биохимического фактора перед возникновением генетической недостаточности, в результате чего опасная болезнь превращается в дополнительное доброкачественное накопление аминокислот путем предотвращения накопления разрушающих веществ.
Органические ацидурии
В последнее время предметом научного исследования и практического поиска стали заболевания, вызванные нарушением метаболизма аминокислот, которые называются органическими ацидуриями (ОА). Классические органические ацидурии связаны с дефицитом митохондриального метаболизма. Интерес к ОА связан с тем, что большинство катастроф перинатального периода и внезапной смерти связаны именно с этими МБ, число которых постоянно растет.
Источниками органических кислот в организме являются:
-
аминокислоты;
-
жирные кислоты;
-
углеводы;
-
холестерол;
-
пурины, пиримидины;
-
нейротрансмиттеры;
-
продукты питания;
-
лекарственные препараты;
-
продукты жизнедеятельности бактерий.
Общие патогенетические механизмы ОА.
-
Развитие острого или хронического метаболического ацидоза вследствие накопления ОК.
-
Образование соединений типа органические кислоты-КоА приводит к истощению сукцинил- и ацетил-КоА и нарушению процессов глюконеогенеза.
-
Ингибирование соединениями ОК КоА реакций цикла Кребса, что приводит к нарушению утилизации эфиров КоА, повреждению процессов кетолиза и синтеза АТФ и накоплению пирувата и лактата.
-
Образование эфиров карнитина с соединениями ОК КоА, что приводит к истощению его запасов в митохондриях.
-
Вызванное ингибированием цикла Кребса и истощением запасов карнитина повреждение митохондрий.
-
Нарушение вследствие повреждения митохондрий цикла мочевины и накопление аммиака.
-
Ингибирование некоторыми ОК системы утилизации глицина, что вызывает повышение его уровня в организме и проявление его нейротропных особенностей (группа кетотических гиперглицинемий, которая включает пропионовую, изовалериановую, метилмалоновую ацидурии та β кетотиолазную недостаточность).
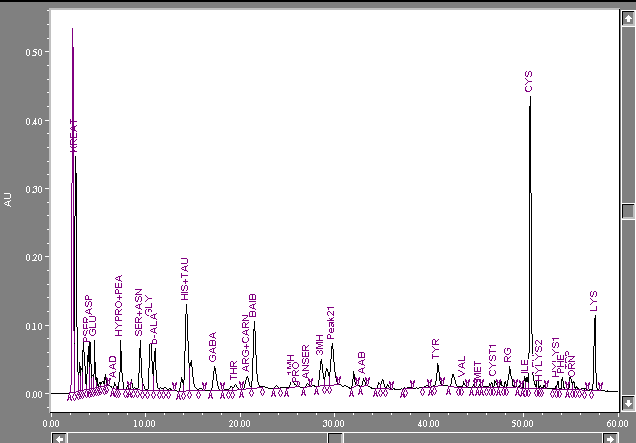
Рис. 29 – Хроматографический профиль аминокислот суточной мочи, цистинурия
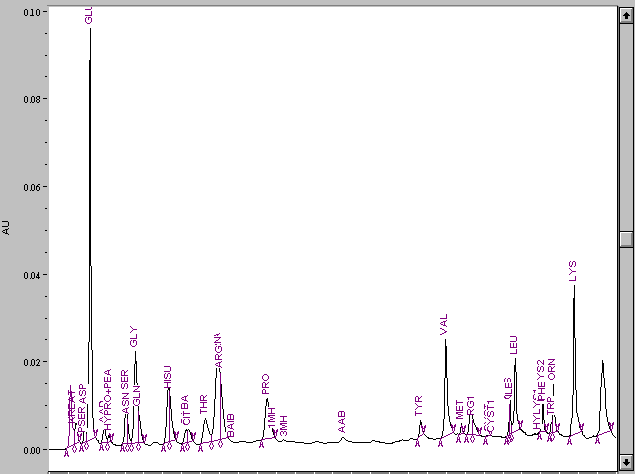
Рис. 30– Хроматографический профиль аминокислот крови. Повышенное содержание глутаминовой кислоты
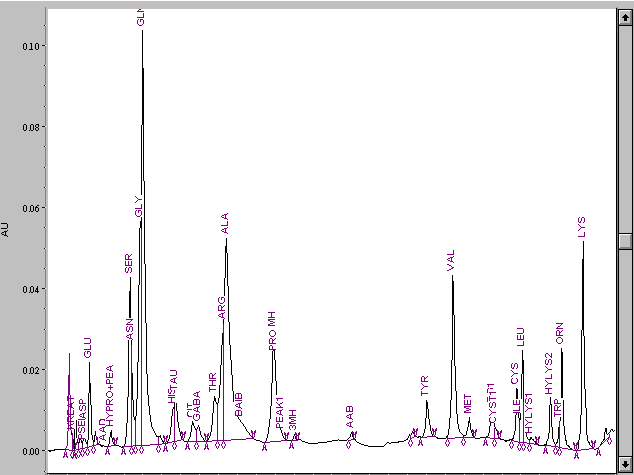
Рис. 31 – Хроматографический профиль свободных аминокислот крови. Повышение уровня аланина
Клинические проявления органических ацидурий:
-
Дистресс – синдром или "сепсис" новорожденного, через несколько часов, или дней после рождения при отсутствии доказательного акушерского или инфекционного анамнеза;
-
Интравентрикулярное кровоизлияние у доношенного новорожденного;
-
Кровоизлияние в сетчатку, или хронический субдуральный выпот, субдуральная гематома у ребенка 1-2 года жизни;
-
Синдром внезапной смерти, синдром апноэ во время сна больного, или сибсов;
-
Симметрические признаки нарушения миелинизации, глиоза, фронтотемпоральной и мозжечковой атрофии, найденные при КТ или ЯМРТ;
-
Иммунологическая недостаточность;
-
Отсутствие точного диагноза, который объясняет рецидивирующее ухудшение состояния больного;
-
Клинико-лабораторные признаки гепатита при отсутствии инфекционного или токсического поражения печени;
-
Вялость, кома, синдром Рейе;
-
Приступы гипокетотической гипогликемии;
-
Непереносимость физических нагрузок, жару, голод;
-
Синдром "вялого ребенка", миопатия, мышечная гипотония, рецидивирующие боли в мышцах, признаки миолиза;
-
Специфические, нехарактерные для здорового человека запах тела, волос, мочи;
-
Аномальный (черный, голубой, красный, зеленый) цвет мочи;
-
Нарушение поведения, регресс в психомоторном развитии, которые возникли после "легкой" простуды или кишечной инфекции;
-
Аллопеция;
-
Дерматит;
-
Задержка физического развития;
-
Несвязанные с хромосомными аномалиями или действием терратогенов врожденные пороки развития, дизморфии лица, пороки сердца;
-
Неврологическая патология, включая периферическую нейропатию;
-
Необъяснимое нарушение слуха;
-
Необъяснимое нарушение зрения;
-
Нарушение развития речи;
-
Отказ от белковой или жирной пищи и возникающие после ее приема тошнота и рвота;
-
Ревматоидный артрит и любая артропатия, не связанная с аутоиммунными реакциями и инфекциями;
-
Расторможенность и гиперактивность;
-
Психоз и аутизм;
-
Необъяснимые долгие запоры и поносы;
-
Медикаментозная аллергия.
Клинические типы классических органических ацидурий (по Johannes Zschocke, Georg F. Hoffmann, 1999):
1. Неонатальная форма всегда протекает как "катастрофа" неонатального периода".
Маркерные признаки:
-
внезапно возникающие в первые дни жизни у раннее "здорового" новорожденного отказ от еды и рвота;
-
респираторный дистресс, апноэ и цианотические атаки, вялость, энцефалопатия, которые нельзя объяснить более частыми причинами;
2. хроническая интермитирующая форма (манифестирует в любом возрасте после неонатального периода).
Маркерные признаки:
-
"кетотическая гипогликемия", которая протекает с выраженными в разной степени переходящими неврологическими расстройствами (особенно у детей до 6 месяцев и старше 6 лет);
-
метаболическая катастрофа, которая возникла на фоне респираторной инфекции, диареи, употреблении "банкетной" еды, клинически не отличающимися от синдрома Рейе.
3. Хроническая прогрессирующая форма (начинается, как правило, в раннем детском возрасте).
Маркерные признаки:
-
Ведущими являются прогрессирующая задержка психомоторного развития и прогрессирующие или периодически утяжеляющиеся экстрапирамидные расстройства;
-
нарушение пищеварения, анорексия, частые рецидивирующие рвоты;
-
развитие метаболической катастрофы, как при хронической интермиттирующей форме с последующим увеличением неврологической симптоматики;
-
клинические проявления иммунодефицита в виде хронической кандидозной инфекции;
-
остеопороз.
У больного любого возраста,с внезапно развившейся метаболической катастрофой, вероятность органической ацидурии очень высокая.
Общие лабораторные признаки ОА (показатели могут быть измененными только во время метаболического кризиса).
-
Ацидоз с увеличенным анионным интервалом.
-
Кетонемия, кетонурия (не при всех ОА).
-
Кетонемия, кетонурия в сочетании с гиперглицинемией (при изовалериановой, пропионовой, метилмалоновой ацидуриях и недостаточности кетотиолазы, кетотической гиперглицинемии).
-
Гипогликемия, гипергликемия, или частые колебания уровня глюкозы в крови.
-
Повышенный уровень лактата.
-
Повышенный уровень триглицеридов в крови (непостоянный признак).
-
Непостоянное повышение уровня мочевой кислоты.
-
Небольшое или выраженное повышение уровня аммиака в крови (может проявляться только при нагрузочной пробе с животными белками).
-
Снижение уровня азота в мочевине.
-
Повышение уровня креатинфосфокиназы.
-
Панцитопения, нейтропения, тромбоцитопения, снижение уровня Т и В лимфоцитов, мегалобластная анемия (при некоторых ОА).
-
Рост дрожжевых грибков в кале (необходимо оценивать с осторожностью, потому что частая контаминация кала микроорганизмами с перианальных складок).
На сегодняшний день найэффективнейшим методом подтверждающей диагностики ОА является газовая хроматография и масс-спектрометрия (чувствительность и специфичность выше 90%) образцов утренней мочи и реже крови.
-
Накопление патогномоничных метаболитов в моче при газовой хроматографии более эффективно, чем исследование крови (почечные канальцы неэффективно реабсорбируют органические кислоты).
-
Снижение уровня карнитина в крови и моче.
