
- •Моз України
- •Передмова до першого видання
- •Ф. Бекон
- •І.В.Давидовський вступ
- •Термінологія
- •Перші документальні автопсії. Дослідження з допомогою мікроскопа
- •Медичний факультет імп. Київського університету св. Володимира — Київський медичний інститут
- •Медичний факультет Львівського університету — Львівський медичний інститут
- •Медичний факультет імп. Новоросійського університету - Одеський медичний інститут
- •Кишенсъкий
- •Розділ 1 елементи ультраструктурної патології клітини
- •Балтики
- •Причини пошкодження клітин можуть бути різні:
- •Усю різноманітність реакцій клітини в патології можна звести до таких ознак:
- •Патологія поверхневого комплексу
- •Патологія клітинних з'єднань
- •Патологія органел цитоплазми
- •Патологія ядра
- •1. Пошкодження хромосом:
- •II. Пошкодження мітотичного апарату:
- •III. Розлад цитотомії:
- •Хромосомні аберації та хромосомні хвороби
- •Структури клітини та їх можливі зміни при патологічних станах, хворобах і дії різноманітних чинників
- •Структури клітини та їх можливі зміни при патологічних станах, хворобах і дії різноманітних чинників
- •Структури клітини та їх можливі зміни при патологічних станах, хворобах і дії різноманітних чинників
- •Структури клітини та їх можливі зміни при патологічних станах, хворобах і дії різноманітних чинників
- •Розділ 2 морфологія порушень обміну речовин. Дистрофії. Некроз
- •Загальна характеристика
- •Паренхіматозні дистрофії
- •Мал. Жирова дистрофія печінки, макропрепарат
- •Мал. Жирова дистрофія печінки, мікропрепврат
- •Стромально-судинні мезенхімальні дистрофії
- •Мал.Фібриноїдний некроз артеріоли
- •Класифікація змішаних дистрофій
- •Класифікація ендогенних пігментів
- •Класифікація некрозу
- •Термінологія до розділу "морфологія порушень обміну речовин. Дистрофії. Некроз"
- •Ситуаційні завдання до розділу "морфологія порушень обміну речовин. Дистрофії. Некроз"
- •Розділ з порушення крово - та лімфообігу
- •Загальна характеристика
- •Класифікація порушень кровопостачання
- •Класифікація порушень кровопостачання
- •Міграція ембола
- •Термінологія до розділу "порушення крово- та лімфообігу"
- •Питання з комп'ютерної програми та самонавчання до розділу "порушення крово- та лімфообігу"
- •Ситуаційні завдання до розділу "порушення крово- та лімфообігу"
- •Запалення. Імунопатологічні процеси Ніщо не відбувається
- •М. В.Ломоносов загальна характеристика
- •1. Система т- та в-лімфоцитів.
- •2. Система моноцитарних фагоцитів.
- •3. Системна поліморфпоядерного лейкоцита, або система мікрофага.
- •Класифікація ексудативного запалення
- •Класифікація грануломатозного запалення
- •Динаміка розвитку туберкульозного запалення (а.І.Струков, в.В.Серов, 1979)
- •Імунопатологічні процеси
- •Термінологія до розділу "запалення. Імунопатологічні процеси"
- •Питання з комп 'ютерної програми та самонавчання до розділу "запалення. Імунопатологічні процеси"
- •Ситуаційні завдання до розділу "запалення. Імунопатологічні процеси"
- •Розділ 5 пристосувально-компенсаторні процеси
- •Загальна характеристика
- •Класифікація регенерації
- •Форми репаративної регенерації
- •Термінологія до розділу
- •Питання з комп 'ютерної програми та самонавчання до розділу "пристосувально-компенсаторні процеси"
- •Ситуаційні завдання до розділу 'тіристосувально-компенсаторні процеси"
- •Пухлини Красота і велич людського
- •Загальна характеристика
- •Класифікація видів росту та типів будови пухлини пухлина
- •Мал. Метастаз аденокарциноми в реґіонарний лімфатичний вузол
- •Мал. Віддалені метастази у печінку
- •Метастазування пухлини
- •Пухлинна прогресія
- •Порівняльна характеристика доброякісних та злоякісних пухлин
- •Мал. Внутрішньопротокова папілома молочної залози
- •Мал. Фолікулярна аденома щитоподібної залози
- •Мал. Рак на місці, шийка матки
- •Мал. Аденокарцинома товстої кишки
- •Мал. Слизовий рак шлунку
- •Мал. Солідний рак легені
- •Мал. Медулярний рак щитоподібної залози
- •Пухлини молочної залози
- •Пухлини жіночого статевого тракту
- •Шийка матки
- •Тіло матки
- •Маткові труби
- •Бартолінова залоза
- •Яєчники
- •II. Пухлини строми статевого тяжа
- •III. Ліпідно-клітинні (ліпоїдно-клітинні) пухлини
- •IV. Герміногенні пухлини
- •I. Герміногенні пухлини
- •Ендокринні залози
- •Щитовидна залоза
- •Наднирники
- •II. Предракові стани
- •III. Пухлини і ураження меланогенної системи
- •IV. Пухлини м 'яких тканин і пухлиноподібні процеси
- •V. Пухлини і пухлиноподібні зміни гематопоетичної ілімфоїдної тканини
- •Мезенхімальні пухлини
- •Рівень проростання шарів шкіри меланомою (за Кларком)
- •Пухлини нервової системи та оболонок мозку
- •II. Пухлини, що походять з оболонок нервів
- •III. Пухлини мозкових оболонок і споріднених тканин
- •Пухлини у дітей
- •Термінологія до розділу "пухлини"
- •Питання з комп 'ютерної програми та самонавчання до розділу "пухлини"
- •Ситуаційні завдання до розділу 'пухлини"
- •Приложение (для иностранных студентов) ситуационные задачи 1 категории сложности
- •Ситуационные задачи II категории сложности
- •Вопросы для компьютерного контроля
- •Вопросы для бескомпьютерного контроля
- •Основна література
Класифікація ексудативного запалення
|
Назва |
Різновидності |
Локалізація
|
|
Ексудативне запалення |
А. Самостійні форми: — серозне запалення; — фібринозне запалення; — гнійне запалення.
Б. Несамостійні форми: — катаральне запалення; — геморагічне запалення; — іхорозне запалення.
|
Слизові, серозні оболонки, шкіра. внутрішні органи |

Мал. 35. Лейкоцит у просвіті капіляра клубочка (нирка, експериментальний матеріал)
Серозне запалення має найчастіше гострий перебіг. За своїм значенням для організму воно є сприятливим, бо є легкою формою запального процесу. Інколи наслідком серозного запалення у внутрішніх органах може бути розвиток склерозу.
При фібринозному запаленні характерним є утворення ексудату, який має властивість згортатись у результаті утворення фібрину. Це пов'язано з виділенням у зоні запалення великої кількості тромбопластину. Залежно від ступеня та глибини некрозу тканини ексудат або утворюється на вільній поверхні тканини і в серозних порожнинах, або ж може виділятися в саму тканину, у зв'язку з чим розрізняють крупозну та дифтеритичну форми запалення.
Крупозне запалення спостерігається, коли некроз захоплює лише поверхневі відділи тих або інших покривів у зв'язку з чим ексудат згортається на вільній поверхні, де він з'являється. Найчастіше це має місце на серозних оболонках (плеврит, перикардит), на слизових оболонках, особливо дихальних шляхів (трахеїт, бронхіт) та в легенях (крупозна пневмонія).
Зовні на серозних та слизових оболонках ексудат має вигляд сірувато-білої плівки, що легко знімається, інколи вона може перекривати просвіт, зокрема трахеї, бронхів. Поверхня тканини в зоні запалення гіперемована, тьмяна, мікроскопічно ексудат має вигляд сіточки, в якій містяться лейкоцити, десквамовані клітини, а безпосередньо в підлеглій тканині виявляються типові ознаки запального процесу у вигляді набряку, повнокрів'я судин, інфільтрації клітинними елементами.
Серозні оболонки містять на своїй поверхні ніби волосяний покрив — ниточки фібрину. Особливо демонстративно це спостерігається на епікарді при фібринозному перикардиті ("волохате серце"). При цьому захворюванні спостерігається характерний клінічний феномен у вигляді "шуму тертя перикарду". Морфологічно він характеризується нагромадженням фібрину у вигляді гомогенних, неправильної форми скупчень (мал. 36).
Мал. Фібринозний перекардит, макропрепарат

Мал. Фібринозний перекардит, мікропрепарат
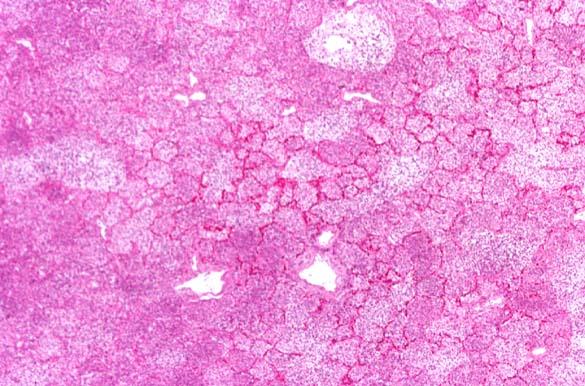
Крупозне запалення у внутрішніх органах трапляється рідко. Найтиповішим у цьому відношенні є запальний процес при фібринозній пневмонії, що спостерігається на шостий-сьомий день захворювання. У цей періоду просвітах альвеол нагромаджується полінуклеарні лейкоцити, що фагують збудника захворювання (пневмококи Френкеля), а самі гинуть. У результаті підвищення активності ферментів лізосом в лейкоцитах (нейтрофілах) може мати місце фібриноліз; у протилежному випадку, фібрин не розчиняється і проростає сполучною тканиною (мал. 37).
Мал. Крупозна пневмонія, макропрепарат

Мал. Крупозна пневмонія мікропрепарат
Дифтеритичне запалення відрізняється глибшим ступенем розвитку некрозу. При цьому має місце некроз не тільки поверхневих відділів, а й глибше розташованих ділянок тканини. У результаті фібриноген, що виходить із просвіту судин, при контакті з некроти-зованою тканиною відразу ж згортається. Чіткої межі між фібринозною плівкою та підлеглою тканиною, на відміну від крупозного запалення, в даному випадку не існує.
Мал. Дифтеритичне запалення бронха
при дифетерії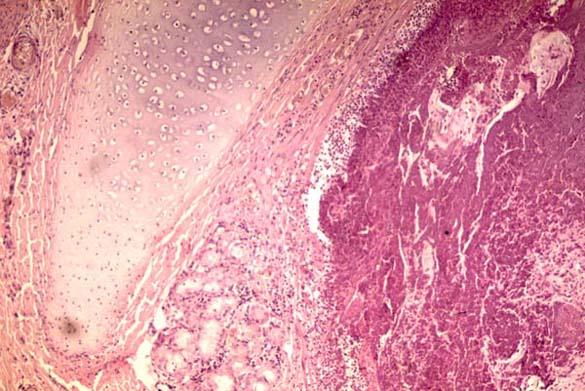

Наслідком фібринозного запалення може бути повне розсмоктування фібрину, його організація з формуванням синехій або облітерації порожнин, петрифікація.
При гнійному запаленні характерним є утворення гнійного ексудату, що складається з великої кількості лейкоцитів, альбумінів та глобулінів, має жовтуватий колір.
Окрім лейкоцитів, в ексудаті можуть міститися лімфоцити, макрофаги, різноманітні клітинні елементи місцевої тканини некрозу. Гнійне запалення буває на слизових оболонках (гнійний бронхіт, уретрит), серозних оболонках — (гнійний плеврит, емпієма плеври, перикардит), у внутрішніх органах (міокардит, гепатит, нефрит).
Мал. Гнійний перекардит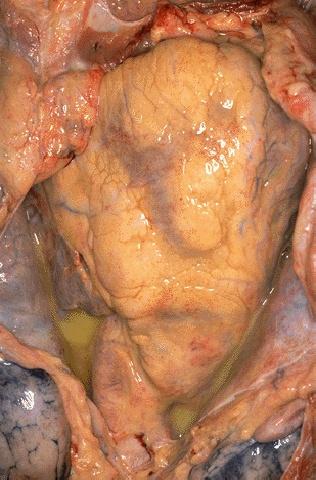

Гнійний ексудат може розташовуватися між тканинними елементами, дифузне їх пронизуючи (гнійна інфільтрація), що визначається як флегмона (мал.З8). В інших випадках гнійне запалення обмежене окремою ділянкою: у цьому випадку кількість лейкоцитів зростає в результаті еміграції їх з просвіту судин, виникає некроз тканинних елементів, їхнє розчинення в результаті ферментативної дії лізосом або за участю мікроорганізмів; поступово місце запалення перетворюється на порожнину, виповнену гноєм (абсцес) (мал.39).
У гнійному ексудаті містяться різноманітні ферменти, в першу чергу протеази, що можуть розщіплювати загиблі та дистрофічне змінені структури, в тому числі колагенові та еластичні волокна. Поруч із лейкоцитами, в ексудаті є різноманітні бактерицидні фактори - імуноглобуліни, компоненти комплементу. У зв'язку з цим гній затримує розвиток бактерій. Через 8-12 годин нейтрофіл в ексудаті перетворюється на "гнійне тільце" (лейкоциту стані жирової дистрофії).
Абсцес виникає або в некротизованій тканині, в якій зростають процеси аутолізу (наприклад, при травмі) або в життєздатних тканинах при проникненні великої кількості мікроорганізмів (наприклад, при інфекціях). По периферії скупчення гною оточено валом грануляційної тканини, через судини якої в порожнину абсцесу надходять нейтрофіли і частково видаляються продукти розпаду. Ця грануляційна тканина, що відмежовує порожнину абсцесу від навколишніх тканин, називається піогенною капсулою (membrana piogenica), характерна для хронічних абсцесів.
Мал. Абсцеси легені, макропрепарат


Мал. Абсцес легені, мікропрепарат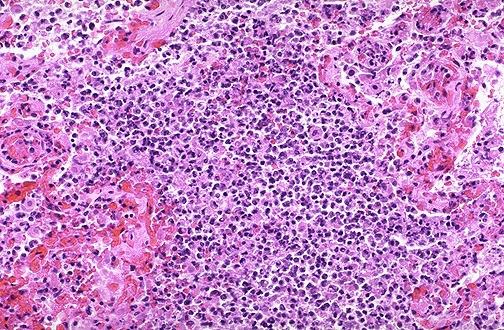
Відмежування гною в абсцесі має нестабільний характер, зберігається тенденція до прогресуючого розплавлення навколишніх тканин. При хронічному перебігу в піогенній мембрані з'являються два шари: внутрішній, ближче до порожнини, складається з грануляційної тканини та зовнішній, що виникає як результат дозрівання та перетворення на зрілу фіброзну сполучну тканину.
Утворення флегмони залежить від патогенності збудника, стану захисних систем організму, а також від структурних особливостей тканин, в яких вона виникла і де є умови для поширення гною. Тому найчастіше флегмона виникає в підшкірній жировій клітковині, між м'язових прошарків. Флегмону волокнисто-жирової клітковини називають целюлітом. Вона може бути м'якою, якщо відсутні вогнища некрозу, або твердою, коли в ній виникає коагуляційний некроз.
Гнійне запалення порожнин тіла або порожнинних органів називається емпіємою. Причиною її може бути запальний процес у сусідній тканині (абсцес легень при емфіземі) або порушення відтоку гною при гнійному запаленні порожнинних органів — жовчного міхура, хробакоподібного відростка, маточних труб та ін. При тривалому перебігу емпієми слизові, синовіальні або серозні оболонки некротизуються, на їхному місці розвивається грануляційна тканина, яка при дозріванні зумовлює розвиток синехій або облітерацію порожнин.
Мал. Гострий гнійний перетоніт
Гнійне запалення протікає в клініці гостро: при цьому абсцес може прориватись назовні або в окремі порожнини, може мати місце перехід запалення на вени та лімфатичні судини (флебіти, лімфангіти), що призводить до септикопіємії.
Крім того, гнійне запалення може мати і хронічну форму: хронічні гнійні катари слизових оболонок (бронхіт, сальпінгіт). У внутрішніх органах це може супроводжуватись утворенням хронічних абсцесів. Інколи вогнища хронічного запалення з'єднуються з поверхнею тіла за допомогою вузького каналу, утвореного грануляційною тканиною, яка має назву нориці, або фістули, що трапляється при хронічних остеомієлітах, спондилітах. В останньому випадку можливий розвиток так званих холодних абсцесів (при туберкульозному спондиліті).
При хронічному запаленні запальна гіперемія нерізко виражена, в гної, крім лейкоцитів, містяться лімфоцити, плазмоцити. Причиною гнійного запалення є стафілококи, стрептококи, гонококи, менінгококи.
Катаральне, геморагічне та іхорозпе запалення не є самостійними формами. Катаральним називають запалення, при якому ексудат, що виходить на поверхню слизових оболонок, стікає з них; при цьому до його складу примішується слиз, що є продуктом діяльності слизових залоз. У зв'язку з наявністю слизу ексудат стає в'язким, у ньому містяться лейкоцити, десквамований епітелій. Слизова оболонка потовщена, з набряком, ознаками ексудативного запалення (гіперемія, набряк, інфільтрація клітинами).
Катаральне запалення буває: серозне, гнійне, слизове.
Воно може мати також хронічний перебіг: гіпертрофічний та атрофічний катари. Інколи спостерігається поєднання атрофічних та гіпертрофічних змін на слизових оболонках.
Геморагічне запалення розвивається тоді, коли до складу ексудату входить велика кількість еритроцитів. Це пов'язано, з одного боку, з високою проникливістю мікросудин, з другого — наявністю від'ємного хемотаксису стосовно нейтрофілів. Трапляється при інфекційних захворюваннях — сибірській виразці, чумі, грипі та ін.
Мал. Геморагічний ексудат в плевральній
порожнині
Гнильне, або іхорозпе, запалення розвивається при проникненні гнильної мікрофлори у вогнище гнійного запалення, при цьому спостерігається некроз тканини. Як правило, таке запалення спостерігається в ослаблених хворих з поширеннями, незагойними ранами або хронічними абсцесами. При цьому гнійний ексудат набуває неприємного запаху, іноді з відтінком аміаку або сірководню. Морфологічно спостерігається прогресуючий некроз тканин, причому без тенденції до відмежування. Некротизовані тканини мають неприємний запах, зростає інтоксикація, процес часто закінчується смертю хворих.
При продуктивному (проліферативному) запаленні характерною ознакою є превалювання процесів проліферації, тобто розмноження клітинних та тканинних елементів, у результаті чого виникають вогнищеві та дифузні клітинні інфільтрати.
Розрізняють такі види продуктивного запалення:
- інтерстиціальне;
- грануломатозне;
- гіперпластичні розростання запальної природи.
При інтерстиціальному запаленні клітинний інфільтрат міститься в інтерстиції внутрішніх органів і складається з гістіоцитів, лімфоцитів, лаброцитів. Пролонгація процесу призводить до розвитку склерозу, в основі якого лежить розростання сполучної тканини з ознаками атрофії паренхіматозних елементів органів (цироз печінки, нефроцироз, кардіосклероз). Слід пам'ятати, що не завжди розростання сполучної тканини може мати запальне походження (нирки, серце).
Особливістю інтерстиціального запалення (дифузна форма) в гострій фазі є значна кількість мононуклеарів (моноцитів) в ексудаті, а також дистрофічні та некробіотичні пошкодження паренхіматозних елементів. Найбільш характерно це при гострих та хронічних формах інтерстиціальних пневмоній. У першому випадку разом із продуктивною реакцією, має місце ексудація з набряком інтерстицію та клітинною інфільтрацією; продуктивний компонент представлений проліферацією пошкоджених пневмоцитів другого типу, альвеолярних макрофагів, септальних клітин, ендотеліоцитів.
Мал. Інетстиціальне запаленя легень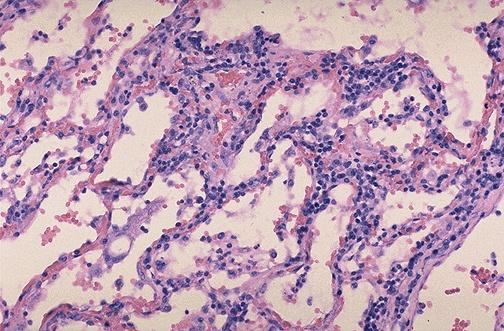
У другому випадку мова йде про так званий "фіброзуючий альвеоліт", який характеризується проліферацією ендотеліоцитів і пневмоцитів другого типу, інфільтрацією міжальвеолярних перетинок клітинами гематогенного походження, проліферацією фібробластів та розвитком склерозу.
Це є продуктивне запалення з утворенням поліпів та кондилом, спостерігається при одночасному розростанні залозистого епітелію та строми, має хронічний характер. Трапляється воно на слизових оболонках та в місцях їх переходу в плоский епітелій. Так, при довготривалому запаленні слизових оболонок носа, шлунка, кишок, матки має місце розростання покривного епітелію разом з підлеглою тканиною, що призводить до утворення окремих вип'ячувань — поліпів.
У місцях плоского епітелію, що розташований поблизу призматичного (наприклад, анальний отвір, статеві органи) постійні виділення із слизової оболонки можуть подразнювати плоский епітелій, що призводить до розростання епітелію та прилеглої тканини і розвитку кондилом. Найчастіше це спостерігається при сифілісі, гонореї та інших захворюваннях хронічного характеру.
Грануломатозне запалення
В основі його лежить формування вузлика (гранульоми), що виникає в тканинах у результаті процесів проліферації та трансформації клітин. Загальноприйнятою є точка зору, згідно з якою грануломатозним називається запалення, що викликається нерозчинними або персистуючими, які повільно руйнуються, подразниками тканин та внутрішніх органів у результаті чого спостерігаються морфологічні зміни в них із формуванням своєрідних структур (гранульом). Вони являють собою компактні скупчення макрофагів та/або епітеліоїдних клітин, що супроводжується появою додаткових ознак:
а) інфільтрацією іншими клітинами — лімфоцитами, плазмо-цитами, нейтрофілами, еозинофілами;
б) наявністю фібробластів з розвитком склерозу;
в) деструктивними змінами та некрозом (D.O.Adams,1983).
Що стосується гранульом при гострих інфекційних захворюваннях (висипний тиф, черевний тиф, сказ та ін.), то їх розглядають як вогнищеві непухлинного походження моноцитози (А.І.Струков, О.Я.Кауфман,1989).
В морфогенезі гранульом розрізняють стадії:
- нагромадження в зоні альтерації юних моноцитарних фагоцитів;
- дозрівання їх з утворенням макрофагів;
- трансформація макрофагів та моноцитарних фагоцитів в епітеліоїдні клітини;
- злиття макрофагів та епітеліоїдних клітин з утворенням велетенських клітин типу Пирогова — Лангханса або чужорідного тіла.
Мал. Гранульоми у легені ( клітини
Пирогова-Лангханса – синя стрілочка,
епітелоїдні клітини – червона,
фібробласти – зелена, лімфоцити -
чорна)




Окремими формами гранульом є:
- макрофагальна (проста гранульома, або фагоцитома);
- епітеліоїдноклітинна, або епітеліоїдоцитома;
- велетенськоклітинна гранульома.
У виникненні гранульом відіграють важливу роль ендо- та екзогенні фактори. До перших можна віднести важкорозчинні продукти пошкодження тканин, у першу чергу жирової (наприклад, мила), а також продукти порушеного обміну, такі, як урати. До другої групи факторів можна віднести біологічні (бактерії, грибки, гельмінти та ін.), органічні та неорганічні речовини (пил, аерозолі та ін.), у тому числі й лікарські препарати.
Гранульоми розрізняють за трьома ознаками: за етіологією, за гістологією та за патогенезом (схема XXII).
За етіологією розрізняють гранульоми встановленої та невстановленої етіології; за своєю морфологією гранульоми бувають зрілими макрофагальними та епітеліоїдноклітинними; за патогенезом гранульоми бувають — імунні (гіперсенситивні), серед яких розрізняють чотири різновидності залежно від характеру імунопатологічного механізму, що лежить у їхній основі та імунні, що мають дві різновидності, які відрізняються за етіологією та характером дії на тканини патогенного фактора. До цієї групи належать токсико-інфекційні гранульоми та токсичні неімунні гранульоми.
Схема XXII
