
- •2. ОПЕРАТИВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
- •3. ПРЕДПОСЫЛКИ ЧРЕСКОСТНОГО ОСТЕОСИНТЕЗА
- •ОБЩИЕ ПРАВИЛА НАЛОЖЕНИЯ ЧРЕСКОСТНОГО АППАРАТА
- •ПРИНЦИПЫ ФИКСАЦИИ КОСТНЫХ ОТЛОМКОВ
- •КЛАССИФИКАЦИЯ ЧРЕСКОСТНОГО ОСТЕОСИНТЕЗА
- •МЕХАНИЧЕСКИЕ СПОСОБЫ УПРАВЛЕНИЯ РЕГЕНЕРАЦИЕЙ КОСТНОЙ ТКАНИ
- •С ТЯЖЕЛЫМИ ПЕРЕЛОМАМИ
- •РЕНТГЕНОМОРФОЛОГИЧЕСКАЯ ДИНАМИКА РЕПАРАТИВНОЙ РЕГЕНЕРАЦИИ КОСТНОЙ ТКАНИ
- •ПРИ МОНОЛОКАЛЬНОМ КОМПРЕССИОННО-ДИСТРАКЦИОННОМ ОСТЕОСИНТЕЗЕ (I серия опытов)
- •ДИНАМИКА НЕЙТРАЛЬНОГО СТАБИЛЬНОГО ОСТЕОСИНТЕЗА (IV серия опытов)
- •1. МЕТАФИЗАРНЫЕ И ДИАФИЗАРНЫЕ ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •2. НЕСРОСШИЕСЯ ПЕРЕЛОМЫ И ЛОЖНЫЕ СУСТАВЫ
- •ОСТЕОСИНТЕЗ ПРИ НЕСРОСШИХСЯ ПЕРЕЛОМАХ (1-2 месяца после травмы)
- •ОСТЕОСИНТЕЗ ПРИ ВЯЛОКОНСОЛИДИРУЮЩИХСЯ ПЕРЕЛОМАХ (от 2 до 4 месяцев)
- •ОСТЕОСИНТЕЗ ПРИ НЕПРАВИЛЬНО СРАСТАЮЩИХСЯ ПЕРЕЛОМАХ И ГИПЕРЛЛАСТИЧЕСКИХ ПСЕВДОАРТРОЗАХ
- •3. ПОВРЕЖДЕНИЯ МАЛОБЕРЦОВОЙ КОСТИ И МЕЖБЕРЦОВОГО СИНДЕСМОЗА
- •4. ДЕФЕКТЫ БОЛЬШЕБЕРЦОВОЙ КОСТИ КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА БОЛЬНЫХ
- •МЕТОДИКИ ЗАМЕЩЕНИЯ ДЕФЕКТОВ БОЛЬШЕБЕРЦОВОЙ КОСТИ У ВЗРОСЛЫХ
- •5. ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ ПРИ ПОСТТРАВМАТИЧЕСКИХ ДЕФОРМАЦИЯХ КОСТЕЙ ГОЛЕНИ
- •ХАРАКТЕРИСТИКА НЕПРАВИЛЬНЫХ СРАЩЕНИЙ БЕРЦОВЫХ КОСТЕЙ
- •1. МЕТАФИЗАРНЫЕ И ДИАФИЗАРНЫЕ ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •2. НЕСРОСШИЕСЯ ПЕРЕЛОМЫ И ЛОЖНЫЕ СУСТАВЫ
- •3. ДЕФЕКТЫ БЕДРЕННОЙ КОСТИ
- •4. ПОСТТРАВМАТИЧЕСКИЕ ДЕФОРМАЦИИ БЕДРА
- •1. МЕТАДИАФИЗАРНЫЕ ПЕРЕЛОМЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •2. НЕСРОСШИЕСЯ ПЕРЕЛОМЫ И ЛОЖНЫЕ СУСТАВЫ ЗАКРЫТЫЙ ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ
- •ОТКРЫТЫЙ ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ
- •3. ДЕФЕКТЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •1. МЕТА- И ДИАФИЗАРНЫЕ ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •2. НЕСРОСШИЕСЯ ПЕРЕЛОМЫ И ЛОЖНЫЕ СУСТАВЫ ПЛЕЧЕВОЙ КОСТИ
- •3. ДЕФЕКТЫ ПЛЕЧЕВОЙ КОСТИ
- •4. ДЕФОРМАЦИИ ПЛЕЧЕВОЙ КОСТИ
- •1. ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ ПРИ ПОВРЕЖДЕНИЯХ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЕРЕЛОМ ДНА ВЕРТЛУЖНОЙ ВПАДИНЫ С ЦЕНТРАЛЬНЫМ ВЫВИХОМ БЕДРА
- •ПЕРЕЛОМ КРЫШИ ВЕРТЛУЖНОЙ ВПАДИНЫ С ВЕРХНИМ ВЫВИХОМ БЕДРА
- •ПЕРЕЛОМЫ ШЕЙКИ БЕДРА
- •ЛОЖНЫЕ СУСТАВЫ ШЕЙКИ БЕДРА
- •КОНТРАКТУРЫ КОЛЕННОГО СУСТАВА
- •3. ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ ПРИ ПОВРЕЖДЕНИЯХ ГОЛЕНОСТОПНОГО СУСТАВА
- •ПЕРЕЛОМЫ ДИСТАЛЫНЫХ СУСТАВНЫХ КОНЦОВ БЕРЦОВЫХ КОСТЕЙ
- •КОНТРАКТУРЫ ГОЛЕНОСТОПНОГО СУСТАВА
- •4. ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ ПРИ ПОВРЕЖДЕНИЯХ ПЛЕЧЕВОГО СУСТАВА
- •ПЕРЕЛОМЫ ПРОКСИМАЛЬНОГО СУСТАВНОГО КОНЦА ПЛЕЧЕВОЙ КОСТИ
- •ЧРЕЗ- И НАДМЫЩЕЛКОВЫЕ ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •НЕПРАВИЛЬНО СРОСШИЕСЯ ПЕРЕЛОМЫ ДИСТАЛЬНОГО СУСТАВНОГО КОНЦА ПЛЕЧЕВОЙ КОСТИ
- •КОНТРАКТУРА ЛОКТЕВОГО СУСТАВА
- •6. ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ ПРИ ПОВРЕЖДЕНИЯХ ЛУЧЕЗАПЯСТНОГО СУСТАВА
- •ПЕРЕЛОМЫ ДИСТАЛЬНОГО СУСТАВНОГО КОНЦА ЛУЧЕВОЙ КОСТИ
- •СГИБАТЕЛЬНАЯ КОНТРАКТУРА ЛУЧЕЗАПЯСТНОГО СУСТАВА
- •ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ЧРЕСКОСТНОМ ОСТЕОСИНТЕЗЕ
- •2. МЕСТНЫЕ ОСЛОЖНЕНИЯ ОСЛОЖНЕНИЯ, ОБУСЛОВЛЕННЫЕ ВВЕДЕНИЕМ СПИЦ
- •ОСЛОЖНЕНИЯ, ОБУСЛОВЛЕННЫЕ КОМПРЕССИЕЙ И НЕПРАВИЛЬНЫМ НАЛОЖЕНИЕМ АППАРАТА
- •ОСЛОЖНЕНИЯ, ОБУСЛОВЛЕННЫЕ ДИСТРАКЦИЕЙ И НЕПРАВИЛЬНЫМ НАЛОЖЕНИЕМ АППАРАТА
- •3. ПОЗДНИЕ ОСЛОЖНЕНИЯ
- •1. ИСХОДЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ТРАВМАМИ
- •2. ИСХОДЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ПОСЛЕДСТВИЯМИ ТРАВМ
- •3, ИСХОДЫ ЛЕЧЕНИЯ НЕСРОСШИХСЯ ПЕРЕЛОМОВ ЛОЖНЫХ СУСТАВОВ И ДЕФЕКТОВ ДЛИННЫХ КОСТЕЙ
- •4. ИСХОДЫ ЛЕЧЕНИЯ ПРИ ПОСТТРАВМАТИЧЕСКИХ ДЕФОРМАЦИЯХ
- •ЗАКЛЮЧЕНИЕ
- •СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
иссечении краев раны, обрывков фасций и мышц с последующим зашиванием раны. Перед зашиванием рана промывалась раствором I-bCb и риванола (1:5000). После зашивания мягкие ткани вокруг раны и область перелома обычно инфильтрировались 0,25% раствором новокаина с разведенными в нем 1 000 000 ЕД пенициллина и стрептомицина.
При повреждениях II и III типа после радикального иссечения всех явно нежизнеспособных мягких тканей, удаления инородных тел и осколков кости, не связанных с мягкими тканями, и наружного промывания раны осуществлялось внутрикостное промывание ее по Сызганову-Ткаченко 0,25% раствором новокаина с 2000000 ЕД пенициллина и мономицина. При невозможности зашить рану осуществлялась кожная пластика. После первичной хирургической обработки раны мягких тканей и кости всем больным осуществлялся чрескостный остеосинтез аппаратом Илизарова.
При переломах IV типа (а иногда и II-III) осуществлялась радикальная хирургическая обработка раны мягких тканей и кости по методике, описанной в главе IV (Девятов А. А., Галанова Р. Я., 1974).
Бактериологические посевы из раны до хирургической обработки, после обработки, а также раневого отделяемого при развившемся нагноении показали, что высеваемые стафилококки неиден-тич1ны по признакам патогенное™. Можно с большой долей вероятности сделать вывод, что нагноение послеоперационных ран при лечении открытых переломов вызывается в основном не «уличной» микрофлорой, а госпитальными штаммами, которые проникают в раны как при хирургической обработке их вследствие несоблюдения правил асептики и антисептики, так и при последующих пере-- вязках плохо зашитой раны. Способствует инвазии госпитальных штаммов и бездумное оставление в свежеобработаиной ране различных дренажей (Девятов А. А., Галанова Р. Я., 1974).
2. ИСХОДЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ПОСЛЕДСТВИЯМИ ТРАВМ
Мы располагаем опытом лечения 915 больных с несросшимися переломами, ложными суставами, дефектами и деформациями длинных трубчатых костей, а также последствиями внутрисуставных повреждений, которым применялись оперативные и бескровные методики чрескостного остеосинтеза (табл. 13).
Как видно из приведенной таблицы, наиболее часто последствия травм локализовались либо «а протяжении костей голени (283-30,9%), либо в области коленного сустава (98- 9,8%).
301
Таблица 13. Общая характеристика больных с последствиями травм опорно-двигательной системы

3, ИСХОДЫ ЛЕЧЕНИЯ НЕСРОСШИХСЯ ПЕРЕЛОМОВ ЛОЖНЫХ СУСТАВОВ И ДЕФЕКТОВ ДЛИННЫХ КОСТЕЙ
Несроошиеся переломы, ложные суставы и дефекты длинных костей образовались вследствие неудачного лечения открытых (232), закрытых (136), огнестрельных (6) переломов, а также оперативного удлинения сегментов конечностей (36 больных). С

давностью заболевания до 3 лет было 232 человека, от 4 до 7 лет - 136 и свыше 8 лет - 50 человек. При поступлении в Центр у 102 больных имелись свищи, в том числе у 79 - множественные с обильным гнойным отделяемым. Кроме того, в прошлом еще 14 больных перенесли остеомиелит.
Ранее в других лечебных учреждениях безуспешно оперированы 424 человека. Им произведено 936 операций, в том числе 169 - с костной пластикой.
С целью ликвидации несращения или дефекта свободная костная пластика применялась 103 раза, металлоостеосинтез-156, их комбинация - 41 раз. После неоднократных безуспешных попыток оперативного лечения 47 больным предлагалась ампутация конечности. Применение продолжительной иммобилизации гипсовыми повязками на этапах предшествующего лечения, в сроки от 5 месяцев до 8 лет, явилось причиной развития стойких контрактур смежных суставов и фиброзного анкилоза.
Несросшиеся переломы, псевдоартрозы и дефекты локализовались на различных уровнях сегментов длинных костей (табл. 14).
Обширные рубцовые изменения мягких тканей были у 241 больного, в том числе у 23 - осложненные трофическими язвами.
Различные виды смещения костных отломков имелись у 272 больных. Патологическая подвижность отломков была у всех больных.
При дефектах длинных трубчатых костей анатомическое укорочение от 2 до 20 см было у 82 больных, в том числе величина диастаза между Концами отломков составляла от 1 до
18 см (табл. 15).
Тяжесть анатомических и функциональных изменений явилась причиной инвалидности у 385 больных.
Таблица 14. Локализация несросшихся переломов, псевдоартрозов и дефектов длинных костей
Таблица 15. Величина дефектов длинных костей
I,
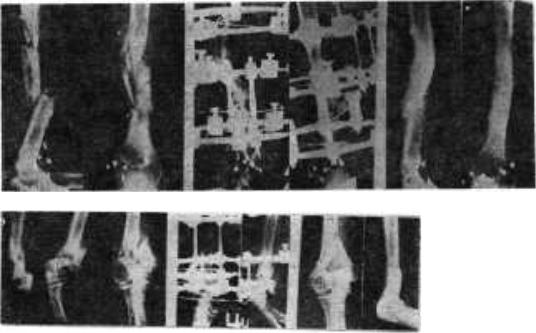
Чрескостный остеосинтез осуществлялся с учетом особенностей локализации патологического процесса. Нами использовались различные варианты моно- и билокального компрессионного, дис-тракционного или компрессионно-дистракционного остеосинтеза. При этом ни в одном случае не применялась свободная кожная и костная
.пластика.
Средние сроки фиксации при компрессионном остеосинтезе варьировали от 1,5 до 3 месяцев. При этом они существенно не отличались от таковых у больных с ложными суставами, осложненными гнойной инфекцией.
Сроки фиксации при замещении дефектов методами билокального дифракционнокомпрессионного остеосинтеза зависели в основном от величины дефекта, диастаза между концами отломков, выраженности Рубцовых изменений, состояния структуры костных отломков и составили: для бедра - 180 дней, голени - 150, плеча120, предплечья-160.
Анатомо-функциональные результаты лечения несроошихся переломов и псевдоартрозов изучены у 296 больных, закончивших лечение. Достигнуто сращение у 280 больных (98%). Полностью восстановлена функция смежных суставов у 160 больных, значительно улучшена - у 130. Остеомиелитический процесс ликвидирован у 84 из 93 больных.
Исходы лечения дефектов длинных трубчатых костей изучены у 80 больных, закончивших лечение. Диастазы между концами замещены полностью у всех больных, в том числе с полной ликвидацией укорочения - у 69. У 11 больных, имевших укорочение
Рис. 144. Рентгенограммы больного X. 304
Рис. 145. Рентгенограммы больного С.
