- •Содержание contents
- •Онкологические заболевания органов мочеполовой системы
- •1.1. Эпидемиология
- •1.2. Этиология, факторы риска
- •1.3. Профилактика
- •1.4. Скрининг
- •1.5. Топографическая и клиническая анатомия предстательной железы
- •1.6. Патоморфологическая характеристика рака предстательной железы
- •1.7. Экстрапростатическое распространение опухоли
- •1.8. Международная классификация рака предстательной железы по системе tnm
- •1.9. Диагностика рака предстательной железы
- •1.9.1. Методы диагностики отдаленных метастазов
- •1.9.2. Диагностика и степень распространенности опухолевого процесса
- •1.9.3. Клинические проявления ограниченного и местно распространенного рака предстательной железы
- •1.10. Клинические проявления диссеминированного рака предстательной железы
- •1.11. Оценка степени распространенности рака предстательной железы
- •1.12. Прогноз
- •1.13. Лечение рака предстательной железы
- •1.13.1. Выжидательная тактика
- •1.13.2. Радикальная простатэктомия
- •1.13.3. Неоадъювантная гормонотерапия
- •1.13.4. Адъювантная гормонотерапия
- •1.13.6. Альтернативные методы лечения локализованного рака предстательной железы
- •1.14. Контрольные вопросы
- •1.15. Тестовые задания
- •1.16. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Факторы риска
- •2.3. Патоморфологическая характеристика рака яичка
- •2.4. Клинические проявления
- •2.5. Диагностика рака яичка
- •Уровень хгт и альфа-фп в зависимости от нозологической формы опухоли яичка
- •2.6. Международная классификация рака предстательной железы по системе tnm
- •2.7. Лечение рака яичка
- •2.8. Контрольные вопросы
- •2.9. Тестовые задания
- •2.10. Рекомендуемая литература
- •3.1. Эпидемиология
- •3.2. Патоморфологическая характеристика рака яичка
- •3.3. Диагностика рака яичка
- •3.3.1. Рекомендации по диагностике рака полового члена
- •3.4. Международная классификация рака полового члена по системе tnm
- •3.5. Лечение рака полового члена
- •3.5.1. Первичная опухоль
- •3.5.2. Регионарные метастазы
- •3.5.3. Рекомендации по лечению рака полового члена
- •3.5.4. Качество жизни
- •3.5.5. Технические аспекты оперативного лечения рака полового члена
- •3.5.6. Химиотерапия
- •3.5.7. Прогностические факторы
- •3.6. Диспансеризация
- •3.6.1. Рекомендации по диспансеризации больных раком полового члена
- •3.7. Контрольные вопросы
- •3.8. Тестовые задания
- •3.9. Рекомендуемая литература
- •4.1. Эпидемиология
- •4.2. Этиология и патогенез
- •4.3. Патоморфологическая характеристика рака почки
- •4.4. Метастазирование рака почки
- •4.5. Спонтанная регрессия
- •4.6. Диагностика рака почки
- •4.7. Дифференциальная диагностика рака почки
- •4.8. Клинические проявления рака почки
- •4.9. Классификация рака почки
- •4.10. Прогноз
- •4.11. Хирургическое лечение рака почки
- •4.11.1. Хирургическое лечение локального рака почки
- •4.11.2. Выбор хирургического доступа
- •4.11.3. Хирургическое лечение местно распространенного рака почки
- •I. Опухолевое распространение на магистральные сосуды
- •II. Опухолевое распространение на соседние органы
- •III. Хирургическое лечение отдаленных метастазов
- •4.11.4. Паллиативные хирургические вмешательства
- •4.11.5. Осложнения при хирургическом лечении рака почки
- •4.11.6. Органосохраняющее лечение при раке почки
- •4.11.7. Эндоскопические операции
- •4.11.8. Хирургическое лечение солитарных и единичных метастазов рака почки
- •4.11.9. Хирургическое лечение местных рецидивов после нефрэктомии
- •4.12. Лекарственное лечение метастатического рака почки
- •4.13. Лучевая терапия
- •4.14. Контрольные вопросы
- •4.15. Тестовые задания
- •4.16. Рекомендуемая литература
- •5.7. Контрольные вопросы
- •5.8. Тестовые задания
- •5.9. Рекомендуемая литература
- •6.1. Эпидемиология
- •6.2. Факторы риска
- •6.3. Патоморфологическая характеристика
- •6.4. Классификация tnm
- •6.5. Клиническая картина
- •6.6. Диагностика опухолей мочевого пузыря
- •6.7. Лечение рака мочевого пузыря
- •6.7.1. Лечение поверхностного переходно-клеточного рака мочевого пузыря
- •6.7.2. Лечение инвазивного рака мочевого пузыря
- •6.7.3. Сравнительная оценка органосохраняющих и органоуносящих методов хирургического лечения рака мочевого пузыря
- •6.7.4. Вопросы пластики и протезирования мочевого пузыря
- •6.8. Лечение инвазивного рмп
- •6.9. Лучевая терапия
- •6.10. Генерализованный рак мочевого пузыря
- •6.11. Контрольные вопросы
- •6.12. Тестовые задания
- •6.13. Рекомендуемая литература
- •Первый вариант
- •Второй вариант
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов мочеполовой системы
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
6.5. Клиническая картина
Клинические проявления зависят от распространенности процесса. Начальные стадии РМП чаще всего протекают бессимптомно. При появлении клиники, основным симптомом РМП является макро- и микрогематурия. Возможна безболевая макрогематурия с отхождением бесформенных сгустков. Степень гематурии не отражает размер опухоли и стадию заболевания. Возможен и однократный эпизод, что требует тщательного клинического рассмотрения каждого случая бессимптомной гематурии.
Другим частым симптомом РМП является дизурия, ее частота и выраженность зависят от локализации размеров опухоли, степени инвазии в стенку мочевого пузыря. Дизурия – основной симптом при раке in situ, что вероятнее всего обусловлено изменением чувствительности рецепторного аппарата в структурах, отвечающих за формирование позыва на мочеиспускание. При инфильтрирующих стенку опухолях дизурия обусловлена развитием ригидности стенки мочевого пузыря и уменьшением емкости на фоне обширного опухолевого поражения.
Боль над лоном возможна на фоне мочеиспускания. При распространенности процесса возможно возникновение болевого синдрома, обусловленного метастатическим поражением костей скелета. Симптомы, свидетельствующие о генерализации процесса: слабость, утомляемость, потеря массы тела, анорексия.
6.6. Диагностика опухолей мочевого пузыря
Стандартным подходом к диагностике РМП является применение трех методов исследования: ультразвуковое исследование, цитологическое исследование мочи и цистоскопия.
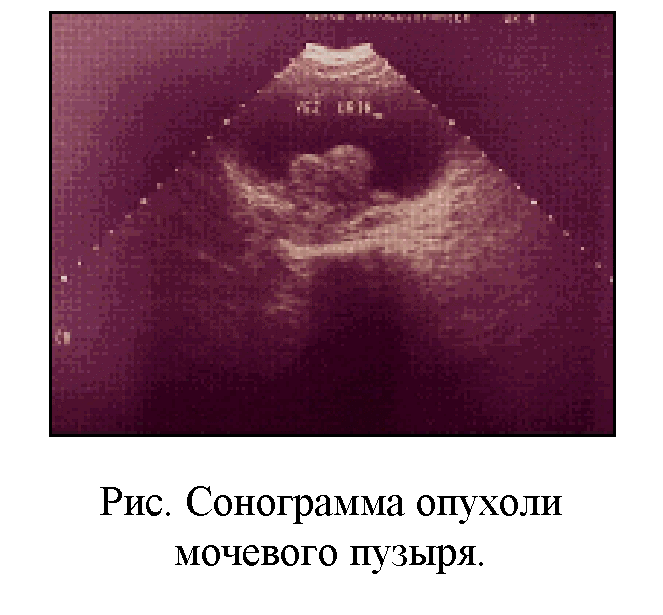
Ультразвуковое исследование позволяет выявить экзофитные новообразования мочевого пузыря, оценить степень опухолевой инфильтрации стенки мочевого пузыря (рис. 44) и окружающих тканей и органов, состояние регионарных и парааортальных лимфатических узлов, почек, печени.
|
Рис.44. Сонограмма опухоли мочевого пузыря. |
Диагностическая точность ультразвукового метода составляет 60-70%. Информативность метода резко снижается при опухолях менее 5 мм.
Цитологическое исследование осадка мочи позволяет обнаружить опухолевые клетки. Метод отличается высокой специфичностью (около 90%). Чувствительность его составляет в среднем 40%. При низкодифференцированных опухолях чувствительность цитологического исследования повышается до 70–80%. Это очень важно, так возможно диагностировать такие высоко злокачественные опухоли, как рак in situ, который не определяется ни при ультразвуковом исследовании, ни при обычной цистоскопии.
В последнее время предложены и применяются другие методы лабораторной диагностики РМП: определение ВТА (bladder tumor antigen), NMP 22 (nuclear matrix protein), антигена UBC (urinary bladder cancer), теломеразы мочи и другие. Boman и соавт. изучили специфичность и чувствительность нескольких методов лабораторной диагностики. Оказалось, что при специфичности 73% чувствительность NMP 22 составила 75%, BTA stat – 78%, UBC – 64%, проточной цитометрии – 61%. Чувствительность цитологического исследования равнялась 42% при специфичности 97%.
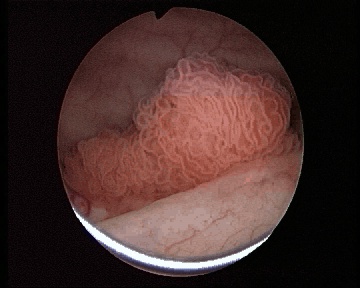
Цистоскопия позволяет установить наличие, размеры, количество, локализацию опухолей (рис. 45). Обязательным компонентом цистоскопии является биопсия опухоли или «слепая» биопсия слизистой оболочки мочевого пузыря при подозрении на рак in situ.
|
Рис. 45. Цистоскопия. Опухоль мочевого пузыря. |
Увеличить диагностические возможности цистоскопии позволяет применение флюоресцентной диагностики РМП. Метод, разработанный Kriegmair (1996), основан на избирательном накоплении протопорфирина IX в опухолевых клетках при внутрипузырном введении 5-аминолевулиновой кислоты. При освещении мочевого пузыря сине-фиолетовым светом возникает флюоресценция протопорфирина, концентрация которого в опухоли значительно выше, чем в здоровой слизистой оболочке, что позволяет увидеть новообразования, которые не видны при обычном освещении, в том числе и рак in situ, взять биопсию из флюоресцирующих участков или удалить их. Чувствительность флюоресцентной цистоскопии на 20% превосходит чувствительность цистоскопии при обычном освещении.
Такие методы диагностики, как рентгеновская компьютерная томография, магнитно-резонансная томография, редко применяются для выявления РМП. Как правило, они используются для установления экстравезикального распространения опухоли, диагностики регионарных метастазов.
Установить стадию РМП на основании неинвазивных методов исследования сложно, ошибка составляет около 40%. Для более точного установления категории "Т", что бывает необходимо, применяют диагностическую трансуретральную резекцию (ТУР) мочевого пузыря.
Необходимо отметить, что в 3-5% случаев новообразование в мочевом пузыре может быть метастазом уротелиального рака почечной лоханки или мочеточника. Поэтому исследование верхних мочевых путей должно быть обязательным у больных РМП.