
- •Содержание contents
- •Онкологические заболевания органов мочеполовой системы
- •1.1. Эпидемиология
- •1.2. Этиология, факторы риска
- •1.3. Профилактика
- •1.4. Скрининг
- •1.5. Топографическая и клиническая анатомия предстательной железы
- •1.6. Патоморфологическая характеристика рака предстательной железы
- •1.7. Экстрапростатическое распространение опухоли
- •1.8. Международная классификация рака предстательной железы по системе tnm
- •1.9. Диагностика рака предстательной железы
- •1.9.1. Методы диагностики отдаленных метастазов
- •1.9.2. Диагностика и степень распространенности опухолевого процесса
- •1.9.3. Клинические проявления ограниченного и местно распространенного рака предстательной железы
- •1.10. Клинические проявления диссеминированного рака предстательной железы
- •1.11. Оценка степени распространенности рака предстательной железы
- •1.12. Прогноз
- •1.13. Лечение рака предстательной железы
- •1.13.1. Выжидательная тактика
- •1.13.2. Радикальная простатэктомия
- •1.13.3. Неоадъювантная гормонотерапия
- •1.13.4. Адъювантная гормонотерапия
- •1.13.6. Альтернативные методы лечения локализованного рака предстательной железы
- •1.14. Контрольные вопросы
- •1.15. Тестовые задания
- •1.16. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Факторы риска
- •2.3. Патоморфологическая характеристика рака яичка
- •2.4. Клинические проявления
- •2.5. Диагностика рака яичка
- •Уровень хгт и альфа-фп в зависимости от нозологической формы опухоли яичка
- •2.6. Международная классификация рака предстательной железы по системе tnm
- •2.7. Лечение рака яичка
- •2.8. Контрольные вопросы
- •2.9. Тестовые задания
- •2.10. Рекомендуемая литература
- •3.1. Эпидемиология
- •3.2. Патоморфологическая характеристика рака яичка
- •3.3. Диагностика рака яичка
- •3.3.1. Рекомендации по диагностике рака полового члена
- •3.4. Международная классификация рака полового члена по системе tnm
- •3.5. Лечение рака полового члена
- •3.5.1. Первичная опухоль
- •3.5.2. Регионарные метастазы
- •3.5.3. Рекомендации по лечению рака полового члена
- •3.5.4. Качество жизни
- •3.5.5. Технические аспекты оперативного лечения рака полового члена
- •3.5.6. Химиотерапия
- •3.5.7. Прогностические факторы
- •3.6. Диспансеризация
- •3.6.1. Рекомендации по диспансеризации больных раком полового члена
- •3.7. Контрольные вопросы
- •3.8. Тестовые задания
- •3.9. Рекомендуемая литература
- •4.1. Эпидемиология
- •4.2. Этиология и патогенез
- •4.3. Патоморфологическая характеристика рака почки
- •4.4. Метастазирование рака почки
- •4.5. Спонтанная регрессия
- •4.6. Диагностика рака почки
- •4.7. Дифференциальная диагностика рака почки
- •4.8. Клинические проявления рака почки
- •4.9. Классификация рака почки
- •4.10. Прогноз
- •4.11. Хирургическое лечение рака почки
- •4.11.1. Хирургическое лечение локального рака почки
- •4.11.2. Выбор хирургического доступа
- •4.11.3. Хирургическое лечение местно распространенного рака почки
- •I. Опухолевое распространение на магистральные сосуды
- •II. Опухолевое распространение на соседние органы
- •III. Хирургическое лечение отдаленных метастазов
- •4.11.4. Паллиативные хирургические вмешательства
- •4.11.5. Осложнения при хирургическом лечении рака почки
- •4.11.6. Органосохраняющее лечение при раке почки
- •4.11.7. Эндоскопические операции
- •4.11.8. Хирургическое лечение солитарных и единичных метастазов рака почки
- •4.11.9. Хирургическое лечение местных рецидивов после нефрэктомии
- •4.12. Лекарственное лечение метастатического рака почки
- •4.13. Лучевая терапия
- •4.14. Контрольные вопросы
- •4.15. Тестовые задания
- •4.16. Рекомендуемая литература
- •5.7. Контрольные вопросы
- •5.8. Тестовые задания
- •5.9. Рекомендуемая литература
- •6.1. Эпидемиология
- •6.2. Факторы риска
- •6.3. Патоморфологическая характеристика
- •6.4. Классификация tnm
- •6.5. Клиническая картина
- •6.6. Диагностика опухолей мочевого пузыря
- •6.7. Лечение рака мочевого пузыря
- •6.7.1. Лечение поверхностного переходно-клеточного рака мочевого пузыря
- •6.7.2. Лечение инвазивного рака мочевого пузыря
- •6.7.3. Сравнительная оценка органосохраняющих и органоуносящих методов хирургического лечения рака мочевого пузыря
- •6.7.4. Вопросы пластики и протезирования мочевого пузыря
- •6.8. Лечение инвазивного рмп
- •6.9. Лучевая терапия
- •6.10. Генерализованный рак мочевого пузыря
- •6.11. Контрольные вопросы
- •6.12. Тестовые задания
- •6.13. Рекомендуемая литература
- •Первый вариант
- •Второй вариант
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов мочеполовой системы
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
3.5.1. Первичная опухоль
Пенильная интраэпителиальная неоплазия. В случаях пенильной интраэпителиальной неоплазии строго рекомендуется стратегия сохранения пениса. С успехом применяются: лазерное лечение (СО2 или Nd:YAG лазер), криотерапия, местная эксцизия или операция Mohs. Выбор метода зависит от предпочтений хирурга и имеющихся возможностей.
Ta-1G1-2. Больным, которые гарантированно будут соблюдать сроки диспансерного наблюдения, строго рекомендуется органосохраняющая стратегия (лазерная терапия, местная эксцизия в сочетании с реконструктивной операцией, брахитерапия). Для выполнения этих процедур необходимо морфологическое определение хирургического края. Частота локальных рецидивов составляет 12-17%, что требует скрупулезного диспансерного наблюдения в целях скорейшего начала лечения при обнаружении локального метастаза. Больным, которые не смогут соблюдать режим диспансерного наблюдения, рекомендуется парциальная ампутация (рис. 15).
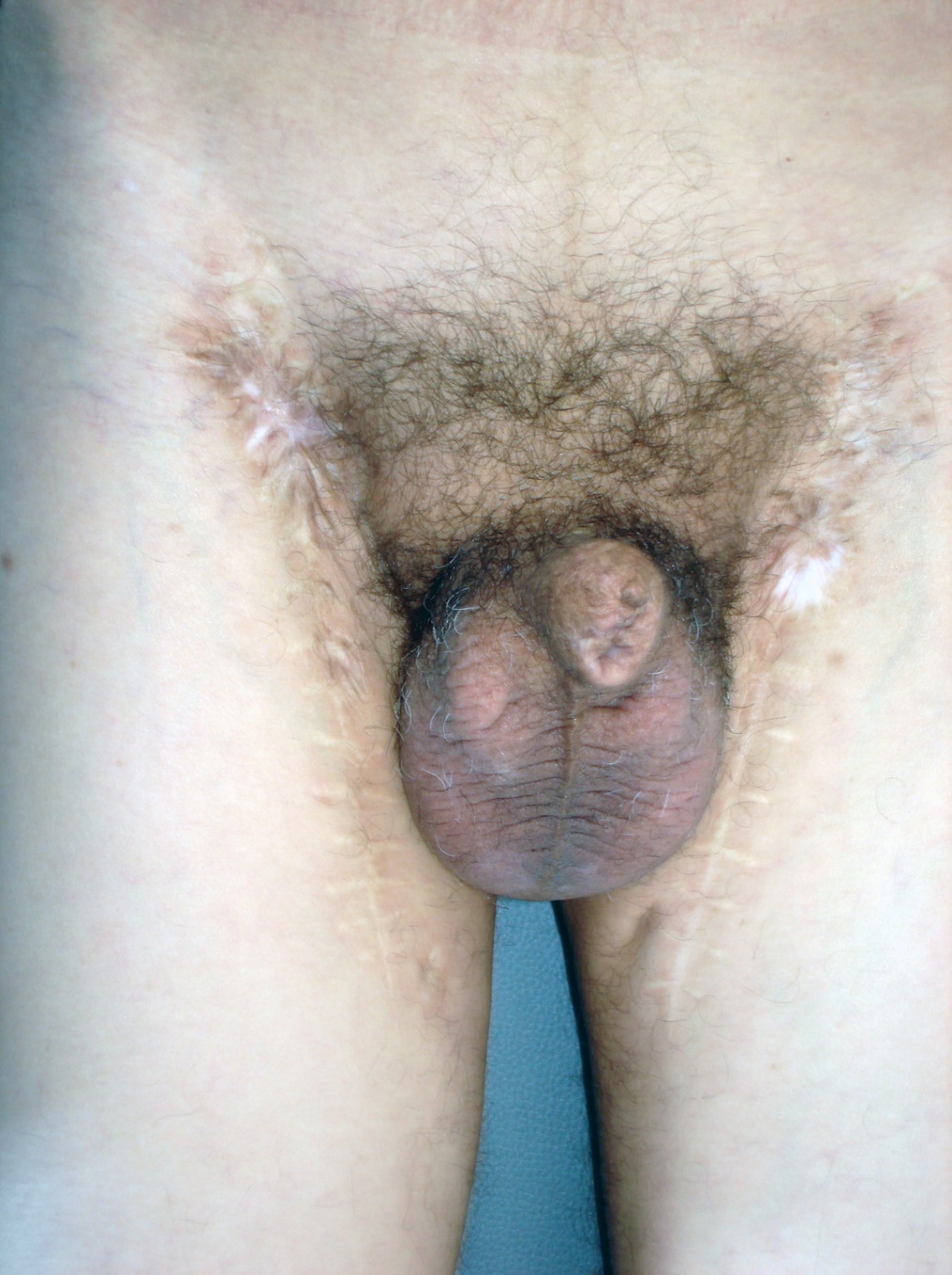
Рис. 15. Парциальная ампутация полового члена.
Т1G3, Т2. В качестве стандартного метода лечения в этой группе рекомендуется парциальная или тотальная ампутация или эмаскуляция, в зависимости от распространенности опухоли. Консервативный подход можно практиковать только в очень незначительной группе больных, где опухоль занимает не более половины головки и которые готовы соблюдать диспансерный режим. В качестве исследовательской рекомендации в рамках клинических испытаний назначается индукционный курс химиотерапии, и по достижении частичного или полного эффекта можно проводить консервативные процедуры. Имеются сообщения о благоприятных результатах последнего метода, даже при инфильтрации кавернозных тел.
При местном рецидиве после консервативной терапии при условии отсутствия инвазии в кавернозные тела настоятельно рекомендуется проведение повторной консервативной процедуры. Однако при обширном или глубоком инфильтрирующем рецидиве рекомендуется парциальная или тотальная ампутация (рис. 15).
3.5.2. Регионарные метастазы
При раке полового члена успех лечения определяется состоянием лимфатических узлов. При метастазировании в регионарные лимфоузлы эффективным методом лечения является лимфаденэктомия. Тем не менее, эта операция характеризуется высоким уровнем осложнений до 30-50%, даже при современных технических модификациях. Эти осложнения препятствуют ее профилактическому применению, хотя в этом отношении мнения разделились. Рациональное использование лимфаденэктомии означает тщательную оценку всех прогностических факторов метастазирования в лимфоузлы.
Непальпируемые лимфоузлы. У больных с низким риском нодальных микрометастазов (pTis, pTaG1-2 или pT1G1) рекомендуется программа интенсивного диспансерного наблюдения, поскольку вероятность скрытых микрометастазов в паховые лимфоузлы составляет менее 16,5%. Если больной не готов соблюдать предложенный диспансерный режим, рекомендуется выполнение «модифицированной» паховой лимфаденэктомии.
В группе больных с умеренным риском (T1G2) при выработке лечебной стратегии во внимание следует принимать сосудистую или лимфатическую инвазию. У больных без сосудистой или лимфатической инвазии или с поверхностным ростом первичной опухоли рекомендуется программа диспансерного наблюдения. Тем не менее модифицированная лимфаденэктомия настоятельно рекомендуется в случаях сосудистой или лимфатической инвазии или инфильтрирующего роста, кроме тех случаев, когда больной имеет возможность соблюдать диспансерный режим.
В группе больных с высоким риском регионарного метастазирования (Т2 или G3), где вероятность скрытых метастазов достигает 68-73%, рекомендуется модифицированная или радикальная лимфаденэктомия.
При обнаружении метастазов в препаратах лимфоузлов при экспресс - исследовании модифицированная лимфаденэктомия расширяется до объема радикальной. Перед принятием решения об эксплоративной лимфаденэктомии необходимо принять во внимание возможность биопсии сторожевого лимфоузла с изосульфановым синим и/или 99m Тс-коллоидной серой.
Пальпируемые лимфоузлы в сочетании с позитивными результатами гистопатологического исследования. При наличии пальпируемых паховых лимфоузлов рекомендуется двусторонняя радикальная паховая лимфаденэктомия. Существенные противоречия существуют в отношении того, следует ли при этом выполнять тазовую лимфаденэктомию. Немедленная или отсроченная тазовая лимфаденэктомия должна выполняться в случаях обнаружения поражения двух и более лимфоузлов либо при наличии экстракапсулярной инвазии. В таких случаях вероятность метастазирования в тазовые лимфоузлы достигает 30% и часто микрометастазы оставляют некоторый шанс на излечение. В контралатеральной паховой области при отсутствии там пальпируемых лимфоузлов выполняется модифицированная лимфаденэктомия, а при обнаружении в препаратах метастатического поражения она расширяется до радикальной. У больных с фиксированными паховыми конгломератами или при наличии поражения тазовых лимфоузлов (по данным КТ или МРТ) проводится индукционный курс химиотерапии, и по достижении частичного или полного эффекта выполняется радикальная пахово-подвздошная лимфаденэктомия. При проведении системной химиотерапии частичный или полный клинический эффект достигается в 21-60% случаев. Предполагается, что такую стратегию можно применять в контексте клинических испытаний. Другая стратегия предполагает использование предоперационной рентгенотерапии, но при этом следует учитывать возрастающий уровень осложнений лимфаденэктомии. Тем не менее известно, что такой подход положительно зарекомендовал себя при лечении плоскоклеточной карциномы других локализаций (прямой кишки, головы и шеи).
При появлении пальпируемых паховых лимфоузлов в ходе диспансерного наблюдения выполняются две следующие рекомендации.
1. Двусторонняя радикальная паховая лимфаденэктомия в соответствии с вышеприведенными критериями.
2. Паховая лимфаденэктомия выполняется на стороне поражения при длительном периоде ремиссии. Как правило, метастазы в паховые узлы на одной и на другой стороне происходят одновременно или с небольшим интервалом. Таким образом, вероятность отсроченного развития метастазов в паховые лимфоузлы контралатеральной стороны после первого одностороннего пахового рецидива составляет 10%. Это оправдывает одностороннюю лимфаденэктомию, но при условии продолжения соблюдения диспансерного режима.
Проведение адьювантной терапии рекомендуется при поражении двух и более лимфоузлов или при наличии экстракапсулярного поражения, поскольку прогноз в этой группе больных хуже по сравнению с метастазированием в единичный лимфоузел. Даже при отсутствии результатов рандомизированных исследований, фаза II однозначно свидетельствует, что адъювантная терапия эффективна в этой группе больных, но такая терапия должна проводиться в контролируемых условиях клинических испытаний. Меньше данных имеется по адъювантной рентгенотерапии.
