
- •Раздел госпитальная хирургия
- •1. Облитерирующий атеросклероз. Этиология. Клиническая картина. Лечение.
- •2. Комплексные мероприятия при профузных кровотечениях из пищеварительного тракта.
- •3. Дивертикулы пищевода. Клиника, диагностика, хирургическое лечение.
- •4. Предраковые заболевания желудка. Тактика хирурга.
- •5. Роль поликлиники в диспансерном методе обслуживания хирургических больных.
- •6. Методы обследования больных с облитерирующими заболеваниями сосудов нижних конечностей.
- •7. Реинфузия крови и аутогемотрансфузия. Определение понятия. Техника выполнения. Показания и противопоказания.
- •8. Тромбофлебиты нижних конечностей. Классификация. Этиология и патогенез.
- •9. Бронхоэктатическая болезнь. Этиология. Клиника. Диагностика. Лечение.
- •10. Эмболия легочной артерии. Этиология. Клинические формы. Диагностика, лечение. Реанимационные мероприятия.
- •11. Незаращение артериального (Боталлова) протока. Клиника, диагностика, лечение.
- •12. Тиреотоксический криз. Этиопатогенез. Клиника, лечение.
- •13. Эндемический зоб. Определение понятия. Классификация. Признаки зобной эндемии. Профилактика. Показания к операции.
- •14. Пневмоторакс. Клиника. Диагностика, лечебная тактика.
- •16. Тиреотоксический зоб. Клиника, диагностика, показания к операции.
- •17. Облитерирующий эндартериит нижних конечностей. Этиология, клиника, диагностика, лечение.
- •18. Заболевания молочной железы. Классификация, методы обследования.
- •19. Гангрена легкого. Диагностика, лечение, осложнения.
- •20. Кишечные свищи, Классификация, клиника, лечение.
- •21. Принципы предоперационной подготовки больных с заболеваниями щитовидной железы.
- •23. Тромбофлебиты. Классификация. Клиника, диагностика, лечение.
- •26. Острый абсцесс легкого. Этиология, патогенез, клиника, диагностика, лечение.
- •27. Консервативное и хирургическое лечение острого трмбофлебита нижних конечностей.
- •28. Медиастинит. Этиология, клиника, диагностика, лечение.
- •29. Заболевания селезенки. Классификация, показания к спленэктомии.
- •30. Диференциальная диагностика острого и хронического панкреатита.
- •31. Портальная гипертензия. Этиопатогенез, клиника, диагностика, лечение Тактика хирурга при кровотечениях.
- •32. Грыжи пищеводного отверстия диафрагмы. Клиника, дифференциальная диагностика. Лечение.
- •34. Инородные тела бронхов. Диагностика и лечение. Бронхологические методы исследования в торакальной хирургии.
- •35. Кисты поджелудочной железы. Этиология, клиника, диагностика, лечение.
- •36. Перикардиты. Классификация, этиология, клиника, дифференциальная диагностика, лечение.
- •1.Острые перикардиты
- •2.Хронические перикардиты
- •37. Неспецифический язвенный колит. Этиология, клиника, диагностика, лечение.
- •38. Ваготомия в хирургии язвенной болезни двенадцатиперстной кишки.
- •39. Постхолецистэктомический синдром. Определение понятия. Причины, клиника, диагностика, лечение.
- •40. Постваготомные синдромы. Причины, клиника, диагностика, лечение.
- •41. Спорадический зоб. Классификация. Этиология, клиника, диагностика, лечение.
- •42. Свищи поджелудочной железы. Этиолпатогенез, клиника, диагностика, лечение.
- •43. Полипоз ободочной кишки. Классификация. Клиника, диагностика, лечебная тактика.
- •44. Расслаивающая аневризма аорты. Этиология, клиника, диагностика, лечение.
- •45. Доброкачественные опухоли молочной железы. Клиника, диагностика, лечение.
- •46. Эхинококкоз печени. Этиология, клиника, диагностика, лечение.
- •47. Острый гнойный мастит. Этиология, клиника, диагностика, лечение.
- •48. Ишемическая болезнь сердца. Постинфарктные аневризмы. Клиника, диагностика, лечение. Показания к операции.
- •49. Инородные тела пищевода. Клиника, диагностика, лечебная тактика.
- •50. Врожденные пороки «синего типа». Пентада Фалло. Клиника, диагностика, лечение.
- •52. Эмпиема плевры. Классификация, клиника, диагностика, лечение.
- •53. Хронический панкреатит. Клиническая симптоматика и дифференциальная диагностика.
- •54. Закрытая травма печени. Дифференциальная диагностика повреждений полых органов от паренхиматозных.
- •55. Химические ожоги пищевода. Первая помощь и принципы лечения в остром периоде.
- •56. Организация хирургической службы в поликлинике. Экспертиза трудоспособности хирургических больных.
- •57. Инородные тела пищеварительного тракта. Клиника, диагностика, лечение.
- •60. Тиреотоксический зоб. Осложнения во время и после операции. Лечение осложнений.
- •61. Кардиоспазм. Этиология, клиника, диагностика, лечение.
- •62. Доброкачественные опухоли пищевода. Клиника, диагностика. Лечение.
- •63. Хирургическое лечение митрального стеноза.
- •65. Недостаточность митрального клапана. Этиология, гемодинамика, клиника, диагностика, профилактика и лечение.
- •66. Экстракорпоральные методы детоксикации в хирургии (гемо-, лимфосорбция, плазмаферез, ауфок, ксеноспленоперфузия и др.) .
- •67. Доброкачественые опухоли легких. Классификация, клиника, методы дифференциальной диагностики, лечение.
- •68. Дифференциальная диагностика механической желтухи.
- •69. Митральный стеноз. Стадии митрального стеноза по БакулевуДамир. Показания к хирургическому лечению.
- •70. Врожденные пороки. Классификация. Показания к оперативному методу лечения. Методы операции.
- •I группа – пороки со сбросом венозной крови в артериальное русло (первично–синие пороки, справа–налево):
- •II группа – пороки со сбросом артериальной крови в венозное русло (слева–направо, первично–белые):
- •71. Опухоли и кисты средостения. Классификация. Специальные методы обследования.
- •72. Повреждения селезенки. Клиника, диагностика, лечение.
- •74. Диафрагмальные грыжи. Классификация, клиника, диагностика.
- •75. Болезнь Рейно. Классификация, клиника, диагностика, лечение.
- •76. Холангит. Клиника, диагностика. Лечение.
- •77. Классификация и дифференциальная диагностика заболеваний пищевода.
- •78. Тромбофлебит поверхностных вен нижних конечностей. Этиопатогенез.
- •79. Классификация заболевания щитовидной железы.
- •1. Гипертиреоз, обусловленный повышенной продукцией гормонов щж:
- •2. Гипертиреоз, обусловленный продукцией тиреоидных гормонов вне щж:
- •3. Тиреотоксикоз, не связанный с гиперпродукцией гормонов щитовидной железы:
- •80. Демпинг-синдром. Классификация, клиника, диагностика, лечение, профилактика.
- •81. Полипоз желудка. Этиопатогенез, дифференциальная диагностика, лечебная тактика.
- •82. Хронические окклюзионные поражения артерий верхних конечностей. Болезнь Такаясу. Клиника, диагностика, лечение.
- •83. Тромбофлебиты глубоких вен нижних конечностей. Клиника, диагностика, лечение. Принципы антикоагулянтной терапии. Показания к операции.
- •84. Аутоиммунный тиреоидит. Этиопатогенез, клиника, принципы лечения.
- •85. Доброкачественные опухоли средостения. Клиника, диагностика, лечение.
- •86. Синдром Лериша. Клиника, специальные методы обследования, лечение.
- •87. Принципы диспансеризации больных с заболеваниями сосудов нижних конечностей.
- •88. Организация хирургической службы населению России и Калужской области.
- •89. Хроническая эмпиема плевры. Этиопатогенез, клиника, диагностика, лечение.
- •90. Диабетическая ангиопатия нижних конечностей.
- •I. По стадиям развития:
- •III. Классификация диабетических язв стоп (Wagner f., 1981)
- •91. Хронический абсцесс легкого. Дифференциальный диагноз. Хирургическое лечение
- •92. Хирургическое лечение язвенной болезни, показания к операции, способы оперативных вмешательств.
- •93. Синдром приводящей петли.
- •94. Дивертикулы ободочной кишки
- •95. Эндоскопические и эхоскопические способы лечения в хирургии.
- •96. Холедохолитиаз. Клиника, диагностика, лечение.
- •98. Острые нарушения магистрального кровообращения конечностей.
- •99. Осложнения абсцессов легких, диагностика, тактика хирурга.
- •Раздел детская хирургия
- •2. Осложнения острого аппендицита. Классификация. Клиника. Принципы диагностики. Лечение. Интенсивная терапия. Реабилитация. Диспансеризация.
- •3. Перитониты у детей. Причины. Патогенез. Клиника. Диагностика. Дифференциальная диагностика. Лечение. Интенсивная терапия в до- и послеоперационном периоде
- •Инфильтрат
- •Абсцесс
- •4. Приобретенная непроходимость кишечника. Этиология. Патогенез. Классификация. Клиника. Диагностика. Лечение. Диспансеризация.
- •5. Инвагинация кишечника. Причины. Патогенез. Клиника. Современные методы диагностики. Сроки и способы лечения. Роль врача первичного звена в ранней диагностике инвагинации кишечника.
- •7. Врожденная непроходимость кишечника. Причины. Классификация. Клиника. Рентгендиагностика. Принципы и сроки лечения.
- •8. Пилоростеноз. Механизм развития. Клиника. Методы диагностики. Дифференциальная диагностика. Сроки и способы лечения. Диспансеризация.
- •10. Пороки развития ано-ректальной области. Этиология. Патогенез. Классификация. Клиника. Сроки и способы хирургического лечения.
- •11. Гнойно-воспалительные заболевания мягких тканей. Особенности течения гнойной инфекции у детей раннего возраста. Методика обследования больного с гнойно-воспалительными заболеваниями.
- •13. Гнойно-воспалительные заболевания мягких тканей у новорожденных. Некротическая флегмона новорожденных. Клиника. Диагностика. Лечение. Омфалит. Мастит.
- •14. Пороки развития влагалищного отростка брюшины. Паховая грыжа. Водянка яичка и семенного канатика. Клиника. Лечение. Ущемленная грыжа. Тактика врача первичного звена.
- •15. Пороки развития и опускания яичка. Эмбриогенез. Классификация. Клиника. Сроки и способы лечения. Синдром отечной мошонки.
- •17. Хронический остеомиелит. Причины хронизации. Клиника. Лечение. Диспансеризации. Реабилитация.
- •19. Инородные тела дыхательных путей у детей. Клиника. Диагностика. Лечение. Объем и последовательность неотложных мероприятий на догоспитальном этапе. Лечение.
- •20. Инородные тела и ожоги пищевода. Клиника. Диагностика. Лечение. Объем и последовательность неотложных мероприятий на догоспитальном этапе. Лечение.
- •21. Инородные тела желудочно-кишечного тракта. Диагностика. Объем и последовательность оказания медицинской помощи на этапах эвакуации. Условия транспортировки
- •22. Сколиотическая болезнь. Классификация, патогенез, диагностика, прогнозирование. Дифференциальная диагностика с пороками осанки. Консервативное лечение.
- •23. Ожоги у детей. Клиника. Классификация. Принципы лечения. Неотложная помощь. Ожоговый шок. Отморожения. Замерзание.
- •24. Пороки развития тазобедренного сустава. Этиология Патогенез. Клиника. Значение ранней диагностики, сроки и способы лечения. Диспансеризация.
- •25. Врожденная и приобретенная косолапость, кривошея. Этиология и патогенез. Классификация. Клиника. Диагностика. Лечение. Реабилитация.
- •26. Родовые повреждения конечностей и костей скелета у новорожденных. Причины. Клиника. Первая помощь. Транспортировка. Принципы лечения.
- •27. Остеохондропатии. Этиология и патогенез. Классификация. Остеохондропатии эпифизов трубчатых костей: болезнь Легга-Кальве-Пертеса, болезнь Келер II – диагностика, принципы лечения.
- •28. Остеохондропатии. Этиология и патогенез. Классификация. Остеохондропатии апофизов: болезнь Осгуда-Шлаттера, болезнь Хаглунда-Шинца, болезнь Шейермана-May – диагностика, принципы лечения.
- •29. Статические деформации стоп. Виды плоскостопия. Диагностика, лечение.
I группа – пороки со сбросом венозной крови в артериальное русло (первично–синие пороки, справа–налево):
–тетрада (триада, пентада Фалло),
–атрезия трехстворчатого клапана,
–транспозиция аорты,
–аномалия Эбштейна.
II группа – пороки со сбросом артериальной крови в венозное русло (слева–направо, первично–белые):
–дефект межжелудочковой перегородки (ДМЖЖП),
–дефект межпредсердной перегородки (ДМПП),
–открытый артериальный проток (аортолегочный свищ),
–аномальные дренаж легочных вен,
–врожденный митральный стеноз с ДМПП.
III группа – пороки (сужения) магистральных сосудов:
–изолированный стеноз ЛА,
–стеноз устья аорты,
–коарктация аорты.
Такое деление-охватывает наиболее распространенные ВПС. Принято различать первичные нарушения гемодинамики возникающие сразу после рождения, и вторичные, которые являются следствием течения врожденного порока сердца. Следует помнить, что легочная гипертензия при ВПС всегда вторична и обусловлена специфическими расстройствами гемодинамики, присущими тому или иному ВПС. В патогенезе ВПС наиболее важна артериальная ЛГ, началом развития которой является повышение систолического АД в легочной артерии (ЛА) более 30 мм рт.ст. (в норме АД в ЛА составляет 1/5 от АД в аорте).
Среди множества предложенных классификаций ЛГ наиболее удобна классификация ИССХ им. Бакулева
Примечание: МОК — минутный объем кровообращения; ОПСмк — общее периферическое сопротивление сосудов малого круга; ОПСБк — общее
периферическое сопротивление сосудов большого круга.
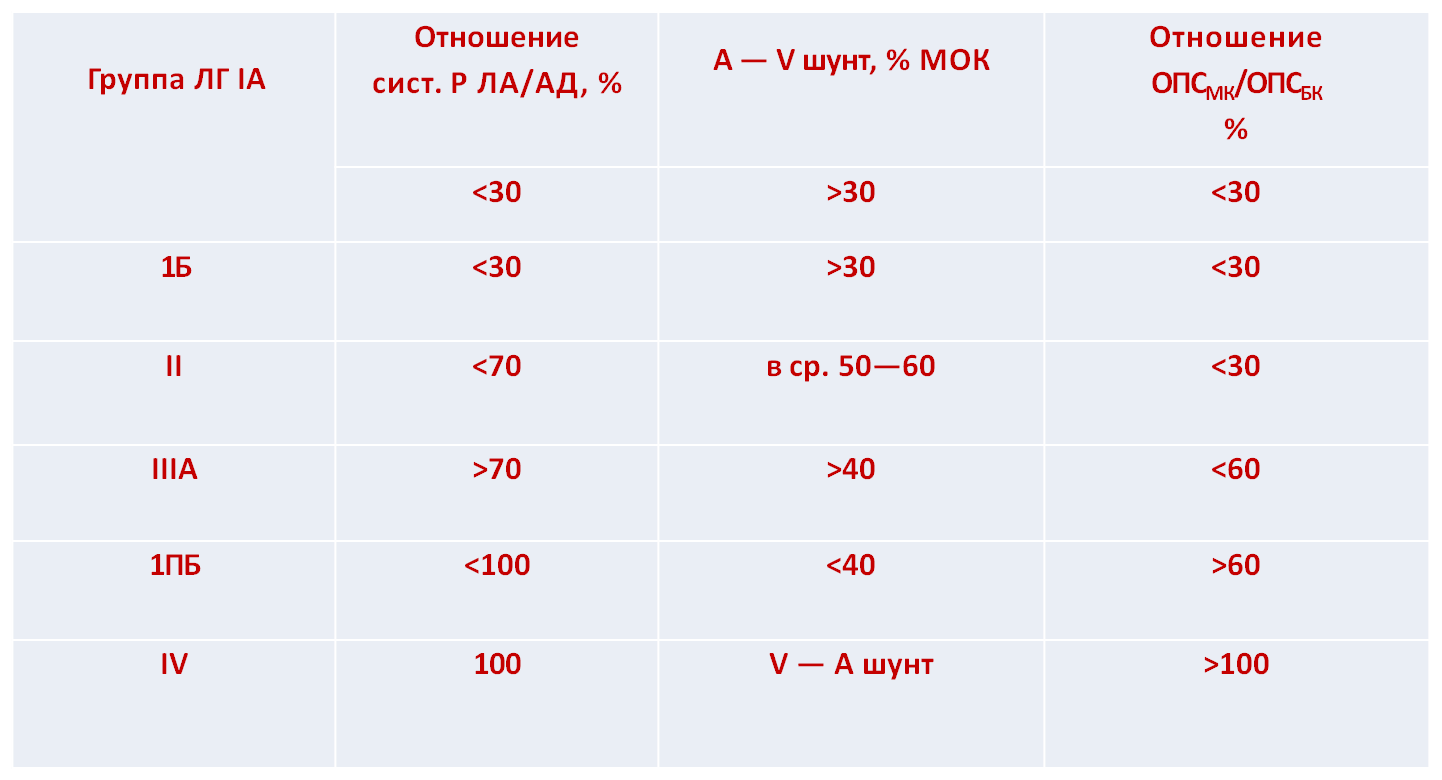
Пациенты 1А подгруппы не имеют выраженных нарушений гемодинамики,
нуждаются в наблюдении кардиоревматолога. Оперативное лечение
преждевременно.
Пациенты 1Б подгруппы и II группы У них уже должен активно ставиться вопрос о хирургическом лечении. ЛГ в этих группах носит в основном функциональный характер.
Пациенты III группы У этих пациентов морфологические изменения настолько выражены, что после коррекции порока давление в ЛА не снижается до нормального уровня; это указывает на преобладание органического компонента. Оперативное лечение порока возможно, однако риск хирургического вмешательства повышается.
Пациенты IV группы У этих пациетов ЛГ в основном обусловлена вторичными изменениями структуры легочных сосудов и носит необратимый] характер (право-левый шунт, синдром Эйзенменгера), хирургическое вмешательство в связи с этим не показано.
Пороки «бледного» типа
ФК-I. Отсутствуют вторичные морфологические изменения. Нет легочной
гипертензии.
ФК-II. Вторичная дилятационно-гипертрофическая кардиопатия. Нет легочной гипертензии.
ФК-III. Появление легочной гипертензии. Выраженные изменения в сердце. Появление нарушений ритма.
ФК-IV. Выраженная легочная гипертензия. Морфо-функциональное поражение всех органов. Тенденция к выравниванию давления в кругах кровообращения.
ФК-V. Переход «бледного» порока в «синий».
Пороки «синего» типа(по Дж. Кирклину)
Класс тяжести состояния (КТС) у детей с пороком «синего» типа.
КТС-I. Больные без цианоза
КТС-II. Больные с цианозом и редкими цианотическими кризами.
КТС-III. Больные с критической формой цианоза и частыми цианотическими кризами
КТС-IV. Быстро нарастающий цианоз и СН, ухудшение состояния, постоянные цианотические кризы.
КТС-V. Крайне тяжелые больные с выраженными СН и цианозом, в состоянии кардиогенного шока.
I Группа: Прогноз благоприятный: смертность 8-11 % на I году, могут дожить до взрослого состояния. (ОАП, ДМЖП, ДМПП, ИСЛА и др.)
II Группа: Прогноз менее благоприятный: смертность 24-36 % на I году, большинство умирает до совершеннолетия. (тетрада, триада, пентада Фалло, АДЛВ и др.)
III Группа: Прогноз неблагоприятный: смертность 36-52 % на I году, умирают в раннем детском возрасте, до совершеннолетия никто не доживает. (ТМС, ОАС, БДМЖП и ЕЖС, ОАВК, ТАДЛВ и др.)
IV Группа: Прогноз фатальный: смертность более 90 % на I году, все умирают в первые месяцы жизни, как исключение – на II году жизни. (Гипоплазия ЛЖ, атрезия ЛА с интактной МЖП и др.)
ТЕХНИКО-ТАКТИЧЕСКИЕ ГРУППЫ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦАНОВОРОЖДЕННЫХ
Группы ВПС, характеризующие возможность применения паллиативных и радикальных коррекций на первом году жизни
[по А. Тюрлею (1980)]:
I Группа: Нет возможности многоэтапного лечения – только радикальная коррекция (ОАП, ДАЛП, ТАДЛВ и др.)
II Группа: Имеется возможность двухэтапного лечения: с паллиативной коррекцией на первом году и радикальной в возрасте 3-8 лет (ТМС, ОАС, ОАВК, БДМЖП и др.)
III Группа: Нет возможности проведения радикальной операции – только паллиативная для спасения жизни (ЕЖС, атрезии ТК и МК, гипоплазия желудочков и др.)
Тактика при «Белых» пороках всегда АКТИВНО-ВЫЖИДАТЕЛЬНАЯ: сроки операции зависят от ФК, динамичность которого обусловлена прогностической группой по В. Бураковскому (желате-
лен высокий радикализм).
ФК-I. Нет необходимости в лечении.Динамическое наблюдение у кардиолога.
ФК-II. Операцию желательно провести. Прогноз хирургического лечения отличный. Без фармакокоррекции.
ФК-III. Плановая периоперационная коррекция. Операция. Прогноз лечения хороший или удовлетворительный.
ФК-IV. Интенсивная плановая периоперационная коррекция. Операция по жизненным показаниям. Прогноз
удовлетворительный или сомнителен.
ФК-V. Симптоматическое лечение.
Тактика при «Синих» пороках всегда АКТИВНАЯ: сроки операции зависят от КТС по Дж. Кирклину, а тип операции – от группы по А.Тюрлею (на первом этапе желателен паллиатив).
КТС-I. Операция проводится планово через 6 и более месяцев от рождения.
КТС-II. Операция проводится в планово через 3-6 месяцев от рождения.
КТС-III. Операция проводится планово в сроки до месяца от рождения.
КТС-IV. Операцию следует проводить на первой неделе жизни.
КТС-V. Операцию следует проводить экстренно. Если это возможно.
Операции. При изолированном клапанном стенозе легочной артерии операция обязательна. Её выполняют с помощью катетера с баллоном, который проводят через бедренную вену пункционным методом до клапана легочной артерии. Баллон устанавливают на уровне клапана, раздувают => разрыв спаянных между собой створок. При подклапанном стенозе операцию производят в условиях искусственного кровообращения. Миокард правого желудочка рассекают над стенозом, иссекают гипертрофированные трабекулы, образующие сужение. Если над специальным бужом, подобранным по диаметру соответственно величине поверхности тела пациента, невозможно сшить рассеченный миокард правого желудочка => пластика выводного отдела с помощью заплаты. Врожденный стеноз устья аорты. Операция показана детям грудного возраста, если имеются признаки недостаточности кровообращения, не поддающиеся консервативному лечению. Детям старше 3 лет операция показана при градиенте систолического давления между левым желудочком и аортой более 50 мм рт. ст.; пациентам старшего возраста - при наличии жалоб и клинических признаков аортального стеноза независимо от величины градиента давления. Операцию выполняют в условиях искусственного кровообращения и кардиоплегии. Сросшиеся створки рассекают по комиссурам, имеющиеся фиброзные утолщения створок иссекают, восстанавливая функцию клапана. При значительных морфологических изменениях створок, их обызвествлении - иссечение и протезирование клапана.
При подклапанном стенозе, обусловленном диафрагмой, ее иссекают. При идиопатическом гипертрофическом субаортальном стенозе выполняют операцию - П-образную миосептэктомию: в гипертрофированной части межжелудочковой перегородки, загораживающей выход из левого желудочка, острым путем проделывают желобовидный ход. При надклапанном стенозе расширяют просвет аорты, рассекая ее продольно и вшивая заплату в разрез. При невозможности выполнить такую операцию суженный участок аорты резецируют с последующим наложением анастомоза конец в конец или заменяют участок аорты сосудистым трансплантатом. Открытый артериальный проток. Операция обязательна. Операцию выполняют из левостороннего бокового доступа. Артериальный проток выделяют, перевязывают двумя лигатурами и прошивают третьей. При легочной гипертензии закрытие боталлова протока может привести к повышению давления в легочной артерии, перегрузке правых отделов сердца и правожелудочковой недостаточности. Применяют торакоскопическое закрытие боталлова протока у новорожденных с высоком риском открытого оперативного вмешательства. Используют малоинвазивное транскатетерное закрытие протока специальными устройствами, позволяющими ввести их в просвет протока и обтурировать его. Операция до 5-летнего возраста дает лучшие результаты. Дефект межпредсердной перегородки. Лечение только оперативное. Операцию проводят в условиях искусственного кровообращения. Доступ к дефекту осуществляют, широко вскрывая правое предсердие. При незначительных размерах дефект ушивают. Если его диаметр больше 1 см, то закрытие производят с помощью синтетической заплаты или лоскутом, выкроенным из перикарда. При впадении легочных вен в правое предсердие один из краев заплаты подшивают не к латеральному краю дефекта, а к стенке правого предсердия таким образом, чтобы кровь из легочных вен после реконструкции поступала в левое предсердие. Первичный дефект всегда устраняют с помощью заплаты. Перед его закрытием производят пластику расщепленной створки митрального клапана путем ушивания. Дефект межжелудочковой перегородки. Операция должна быть выполнена до появления синдрома Эйзенменгера, при котором оперативное закрытие дефекта неэффективно и приводит к быстрой недостаточности правого желудочка с летальным исходом в ближайшие сроки после операции, так как правый желудочек не справляется с высоким давлением в сосудах легких. Доступ к дефекту осуществляют через разрез стенки правого предсердия, реже - желудочка. Порок ликвидируют путем закрытия отверстия заплатой. Ушивание небольших дефектов может быть выполнено в условиях общей или краниоцеребральной гипотермии, без искусственного кровообращения. Результаты лечения хорошие, если операция выполнена в ранние сроки. Тетрада Фалло. Различают радикальные и паллиативные методы коррекции порока. Радикальное устранение порока - операция состоит в закрытии межжелудочкового дефекта и устранении стеноза. В зависимости от вида стеноза производят рассечение сросшихся створок клапана легочной артерии по их комиссурам, иссечение фиброзно-мышечного валика выводного отдела правого желудочка, вшивание синтетической заплаты в продольный разрез выводного тракта правого желудочка и ствола легочной артерии. Дефект межжелудочковой перегородки устраняют с помощью заплаты путем подшивания ее к краям дефекта. Паллиативные операции заключаются в наложении обходных межартериальных анастомозов. Распространенный тип операции - соединение правой или левой ветви легочной артерии с подключичной артерией путем наложения прямого анастомоза по типу конец в конец или с помощью трансплантата либо синтетического протеза, вшиваемого между указанными сосудами. Кровь из артерии по анастомозу поступает в легкие и далее по легочным венам в левое предсердие. Так, количество оксигенированной крови, попадающей в левый желудочек, ↑ и цианоз ↓. Паллиативные операции выполняют у новорожденных и у детей с тяжелыми приступами одышки и цианозом. Цель операции - дать возможность пережить тяжелый период, чтобы затем произвести радикальную операцию.
