- •Содержание contents
- •Онкологические заболевания органов мочеполовой системы
- •1.1. Эпидемиология
- •1.2. Этиология, факторы риска
- •1.3. Профилактика
- •1.4. Скрининг
- •1.5. Топографическая и клиническая анатомия предстательной железы
- •1.6. Патоморфологическая характеристика рака предстательной железы
- •1.7. Экстрапростатическое распространение опухоли
- •1.8. Международная классификация рака предстательной железы по системе tnm
- •1.9. Диагностика рака предстательной железы
- •1.9.1. Методы диагностики отдаленных метастазов
- •1.9.2. Диагностика и степень распространенности опухолевого процесса
- •1.9.3. Клинические проявления ограниченного и местно распространенного рака предстательной железы
- •1.10. Клинические проявления диссеминированного рака предстательной железы
- •1.11. Оценка степени распространенности рака предстательной железы
- •1.12. Прогноз
- •1.13. Лечение рака предстательной железы
- •1.13.1. Выжидательная тактика
- •1.13.2. Радикальная простатэктомия
- •1.13.3. Неоадъювантная гормонотерапия
- •1.13.4. Адъювантная гормонотерапия
- •1.13.6. Альтернативные методы лечения локализованного рака предстательной железы
- •1.14. Контрольные вопросы
- •1.15. Тестовые задания
- •1.16. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Факторы риска
- •2.3. Патоморфологическая характеристика рака яичка
- •2.4. Клинические проявления
- •2.5. Диагностика рака яичка
- •Уровень хгт и альфа-фп в зависимости от нозологической формы опухоли яичка
- •2.6. Международная классификация рака предстательной железы по системе tnm
- •2.7. Лечение рака яичка
- •2.8. Контрольные вопросы
- •2.9. Тестовые задания
- •2.10. Рекомендуемая литература
- •3.1. Эпидемиология
- •3.2. Патоморфологическая характеристика рака яичка
- •3.3. Диагностика рака яичка
- •3.3.1. Рекомендации по диагностике рака полового члена
- •3.4. Международная классификация рака полового члена по системе tnm
- •3.5. Лечение рака полового члена
- •3.5.1. Первичная опухоль
- •3.5.2. Регионарные метастазы
- •3.5.3. Рекомендации по лечению рака полового члена
- •3.5.4. Качество жизни
- •3.5.5. Технические аспекты оперативного лечения рака полового члена
- •3.5.6. Химиотерапия
- •3.5.7. Прогностические факторы
- •3.6. Диспансеризация
- •3.6.1. Рекомендации по диспансеризации больных раком полового члена
- •3.7. Контрольные вопросы
- •3.8. Тестовые задания
- •3.9. Рекомендуемая литература
- •4.1. Эпидемиология
- •4.2. Этиология и патогенез
- •4.3. Патоморфологическая характеристика рака почки
- •4.4. Метастазирование рака почки
- •4.5. Спонтанная регрессия
- •4.6. Диагностика рака почки
- •4.7. Дифференциальная диагностика рака почки
- •4.8. Клинические проявления рака почки
- •4.9. Классификация рака почки
- •4.10. Прогноз
- •4.11. Хирургическое лечение рака почки
- •4.11.1. Хирургическое лечение локального рака почки
- •4.11.2. Выбор хирургического доступа
- •4.11.3. Хирургическое лечение местно распространенного рака почки
- •I. Опухолевое распространение на магистральные сосуды
- •II. Опухолевое распространение на соседние органы
- •III. Хирургическое лечение отдаленных метастазов
- •4.11.4. Паллиативные хирургические вмешательства
- •4.11.5. Осложнения при хирургическом лечении рака почки
- •4.11.6. Органосохраняющее лечение при раке почки
- •4.11.7. Эндоскопические операции
- •4.11.8. Хирургическое лечение солитарных и единичных метастазов рака почки
- •4.11.9. Хирургическое лечение местных рецидивов после нефрэктомии
- •4.12. Лекарственное лечение метастатического рака почки
- •4.13. Лучевая терапия
- •4.14. Контрольные вопросы
- •4.15. Тестовые задания
- •4.16. Рекомендуемая литература
- •5.7. Контрольные вопросы
- •5.8. Тестовые задания
- •5.9. Рекомендуемая литература
- •6.1. Эпидемиология
- •6.2. Факторы риска
- •6.3. Патоморфологическая характеристика
- •6.4. Классификация tnm
- •6.5. Клиническая картина
- •6.6. Диагностика опухолей мочевого пузыря
- •6.7. Лечение рака мочевого пузыря
- •6.7.1. Лечение поверхностного переходно-клеточного рака мочевого пузыря
- •6.7.2. Лечение инвазивного рака мочевого пузыря
- •6.7.3. Сравнительная оценка органосохраняющих и органоуносящих методов хирургического лечения рака мочевого пузыря
- •6.7.4. Вопросы пластики и протезирования мочевого пузыря
- •6.8. Лечение инвазивного рмп
- •6.9. Лучевая терапия
- •6.10. Генерализованный рак мочевого пузыря
- •6.11. Контрольные вопросы
- •6.12. Тестовые задания
- •6.13. Рекомендуемая литература
- •Первый вариант
- •Второй вариант
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов мочеполовой системы
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
6.1. Эпидемиология
Показатель заболеваемости раком мочевого пузыря (РМП) в России составляет 8,5 на 100000 населения в год. В структуре онкологической заболеваемости населения РФ РМП занимает 8-е место среди мужчин и 19-е среди женщин. На его долю среди всех онкологических заболеваний приходится 4,5% у мужчин и 1,03% у женщин.
В США в структуре онкологической заболеваемости РМП составляет 6% у мужчин и 2% у женщин, всего в год заболевает 56,9 тыс. человек. Рак мочевого пузыря встречается у мужчин чаще, чем у женщин (соотношение 5:1), что связано с большим распространением среди мужчин курения и профессий, связанных с канцерогенными веществами. В основном поражаются лица в возрасте 60 лет и старше, в России они составляют 78,4%. Средний возраст заболевших в России мужчин 65,7 года, женщин 69,2 года.
6.2. Факторы риска
Значительное число случаев РМП связано с влиянием канцерогенных веществ, выделяемых с мочой, на уротелий. Существует несколько теорий происхождения эпителиальных опухолей мочевого пузыря.
Химические вещества. Многие исследователи обнаруживали ворсинчатые опухоли у лиц, связанных с производством анилиновых красителей. В экспериментальных работах было показано, что рак индуцируется не самим анилином, а промежуточными веществами: b-нафтиламином, бензидином, 4-аминодифенилом и др. Также отмечено повышение риска развития заболевания при приеме воды, содержащей высокие дозы мышьяка (Чили, Аргентина, Тайвань).
Курение. Риск развития РМП у курящих в 2-3 раза выше, чем у некурящих. Наибольшему риску подвергают себя курильщики папирос без фильтра он в 2 раза выше, чем у курящих сигареты с фильтром.
Радиация. У больных, перенесших курс лучевого лечения, риск возникновения опухоли мочевого пузыря возрастает в 1,5-4 раза и пропорционален величине облучения.
Хронический цистит, возникающий на фоне обструкции в области шейки пузыря и мочеиспускательного канала. Характерен для таких заболеваний, как аденома предстательной железы, склероз шейки мочевого пузыря, стриктуры уретры, так как воспаленный уротелий более предрасположен к возникновению в нем репродуктивных и метапластических процессов.
Шистосоматоз. Характерен для эндемичных районов, таких как Ближний Восток, Юго-Восточная Азия, Северная Африка. В эндемических районах шистосоматоза более часто обнаруживают плоскоклеточный рак (40%), в стенке мочевого пузыря при этом нередко находят яйца шистосом.
6.3. Патоморфологическая характеристика
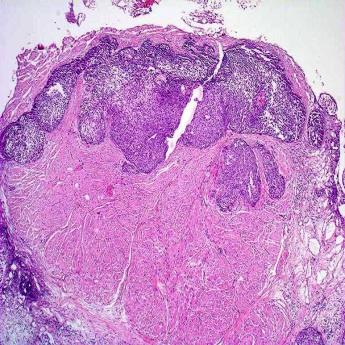
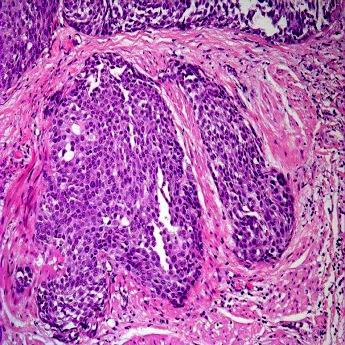
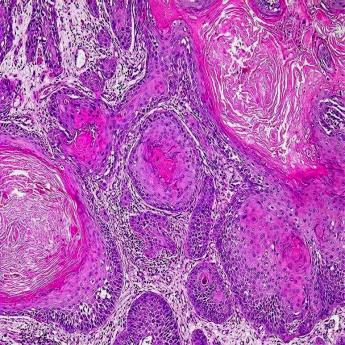
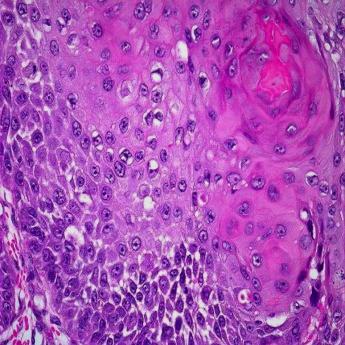
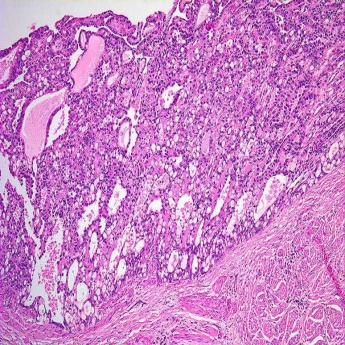
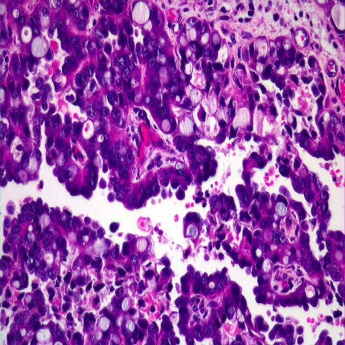
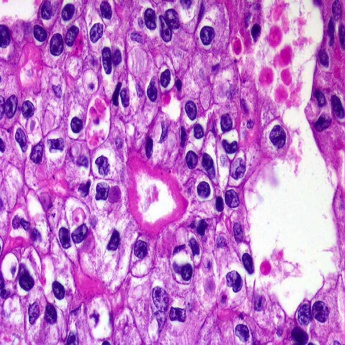
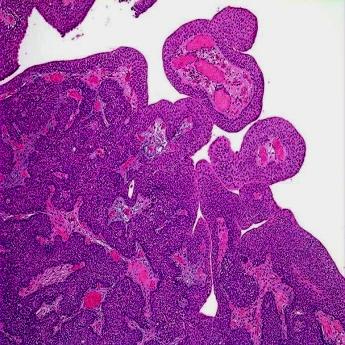
Опухоли мочевого пузыря по гистогенезу достаточно разнообразны, но в подавляющем большинстве случаев (до 95%) они имеют эпителиальную природу. Эпителиальные опухоли бывают злокачественными (переходно-клеточный, плоскоклеточный рак, аденокарцинома) и доброкачественными (папиллома) (рис. 38-42).
|
|
|
|
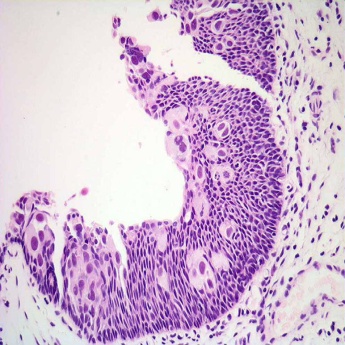
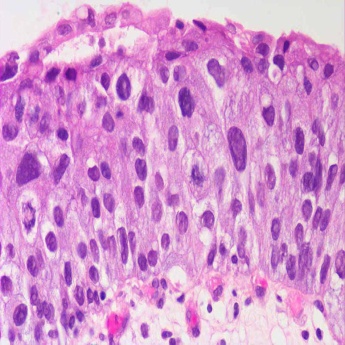
Рис. 38. Переходно-клеточный рак мочевого пузыря in-situ. Выраженная атипия эпителиальных клеток.
|
|
Рис. 39. Переходно-клеточный рак мочевого пузыря. Гнезда или пластины нетипичного переходного эпителия.
|
|
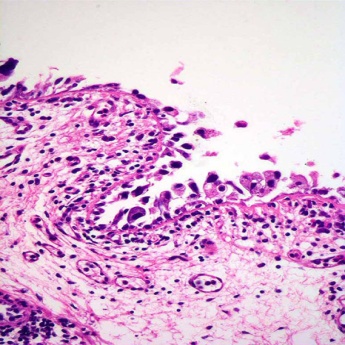
Рис. 40. Плоскоклеточный рак мочевого пузыря.
|
Рис. 41. Аденокарцинома мочевого пузыря.
|
|
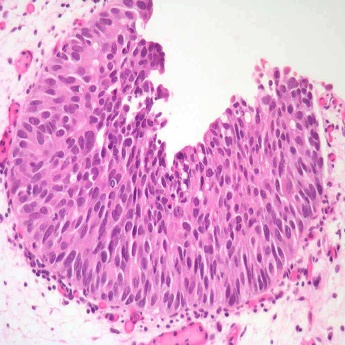
Рис. 42. Папиллома мочевого пузыря.
Walsh, Retik, Vaughan, Wein. Campbell’s urology. Eight edition.
Переходно-клеточный рак составляет более 90%, плоскоклеточный рак – 6-8%, аденокарцинома – около 2%.