
- •Коллектив авторов
- •Глава 1. Строение и функции
- •Глава 8. Химический пилинг. -
- •Глава 1
- •1.1. Эпидермис
- •1.3. Гиподерма
- •1.4. Иннервация кожи
- •1.7. Иммунная система кожи
- •Глава 2 старение кожи
- •2.1. Естественное старение кожи
- •2.2. Фотостарение кожи
- •2.3. Методы профилактики старения кожи
- •Глава 3
- •3.2. Основы для наружных средств
- •3.3. Лекарственные формы
- •3.4. Специфические наружные средства
- •Глава 4
- •4.1. Компоненты косметических средств для ухода за кожей
- •4.2. Косметические средства для личной гигиены
- •4.4. Кремы
- •4.5. Декоративная косметика
- •4.6. Камуфлирование дефектов на коже
- •Глава 5
- •5.8. Другие
- •Глава 6
- •Глава 7
- •8.2. Поверхностный химический пилинг
- •8.3. Средний химический пилинг
- •Глава 9
- •Глава 10
- •10.1. Краткий обзор
- •Глава 11 угри (acne)
- •11.3. Тактика лечения
- •11.6. Амбулаторное лечение
- •11.7. Косметические средства
- •Глава 12
- •12.1. Розовые угри (rosacea)
- •12.3. Периоральный дерматит
- •Глава 13 рубцы
- •13.2. Факторы, влияющие на формирование рубца
- •13.3. Клинические варианты рубцов
- •13.4. Лечение келоидных и гипертрофических рубцов
- •Глава 14
- •14.3. Клинические проявления и диагностика впч-инфекции
- •Глава 15 болезни ногтей
- •15.5. Лечение ониходистрофий
- •Глава 16 опухоли кожи
- •16.1. Классификации опухолей кожи
Глава 11 угри (acne)
С .Н.
Ахтямов, С.А. Масюкова
.Н.
Ахтямов, С.А. Масюкова
В последнее время авторы многих отечественных исследований предпо- читают называть угревую болезнь "ак- не" (от лат. acne), поэтому мы также будем использовать этот термин.
Акне — полиморфное мультифактор- ное заболевание сальных желез, пора- жающее в большей или меньшей сте- пени практически всех подростков. У большинства из них акне имеет физиологический характер и к возрас- ту 18—20 лет проходит полностью. Тем не менее приблизительно у 20 % под- ростков инволюция акне идет более медленно, причем из них примерно у 1,5 % юношей и 0,4 % девушек забо- левание протекает тяжело, в виде но- дулокистозных высыпаний, а у 13 % девушек формируются стойкие папу- лопустулезные элементы, не разре- шающиеся даже в зрелом возрасте [1, 13, 15, 20, 40]. Формирующиеся затем глубокие уродующие рубцы и пигмен- тация плохо поддаются лечению, и для их устранения нередко приходится прибегать к помощи хирургов.
11.1. Этиология и патогенез
По данным разных авторов [6, 17, 24, 35], основными причинами развития акне являются:
нарушение состава и продукции кожного сала;
изменения гормонального статуса;
нарушение кератинизации фолли- кулярного канала;
интенсивная колонизация протоков сальных желез Propionibacterium ac- nes;
развитие воспалительной реакции в перифолликулярных зонах;
генетическая предрасположенность.
В развитии акне важную роль игра- ют особенности строения сально-во- лосяного фолликула, в состав которого i входят волос, фолликулярный канал, сальная железа и ее протоки (рис. 11.1).
Фолликулярный канал подразделя- ется на короткую эпидермальную часть (акроинфундибулюм) и длинную глу- бокую часть (инфраинфундибулюм).

Рис. 11.1. Сально-волосяной фолликул. 1 — кожное сало; 2 — бактерии; 3 — пуш- ковый волос; 4 — сальная железа; 5 — про- ток сальной железы; 6 — эпителиоциты; 7 — фолликулярный канал.
234
Основное различие между этими от- резками канала состоит в разной сте- пени кератинизации [17, 35].
Сальные железы (СЖ) расположены по всей поверхности кожи, за исклю- чением ладоней и подошв. Макси- мальная плотность СЖ (от 400 до 900 на 1 см2) отмечается на коже лица, верхней половины туловища и воло- систой части головы в отличие от кожи нижних конечностей, где их плотность составляет до 50 на 1 см2. Такое распределение СЖ на коже го- ловы и верхней половины туловища определяет локализацию высыпаний. Плотность активных СЖ в норме со- ставляет только 150—250 на 1 см2 [6, 13].
СЖ состоят из 12—18 секреторных долек, имеющих разную степень диф- ференцировки клеток: от малодиффе- ренцированных, располагающихся на базальной мембране, до зрелых, содер- жащих капельки жира. В поздней ста- дии дифференцировки в клетках СЖ наступают аутолиз и гибель клетки. При этом клеточный детрит в полости СЖ смешивается с секретируемыми капельками жира, образуя кожное са- ло, выделяющееся на поверхность эпидермиса.
Влияние нарушений состава и про- дукции кожного сала на развитие акне. Изменения состава кожного сала иг- рают определенную роль в образова- нии комедонов. Известно, что липиды кожного сала состоят из двух компо- нентов: эпидермальных липидов и ли- пидов, синтезируемых непосредствен- но в СЖ (табл. 11.1).
Эпидермальные липиды продуциру- ются в клетках шиповатого слоя и накапливаются в кератиносомах, или так называемых тельцах Одланда. По мере продвижения клеток к зернисто- му слою эпидермиса эти органеллы выделяют липиды в межклеточное пространство. По данным литературы [17, 19], при акне обнаруживают де- фицит телец Одланда и снижение со- держания эпидермальных липидов ли- ноленовой кислоты, церамидов, сво- бодных стеролов. Одновременно на
Таблица 11.1. Состав кожного сала
|
Компоненты кожно- го сала |
Концентрации <я, % | |
|
|
в изолиро- ванных сальных железах |
на поверх- ности кожи, после гид- ролиза три- глицеридов |
|
Триглицериды |
57 |
42 |
|
Свободные жир- ные кислоты |
0 |
15 |
|
Сложные воско- вые эфиры |
25 |
25 |
|
Сквален |
15 |
15 |
|
Сложные эфиры холестерина |
2 |
2 |
|
Холестерин |
1 |
1 |
фоне уменьшения эпидермальных ли- пидов усиливается секреция липидов в СЖ и повышается содержание в них фолликулярного холестеролсульфата. Последний усиливает адгезию эпите- лиоцитов в акроинфундибулюме и яв- ляется одной из причин фолликуляр- ного ретенционного гиперкератоза, т.е. способствует патологической керати- низации устья сально-волосяного фол- ликула [12, 16, 19]. Этот процесс также усиливается вследствие накопления филаггрина и профилаггрина, способ- ствующих ороговению и адгезии кле- ток в инфраинфундибулуме.
Кроме качественных изменений кожного сала, при акне отмечаются и его количественные нарушения. Ги- персекреция кожного сала является важным условием для формирования акне и часто коррелирует с тяжестью заболевания [6, 7]. Его секреция зави- сит от многих факторов: возраста, по- ла, температуры окружающей среды, биологического ритма (сильная секре- ция утром и слабая вечером), но в основном является индикатором ак- тивности андрогенов.
Изменения гормонального статуса у больных с акне. Кожа является глав- ным звеном метаболизма половых сте- роидных гормонов, действие которых осуществляется через специфические андрогенные рецепторы, обнаружи-
235
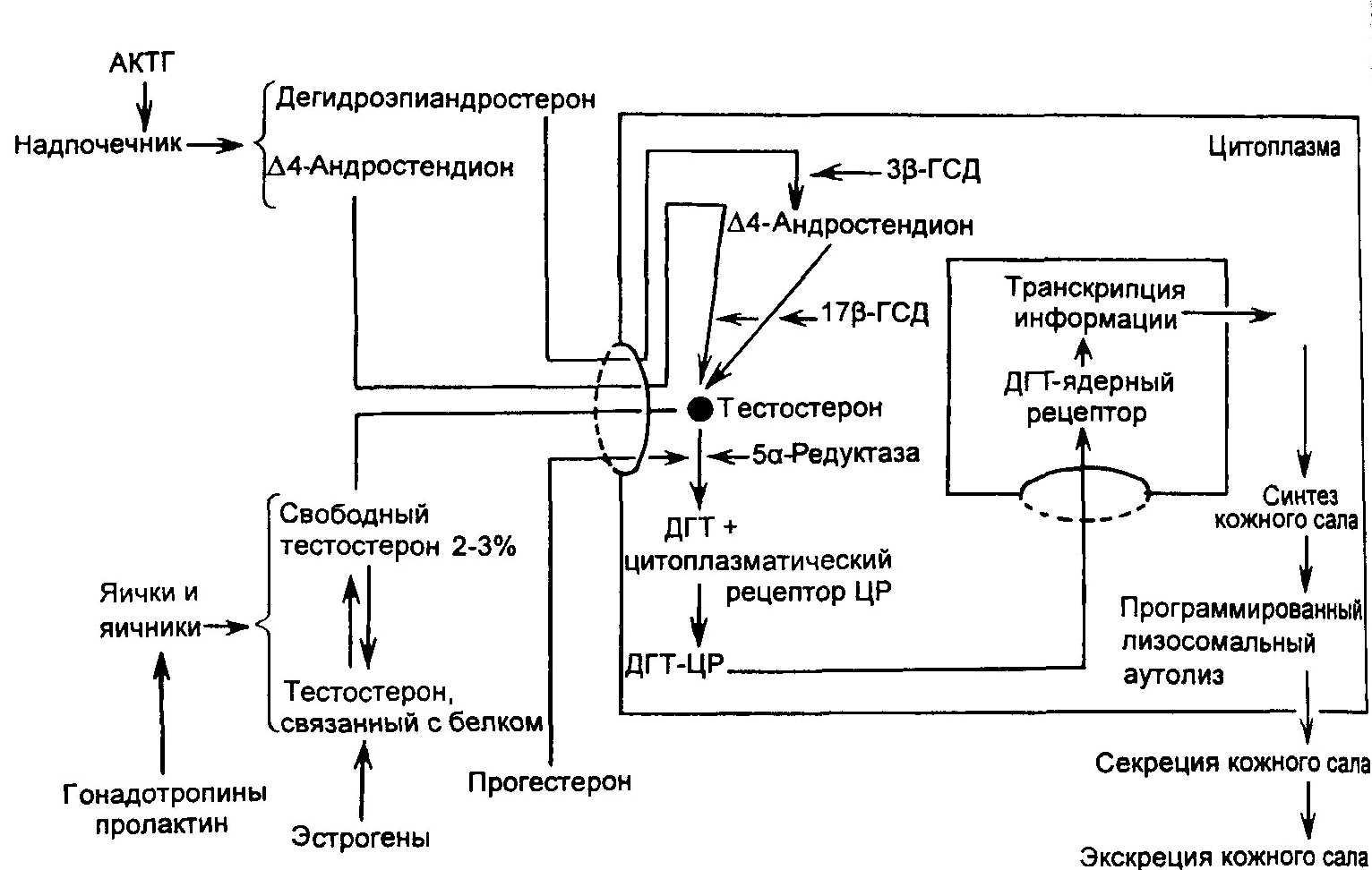
ваемые в различных андрогензависи- мых структурах. Основными мишеня- ми являются эпидермис, волосяные фолликулы, СЖ и фибробласты. Под влиянием андрогенов усиливаются митотическая активность и дифферен- цировка клеток эпидермиса, синтез межклеточных липидов, рост волос и т.д. [10, 14]. Секреция кожного сала и объем СЖ также стимулируются сво- бодным тестостероном тестикулярного или овариального происхождения, де- гидроэпиандростероном и Д4-андрос- тендионом, синтезируемыми в надпо- чечниках (рис. 11.2). Такой же эффект дает прогестерон — предшественник те- стостерона, эстрогенов и адренокорти- коидов. Прогестерон усиливает секре- торную функцию СЖ за счет андроген- ной и антиэстрогенной активности. Этим фактом объясняются повышение салоотделения и появление угревых высыпаний перед менструацией.
Тем не менее гиперсекреция кож- ного сала является главным образом следствием высокого уровня андроге- нов в крови, а также высокой чувст- вительности к ним СЖ. Высокий уро-
236
вень андрогенов может носить времен- ный, физиологический характер, на- пример перед менструацией, или быть постоянным вследствие заболеваний эндокринной и/или половой сферы. Акне может быть симптомом таких заболеваний, как поликистоз яични- ков, врожденная гиперплазия надпо- чечников, опухоли яичников и надпо- чечников [3].
Иногда высокий уровень свободно- го тестостерона может быть следстви- ем снижения концентрации синтези- руемых в печени глобулинов, связы- вающих половые гормоны. С глобули- нами связывается 65 % циркулирую- щего в крови тестостерона, 33 % со- единяется с альбуминами, и только 2 % остается в активной несвязанной форме. Поэтому маркерами скрытой гиперандрогении у лиц мужского пола являются снижение уровня глобули- нов, связывающих половые гормоны, и повышение содержания свободной фракции гормона.
У женщин важным патогенетичес- ким звеном при гиперандрогении яв- ляется нарушение присоединения анд-
рогенов специфическим глобулином, связывающим половые гормоны, кон- центрация которого у женщин в 2 раза выше, чем у мужчин.
Другая причина гиперсекреции кожного сала связана с повышенной чувствительностью СЖ к тестостеро- ну. Эту чувствительность определяют присутствующие в клетках СЖ фер- менты: 17р-гидроксистероиддегидро- геназа (17|3-ГСД), Зр-гидроксистеро- иддегидрогеназа (Зр-ГСД) и 5а-редук- таза. Первые два фермента метаболи- зируют дегидроэпиандростерон и Д4- андростендион в тестостерон. 5а-Ре- дуктаза переводит свободный тестос- терон в дегидротестостерон (ДГТ), яв- ляющийся непосредственным гормо- нальным стимулятором синтеза кож- ного сала [14, 45].
У больных с акне биосинтез ДГТ в СЖ выше, чем у здоровых людей, в 2—30 раз, причем у мужчин этот про- цесс протекает более интенсивно, чем у женщин. Активность Зр-ГСД и 5а- редуктазы при акне также значительно выше нормы [4].
Повышение андрогенной и фермен- тативной активности приводит к тому, что все больше и больше ранее неак- тивных СЖ начинает активно выраба- тывать кожное сало, что приводит к усилению себореи и увеличению ко- личества высыпаний.
Несмотря на очевидное влияние андрогенов на секрецию кожного сала, ряд авторов утверждают, что при оп- ределении их уровня в плазме и моче у здоровых и у больных с акне одно- го возраста и пола существенной раз- ницы обнаружить не удается [22, 25]. Тем не менее исследование уровня свободного тестостерона, дегидроэпи- андростендиона сульфата (ДЭА-С), лю- теинизирующего гормона (ЛГ), фол- ликулостимулирующего гормона (ФСГ) показано при таких симптомах гипе- рандрогении женщин, как гирсутизм, алопеция, нерегулярные менструации, а также при шаровидных угрях и при развитии акне в препубертатном пе- риоде или, наоборот, при поздних проявлениях акне (после 25 лет) и
быстром рецидивировании акне после лечения изотретиноином. Без этих ис- следований сложно отличить клини- ческие формы акне от этиологически других синдромов гиперандрогении — поликистоза яичников, гиперплазии надпочечников и т.д. [3, 4, 22].
При устойчивых к лечению формах акне следует обращать внимание и на другие гормоны: прогестерон, адрено- кортикоиды, гормоны гипофиза и щи- товидной железы. Так как гипофиз и гипоталамус являются центральными органами гормональной регуляции, естественно, любые нарушения в этих звеньях могут оказывать влияние на секрецию кожного сала.
Нарушение кератинизации фоллику- лярного канала и механизмы образова- ния комедонов. Кроме гиперсекреции кожного сала и биохимических изме- нений его состава, существуют и дру- гие факторы, вызывающие нарушения в сально-волосяном фолликуле и при- водящие к образованию акне. Одним из них является изменение кератини- зации фолликулярного канала. В нор- ме в просвете канала имеется тонкий слой, состоящий из легко отторгаю- щихся эпителиоцитов. При образова- нии комедонов наблюдается замедле- ние отторжения эпителиоцитов [17]. Такое сильное сцепление клеток про- исходит из-за нарушения состава и/ или продукции межклеточных липи- дов, а также вследствие недостаточной дезинтеграции десмосом эпителиоци- тов в роговом слое. Нарушение нор- мального отшелушивания эпителио- цитов способствует ретенционному гиперкератозу [16]. Оба процесса: ги- перкератоз и усиливающееся сцепле- ние корнеоцитов — приводят к заку- порке протока СЖ роговыми массами и образованию комедонов.
Отмечается тесная связь между ак- роинфундибулюмом и выводным от- верстием сально-волосяного фоллику- ла. При гиперкератозе акроинфунди- булюма выводное отверстие становит- ся расширенным и первые видимые высыпания — открытые, а не закры- тые комедоны [17]. Открытые комедо-
237
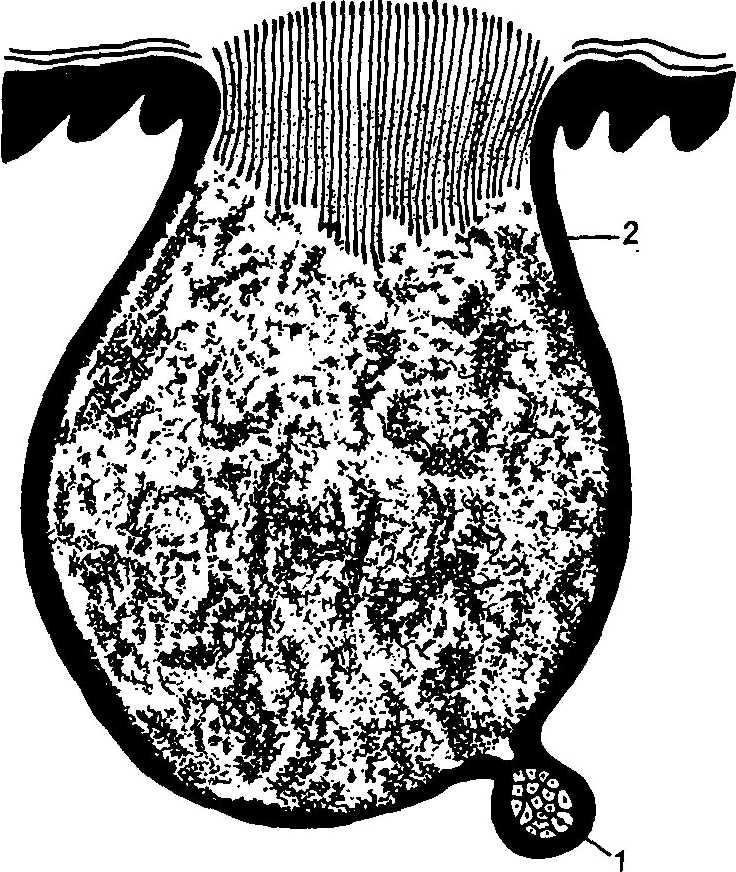
Рис. 11.3. Открытый комедон. 1 — сальная железа; 2 — расширенное вывод- ное отверстие.

Рис. 11.4. Закрытый комедон.
1 — кожное сало; 2 — бактерии; 3 — сальная
железа; 4 — эпителиоциты.
ны имеют вид небольших черных го- ловок диаметром 1—3 мм (рис. 11.3).
При гиперкератозе инфраинфунди- булюма выводное отверстие не расши- ряется и постепенно весь канал на- полняется детритом и салом — форми- руются закрытые комедоны (рис. 11.4). Закрытые комедоны представляют со- бой мелкие элементы диаметром ме- нее 2 мм, напоминающие белые го- ловки. В дальнейшем закрытые коме- доны превращаются в воспалительные папулопустулезные элементы либо, постепенно увеличиваясь в объеме, трансформируются в открытые коме- доны. В закрытых комедонах дренаж кожного сала и продуктов жизнедея- тельности P. acnes полностью прекра- щается. К тому же закупорка протоков СЖ ведет к полному прекращению доступа воздуха. Создавшиеся ана- эробные условия являются оптималь- ными для быстрого размножения P. acnes. Поэтому закрытые комедоны напоминают бомбу с часовым меха- низмом, в любое время готовую "взор- ваться" в виде воспалительной реак- ции [23, 24, 35].
Роль Propionibacterium acnes. P. acnes являются микроаэрофильными бакте- риями и растут в строго анаэробных условиях. Поэтому в комедонах, осо- бенно закрытых, количество P. acnes во много раз превышает содержание аэробных бактерий (кокки) [13, 24]. Важной функцией P. acnes является участие в образовании комедонов. Од- новременно эти бактерии играют клю- чевую роль в превращении комедонов в воспалительные элементы акне. Это объясняется рядом причин.
♦ P. acnes синтезируют различные хе- моаттрактанты (рис. 11.5), легко проникающие через стенку интакт- ного фолликула и притягивающие лейкоциты, формирующие инфильт- рат вокруг фолликула. Лейкоциты в присутствии антител к P. acnes и комплемента высвобождают лизосо- мальные ферменты, которые снару- жи повреждают стенку фолликула [21, 23, 24].
238

фолликула.
Объяснение в тексте.
P. acnes синтезируют липазу, рас- щепляющую триглицериды кожного сала до достаточно агрессивных сво- бодных жирных кислот, способных повреждать стенку фолликула из- нутри [13].
P. acnes продуцируют также ряд ферментов (протеазы, липаза, леци-тиназа, фосфолипаза, нейраминида- за и др.), повреждающих фоллику- лярный эпителий. Прямое или кос- венное повреждение фолликуляр- ной стенки P. acnes ведет к непо- средственному контакту содержимого комедона с окружающей тканью и провоцирует воспаление [5, 13]. Клинические проявления воспале- ния имеют широкий диапазон — отнебольших поверхностных папуло- пустулезных до глубоких нодуло- кистозных элементов.
Воспалительная реакция усиливает- ся также вследствие непосредствен-ного влияния на нее P. acnes. Это связано со следующими факторами: во-первых,P.acnesиндуцируют вы-работку мононуклеарными клетка- ми провоспалительных цитокинов:
ИЛ-8, ИЛ-ip и фактора некроза опухоли а (ФНО-а) [8, 11, 21]; во- вторых, P. acnes синтезируют анти- гены, стимулирующие выработку антител, причем их количество у больных с акне заметно больше, чем у здоровых [23, 24]; в-третьих, P. acnes продуцируют подобные гис- тамину вазоактивные амины, уси-ливающие воспаление. P. acnes мо- гут вырабатывать порфирины. Роль последних в развитии воспалитель- ных высыпаний пока не установле-на, однако способность P. acnes син- тезировать порфирины можно ис- пользовать для контроля терапии по изменению интенсивности свечения порфиринов в лучах лампы Вуда. Особая рольP.acnesв формирова- нии воспалительных форм акне не- сомненна, тем не менее количество бактерий в таких высыпаниях некоррелирует с тяжестью последних. Если для комедонов и папулопусту- лезных высыпаний характерна вы-сокая степень обсемененности P. ac- nes, то в нодулокистозных элемен- тах их количество минимально. Это
239
можно объяснить фагоцитозом P. ac- nes клетками микроокружения и ге- нерацией лейкоцитами активных форм кислорода, губительно дейст- вующих на анаэробные бактерии. Таким образом, роль P. acnes в раз- витии тяжелых нодулокистозных форм носит скорее косвенный ха- рактер. Образование конглобатных акне, вероятнее всего, связано не столько с количеством P. aKnes, сколько с гиперреакцией тканей на атаку разных компонентов кожного сала. Этим можно объяснить тера- певтический эффект иммунодепрес- сантов и изотретиноина при таких формах заболевания. ♦ Своеобразие P. acnes во многом оп- ределяют особенности разрешения воспалительных элементов. В отли- чие от большинства стрепто- и ста- филодермий они существуют на- много дольше, несмотря на интен- сивное лечение. Данные литературы [23, 24] свидетельствуют о том, что более медленное заживление воспа- лительных высыпаний можно объ- яснить присутствием синтезируемых P. acnes стимуляторов воспаления, выраженной резистентностью P. ac- nes к разрушению нейтрофилами и моноцитами и их персистенцией (фагоцитированные бактерии долго остаются жизнеспособными, не- смотря на противомикробную тера- пию). К тому же гиперсекреция кож- ного сала не позволяет создать не- обходимую концентрацию антибио- тика в протоках СЖ. Экстраполируя эти данные, G. Webster [24] рассчи- тал, что для уменьшения количества P. acnes в элементах на 10 % от их первоначального содержания необ- ходим не менее чем 3-недельный срок лечения антибиотиком. Это во многом объясняет назначение дли- тельных курсов антибиотикотерапии акне, принятых в США и ряде стран Европы.
Что касается участия в развитии акне других микроорганизмов (стафи- лококки, микрококки, грибы рода
Candida), то они, по данным многихисследователей [9, 11, 13, 17], не иг- рают важной роли, так как при акне практически не выживают в протоках СЖ без доступа воздуха.
Генетические факторы являются пус- ковым моментом в развитии акне. По данным К.Н. Суворовой и соавт. [3], разная экспрессивность и аллельные вариации генов, детерминирующих развитие СЖ и их функциональную способность, а также активность фер- ментов могут играть большую роль в развитии акне и в немалой степени определяют тяжесть клинических про- явлений. Имеются также сообщения о наличии ядерного R-фактора, опреде- ляющего генетическую предрасполо-женность [2]. Этими фактами, вероят- но, можно объяснить развитие у одних людей быстропроходящих физиологи- ческих угрей, а у других — тяжелых форм. По данным D. Fanta [10], ве- роятность развития тяжелых форм ак- не у подростка при угревой болезни в анамнезе у обоих родителей составляет 50 %. Такие пациенты требуют боль- шего внимания и (часто с самого на- чала болезни) назначения системной терапии (антибиотики, гормоны, суль- фоны, ароматические ретиноиды).
Экзо- и эндогенные факторы могут иногда ухудшать течение акне либо провоцировать рецидивы. К числу та- ких факторов относят излишества в питании (например, преобладание уг- леводов в пище), неблагоприятные профессиональные условия, тропичес- кий климат, стрессы, различные со- путствующие заболевания, частое УФ- излучение, неумеренное использова- ние косметических средств. Тем не менее основной роли в патогенезе ак- не эти факторы не играют.
11.2. Клинические проявления
Истинное акне представляет собой фолликулярные высыпания, начинаю- щиеся с образования комедонов, часть которых впоследствии может преобра- зоваться в папулы, пустулы, узлы и кисты. При некоторых дерматозах,
240

1 — угри новорожденных и детей младшего возраста; 2 — угри обыкновенные; 3 — косметичес- кие угри; 4 — розовые угри; 5 — синдром Фавра—Ракушо.
например при розацеа и стероидном акне, клинические проявления очень похожи на симптомы истинного акне, но вначале всегда появляются воспа- лительные элементы (нет стадии об- разования комедонов, характерной для истинного акне). Акне и акне- формные дерматозы поражают людей в любом возрасте (от неонатального акне до розацеа и синдрома Фавра— Ракушо у пожилых людей; рис. 11.6). Рассмотрим некоторые клинические варианты акне с учетом этиологичес- ких особенностей.
Угри (acne), вызванные эндогенными причинами: угри новорожденных (acne neonatorum), угри детей младшего воз- раста (acne infantum), угри обыкновен- ные (acne vulgaris), угри шаровидные (acne conglobata), угри инверсные (ac- ne inversa), угри молниеносные (acne fulminans), гнойный гидраденит (hidra- denitis suppurativa), пиодермия лица (pioderma faciale), поздние угри у жен- щин (postadolescent acne feminae).
Угри (acne), вызванные экзогенными причинами: угри тропические (acne tro- picalis), угри механические (acne me- chanica), лекарственные угри (acne ja- trogenic), косметические угри (acne cos- metica), синдром Фавра—Ракушо (Fav-
re—Racouchot syndrome), хлоракне (chloracne), другие варианты угрей.
К акнеформным дерматозам отно- сят розовые угри (розацеа), лериораль- ный дерматит, келоидные угри, грам- отрицательные фолликулиты, демоди- коз (см. главу 12).
Оценка степени тяжести акне. Боль- шинство классификаций основано на определении тяжести заболевания и относится главным образом к обык- новенным угрям как основной модели истинного акне. Оценку степени тя- жести проводят в основном визуально. При осмотре пациента определяют преобладающий тип элементов (коме- доны, папулопустулы или узлы и кис- ты), подсчитывают их количество и на этом основании устанавливают сте- пень тяжести. Такой подход применя- ют при наличии комедонов и папуло- пустулезных элементов. В случае по- явления даже единичных, но глубоких нодулокистозных элементов диагноз ставят именно на их основании. На- пример, если на фоне множественных комедонов возник только один узло- ватый элемент, диагностируют не ко- медонное акне, а шаровидные угри (конглобатное акне), т.е. тяжелое те- чение болезни. Правильная диагнос-
16—7590. Ахтямов
241
тика высыпаний важна прежде всего для назначения адекватной терапии, так как комедоны, папулопустулы и нодулокистозные элементы по-разно- му поддаются лечению.
По характеру высыпаний акне мож- но разделить на 3 типа: комедонное, папулопустулезное и нодулокистозное, каждое из которых имеет разное тече- ние: легкое, среднетяжелое и тяжелое. На этом основана Международная классификация акне 1991 г., в кото- рой, к сожалению, нет точных коли- чественных параметров высыпаний для установления тяжести течения за- болевания [18]. В практической работе удобно использовать качественные фотографии пациентов, наиболее объ- ективно отражающие состояние кожи, которые всегда можно использовать в качестве отправной точки для контро- ля терапии. Кроме количественных и качественных характеристик высыпа- ний, важно учитывать и другие этио- патогенетические факторы: уровень секреции кожного сала, обсеменен- ность P. acnes, гормональный статус, степень фолликулярного ретенцион- ного гиперкератоза и т.д., однако их сравнительный анализ у пациентов с разным течением акне затруднен из-за перекрывания их значений. Поэтому при диагностике акне главным обра- зом учитывают следующие клиничес- кие параметры:
тип элементов: комедоны, папуло- пустулы, кисты, узлы, абсцессы, дренажные синусы;
количество элементов и их распро- страненность;
последствия акне: различные типы рубцов и пигментацию.
При необходимости дополнительно проводят:
оценку гормонального статуса у жен- щин с симптомами гиперандрогении;
бактериологический анализ содер- жимого высыпаний;
определение уровня секреции кож- ного сала;
анализ сопутствующих соматических и психических заболеваний.
242
В подавляющем большинстве слу- чаев угри начинаются в подростковомпериоде, реже — у взрослых людей и маленьких детей.
Угри новорожденных и угри детей младшего возраста (acne neonatorum и acne infantum). Небольшие проявления акне обнаруживают у 20 % новорож-денных. Элементы представлены ма- позаметными закрытыми комедонами на носу, лбу и щеках. Реже могут встречаться и открытые комедоны, воспалительные папулы и пустулы. Причины возникновения угрей ново- рожденных связывают со стимуляцией гальных желез ребенка материнскими и собственными андрогенами, выраба- тываемыми надпочечниками, находя- щимися в гиперактивном состоянии [37]. Высыпания нередко еще больше усиливаются под влиянием мазей, ис- пользуемых матерями для ухода за ко- жей ребенка. Выздоровление происхо- дит спонтанно в течение 1—3 мес, в период инволюции СЖ, но его можно ускорить применением легких эксфо- лиантов, например 1 % спиртового раствора салициловой кислоты.
Acne infantum отличается от acne neonatorum тем, что проявляется в бо- дее поздний период, обычно на 3—6-м месяце жизни, и отличается большим количеством высыпаний. Чаще преоб- ладают воспалительные папулы и пус- гулы, реже — узлы и рубцы (рис. 11.7). Причины развития этого типа акне неизвестны, но считают, что заболе- вание связано с преждевременной сек- рецией андрогенов гонадами. Мальчи- ки болеют чаще, чем девочки, и забо- певание может длиться вплоть до достижения ребенком возраста 5 лет [47, 54].
При резистентности заболевания к герапии следует исключить либо опу- толевый процесс, либо врожденную гиперплазию надпочечников.
Угри обыкновенные (acne vulgaris) поражают огромное число людей. По данным литературы [27, 35, 42], на- пример, те или иные проявления обык- новенных угрей встречаются практи- чески у 100 % мальчиков-подростков
в возрасте 16 лет. У девочек эти по- казатели несколько ниже. Так, в США заболевание поражает примерно 17 млнчеловек. После пика заболеваемости в подростковом периоде этот показатель начинает снижаться. Клинически обык- новенные угри отличаются выражен- ным полиморфизмом элементов, сле- дующих друг за другом в хронологи- ческом порядке. Заболевание начина- ется с повышения салоотделения на коже лица и волосистой части головы.Затем на фоне себореи начинают появ- ляться открытые и закрытые комедоны.
Наибольшее количество комедонов вначале наблюдается на носу, затем процесс распространяется на лоб и щеки, постепенно спускаясь на под- бородок. У большинства подростков угри могут проявляться только коме- донами (acne comedonica). У других со временем часть комедонов трансфор- мируется в папулы, а если воспаление комедонов влечет за собой гнойную деструкцию фолликула, то в пустулы (acne papulopustulosa; рис. 11.8).
Папулопустулезная форма заболева- ния является наиболее распространен- ной. Фактически эта форма — смесь комедонов, папул и пустул. Но так как папулы гистологически расценивают как пустулы, принято называть такие элементы папулопустулами. Они могут локализоваться не только на лице, но и на шее, плечах, груди и в верхней половине спины. Полная регрессия высыпаний даже при отсутствии лече- ния у большинства подростков проис- ходит к возрасту 17—18 лет, причем удевушек несколько позднее в связи с применением различных косметичес- ких средств, часто имеющих комедо- генные свойства.
Угри шаровидные (acne conglobata) начинаются в более позднем возрасте, чем юношеские угри, и отличаются крайне торпидным течением. Харак- терно большое количество крупных комедонов, абсцессов, кист, узлов и папулопустулезных элементов на фоне интенсивной себореи (рис. 11.9).
Морфологически кисты имеют дер- мальное и субдермальное фолликуляр-

Рис. 11.7. Акне у грудного ребенка (из [17]).

Рис. 11.8. Угри обыкновенные.
ное происхождение, а узлы являются результатом асептического воспаления вследствие разрыва этих кист. Узлы располагаются глубоко в дерме и до- стигают верхней части подкожной
243


Рис. 11.10. Угри инверсные — келоид.
клетчатки, где они часто сливаются в конгломераты, в дальнейшем превра- щающиеся в абсцессы. Из-за постоян- ного гноетечения от таких пациентов исходит неприятный запах, что вы- нуждает молодых людей сторониться сверстников и усугубляет депрессию. В ряде случаев узлы и кисты могут не только абсцедировать, но и превра- щаться в фистулы и дренажные сину-
сы, заканчивающиеся плотными втя-< нутыми или стягивающими рубцами с перемычками и свищевыми ходами. Подобное течение у женщин часто сопровождается признаками вирилиз- ма [17]. У мужчин такая форма забо- левания была описана в ассоциации с кариотипом XYY [48]. Иногда шаро- видные угри могут протекать нетипич- но и иметь необычную локализацию; такое сочетание часто описывается в литературе под названием "инверсные угри".
Угри инверсные (acne inversa) характе- ризуются появлением нодулокистозных элементов в сочетании с [17, 32, 50]:
рецидивирующим гидраденитом в подмышечных и/или паховых об- ластях;
себоцистоматозом (состояние, при котором деформируются протоки сальных желез и формируются саль- ные кисты);
хроническими гнойно-воспалитель- ными процессами на волосистой части головы, приводящими к руб- цовой алопеции;
хроническими фолликулитами с ис- ходом в келоидные рубцы (рис. 11.10);
244
• дренажными синусами и кистами уп- лотненно-продолговатой формы меж-ду ягодицами. Такая форма заболе- вания может впоследствии ослож- ниться висцеральным амилоидозом или плоскоклеточным раком.
Угри молниеносные (acne fulminans) —
редкая форма чрезвычайно тяжело про- текающих шаровидных угрей. Встре- чается исключительно у мальчиков- подростков в возрасте от 13 до 16 лет; характерно внезапное появление на туловище массивных болезненных уз- лов и кист [17, 41, 49]. Кожа лица часто остается свободной от высыпа- ний (рис. 11.11). Заболевание сопро- вождается высокой температурой тела, болями в суставах, лейкоцитозом, ане- мией, протеинурией и нередко соче- тается с узловатой эритемой и лейке- моидными реакциями.
Гнойный гидраденит (hidradenit sup- purativa) — хроническое гнойное забо- левание, поражающее подмышечные, паховые, перианальные области и во-лосистую часть головы. Первичные эле- менты представлены глубокими пусту- лами, постепенно трансформирующи- мися в узлы, кисты и дренажные си- нусы.
Часто заболевание осложняется вто- ричной инфекцией и образованием глу- боких узлов. У женщин гнойный гид- раденит возникает в 2 раза чаще, чем у мужчин, обычно в возрасте до 40 лет.Вероятно, заболевание является одной из форм инверсных угрей [17, 28].
Пиодермия лица (pyoderma faciale) — очень редкая форма акне, которую некоторые авторы причисляют к ро- зацеа. У женщин в возрасте от 20 до 40 лет заболевание начинается внезап- но, нередко после стресса, когда на фоне немногочисленных комедонов на лице образуются глубокие абсцессы и узлы [36]. Сходство с розацеа усили- вается тем, что процесс развивается на фоне выраженной эритемы и отека на лице (рис. 11.12).
Поздние угри у женщин (postadoles- cent acne feminae) характеризуются по-стоянными рецидивами значительного

Рис. 11.11. Угри молниеносные на спине у подростка 15 лет.
количества угревых элементов или их появлением впервые в возрасте от 25 до 40 лет. Клинические проявления заболевания имеют широкий диапа- зон — от комедонов до узлов, форми- рующихся на фоне усиленного сало- отделения и локализующихся обычно в области лица, реже на верхней по- ловине туловища (рис. 11.13). При этой разновидности акне причину прежде всего следует искать в нарушении функ- ции половых желез, в частности в гиперандрогении овариального или надпочечникового генеза [3, 40, 44, 45, 48]. Гиперандрогения может прояв- ляться не только высыпаниями в виде угрей, но и гирсутизмом, бесплодием, олигоменореей, андрогенной алопеци- ей. Выявить эту патологию помогают эхография яичников, определение уров-
245
Рис. 11.12. Пиодермия
лица.


Рис. 11.13. Позднее акне у женщины 27 лет.
ня прогестерона в лютеиновой фазе менструального цикла, уровня ФСГ, ЛГ, свободного тестостерона и ДЭА-С. Следует также исключить поликистоз яичников (синдром Штейна—Левента- ля). Это заболевание связано с нару- шением механизма гипоталамической регуляции гонадотропной функции гипофиза и ЛГ-зависимой овариаль- ной гиперсекреции андрогенов гипер- плазированной тканью фолликулов и клетками стромы [3]. У женщин от-
мечаются нарушения менструального цикла, ановуляция, бесплодие и ожи- рение. Позднее акне у женщин следует отличать от предменструального акне, наблюдающегося в норме у 70 % жен- щин. В этом случае элементы акне появляются за 2—7 дней до менструа- ции с последующим быстрым регрес- сированием после ее окончания.
Угри тропические (acne tropicalis) развиваются в основном у попавших в жаркий влажный климат тропиков европейцев с жирной себореей и склонностью к развитию угревых вы- сыпаний. Характерны многочисленные папулопустулы, на фоне которых от- мечаются отдельные крупные нодуло- кистозные элементы, расположенные преимущественно на спине и ягоди- цах; заболевание плохо поддается ле- чению [17].
Угри "Мальорка" (acne aestivalis) на- чинаются весной и прогрессируют в течение всего лета, полностью разре- шаясь осенью. Заболевание проявля- ется мономорфными вялыми мелкими куполообразными папулами на щеках, шее, груди и плечах (рис. 11.14). За- болевание было впервые описано у скандинавов, отдыхавших на Среди- земном море. Болеют исключительно женщины в возрасте от 25 до 40 лет. Причины заболевания неизвестны, тем не менее профилактикой заболевания является использование фотозащитных средств.
Угри механические (acne mechanica) наблюдаются у пациентов, предраспо- ложенных к возникновению угревой сыпи, у которых механическое воздей- ствие на кожу (например, трение) при- водит к повреждению верхней части сально-волосяного фолликула, вслед- ствие чего и развивается болезнь. Су- ществует даже особый термин, харак- теризующий суть болезни, — "шея Фидлера" — по фамилии скрипача, у которого заболевание развилось вслед- ствие постоянного натирания кор- пусом скрипки шеи и подбородка. В отдельных случаях механические уг- ри могут возникнуть вследствие ноше- ния повязок на голове, тугих головных
246

Рис. 11.14. Угри "острова Мальорка" на плечах и спине у пациентки 30 лет.
уборов или из-за привычки постоянно растирать кожу на лице или шее [29].
Синдром Фавра—Ракушо (Favre—Ra- couhot syndrome) характеризуется боль-шим количеством открытых и закры- тых комедонов на висках, носу, ушах, щеках и лбу у людей со светлой кожей, пораженной эластозом (рис. 11.15). Причиной заболевания является чрез- мерная инсоляция [46]. Синдром Фав- ра—Ракушо наблюдается в основном у людей в возрасте от 60 до 80 лет.
Некоторые формы, получившие обобщенное название "контактное ак- не", развиваются вследствие воздейст- вия на кожу наружных средств, оказы- вающих комедогенное действие. К та- ким формам относятся угри, развив- шиеся после применения разных косметических средств (косметические угри, "помадные" угри) или контакта с хлорированными углеродами (хлор- акне).
Лекарственные угри (acne jatrogenic) инициируются лекарственными пре- паратами, особенно у людей, склонных к себорее. Развитие болезни свя- зано с токсическим повреждением эпи- телия фолликулов. Последующая вос- палительная реакция приводит к раз- витию папул или пустул. В отличие от обыкновенных угрей лекарственные

247
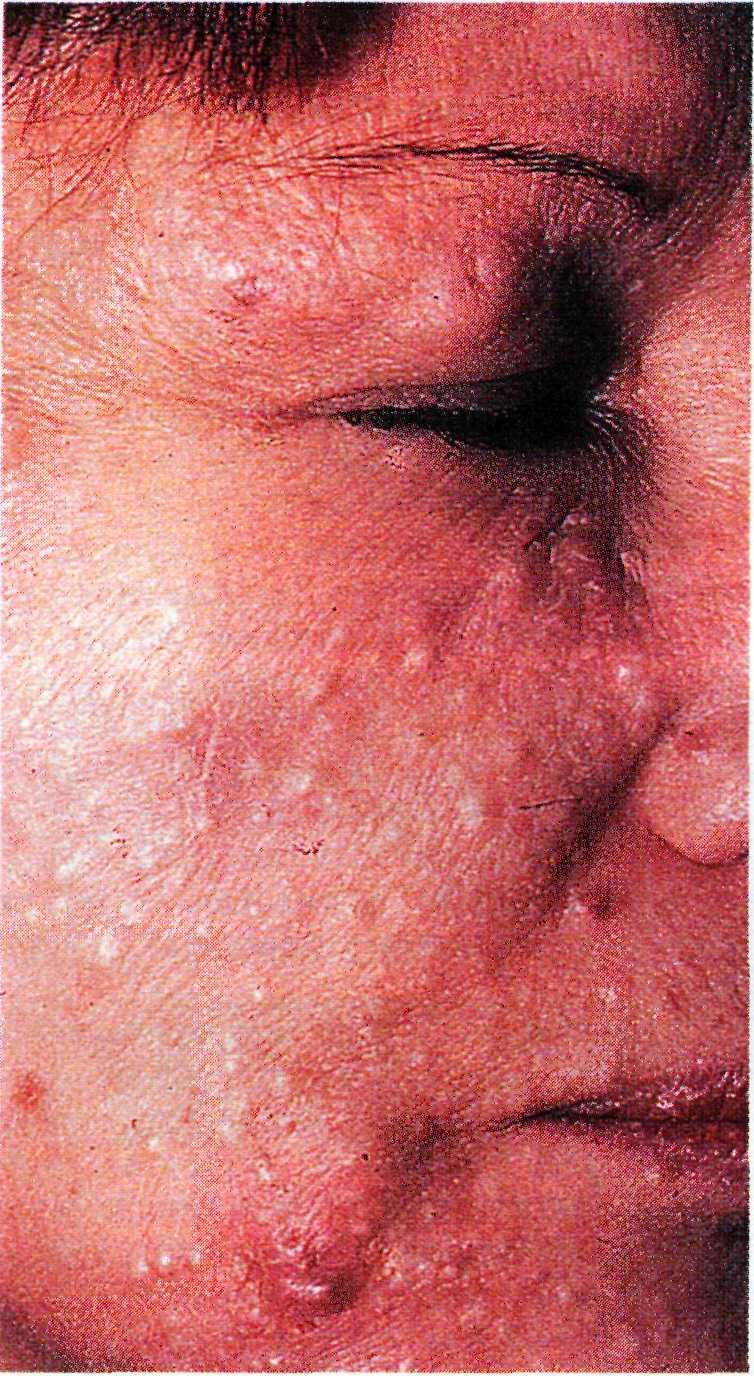
Рис. 11.16. Лекарственные угри у пациента 42 лет, длительное время применявшего фенобарбитал.
угри характеризуются мономорфностью элементов (рис. 11.16).
Это заболевание могут вызывать системные и местные кортикостерои- ды, андрогены, гонадотропины, про- тивотуберкулезные препараты, чаще всего изониазид, особенно в случае медленной инактивации, галогены (йод и бром), барбитураты, соли ли- тия, некоторые антидепрессанты, иму- нодепрессанты (азатиоприн, цикло- спорин и др.) [38, 39, 55, 56].
Примерно у 5 % пациентов, полу- чающих ПУВА-терапию, возникают акнеформные элементы на лице, на- поминающие периоральный дерматит. Подобный эффект также отмечается и
под воздействивием УФВ-излучения (селективная фототерапия), а также у людей, регулярно посещающих соля- рии.
В ряде случаев у женщин, прекра- тивших прием пероральных контра- цептивов, которые они получали по поводу позднего акне, развивается обострение: появляются новые папулы и пустулы, которые продолжают пер- систировать месяцами, а кожа стано- вится даже более сальной, чем до при- ема контрацептивов. Причина этого феномена неизвестна.
Косметические угри (acne cosmetica). Косметические средства, содержащие ланолин, вазелин, растительные мас- ла, этанола лаурил, бутилстеарат, олеиновую кислоту, фенол, серу, суль- фат цинка, алюминий, имеют выра- женные комедогенные свойства. Они являются причиной появления мелких персистирующих закрытых комедонов у женщин в возрасте от 20 до 40 лет, постоянно пользующихся косметикой, в анамнезе у которых отмечалось акне. Основной особенностью этой формы акне является то, что, даже несмотря на проводимую адекватную терапию и полное прекращение пользования кос- метикой, элементы акне разрешаются очень медленно.
"Помадные" угри (pomade acne) на- блюдают у представительниц монголо- идной и негроавстралоидной рас, на- носящих косметические средства (осо- бенно масла) на волосистую часть го- ловы и лицо [17].
Хлоракне (chloracne) возникает по- сле наружного контакта с токсичными хлорированными углеродами или ин- галяций этих веществ и представляет собой комедоны, распространенные по всему лицу. Иногда сыпь распро- страняется и на другие участки тела. Другими симптомами являются пиг- ментные нарушения, гипертрихоз, ги- пергидроз ладоней и подошв, порфи- рия, анорексия, импотенция и гипер- липидемия. Кожные и системные симп- томы, связанные с хлоракне, могут длиться годами. Химические вещества вызывающие это заболевание, вклю-
248
чают полихлорбифенилы (препарат "Оранж"), хлорнафталаны, диоксины, азобензины и азоксибензины, поли- хлоринатдибензофураны, хлоробензи- ны [26, 43, 511.
