
- •Патологическая физиология
- •Глава 1. Общее учение о болезни 92
- •Глава 6. Патологическая физиология периферического (органного) кровообращения 695
- •Глава 12. Патологическая физиология 1237
- •.Краткие сведения об истории патологической физиологии
- •Экспериментально-физиологическое, физико-химическое направление
- •.Часть первая общая нозология
- •Глава 1. Общее учение о болезни
- •1.1. Здоровье и болезнь
- •1.1.1. Норма и здоровье
- •1.1.2. Определение сущности болезни
- •1.1.3. Патологическая реакция, патологический процесс, патологическое состояние
- •1.2. Общие вопросы учения об этиологии болезней
- •1.3. Общие вопросы учения о патогенезе болезней
- •1.4. Исходы болезни
- •На повреждение
- •2.1. Общая патология клетки
- •2.1.1. Повреждение клеток в патологии
- •2.1.2. Нарушение функций клеточных структур
- •Кусочки ткани Выделенные митохондрии
- •Время переживания органа при 24°с (мин)
- •2.1.3. Механизмы нарушения барьерной функции биологических мембран
- •СюТоксическое действие
- •Токсическое действие
- •2.1.4. Другие причины нарушения барьерных свойств липидного слоя мембран
- •Глава 1. Общее учение о болезни 92
- •Глава 6. Патологическая физиология периферического (органного) кровообращения 705
- •Глава 12. Патологическая физиология 1247
- •2.1.5. Нарушение электрической стабильности липидного слоя
- •2.2. Общие реакции организма на повреждение
- •2.2.1. Общий адаптационный синдром (стресс)
- •2.2.2. Активация протеолитических систем плазмы крови
- •I Фактор Хагемана Калликреин j I Прекалликреин
- •2.2.4. Кома
- •2.2.5. Ответ острой фазы
- •2.2.5.2. Главные медиаторы ответа острой фазы
- •3.1. Реактивность организма
- •3.2. Виды реактивности
- •3.5. Резистентность
- •3.6. Факторы, влияющие на реактивность
- •3.7. Роль наследственности
- •Гидрооксифенил виноградная кислота
- •Фенилпиро- виноградная кислота
- •Гомоге нти зи н о вая кислота
- •Гомогентизиноксидаза (алкаптонурия)
- •4.1. Основные представления о строении
- •4.2. Общая стратегия иммунной защиты
- •4.3. Иммунодефицитные состояния
- •4.3.1. Первичные иммунодефициты
- •4.3.2. Вторичные иммунодефициты
- •4.4. Аутоиммунные процессы
- •4.5. Лимфопролиферативные процессы
- •5.1. Взаимоотношение аллергии и иммунитета
- •5.3. Специфические аллергические реакции
- •5.3.1. Аллергические реакции I типа (анафилактические)
- •5.3.2. Аллергические реакции II типа
- •5.3.3. Аллергические реакции III типа
- •5.3.4. Аллергические реакции IV типа
- •Характеристика повышенной чувствительности немедленного и замедленного типов
- •5.4. Атопия. Атонические и псевдоатопические заболевания
- •5.4.1. Механизмы развития
- •5.4.2. Механизмы обратимой обструкции дыхательных путей
- •5.5. Псевдоаллергия
- •5.5.1. Гистаминовый тип псевдоаллергии
- •5.5.2. Нарушение активации системы комплемента
- •5.5.3. Нарушения метаболизма арахидоновой кислоты
- •Глава 6. Патологическая физиология периферического (органного) кровообращения и микроциркуляции
- •Состояние кровотока в микрососудах при артериальной гиперемии, ишемии, капиллярном стазе и венозном застое крови,
- •Признаки расстройства периферического кровообращения (в.В. Воронин, модификация г.И. Мчедлишвили)
- •6.1. Артериальная гиперемия
- •6.3. Нарушение реологических свойств крови, вызывающее стаз в микрососудах
- •6.4. Венозный застой крови
- •Превалирование резорбция вал фильтрацией я оды а микрооо- суддк мозга
- •6.6. Кровоизлияние в мозг
- •7.1. Нарушение микроциркуляции
- •7.2. Воспалительные экссудаты
- •7.3. Эмиграция лейкоцитов периферической крови
- •7.4. Фагоцитоз
- •7.5. Специализированные функции нейтрофилов, моноцитов
- •7.6. Медиаторы воспаления
- •7.7. Исходы воспаления
- •8.1. Этиология
- •8.3. Функция органов и систем
- •9.1. Нарушение обмена белков
- •9.1.1. Нарушение расщепления и всасывания белков
- •9.1.4. Патология межуточного обмена белков (нарушение обмена аминокислот)
- •9.1.5. Изменение скорости распада белка
- •9.1.6. Патология конечного этапа обмена белков
- •9.2. Нарушение обмена липидов
- •9.2.1. Нарушение транспорта липидов и перехода их в ткани
- •9.2.2. Роль нарушений липидного обмена в патогенезе атеросклероза
- •9.2.3. Жировая инфильтрация и жировая дистрофия
- •9.3. Нарушение обмена углеводов
- •9.3.3. Нарушение регуляции углеводного обмена
- •9.4. Нарушение водного баланса
- •9.4.1. Основы регуляции водного баланса
- •9.4.2. Формы нарушения водного баланса
- •9.4.2.1. Увеличение объема внеклеточной жидкости (гиперволемия)
- •9.4.2.2. Уменьшение объема внеклеточной жидкости (гиповолемия)
- •9.5. Нарушение электролитного баланса
- •Организма человека
- •9.5.1. Нарушение баланса натрия
- •9.5.2. Нарушение баланса калия
- •9.5.3. Нарушение баланса кальция
- •9.5.4. Нарушение баланса фосфатов
- •9.5.5. Нарушение баланса магния
- •9.6. Нарушение кислотно-основного баланса
- •9.6.1. Основы регуляции кислотно-основного баланса
- •0A* й к * 5 сз" 5 неш Лшкжы Анионы КаикшыКат ионы
- •9.6.2. Основные показатели коб
- •9.6.3. Формы нарушения кислотно-основного баланса
- •9.6.3.1. Респираторный ацидоз
- •9.6.3.2. Метаболический ацидоз
- •9.6.3.3. Респираторный алкалоз
- •9.6.3.4. Метаболический алкалоз
- •9.6.3.5. Смешанные нарушения кислотно-основного баланса
- •10.2. Компенсаторно-приспособительные реакции при гипоксии
- •10.3. Нарушение обмена веществ
- •10.4. Коррекция гипоксии: необходим избыток или недостаток кислорода?
- •11.1. Механизмы клеточного деления
- •11 »2. Патофизиология клеточного деления
- •11.2.1. Активация онкогенов
- •11.2.2. Инактивация генов-супрессоров
- •11.2.3. Нарушение апоптоза
- •11.2.4. Нарушение механизмов репарации днк
- •11.3. Опухолевый рост
- •11.3.2. Этиология опухолей
- •11.3.3. Свойства опухолевых клеток in vitro
- •11.3.4. Межклеточная кооперация
- •11.3.5. Свойства злокачественных опухолей
- •11.3.6. Взаимоотношения опухоли и организма
- •11.3.7. Механизмы резистентности опухолей к терапевтическим воздействиям
- •.Часть третья нарушение функций органов и систем
- •Глава 12. Патологическая физиология нервной системы
- •12.1. Общие реакции нервной системы на повреждение
- •12.2. Нарушение функции нервной системы,
- •12.3. Метаболические энцефалопатии
- •12.4. Повреждение мозга,
- •12.5. Расстройства функций нервной системы, обусловленные повреждением миелина
- •12.6. Нарушение нервных механизмов управления движениями
- •12.6.1. Расстройства движений,
- •12.6.1.1. Болезни моторных единиц
- •12.6.1.2. Расстройства движений
- •12.6.1.3. Нарушение движений при повреждении мозжечка
- •12.6.1.4. Нарушение движений
- •13.1. Нарушение механизмов регуляции артериального давления
- •13.2. Расстройства функций мочевого пузыря
- •13.5. Вегетативные расстройства,
- •15.1. Нарушение центральных механизмов регуляции
- •15.2. Патологические процессы в железах
- •15.3. Периферические (внежелезистые) механизмы нарушения активности гормонов
- •15.4. Роль аутоаллергических (аутоиммунных) механизмов в развитии эндокринных нарушений
- •1]ДиОТипиЧесИиЕ ahtuteaa
- •16.1. Нарушение функций гипофиза
- •16.1.1. Недостаточность функции гипофиза
- •16.1.2. Гиперфункция передней доли гипофиза
- •16.2. Нарушение функций надпочечников
- •16.2.1. Кортикостероидная недостаточность
- •16.2.2. Гиперкортикостероидизм
- •16.2.3. Гиперфункция мозгового слоя надпочечников
- •16.3. Нарушение функций щитовидной железы
- •16.3.1. Гипертиреоз
- •16.3.2. Гипотиреоз
- •16.4. Нарушение функций околощитовидных желез
- •16.5. Нарушение функций половых желез
- •17.1. Краткие сведения
- •17.2. Атеросклероз
- •17.2.1. Теории происхождения
- •17.2.2. Регресс атеросклероза
- •17.3. Нарушение коронарного кровотока
- •17.3.1. Ишемия миокарда
- •17.3.2. Оглушенный и бездействующий миокард
- •17.4.Артериальная гипертензия
- •Гипертоническая болезнь!
- •17.4.1. Патогенез гипертонической болезни
- •17.4.2. Вторичная артериальная гипертензия
- •17.6. Механизмы развития сердечной недостаточности
- •17.6.2. Диастолическая форма сердечной недостаточности
- •17.7. Механизмы развития аритмий
- •17.7.1. Нарушение образования импульсов
- •17,7,2, Риэнтри
- •17.7.3. Нарушение проводимости
- •Внешнего дыхания
- •18.1. Определение понятия «дыхательная недостаточность»
- •18.2. Оценка функций внешнего дыхания придыхательной недостаточности
- •18.3. Патофизиологические варианты дыхательной недостаточности
- •18.3.1. Центрогенная дыхательная недостаточность
- •18.3.2. Нервно-мышечная дыхательная недостаточность
- •18.3.3. «Каркасная» дыхательная недостаточность
- •18.3.4. Механизмы дыхательной недостаточности при патологии дыхательных путей
- •18.3.5. Паренхиматозная дыхательная недостаточность
- •18.4. Показатели газового состава крови при дыхательной недостаточности
- •18.4.1. Гипоксемическая (I типа) дыхательная недостаточность
- •18.4.2. Гиперкапнически-гипоксемический (вентиляционный) тип дыхательной недостаточности
- •19.1. Основы регуляции клеточного цикла
- •19.2. Патология красной крови
- •19.2.1. Анемии
- •19.2.2. Эритроцитозы
- •19.4. Патология белой крови
- •19.4.1. Лейкоцитопении
- •19.4.2. Лейкоцитоз
- •19.5. Лейкозы (гемобластозы, лейкемии)
- •20.1. Факторы, свертывающие кровь
- •VIll/vWf I
- •20.2. Геморрагические синдромы
- •20.4. Синдром диссеминированного
- •20.5. Методы оценки нарушений системы гемокоагуляции
- •21.1. Нарушение лимфообразования
- •Глава 1. Общее учение о болезни 92
- •Глава 6. Патологическая физиология периферического (органного) кровообращения 705
- •Глава 12. Патологическая физиология 1247
- •21.2. Недостаточность транспорта лимфы
- •21.3. Нарушение свертывания лимфы
- •21.4. Роль лимфатической системы в развитии отека
- •21.5. Функции лимфатической системы при развитии воспаления
- •22.1. Нарушение функций пищевода
- •22.2. Нарушение функций желудка
- •22.2.1. Нарушения секреции соляной кислоты и пепсина
- •22.2.2. Нарушение слизеобразующей функции желудка
- •22.2.3. Патофизиологические механизмы язвенной болезни
- •22.2.4. Нарушение двигательной функции желудка
- •22.3. Патофизиологические механизмы болей в животе
- •22.4. Нарушение экзокринной функции поджелудочной железы
- •22.4.1. Патофизиологические механизмы развития острого панкреатита
- •22.4.2. Патофизиологические механизмы развития хронического панкреатита
- •22.5. Нарушение функций кишечника
- •22.5.1. Нарушение переваривания и всасывания в кишечнике
- •22.5.2. Нарушения двигательной функции кишечника
- •23.1. Печеночно-клеточная недостаточность
- •23.2. Патофизиологические механизмы синдрома портальной гипертензии
- •23.3. Патофизиологические механизмы желтухи
- •24.1. Нарушение клубочковой фильтрации
- •24.2. Нарушение функций канальцев
- •24.3. Изменение состава мочи
- •24.4. Нефротический синдром
- •24.5. Острая почечная недостаточность
- •24.6. Хроническая почечная недостаточность
- •24.7. Мочекаменная болезнь
9.6. Нарушение кислотно-основного баланса
Нарушение кислотно-основного баланса (КОБ) может осложнять течение многих заболеваний, являясь следствием изменений газового состава крови, метаболических расстройств, которые возникают, например, при недостаточности дыхания, кровообращения, печени, почек, при эндокринных заболеваниях, патологии желудочно-кишечного тракта, системы крови и др.
Для оценки характера изменений КОБ принято оценивать концентрацию Н+ в артериальной крови, т.е. определять рН крови; рН — отрицательный логарифм концентрации водородных ионов. Увеличение рН крови более 7,45 свидетельствует о защелачивании (алкалемии), уменьшение рН менее 7,55 — о закислении (ацидемии).
При существенных сдвигах рН в ту или иную сторону нарушаются функции клеток, прежде всего работа их многочисленных ферментных систем, изменяются направленность и интенсивность окислительно-вос- становительных процессов, способность гемоглобина связывать и отдавать кислород. Изменяется водный-электролитный баланс, увеличивается проницаемость клеточных мембран и др.
Уменьшение рН крови менее 6,8 и увеличение более 7,7 несовместимы с жизнью. Для поддержания концентрации ионов водорода и соответственно рН в таком узком диапазоне в организме существуют специальные системы — это буферные системы крови и клеток и физиологические — главным образом легкие и почки.
9.6.1. Основы регуляции кислотно-основного баланса
Роль буферных систем. Буфер — это слабая кислота или основание, которые противостоят изменению рН при добавлении сильной кислоты или основания. Буферные системы клеток и плазмы крови играют первостепенную роль в поддержании относительно узкого диапазона рН, в котором протекают физиологические клеточные и внеклеточные процессы. Главной буферной системой крови служит система С02—бикарбонат, которая действует во внеклеточной и внутриклеточной.жидкостях организма. Кроме того, внутриклеточные белки, гемоглобин, белки плазмы и составные элементы костей (например, карбонаты и коллаген) также играют роль буферов.
Анион бикарбоната присутствует в большинстве жидкостей организма и является его главным щелочным резервом. Бикарбонат реагирует с ионом водорода, образуя угольную кислоту, которая существует в равновесии с С02 (Н+ + НС03~ о Н2С03 <-> С02 + Н20). Превращение Н2С03 в Н20 и С02 катализируется ферментом карбоангидразой. В ходе метаболизма образующиеся Н+ взаимодействуют с бикарбонатом, образуя Н2С03, а затем С02 и Н20. Углекислый газ выводится легкими. И, наоборот, когда С02 образуется в процессе клеточного метаболизма, угольная кислота диссоциирует на Н+ и НС03~.
рН системы, в которой протекают эти реакции, рассчитывается на основе уравнения Гендерсона-Хассельбаха. Оно выводится из уравнения для константы диссоциации (Ка) угольной кислоты:
_ [Н+]х[НС03] а [Н2С03] '
или в логарифмической форме:
lg[H+] + 1д[НС03-]
|дка =
[Н2С03]
Поскольку рН — это отрицательный логарифм [Н+], уравнение можно записать так: [НСО "]
рН = рКа + |д( 0>03хр^02 ).
Величина рКа для буферной системы С02—бикарбонат равна 6,1 Концентрация бикарбоната в плазме артериальной крови здорового человека — 24 ммоль/л, а нормальное парциальное давление углекислого газа — 40 мм рт.ст. Следовательно, в норме рН артериальной крови составляет 7,4:
6,1 + Ig24 ф 0,03x24
Величина рКа для буферов-белков равна 7,4 (Н-белок <-> Н+ + белок). Величина рКа для буфера-фосфата — 6,8 (Н2Р04 <-> Н+ + НР04 2) Белки и фосфаты являются главными внутриклеточными буферами.
Изменение функций внешнего дыхания. Вдыхаемый воздух содержит незначительное количество С02. Почти вся углекислота крови является продуктом клеточного метаболизма. По мере образования в процессе клеточного метаболизма С02 легко диффундирует в капилляры и транспортируется к легким в трех основных формах:
растворенная С02;
анион бикарбоната;
карбаминовое соединение (рис. 9.7).
С02 очень хорошо растворяется в плазме. Количество растворенной в плазме С02 определяется произведением ее парциального давления и коэффициента растворимости. Около 5 % общей двуокиси углерода в артериальной крови находится в форме растворенного газа, а 90 % — в форме бикарбоната. Последний является продуктом реакции С02 с водой с образованием Н2С03 и ее диссоциацией на водород и ион бикарбоната: С02 + Н20 о Н2С03 нН+ + НС03~ Реакция между С02 и Н20 протекает медленно в плазме и очень быстро в эритроцитах, где присутствует внутриклеточный фермент карбоангидраза. Она облегчает реакцию между С02 и Н20 с образованием Н2С03; вторая реакция протекает очень быстро без катализатора.
По мере накопления НС03~ внутри эритроцита анион диффундирует через клеточную мембрану в плазму. Мембрана эритроцита плохо проницаема для Н+, как и вообще для катионов, поэтому ионы водорода остаются внутри клетки. Электрическая нейтральность клетки в процессе диффузии НС03~ в плазму обеспечивается потоком ионов хлора из плазмы в эритроцит, что формирует так называемый хлоридный сдвиг.
Часть Н+, остающихся в эритроцитах, соединяется с гемоглобином. В периферических тканях, где концентрация С02 высока и значительное количество Н+ накапливается эритроцитами, связывание Н+ облегчается
Рис.
9.7.
С02-транспорт
в крови, иллюстрирующий образование
НС03~
и карбаминовых соединений, хлоридный
сдвиг и связывание Н+.
При поглощении 02
и высвобождении С02
в легочных капиллярах представленные
реакции протекают в обратном порядке
(поМайклА Гриппи, 1997)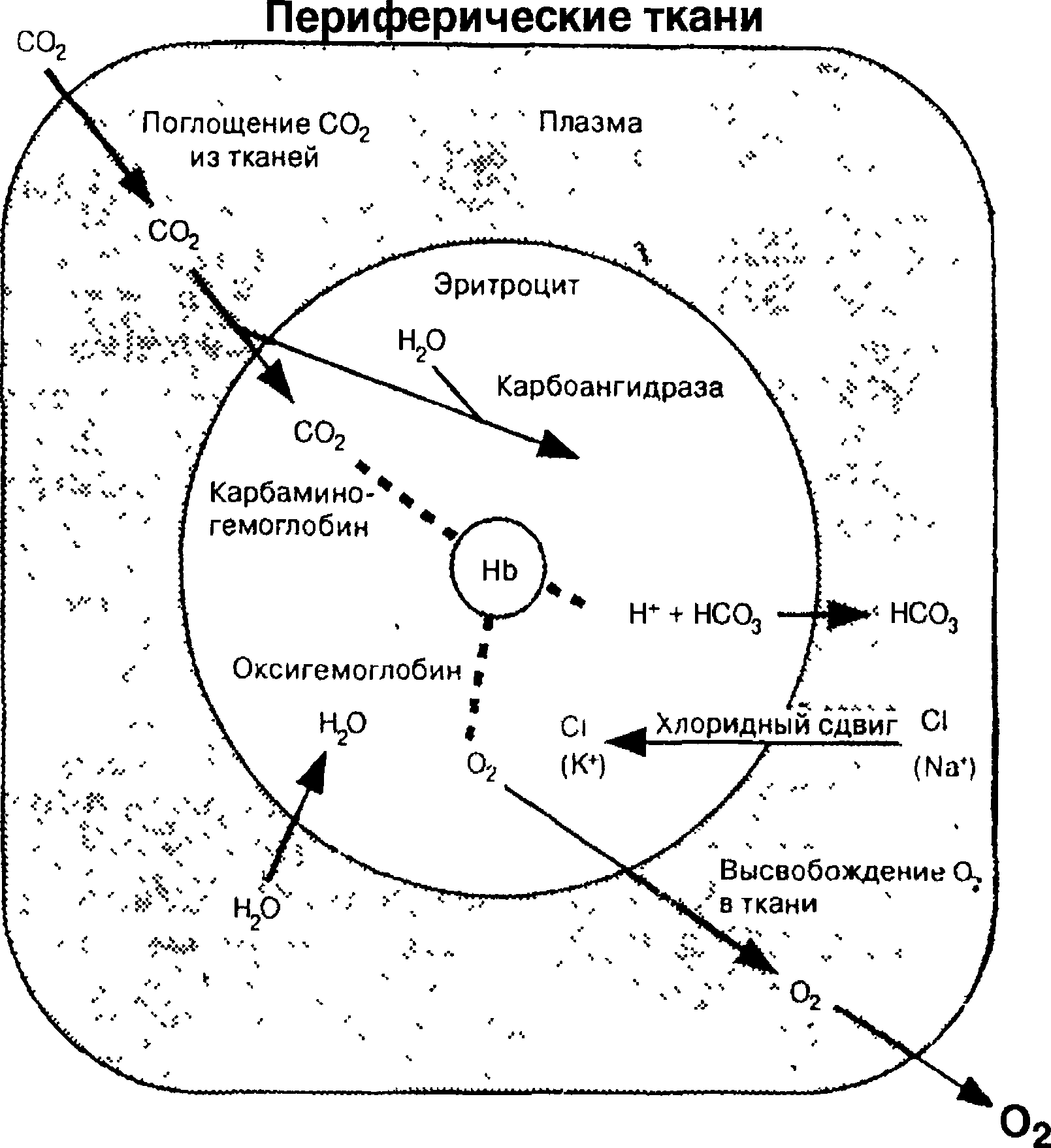
деоксигенацией гемоглобина. Восстановленный гемоглобин лучше связывается с протонами, чем оксигенированный. Таким образом, деокси- генация артериальной крови в периферических тканях способствует связыванию Н+ посредством образования восстановленного гемоглобина. Это увеличение связывания С02 с гемоглобином известно как эффект Холдейна.
Третьей формой транспорта С02 являются карбаминовые соединения, образованные в реакции С02 с концевыми аминогруппами белков крови. Основным белком крови, связывающим С02является гемоглобин. Этот процесс описывается реакцией: Hb-NH2 + С02 Hb-NH х СООН Hb-NHCOO" + Н+. Реакция С02 с аминогруппами протекает быстро. Как и в случае более легкого связывания С02 с восстановленным гемоглобином, образование карбаминовых соединений легче протекает с деокси- генированной формой гемоглобина. Карбаминовые соединения составляют около 5 % общего количества С02, транспортируемого артериальной кровью.
Регуляция выделения С02 достигается изменением скорости объема легочной вентиляции, т.е. зависит от величины минутной альвеолярной вентиляции (МАВ). Повышение МАВ приводит к снижению артериального рС02 и наоборот. Афферентные сигналы, изменяющие минутную альвеолярную вентиляцию, связаны с хеморецепторами, которые регулируют функции дыхательного центра. Эти рецепторы находятся в продолговатом мозге, аортальном и каротидном тельцах и реагируют на изменения рС02 и концентрации Н+.
Легкие — это первая линия защиты в поддержании кислотно-основного гомеостаза, поскольку они обеспечивают механизм почти немедленной регуляции выделения кислоты. В то же время любые нарушения дыхания, сопровождающиеся увеличением или уменьшением минутной альвеолярной вентиляции, могут стать причиной развития нарушений КОБ.
Роль почек. Количество нелетучих кислот, образующихся в процессе метаболизма белков и других веществ, гораздо меньше, чем летучих. Тем не менее, почки выделяют от 50 до 100 ммоль нелетучих1 кислот в сутки. Их выделение происходит в проксимальных канальцах и собирательных трубках почек, где секретируются протоны, а в качестве буферных систем участвуют фосфаты, сульфаты (т.е. титруемые кислоты) и аммиак. Однако до того как может произойти экскреция всех кислот, почки должны реабсорбировать НС03~, профильтровавшийся в клубочках.
Способность канальцев почек к реабсорбции НС03~ высока. В среднем человек выделяет менее 5 ммоль НС03" в сутки. Самьм важным местом реабсорбции НС03~ являются проксимальные канальцы, где посредством специального механизма происходит всасывание 90 % бикарбоната. Угольная кислота образуется в клетке из воды и С02 под действием карбоангидразы, Н+ активно переносятся через люминальную мембрану Na+-, Н+-обменником (рис. 9.8). Затем НС03~ транспортируется через базолатеральную мембрану. Секретируемый Н+ быстро соединяется с фильтруемым НС03~, образуя угольную кислоту (Н2С03). Угольная кислота превращается в воду и углекислый газ с помощью карбоангидразы (КА) на люминальной стороне щеточной каемки проксимального канальца. С02 диффундирует обратно в клетку проксимального канальца, где соединяется с Н20 и образует угольную кислоту, завершая тем самым этот цикл (рис. 9.8).
Некарбоновые кислоты секретируются вставочными клетками собирательных трубок коры и наружного мозгового слоя почек. Секрецию Н+ в просвет канальцев осуществляет Н+-АТФаза, тогда как в реабсорбции НС03~ через базолатеральную мембрану участвует обменник С1~, НС03~ (рис. 9.9).
Главным фактором, от которого зависит количество выделяемых кислот, является присутствие буферов в моче. Максимальный рН жидкос
-
Базолатеральная Просвет Базолатеральная Просвет
KA
—
карбоангидраза. (по Френк К. Брозиус,
1997).
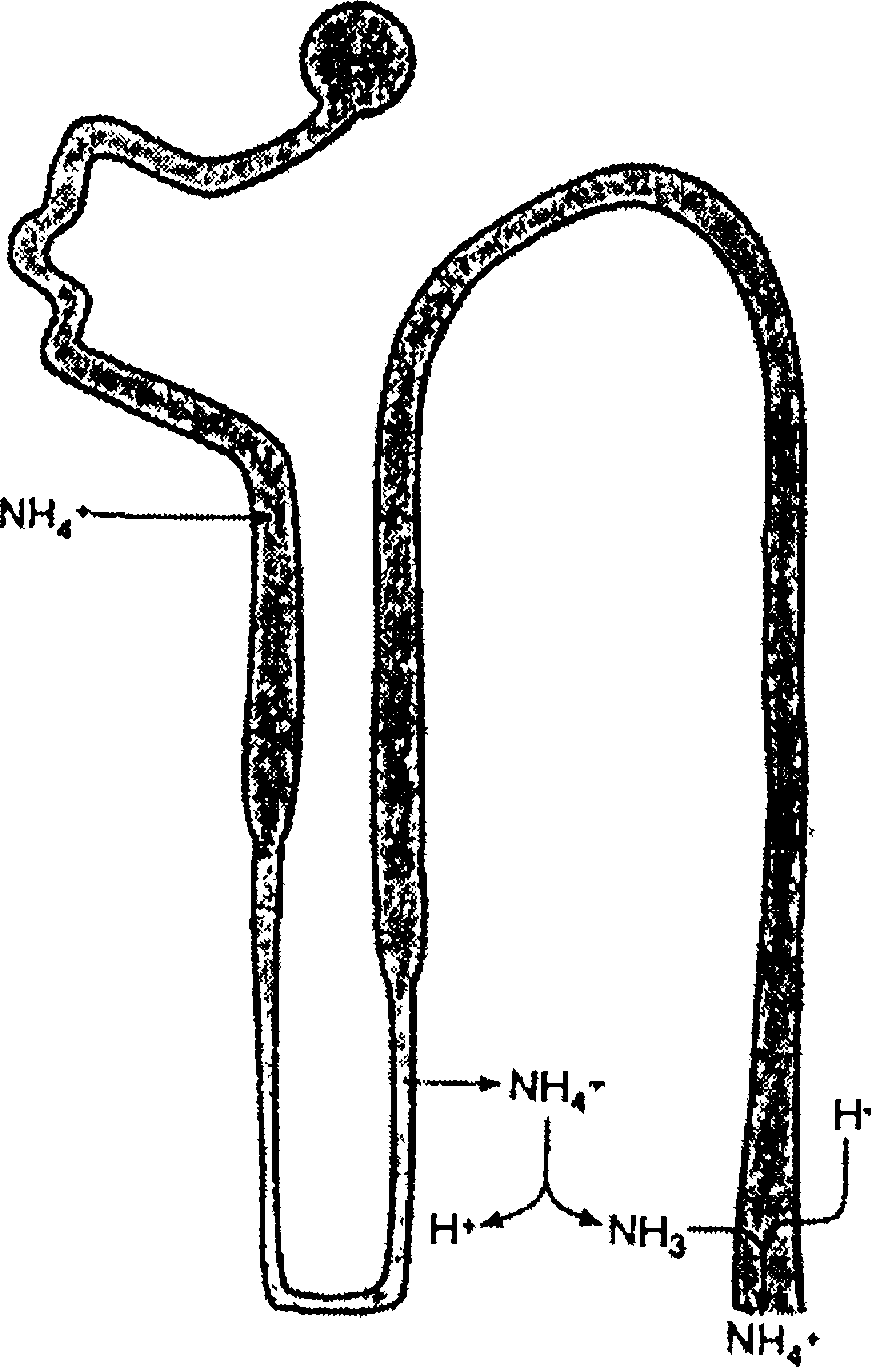
Рис.
9.8.
Реасорбция бикарбоната Рис.
9.9.
Секреция Н+
вставочными
в клеткахпроксимального канальца. а-клетками собирательной трубки.
АДФ — аденозиндифосфат; АТФ — аденозинтрифосфат. (по Френк К. Брозиус, 1997).
Рис. 9.10. Транспорт NH3 и NH4 в почке.
NH4+ образуется и секретируется клетками проксимального канальца, а затем реабсор- бируется в восходящем отделе петли Генле и концентрируется в мозговом слое почки. Небольшое количество NH4+ диссоциирует на NH3 и Н+, последний реабсорбируется. NH3 может диффундировать в собирательную трубку, где служит буфером для ионов Н\ секретируемых вставочными клетками.
ти в просвете собирательной трубки — 4,0 (Н+= 0,1 моль/л). Поэтому только 0,1—0,2% суточной нагрузки кислот (50—100 ммоль) могут быть выведены в форме незабуференных ионов Н+. Остальная часть Н+ в моче должна быть выведена в форме буферов, обычно таких, как фосфаты и аммоний. Концентрация аммония регулируется преимущественно почками и колеблется в зависимости от КОБ (рис. 9.10). Объем суточной секреции кислот в наибольшей степени зависит от количества выделяемого аммония.
|
Факторами,
регулирующими транспорт Н+
и НС03~
в проксимальных канальцах почек,
являются: рС02,
фильтруемая нагрузка НС03~,
карбоан- гидраза, паратиреоидный
гормон, концентрация К+
и НР04~2
в сыворотке. В собирательных трубках
регуляция транспорта катионов и
бикарбоната обеспечивается: градиентом
рН, разностью электрических потенциалов |
|
|
юз |
|
|
Велик |
|
|
16 |
|
|
|
|
|
|
|
|
OA ■ v ' V |
|
CI
-
103
Na
'
142

