
- •Патологическая физиология
- •Глава 1. Общее учение о болезни 92
- •Глава 6. Патологическая физиология периферического (органного) кровообращения 695
- •Глава 12. Патологическая физиология 1237
- •.Краткие сведения об истории патологической физиологии
- •Экспериментально-физиологическое, физико-химическое направление
- •.Часть первая общая нозология
- •Глава 1. Общее учение о болезни
- •1.1. Здоровье и болезнь
- •1.1.1. Норма и здоровье
- •1.1.2. Определение сущности болезни
- •1.1.3. Патологическая реакция, патологический процесс, патологическое состояние
- •1.2. Общие вопросы учения об этиологии болезней
- •1.3. Общие вопросы учения о патогенезе болезней
- •1.4. Исходы болезни
- •На повреждение
- •2.1. Общая патология клетки
- •2.1.1. Повреждение клеток в патологии
- •2.1.2. Нарушение функций клеточных структур
- •Кусочки ткани Выделенные митохондрии
- •Время переживания органа при 24°с (мин)
- •2.1.3. Механизмы нарушения барьерной функции биологических мембран
- •СюТоксическое действие
- •Токсическое действие
- •2.1.4. Другие причины нарушения барьерных свойств липидного слоя мембран
- •Глава 1. Общее учение о болезни 92
- •Глава 6. Патологическая физиология периферического (органного) кровообращения 705
- •Глава 12. Патологическая физиология 1247
- •2.1.5. Нарушение электрической стабильности липидного слоя
- •2.2. Общие реакции организма на повреждение
- •2.2.1. Общий адаптационный синдром (стресс)
- •2.2.2. Активация протеолитических систем плазмы крови
- •I Фактор Хагемана Калликреин j I Прекалликреин
- •2.2.4. Кома
- •2.2.5. Ответ острой фазы
- •2.2.5.2. Главные медиаторы ответа острой фазы
- •3.1. Реактивность организма
- •3.2. Виды реактивности
- •3.5. Резистентность
- •3.6. Факторы, влияющие на реактивность
- •3.7. Роль наследственности
- •Гидрооксифенил виноградная кислота
- •Фенилпиро- виноградная кислота
- •Гомоге нти зи н о вая кислота
- •Гомогентизиноксидаза (алкаптонурия)
- •4.1. Основные представления о строении
- •4.2. Общая стратегия иммунной защиты
- •4.3. Иммунодефицитные состояния
- •4.3.1. Первичные иммунодефициты
- •4.3.2. Вторичные иммунодефициты
- •4.4. Аутоиммунные процессы
- •4.5. Лимфопролиферативные процессы
- •5.1. Взаимоотношение аллергии и иммунитета
- •5.3. Специфические аллергические реакции
- •5.3.1. Аллергические реакции I типа (анафилактические)
- •5.3.2. Аллергические реакции II типа
- •5.3.3. Аллергические реакции III типа
- •5.3.4. Аллергические реакции IV типа
- •Характеристика повышенной чувствительности немедленного и замедленного типов
- •5.4. Атопия. Атонические и псевдоатопические заболевания
- •5.4.1. Механизмы развития
- •5.4.2. Механизмы обратимой обструкции дыхательных путей
- •5.5. Псевдоаллергия
- •5.5.1. Гистаминовый тип псевдоаллергии
- •5.5.2. Нарушение активации системы комплемента
- •5.5.3. Нарушения метаболизма арахидоновой кислоты
- •Глава 6. Патологическая физиология периферического (органного) кровообращения и микроциркуляции
- •Состояние кровотока в микрососудах при артериальной гиперемии, ишемии, капиллярном стазе и венозном застое крови,
- •Признаки расстройства периферического кровообращения (в.В. Воронин, модификация г.И. Мчедлишвили)
- •6.1. Артериальная гиперемия
- •6.3. Нарушение реологических свойств крови, вызывающее стаз в микрососудах
- •6.4. Венозный застой крови
- •Превалирование резорбция вал фильтрацией я оды а микрооо- суддк мозга
- •6.6. Кровоизлияние в мозг
- •7.1. Нарушение микроциркуляции
- •7.2. Воспалительные экссудаты
- •7.3. Эмиграция лейкоцитов периферической крови
- •7.4. Фагоцитоз
- •7.5. Специализированные функции нейтрофилов, моноцитов
- •7.6. Медиаторы воспаления
- •7.7. Исходы воспаления
- •8.1. Этиология
- •8.3. Функция органов и систем
- •9.1. Нарушение обмена белков
- •9.1.1. Нарушение расщепления и всасывания белков
- •9.1.4. Патология межуточного обмена белков (нарушение обмена аминокислот)
- •9.1.5. Изменение скорости распада белка
- •9.1.6. Патология конечного этапа обмена белков
- •9.2. Нарушение обмена липидов
- •9.2.1. Нарушение транспорта липидов и перехода их в ткани
- •9.2.2. Роль нарушений липидного обмена в патогенезе атеросклероза
- •9.2.3. Жировая инфильтрация и жировая дистрофия
- •9.3. Нарушение обмена углеводов
- •9.3.3. Нарушение регуляции углеводного обмена
- •9.4. Нарушение водного баланса
- •9.4.1. Основы регуляции водного баланса
- •9.4.2. Формы нарушения водного баланса
- •9.4.2.1. Увеличение объема внеклеточной жидкости (гиперволемия)
- •9.4.2.2. Уменьшение объема внеклеточной жидкости (гиповолемия)
- •9.5. Нарушение электролитного баланса
- •Организма человека
- •9.5.1. Нарушение баланса натрия
- •9.5.2. Нарушение баланса калия
- •9.5.3. Нарушение баланса кальция
- •9.5.4. Нарушение баланса фосфатов
- •9.5.5. Нарушение баланса магния
- •9.6. Нарушение кислотно-основного баланса
- •9.6.1. Основы регуляции кислотно-основного баланса
- •0A* й к * 5 сз" 5 неш Лшкжы Анионы КаикшыКат ионы
- •9.6.2. Основные показатели коб
- •9.6.3. Формы нарушения кислотно-основного баланса
- •9.6.3.1. Респираторный ацидоз
- •9.6.3.2. Метаболический ацидоз
- •9.6.3.3. Респираторный алкалоз
- •9.6.3.4. Метаболический алкалоз
- •9.6.3.5. Смешанные нарушения кислотно-основного баланса
- •10.2. Компенсаторно-приспособительные реакции при гипоксии
- •10.3. Нарушение обмена веществ
- •10.4. Коррекция гипоксии: необходим избыток или недостаток кислорода?
- •11.1. Механизмы клеточного деления
- •11 »2. Патофизиология клеточного деления
- •11.2.1. Активация онкогенов
- •11.2.2. Инактивация генов-супрессоров
- •11.2.3. Нарушение апоптоза
- •11.2.4. Нарушение механизмов репарации днк
- •11.3. Опухолевый рост
- •11.3.2. Этиология опухолей
- •11.3.3. Свойства опухолевых клеток in vitro
- •11.3.4. Межклеточная кооперация
- •11.3.5. Свойства злокачественных опухолей
- •11.3.6. Взаимоотношения опухоли и организма
- •11.3.7. Механизмы резистентности опухолей к терапевтическим воздействиям
- •.Часть третья нарушение функций органов и систем
- •Глава 12. Патологическая физиология нервной системы
- •12.1. Общие реакции нервной системы на повреждение
- •12.2. Нарушение функции нервной системы,
- •12.3. Метаболические энцефалопатии
- •12.4. Повреждение мозга,
- •12.5. Расстройства функций нервной системы, обусловленные повреждением миелина
- •12.6. Нарушение нервных механизмов управления движениями
- •12.6.1. Расстройства движений,
- •12.6.1.1. Болезни моторных единиц
- •12.6.1.2. Расстройства движений
- •12.6.1.3. Нарушение движений при повреждении мозжечка
- •12.6.1.4. Нарушение движений
- •13.1. Нарушение механизмов регуляции артериального давления
- •13.2. Расстройства функций мочевого пузыря
- •13.5. Вегетативные расстройства,
- •15.1. Нарушение центральных механизмов регуляции
- •15.2. Патологические процессы в железах
- •15.3. Периферические (внежелезистые) механизмы нарушения активности гормонов
- •15.4. Роль аутоаллергических (аутоиммунных) механизмов в развитии эндокринных нарушений
- •1]ДиОТипиЧесИиЕ ahtuteaa
- •16.1. Нарушение функций гипофиза
- •16.1.1. Недостаточность функции гипофиза
- •16.1.2. Гиперфункция передней доли гипофиза
- •16.2. Нарушение функций надпочечников
- •16.2.1. Кортикостероидная недостаточность
- •16.2.2. Гиперкортикостероидизм
- •16.2.3. Гиперфункция мозгового слоя надпочечников
- •16.3. Нарушение функций щитовидной железы
- •16.3.1. Гипертиреоз
- •16.3.2. Гипотиреоз
- •16.4. Нарушение функций околощитовидных желез
- •16.5. Нарушение функций половых желез
- •17.1. Краткие сведения
- •17.2. Атеросклероз
- •17.2.1. Теории происхождения
- •17.2.2. Регресс атеросклероза
- •17.3. Нарушение коронарного кровотока
- •17.3.1. Ишемия миокарда
- •17.3.2. Оглушенный и бездействующий миокард
- •17.4.Артериальная гипертензия
- •Гипертоническая болезнь!
- •17.4.1. Патогенез гипертонической болезни
- •17.4.2. Вторичная артериальная гипертензия
- •17.6. Механизмы развития сердечной недостаточности
- •17.6.2. Диастолическая форма сердечной недостаточности
- •17.7. Механизмы развития аритмий
- •17.7.1. Нарушение образования импульсов
- •17,7,2, Риэнтри
- •17.7.3. Нарушение проводимости
- •Внешнего дыхания
- •18.1. Определение понятия «дыхательная недостаточность»
- •18.2. Оценка функций внешнего дыхания придыхательной недостаточности
- •18.3. Патофизиологические варианты дыхательной недостаточности
- •18.3.1. Центрогенная дыхательная недостаточность
- •18.3.2. Нервно-мышечная дыхательная недостаточность
- •18.3.3. «Каркасная» дыхательная недостаточность
- •18.3.4. Механизмы дыхательной недостаточности при патологии дыхательных путей
- •18.3.5. Паренхиматозная дыхательная недостаточность
- •18.4. Показатели газового состава крови при дыхательной недостаточности
- •18.4.1. Гипоксемическая (I типа) дыхательная недостаточность
- •18.4.2. Гиперкапнически-гипоксемический (вентиляционный) тип дыхательной недостаточности
- •19.1. Основы регуляции клеточного цикла
- •19.2. Патология красной крови
- •19.2.1. Анемии
- •19.2.2. Эритроцитозы
- •19.4. Патология белой крови
- •19.4.1. Лейкоцитопении
- •19.4.2. Лейкоцитоз
- •19.5. Лейкозы (гемобластозы, лейкемии)
- •20.1. Факторы, свертывающие кровь
- •VIll/vWf I
- •20.2. Геморрагические синдромы
- •20.4. Синдром диссеминированного
- •20.5. Методы оценки нарушений системы гемокоагуляции
- •21.1. Нарушение лимфообразования
- •Глава 1. Общее учение о болезни 92
- •Глава 6. Патологическая физиология периферического (органного) кровообращения 705
- •Глава 12. Патологическая физиология 1247
- •21.2. Недостаточность транспорта лимфы
- •21.3. Нарушение свертывания лимфы
- •21.4. Роль лимфатической системы в развитии отека
- •21.5. Функции лимфатической системы при развитии воспаления
- •22.1. Нарушение функций пищевода
- •22.2. Нарушение функций желудка
- •22.2.1. Нарушения секреции соляной кислоты и пепсина
- •22.2.2. Нарушение слизеобразующей функции желудка
- •22.2.3. Патофизиологические механизмы язвенной болезни
- •22.2.4. Нарушение двигательной функции желудка
- •22.3. Патофизиологические механизмы болей в животе
- •22.4. Нарушение экзокринной функции поджелудочной железы
- •22.4.1. Патофизиологические механизмы развития острого панкреатита
- •22.4.2. Патофизиологические механизмы развития хронического панкреатита
- •22.5. Нарушение функций кишечника
- •22.5.1. Нарушение переваривания и всасывания в кишечнике
- •22.5.2. Нарушения двигательной функции кишечника
- •23.1. Печеночно-клеточная недостаточность
- •23.2. Патофизиологические механизмы синдрома портальной гипертензии
- •23.3. Патофизиологические механизмы желтухи
- •24.1. Нарушение клубочковой фильтрации
- •24.2. Нарушение функций канальцев
- •24.3. Изменение состава мочи
- •24.4. Нефротический синдром
- •24.5. Острая почечная недостаточность
- •24.6. Хроническая почечная недостаточность
- •24.7. Мочекаменная болезнь
6.1. Артериальная гиперемия
Механизмы местной вазодилатации. Артериальная гиперемия — увеличение количества крови, протекающей через периферическое и (или) микроциркуляторное русло вследствие дилатации приводящих артерий и артериол.
Понятие «вазодилатация» означает расширение периферических артерий, но не капилляров и вен; артерии имеют такие строение и функцию, которые позволяют активно менять сосудистый просвет в широких пределах при регулировании периферического сопротивления. Раньше считали, что лишь мельчайшие прекапиллярные артерии, называемые артериолами, являются регуляторами периферического кровотока и микроциркуляции. Однако теперь доказано, что резистивными являются все последовательные ветвления органных артерий, включая мельчайшие. При этом артериальные ветви разного калибра выполняют неодинаковую функцию. Так, в отношении головного мозга было доказано, что более крупные артерии — внутренние сонные и позвоночные, а также их ближайшие ветви поддерживают постоянство кровотока, кровяного давления и объема крови в сосудистой системе головного мозга. Более мелкими артериями (в отношении коры мозга — ветвлениями пиальных артерий, расположенных на поверхности мозга) регулируется микроциркуляция в мозговой ткани. Вазомоторная функция артерий зависит от управления их просветом посредством нейрогуморальных механизмов.
Нейрогенный механизм. Нейрогенные влияния могут быть результатом функционирования либо истинного рефлекса, реализуемого при участии нейронов головного или спинного мозга, либо местного рефлекса, осуществляемого в пределах периферических нервных ганглиев или даже отдельных нейронов, расположенных в органах. Считается также, что местная вазодилатация может вызываться «аксон-рефлексом» — нервные импульсы распространяются в пределах ветвлений одного периферического нейрона.
Гуморальный механизм. Важную роль в местной вазодилатации могут играть специфические физиологически активные вещества, которые действуют на сосудистые стенки со стороны сосудистого просвета (если циркулируют в крови) либо образуются местно в сосудистой стенке или в окружающей ткани. Такими веществами могут быть, например, гис- тамин, возникающий в тучных клетках, или разнообразные вазодилатор- ные полипептиды, в том числе брадикинин, которые образуются в тканях (в частности, при их повреждении).
В общем местная вазодилатация возникает в большинстве случаев под действием тех же вазомоторных влияний, которые участвуют в регулировании периферического кровообращения в нормальных условиях. Компенсаторная вазодилатация — это проявление физиологической реакции. Патологическая же вазодилатация — это проявление нарушений нормальной деятельности вазомоторных механизмов в тех или иных органах.
Микроциркуляция при артериальной гиперемии. Микроциркуляция при артериальной гиперемии меняется в результате расширения приводящих артерий и артериол. Вследствие увеличения артериовеноз- ной разности давлений в микрососудах возрастает скорость кровотока в капиллярах, повышаются внутрикапиллярное давление и количество функционирующих капилляров (схема 6.1).
Расширение при но 1ящн\ ар гцжн
1 г

Схема 6.1 Изменение микроциркуляции при артериальной гиперемии
[по Г.И. Мчедлишвили, 1980]
Объем микроциркулярорного русла при артериальной гиперемии возрастает главным образом за счет увеличения количества функционирующих капилляров и вен, например число капилляров в работающих скелетных мышцах в несколько раз выше, чем в неработающих. При этом функционирующие капилляры расширяются незначительно и главным образом вблизи артериол. Когда закрытые капилляры раскрываются, они превращаются сначала в плазматические капилляры (имеющие нормальный просвет, но содержащие лишь плазму крови), а затем по ним начинает протекать цельная кровь —плазма и форменные элементы. Раскрытию капилляров при артериальной гиперемии способствуют повышение внут- рикапиллярного давления и изменение механических свойств соединительной ткани, окружающей стенки капилляров. Заполнение же плазматических капилляров цельной кровью обусловлено перераспределением эритроцитов в микроциркуляторном русле: через расширенные артерии в капиллярную сеть поступает увеличенный объем крови с относительно высоким содержанием эритроцитов (высокий местный гематокрит).
Вследствие увеличения количества функционирующих капилляров растет общая площадь стенок капилляров для транскапиллярного обмена веществ. Одновременно увеличивается поперечное сечение микроцир- куляторного русла. Вместе с возрастанием линейной скорости это ведет кзначительному повышению объемной скорости кровотока в органе. Увеличение объема капиллярного русла при артериальной гиперемии способствует повышению кровенаполнения ткани (термин «гиперемия», т.е. полнокровие).
Повышение давления в капиллярах может быть весьма значительным. Это усиливает фильтрацию жидкости в межклеточные пространства, вследствие чего увеличивается количество тканевой жидкости. При этом лимфоток из ткани значительно усиливается. Если стенки микрососудов сильно изменены, возникают мелкие кровоизлияния.
Признаки артериальной гиперемии. Признаки артериальной гиперемии связаны главным образом с увеличением кровенаполнения органа и интенсивностью кровотока в нем. При этом цвет органа бывает красным вследствие того, что поверхностно расположенные сосуды в коже и слизистых оболочках заполнены кровью с высоким содержанием эритроцитов (увеличением гематокрита) и оксигемоглобина, так как в результате ускорения кровотока в капиллярах при артериальной гиперемии кислород используется тканями только частично, т.е. отмечается арте- риализация венозной крови.
Температура поверхностно расположенных тканей или органов повышается вследствие усиления кровотока в них, так как баланс приноса и отдачи тепла смещается в положительную сторону. В дальнейшем само по себе повышение температуры может вызвать усиление окислительных процессов и способствовать повышению температуры.
Значение артериальной гиперемии. Положительное значение артериальной гиперемии определяется усилением доставки кислорода и питательных веществ в ткани и удаления из них продуктов метаболизма, что необходимо, однако, лишь в тех случаях, когда потребность тканей в этом повышена. При физиологических условиях артериальная гиперемия может возникнуть в связи с усилением активности (и интенсивности обмена веществ) органов или тканей. Так, например, артериальную гиперемию, возникающую при сокращении скелетных мышц, усилении секреции желез, повышении активности нейронов и т.д., называют функциональной. При патологических условиях артериальная гиперемия также может иметь положительное значение, если она компенсирует те или иные нарушения. Например, если гиперемия возникает вслед за предшествующим сужением приводящей артерии, она имеет положительное, т.е. компенсаторное, значение: в ткань приносится больше кислорода и питательных веществ, лучше удаляются продукты обмена веществ, которые накопились в период ишемии. Другим примером артериальной гиперемии компенсаторного характера могут служить местное расширение артерий и усиление кровотока в очаге воспаления. Известно, что искусственное устранение или ослабление этой гиперемии ведет к более вялому течению и неблагоприятному исходу воспаления.
Артериальная гиперемия может иметь отрицательное значение для организма, если нет потребности в усилении кровотока или степень артериальной гиперемии высока. Местное повышение давления в микрососудах может способствовать кровоизлияниям в ткань в результате разрыва сосудистых стенок (если они патологически изменены) или же диапедезу, если наступает просачивание эритроцитов сквозь стенки капилляров; может развиваться также отек ткани. Эти явления особенно опасны для центральной нервной системы, усиленный приток крови в головной мозг сопровождается такими неприятными ощущениями, как головная боль и головокружение. При некоторых видах воспаления усиление вазодилатации и артериальной гиперемии также может играть отрицательную роль.
Артериальная гиперемия в головном мозге. Изменение кровотока типа артериальной гиперемии возникает в головном мозге при резком расширении ветвлений пиальных артерий. Эта вазодилатация развивается обычно при недостаточности кровоснабжения мозговой ткани, например при значительном усилении ее активности и повышении интенсивности обмена веществ (особенно при судорогах, в частности, в эпилептических очагах), являясь аналогом функциональной гиперемии в других органах. Расширение пиальных артерий возможно также при резком понижении общего артериального давления, закупорке крупных ветвей мозговых артерий и становится еще более выраженным в процессе восстановления кровотока после ишемии в ткани мозга, когда развивается постишемическая (или реактивная) гиперемия.
Артериальная гиперемия в головном мозге, сопровождающаяся увеличением объема крови в его сосудах (особенно если она развилась в значительной части мозга), может приводить к повышению внутричерепного давления.
В связи с этим наступает компенсаторное сужение системы магистральных артерий — проявление регулирования постоянства объема крови внутри черепа.
При артериальной гиперемии интенсивность кровотока в сосудистой системе мозга может намного превышать метаболические потребности его тканевых элементов, что бывает особенно выражено после тяжелой ишемии или травмы мозга, когда его нейронные элементы повреждены и в них нарушается обмен веществ. При этом кислород, приносимый кровью, не усваивается мозговой тканью, и потому по венам мозга оттекает артериализированная (красная) кровь. Это явление было замечено нейрохирургами, которые назвали его «избыточной перфузией мозга» с типичным признаком — »красной венозной кровью». Это показатель тяжелого или даже необратимого состояния головного мозга, которое часто заканчивается смертью
.6.2. Ишемия
Ишемия [от греч. ischein (исхейн) — задерживать, haima — кровь] — ослабление кровотока в периферическом и (или) микроциркуляторном русле вследствие констрикции или закупорки приводящих артерий. Ишемия возникает при отсутствии (или недостаточности) коллатерального (окольного) притока крови в данную сосудистую территорию.
Причины увеличения сопротивления току крови в артериях. Увеличение сопротивления в артериях бывает связано главным образом с уменьшением их просвета. Значительную роль играет также нарушение реологических свойств крови, способствующее росту сопротивления кровотоку в микрососудах. Вызывающее ишемию уменьшение сосудистого просвета может быть обусловлено патологической вазоконстрикцией (ан- гиоспазмом), полной или частичной закупоркой просвета артерий (тромбом, эмболом), склеротическими и воспалительными изменениями артериальных стенок и сдавлением артерий извне.
Непосредственной причиной спазма артерий являются изменения функционального состояния сосудистых гладких мышц (увеличение степени их сокращения и главным образом нарушение их расслабления), в результате чего нормальные вазоконстрикторные нервные или гуморальные влияния на артерии вызывают их длительное, нерасслабляющееся сокращение, т.е. ангиоспазм.
Выделяют следующие механизмы развития спазма артерий.
Внеклеточный механизм, обусловливающий нерасслабляющееся сокращение артерии путем влияния вазоконстрикторного вещества (например, катехоламины, серотонин, некоторые простагландины), длительно циркулирующего в крови или синтезирующегося в артериальной стенке.
Мембранный механизм, связанный с нарушением процессов ре- поляризации плазматических мембран гладкомышечных клеток артерий.
Внутриклеточный механизм, характеризующийся сокращением гладкомышечных клеток вследствие нарушения внутриклеточного переноса ионов кальция («выкачивания» из цитоплазмы) или же изменения функции сократительных белков — актина и миозина.
Эмболия — закупорка артерий принесенными током крови эмбола- ми, которые могут иметь эндогенное происхождение:
а) тромбы, оторвавшиеся от места образования, например от клапанов сердца;
б) кусочки ткани при травмах или опухолей при их распаде;
в) капельки жира при переломах трубчатых костей или размножении жировой клетчатки; иногда жировые эмболы, занесенные в легкие, проникают через артериовенозные анастомозы в большой круг кровообращения.
Эмболы могут быть также экзогенными:
а) пузырьки воздуха попадают из окружающей атмосферы в крупные вены (верхнюю полую, яремные, подключичные), в которых кровяное давление может быть ниже атмосферного; проникающий в вены воздух попадает в правый желудочек, где может образоваться воздушный пузырь, тампонирующий полости правого сердца;
б) пузырьки газа, образующиеся в крови при быстром понижении барометрического давления, например при быстром подъеме водолазов или при разгерметизации кабины самолета.
Эмболия может локализоваться:
в артериях малого круга кровообращения (эмболы заносятся из венозной системы большого круга кровообращения и правого сердца);
в артериях большого круга кровообращения (эмболы заносятся сюда из левого сердца или из легочных вен);
в системе воротной вены печени (эмболы приносятся сюда из многочисленных ветвей воротной вены брюшной полости). Склеротические изменения артериальных стенок могут вызывать
сужение сосудистого просвета при возникновении атеросклеротических бляшек, выступающих в сосудистый просвет, или при хронических воспалительных процессах в стенках артерий (артерииты). Создавая сопротивление кровотоку, такие изменения сосудистых стенок часто бывают причиной недостаточности притока крови (в том числе коллатерального) в соответствующие микроциркуляторные русла.
Сдавление приводящей артерии или участка ткани вызывает так называемую компрессионную ишемию. Такого рода ишемия может развиваться при сдавлении сосудов растущей опухолью, рубцом или инородным телом. Она может быть вызвана наложением жгута или перевязкой сосуда. Компрессионная ишемия головного мозга возможна при значительном повышении внутричерепного давления.
Микроциркуляция при ишемии. Значительное увеличение сопротивления в приводящих артериях способствует понижению внутрисосу- дистого давления в микрососудах органа и создает условия для их вторичного сужения. Давление падает прежде всего в мелких артериях и артериолах к периферии от места сужения или закупорки, поэтому арте- риовенозная разность давления на протяжении микроциркуляторного русла уменьшается, вызывая замедление линейной и объемной скорости кровотока в капиллярах. В результате местного сужения артерий в сосудистой системе наступает та кое перераспределение эритроцитов, когда в ишемированную область поступает кровь, бедная форменными элементами (с низким гематокритом). Это способствует превращению большого количества функционирующих капилляров в плазматические, а понижение внутрикапиллярного давления создает условия для последующего закрытия их просвета. Вследствие этого количество функционирующих капилляров при ишемии уменьшается.
Ослабление микроциркуляции влияет на питание тканей: уменьшается доставка кислорода и энергетических материалов. Одновременно в тканях накапливаются продукты обмена веществ. Вследствие понижения давления внутри капилляров фильтрация жидкости из сосудов в ткань уменьшается и создаются условия для ее усиленной резорбции из ткани в капилляры. В связи с этим количество тканевой жидкости в межклеточных пространствах значительно сокращается и лимфоток из области ишемии ослабляется вплоть до полной остановки. Зависимость разных параметров микроциркуляции при ишемии показана на схеме 6.2.
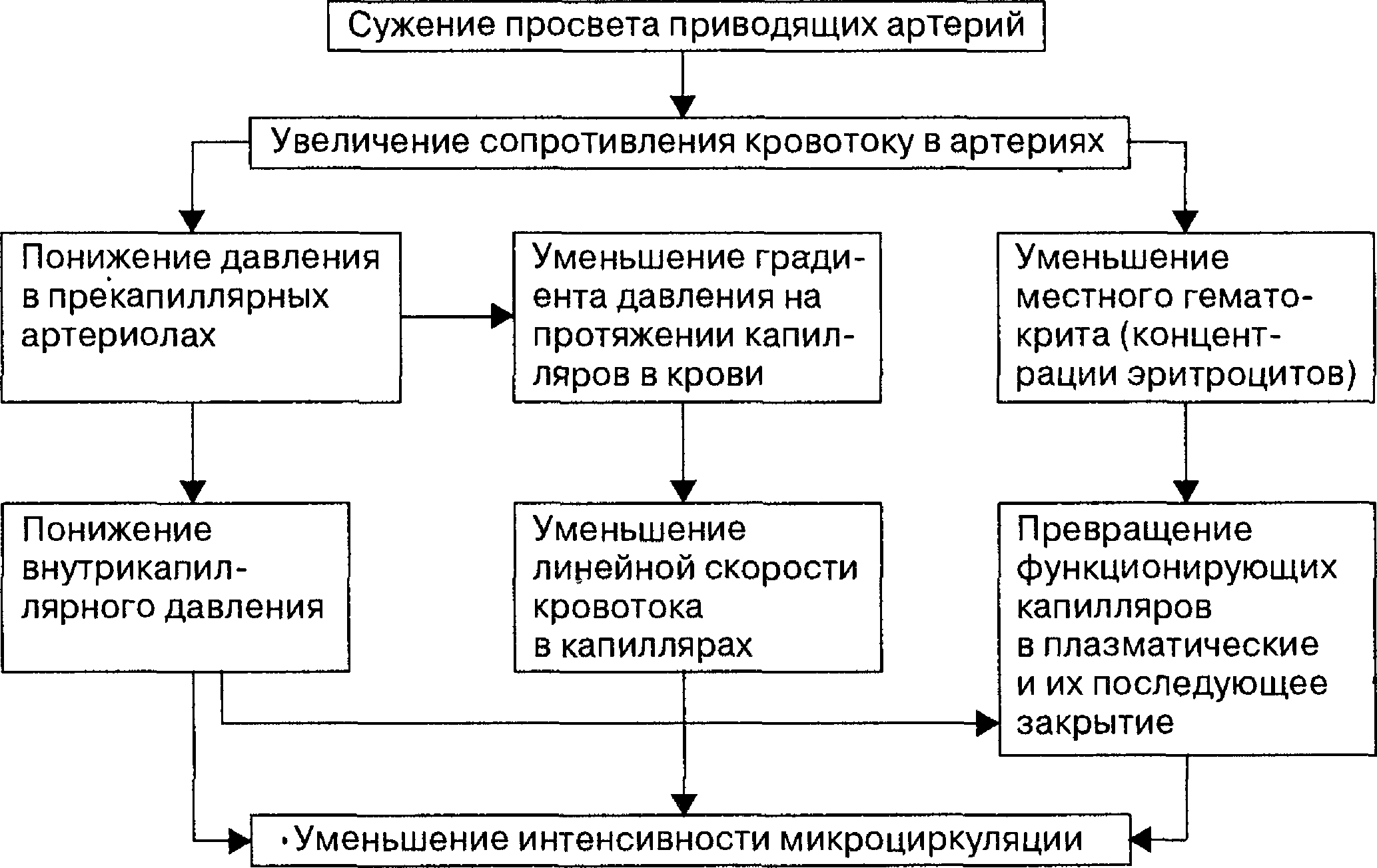
Схема 6.2. Изменение микроциркуляции при ишемии
[по Г.И. Мчедлишвили, 1980]
Характерные признаки ишемии. Признаки ишемии зависят главным образом от уменьшения интенсивности кровоснабжения ткани и соответствующих изменений микроциркуляции. Цвет органа становится бледным вследствие сужения поверхностно-расположенных сосудов и снижения количества функционирующих капилляров, а также резкого обеднения крови эритроцитами (понижение местного гематокрита). Объем органа при ишемии уменьшается в результате ослабления его кровенаполнения и уменьшения количества тканевой жидкости. Температура поверхностно расположенных органов при ишемии понижается, так как вследствие уменьшения интенсивности кровотока нарушается баланс между доставкой тепла кровью и его отдачей в окружающую среду, т.е. отдача тепла начинает превалировать над его доставкой. Температура при ишемии естественно не понижается во внутренних органах, с поверхности которых теплоотдачи не происходит.
Компенсация нарушения притока крови при ишемии. Последствия ишемии определяются степенью восстановления кровоснабжения пораженныхтканей (даже если препятствие в артериальном русле остается), что зависит от коллатерального притока крови, который может возникать сразу же после начала ишемии. Степеньтакой компенсации определяется анатомическими и физиологическими факторами кровоснабжения соответствующего органа.
К анатомическим факторам относятся особенности артериальных ветвлений и анастомозов. При этом различают:
органы с хорошо развитыми артериальными анастомозами (например, головной мозг). Когда сумма их просвета близка по величине к таковому закупоренной артерии, какого-либо нарушения кровоснабжения ткани не происходит, так как количество крови, притекающей по коллатеральным сосудам, может быть вполне достаточным для поддержания нормального кровоснабжения тканей;
если артерии соответствующего органа имеют мало (или вовсе не имеют) анастомозов, коллатеральный приток крови в них возможен только по непрерывной капиллярной сети. Однако при таких условиях возникает тяжелая ишемия и в результате ее инфаркт ткани;
большинство органов имеют недостаточное количество коллатера- лей для обеспечения необходимого притока крови в их микроцирку- ляторное русло.
Физиологическим фактором, способствующим коллатеральному притоку крови, является активная дилатация артерий органа. Этот механизм обусловливает вазодилатацию сохранившихся артерий как нейро- генным, так и гуморальным (диффузия метаболитов в ткани) путем. При этом расширяются все коллатеральные пути притока крови в участок с дефицитом кровообращения, и скорость кровотока в них увеличивается, способствуя кровоснабжению ткани, испытывающей ишемию.
Если кровоток в коллатеральных артериальных ветвях, снабжающих кровью область ишемии, относительно долго остается усиленным, то стенки этих сосудов постепенно перестраиваются в артерии более крупного калибра. Такие артерии могут полностью заменить ранее закупоренный артериальный ствол и нормализовать кровоснабжение тканей.
Другим механизмом компенсации при ишемии является понижение интенсивности обмена веществ в ткани, испытывающей дефицит кровоснабжения . Однако этот механизм компенсации имеет ограниченные возможности.
Изменения в тканях при ишемии. Описанные изменения микроциркуляции при ишемии способствуют ограничению доставки кислорода и питательных веществ в ткани, а также задержке в них продуктов метаболизма. Накопление этих продуктов (молочной, пировиноградной кислот и др.) вызывает сдвиг рН ткани в кислую сторону. Нарушение обмена веществ приводит сначала к обратимым, а затем к необратимым повреждениям тканевых элементов.Разные ткани неодинаково чувствительны к изменениям кровоснабжения Особенно опасна ишемия для центральной нервной системы, где недостаточность кровоснабжения сразу же вызывает расстройства функции соответствующих областей мозга Следующее место по чувствительности к ишемии занимают сердечная мышца, почки и другие внутренние органы Ишемия в конечностях сопровождается болями, ощущением онемения и дисфункцией скелетных мышц, проявляющейся, например, в виде перемежающейся хромоты #
Если кровоток в области ишемии в течение соответствующего времени не восстанавливается, возникает некроз тканей, называемый инфарктом
Возникновению инфарктов при ишемии способствуют общие расстройства кровообращения, вызываемые сердечной недостаточностью и понижением уровня общего артериального давления, а также атеросклероз артерий Склонность к спазмам артерий в области ишемии и нарушение реологических свойств крови препятствуют коллатеральному притоку крови и нормальной микроциркуляции.
Ишемия головного мозга и ее компенсация. Ишемия в головном мозге, также как и в других органах, развивается вследствие сужения или закупорки просвета приводящих артерий В естественных условиях это может зависеть от тромбоза или эмболии сосудистого просвета, стено- зирующего атеросклероза сосудистых стенок или патологической вазо- констрикции, т е спазма соответствующих артерий
Ангиоспазм в головном мозге появляется главным образом в магистральных артериях и других крупных артериальных стволах в области
1 2
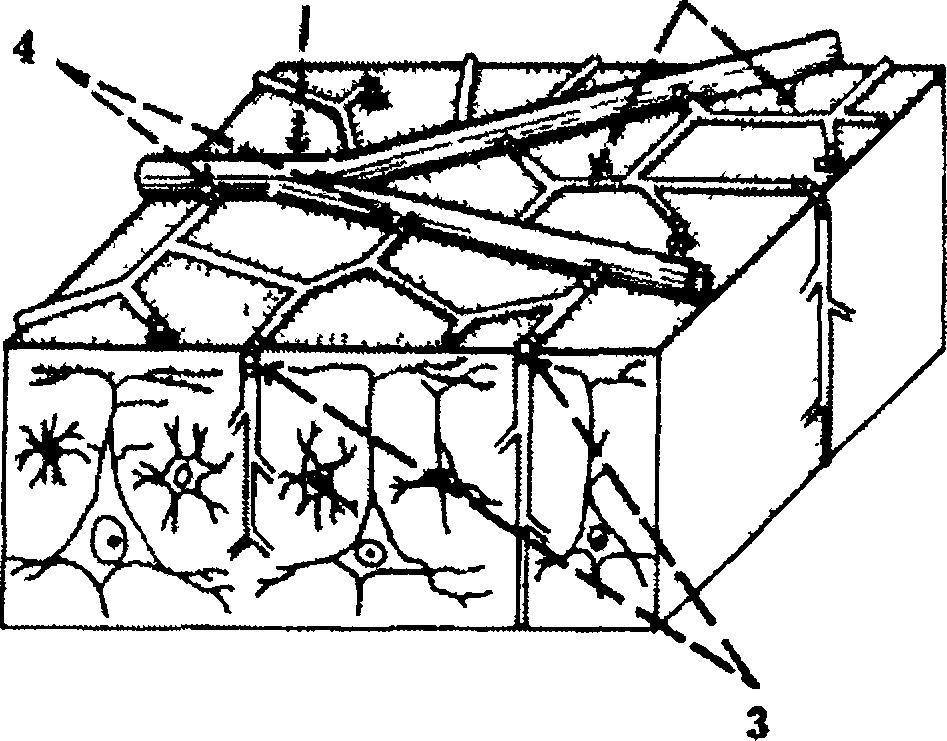
Рис 6 1 Схематическое изображение системы пиальных артерий на поверхности
головного мозга с активными сосудистыми сегментами 1 — крупные пиальные артерии 2 — мелкие пиальные артерии 3 — прекортикальные
артерии, 4 — сфинктеры ответвлений, благодаря наличию многочисленных анастомозов и активной дилатации наступает быстрая компенсация — восстанавливается приток крови в кору мозга в случаях нарушения
ее кровоснабжения
основания мозга. Это те артерии, для которых при нормальном функционировании (т.е. во время регулирования мозгового кровотока) более типичны констрикторные реакции. Спазм более мелких ветвлений пиальных артерий возникает реже, поскольку наиболее типичной для них является дилататорная реакция при регулировании микроциркуляции в коре мозга.
При сужении или закупорке отдельных артериальных ветвей головного мозга ишемия развивается в нем не всегда или же наблюдается в небольших участках ткани. Это можно объяснить наличием в артериальной системе мозга многочисленных анастомозов, связывающих между собой как магистральные артерии мозга (две внутренние сонные и две позвоночные артерии) в области виллизиева круга, так и пиальные артерии, расположенные на поверхности мозга. По этим анастомозам быстро возникает коллатеральный приток крови в бассейн выключенной артерии. Этому способствует дилатация ветвлений пиальных артерий, расположенных к периферии от места сужения (или закупорки). Такие сосудистые реакции не что иное, как проявление регулирования микроциркуляции в мозговой ткани, обеспечивающего ее адекватное кровоснабжение. (рис. 6.1).
