
- •03.03.2010 Г.
- •Содержание
- •1.1 Правила ведения жневника учета работы студента
- •2. Программа практики
- •2.1 Перечень рекомендуемых к освоению практических навыков:
- •2.2 Перечень рекомендуемых к наблюдению и участию в оказании неотложной помощи клинических ситуаций
- •2.3 Тематика практических занятий
- •Тема 1. Неотложная медицинская помощь при остром коронарном синдроме, нарушениях ритма и проводимости, острой левожелудочковой недостаточности, гипертонических кризах. Сердечно-легочная реанимация.
- •Тема 3. Острые отравления: диагностика, тактика. Комы: патогенез, дифференцированная терапия. Неотложная помощь психиатрическим больным.
- •Тема 4. Острая хирургическая и гинекологическая патология: дифференциальная диагностика, неотложная помощь. Тактико-терапевтическое и эвакуационно-транспортное обеспечение неотложных ситуаций.
- •3. Порядок проведения итогового зачета
- •4. Основные вопросы к зачету
- •5. Ведение больных в условиях скорой и неотложной помощи
- •Тромбоэмболия легочной артерии.
- •Показания к госпитализации
- •Нарушения сердечного ритма.
- •Гипертонический криз (гк).
- •Острый коронарный синдром.
- •Контрольные вопросы по теме
- •Астматический статус Определение
- •Этиология и патогенез
- •Клиническая картина ас
- •Классификация
- •I стадия.
- •II стадия.
- •III стадия.
- •Дифференциальная диагностика
- •Лечение
- •Показания к госпитализации
- •Инфекционно - токсический шок
- •Менингококковая инфекция (ми)
- •Пневмоторакс
- •Контрольные вопросы по теме
- •5.3 Острые отравления: диагностика, тактика. Комы: патогенез, дифференцированная терапия. Неотложная помощь психиатрическим больным.
- •Нарушение сознания. Кома
- •Объем экстренного обследования больного с нарушенным сознанием:
- •Анамнез:
- •Общее обследование:
- •Неврологическое обследование:
- •Лабораторные и инструментальные исследования:
- •Классификация ком в зависимости от вызывающих их причин
- •Шкала глубины коматозных состояний (Глазго-Питсбург)
- •Клиническая картина и диагностические критерии различных видов коматозных состояний
- •I. Гипогликемическая кома
- •II. Гипергликемическая, кетоацидотическая кома
- •III. Гипергликемическая, гиперосмолярная кома
- •IV. Гиперлактацидемическая
- •V. Цереброваскулярная кома
- •VI. Алкогольная кома
- •VII. Опиатная кома
- •VIII. Травматическая кома
- •IX. Гипертермическая (тепловой удар) кома
- •X. Гипокортикоидная (надпочечниковая) кома
- •XI. Эклампсическая кома
- •XII. Эпилептическая кома
- •XIII. Уремическая кома
- •XIV. Печеночная кома
- •Лечение ком
- •Недифференцированная терапия коматозных состояний
- •Особенности дифференцированной терапии коматозных состояний
- •1. Гипогликемическая кома.
- •5. Цереброваскулярная кома
- •10. Уремическая кома
- •11. Печеночная кома
- •Мероприятия, противопоказанные при коматозных состояниях
- •Показания к госпитализации
- •Ошибки догоспитального этапа
- •Общий алгоритм ведения больных с отравлениями
- •Особенности тактики при отравлениях различными веществами
- •Острый клещевой энцефалит
- •Неотложные состояния в психиатрии
- •Состояние отмены алкоголя Алкогольный абстинентный синдром
- •Состояние отмены алкоголя с делирием (неотложная помощь – см. Ниже)
- •Депрессия
- •Контрольные вопросы по теме
- •Наиболее частые причины острой абдоминальной боли
- •Дифференциальная диагностика острого аппендицита и гинекологической патологии
- •Острые гинекологические заболевания, требующие экстренной операции
- •Органоспецифические боли в брюшной полости (и.М. Менджерицкий, 1992; с исправлениями)
- •Наиболее вероятный диагноз в зависимости от локализации патологических симптомов при пальпации живота (р.Б. Тейлор, 1992)
- •Контрольные вопросы по теме
- •6. Организационные аспекты работы скорой медицинской помощи
- •6.1. Скорая медицинская помощь: особенности работы и структуры смп. Специфика еёорганизации.
- •6.2 Скорая медицинская помощь: основные принципы и особенности диагностики в условиях «скорой медицинской помощи».
- •1. Обоснование диагностического заключения. Структура диагноза.
- •2. Особенности сбора клинической информации в условиях смп
- •6.3 Правила логического построения (алгоритм) диагностического заключения и программы оказания экстренной помощи. Триединый принцип.
- •3. Оформление медицинской документации.
- •6.4. Тактика врача смп в алгоритмах действий:
- •Мероприятия, составляющие основу общей тактики выездных бригад (отвб) скорой медицинской помощи.
- •Экстренная госпитализация больных и пострадавших.
- •Ситуация "нетранспортабельность" - н.
- •V. Примерная форма заполнения выездной
- •7. Техника выполнения наиболее распространенных лечебно-диагностических манипуляций пункция и катетеризация подключичной вены
- •Заполнение «разовой» системы для в/в капельных инфузий
- •Оксигенотерапия
- •Искусственное дыхание
- •Массаж сердца непрямоЙ
- •Электроимпульсная терапия
- •Электрическая стимуляция сердца
- •Промывание желудка
- •Плевральная пункция
- •Пункция перикарда
- •Сердечно-легочная реанимация (слр).
- •Экстренное восстановление проходимости верхних дыхательных путей.
- •Искусственная вентиляция легких (ивл).
- •Основные правила проведения закрытого массажа сердца:
- •Электрическая дефибрилляция сердца
- •ТеРминальные состояния
- •Письмо по определению давности смерти
- •Сроки ответной реакции двуглавой мышцы плеча на механические
- •Оценочная шкала глубины комы (Глазго)
- •Приложения
- •22.Наименее подходящим препаратом для купирования отека легких при изолированном митральном стенозе является:
- •150.Кому отзванивается бригада смп по окончании вызова?
- •Ситуационная задача №2
- •1. Расшифруйте экг
Основные правила проведения закрытого массажа сердца:
Больной должен находиться на твердой основе для предупреждения возможности смещения его тела под усилиями рук массирующего (пол или низкая кушетка), при возможности ноги больного следует приподнять на 25 - 40 градусов.
Зона приложения силы рук реанимирующего располагается на нижней трети грудины, строго по средней линии, реанимирующий может находиться с любой стороны от больного.
Для проведения массажа кладут одну ладонь на другую и производят давление на грудину в зоне, расположенной на 7 - 10 см выше места прикрепления к грудине мечевидного отростка (Рис. 4) выпрямленные в локтевых суставах руки массирующего располагаются так, чтобы давление производило только запястье.

Рис. 4. Закрытый массаж сердца: а – точка приложения рук, б – техника массажа.
Компрессия грудной клетки производится за счет тяжести тела врача, смещение грудины по направлению к позвоночнику (глубина прогиба грудной клетки) должна составлять 4 - 6 см.
Частота сжатия грудной клетки - 80-100 в 1 мин, продолжительность сжатия должна составлять половину продолжительности цикла массажа.
Вдувание воздуха в легкие должно проводиться одновременно с сжатием грудной клетки, частота 10 - 12 в 1 мин. Перерывов во вдувании через каждые 5 циклов массажа делать не следует.
Такой режим возможен при проведении реанимационных мероприятий двумя лицами. Если помощь оказывает один человек, то вынужденно сохраняется прежнее правило: после двух быстрых нагнетаний воздуха в легкие больного проводится 10 - 12 компрессий грудной клетки. Массаж грудной клетки можно проводить со спины - в том случае, когда остановка сердца произошла в положении на животе, а поворот больного по каким-либо причинам невозможен. Техника проведения массажа при этом изменений не претерпевает, правда, осуществлять искусственную вентиляцию легких становится труднее.
Обязательным условием проведения массажа сердца является постоянный контроль за его эффективностью. Критериями эффективности массажа следует считать:
изменение цвета кожи - она становится менее бледной, серой, цианотичной;
сужение зрачков, если они были расширены, с появлением их реакции на свет;
появление пульсового толчка на сонной и бедренной артериях, а иногда - и на лучевой артерии;
определение артериального давления на уровне 60 - 70 мм рт. ст. при измерении на плече,
иногда - появление самостоятельных дыхательных движений.
При наличии признаков восстановления кровообращения, но при отсутствии тенденции к сохранению самостоятельной сердечной деятельности массаж сердца проводят либо до достижения необходимого эффекта (восстановление эффективного кровотока), либо до стойкого исчезновения признаков жизни с развитием симптомов смерти мозга.
При отсутствии признаков восстановления кровотока, несмотря на проведение массажа сердца в течение 25 - 30 минут, больного следует признать умершим и реанимационные мероприятия можно прекратить.
Сроки прекращения реанимационных мероприятий зависят от причины скоропостижной смерти, длительности полной остановки кровообращения и дыхания, а также эффективности реанимационного пособия. Благоприятный исход оживления, исчезновение бледности кожи и вслед за этим возобновление сердечной деятельности предвещают быстрое восстановление рефлекторной активности. С появлением отчетливой пульсации на артериях массаж сердца прекращают, а продолжают только ИВЛ до восстановления спонтанного адекватного дыхания.
Неэффективность закрытого массажа может быть обусловлена рядом ошибок:
проведение массажа больному, который лежит на мягкой пружинящей поверхности,
неправильное положение рук реанимирующего, что приводит к перелому ребер и неэффективности массажа,
слишком малая или чрезмерная сила нажатия на грудину, в первом случае массаж будет неэффективен, во втором - возможна травма грудной клетки (перелом грудины и ребер) и ее органов,
длительный, более 5 - 10 с, перерыв в массаже для проведения дополнительных диагностических или лечебных мероприятий, что способствует постепенному нарастанию гипоксии мозга и миокарда и уменьшает возможность достижения окончательного успеха реанимации.
проведение массажа без одновременной ИВЛ, в этом случае массаж бесполезен, так как кровь в легких не оксигенируется.
Лекарственные средства, применяемые при реанимации, должны попасть в коронарные сосуды, поэтому они должны вводиться в сосудистое русло. Наиболее распространен внутривенный путь введения. Предпочтительнее использовать центральные вены. При внутривенном введении вслед за лекарственным средством необходимо ввести 20 - 30 мл любого раствора (0,85% раствора натрия хлорида, 5% раствора глюкозы и др.) с целью протолкнуть его как можно ближе к сердцу.
Такие препараты, как адреналин, лидокаин, атропин могут вводиться в трахею: либо через тонкий катетер и интубационную трубку, либо путем пункции перстневидно-щитовидной мембраны. При внутритрахеальном введении доза препарата увеличивается в 2 - 3 раза, а сам он разводится в 10 - 20 мл любого (см. выше) раствора для облегчения всасывания в сосуды малого круга.
О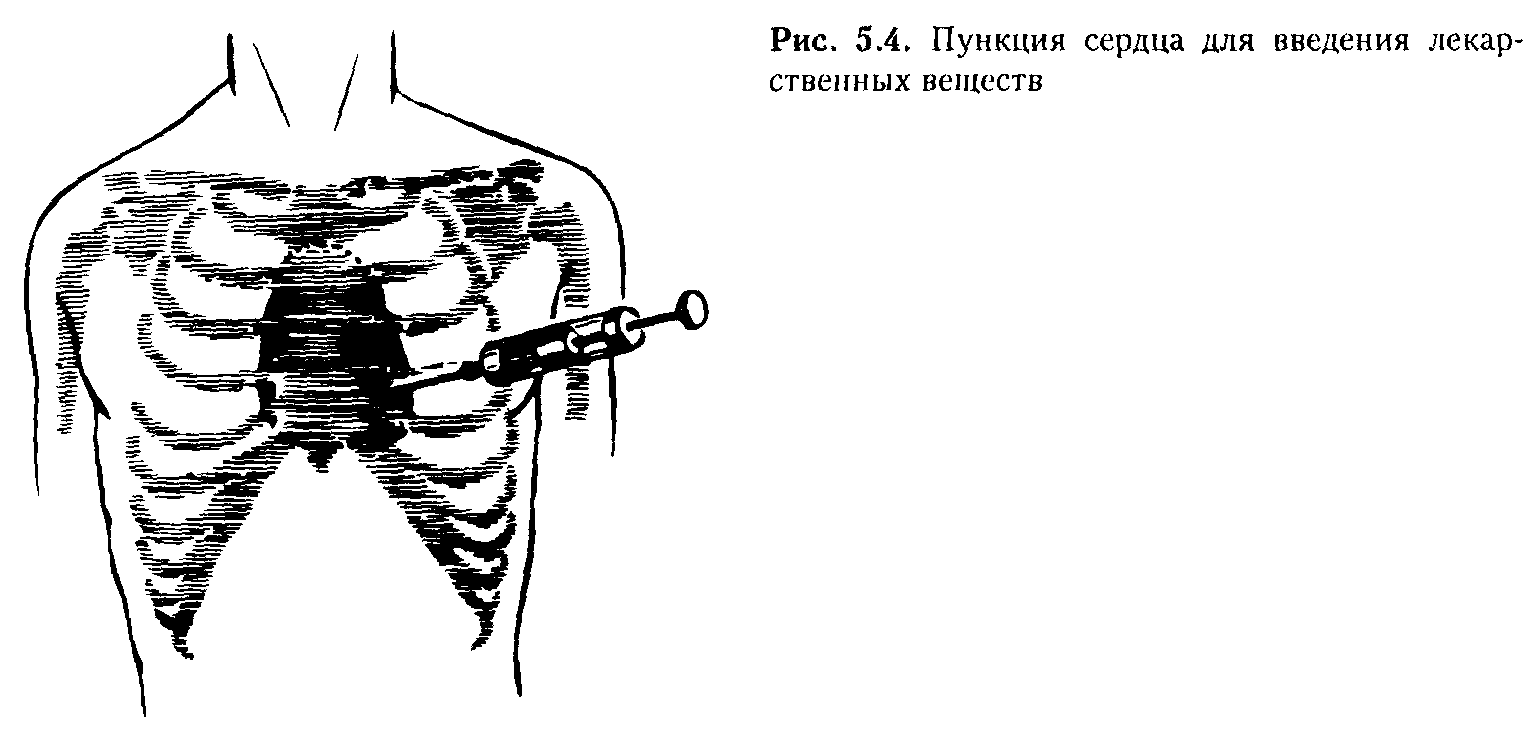 собо
следует остановиться на внутрисердечном
способе введения, который применялся
в течение многих лет. В настоящее время
большинство специалистов не рекомендуют
прибегать к нему из-за вероятности
развития тяжелых осложнений. Когда
возможен другой (внутривенный,
интратрахеальный)
путь, к внутрисердечным инъекциям
прибегать не
следует.
Если же использовать эти пути невозможно,
следует
вспомнить и
о
внутрисердечном введении. Такое введение
чревато развитием осложнений, но,
во-первых, их появление можно
предупредить,
во-вторых, если
внутрисердечные
инъекции не применять, то осложнений,
конечно, не
будет,
но не будет и надежды на восстановление
жизнедеятельности такого
больного.
И еще один аргумент в пользу внутрисердечного
введения: лекарствен-ные препараты
попадают в левый желудочек, откуда путь
к коронарным сосудам - самый короткий.
Шприц, соединенный с длинной (10 -
12 см)
иглой, вкалывают в пятое межреберье, на
2 см. левее левого края грудины и продвигают
в глубь тканей при постоянном потягивании
поршня шприца на "себя" (Рис. 5).
При появлении в шприце крови лекарство
быстро вводят, иглу извлекают и продол-жают
проведение СЛР, перерыв в которой
собо
следует остановиться на внутрисердечном
способе введения, который применялся
в течение многих лет. В настоящее время
большинство специалистов не рекомендуют
прибегать к нему из-за вероятности
развития тяжелых осложнений. Когда
возможен другой (внутривенный,
интратрахеальный)
путь, к внутрисердечным инъекциям
прибегать не
следует.
Если же использовать эти пути невозможно,
следует
вспомнить и
о
внутрисердечном введении. Такое введение
чревато развитием осложнений, но,
во-первых, их появление можно
предупредить,
во-вторых, если
внутрисердечные
инъекции не применять, то осложнений,
конечно, не
будет,
но не будет и надежды на восстановление
жизнедеятельности такого
больного.
И еще один аргумент в пользу внутрисердечного
введения: лекарствен-ные препараты
попадают в левый желудочек, откуда путь
к коронарным сосудам - самый короткий.
Шприц, соединенный с длинной (10 -
12 см)
иглой, вкалывают в пятое межреберье, на
2 см. левее левого края грудины и продвигают
в глубь тканей при постоянном потягивании
поршня шприца на "себя" (Рис. 5).
При появлении в шприце крови лекарство
быстро вводят, иглу извлекают и продол-жают
проведение СЛР, перерыв в которой
Рис. 5. Пункция сердца для введе- допустим только на время пункции.
ния лекарственных веществ.
Возможные осложнения и пути их профилактики:
1. Ранение иглой ткани легкого с последующим развитием напряженного пневмоторакса. Предупредить это осложнение можно, прекратив вдувание воздуха в легкие на момент пункции. При этом легкое спадается, и вероятность его повреждения сводится к нулю.
2. Возможно ранение коронарного сосуда с последующим развитием инфаркта в зоне его васкуляризации. При правильной пункции - пятое межреберье - возникновение этого осложнения маловероятно, так как в этой зоне крупных коронарных сосудов практически нет.
3. Нельзя исключить возможность развития тампонады сердца вследствие поступления в полость перикарда крови через пункционное отверстие. Опять-таки, если пункцию проводить в пятом межреберье, то мощная мышца левого желудочка во время систолы прикрывает это отверстие, а затем оно быстро облитерируется.
Следует помнить, что внутрисердечный путь введения - крайняя мера, к которой можно прибегать только при отсутствии других возможностей.
Первым из лекарственных средств в процессе реанимации применяется адреналин. Во-первых, он вызывает повышение периферического сопротивления, (альфа-адреномиметический эффект), а это, в свою очередь, приводит к росту давления в аорте и улучшению коронарного и мозгового кровообращения. Во-вторых, адреналин улучшает проведение возбуждения по сердцу, обменные процессы в нем и расширяет коронарные сосуды (бета-адреномиметический эффект), что способствует восстановлению самостоятельной сердечной деятельности.
Взрослому человеку вводят 1 мг адреналина через 3 - 5 мин на протяжении всего периода реанимации.
В процессе умирания значительно возрастает тонус парасимпатической нервной системы. Для снижения реакций и защиты холинореактивных рецепторов используют М-холинолитики, прежде всего, атропин. Одновременно происходит усиление эффекта симпатомиметиков и эндогенных катехоламинов. Атропин вводят внутривенно в 0,1% р-ре 1 мл (1мг) и повторно в той же дозе каждые 3 - 5 мин до общей дозы, не превышающей 3 мг. Атропин может оказывать действие при асистолии и брадикардии.
Что касается применения натрия гидрокарбоната, то его введение показано только в том случае, когда сердечная деятельность не восстанавливается в течение 15 - 20 мин эффективной сердечно-легочной реанимации.
При повышенной проницаемости тканевых барьеров кальций может вызвать повреждение сердечной мышцы и способствует прогессированию неврологических расстройств. В настоящее время введение кальция (3 - 5 мл 10 % раствора кальция хлорида внутривенно) показано только при развитии гиперкалиемии, гипокальциемии или передозировке антагонистов кальция.
В ходе реанимации применяются и глюкокортикоидные гормоны, которые повышая чувствительность бета-адренореактивных структур миокарда к катехоламинам и нормализуя проницаемость клеточных мембран, способству ют восстановлению сердечной деятельности. Используют преднизолон в дозе 60 - 90 мг внутривенно и другие препараты в аналогичных дозах. При необходимости препарат применяют повторно.
Сердечные гликозиды при острой остановке кровообращения бесполезны, а аналептики центрального действия (кордиамин, коразол)- вредны, так как они резко увеличивают потребность головного мозга и миокарда в кислороде и не оказывают кардиотонического действия.
При фибрилляции (и тяжелой желудочковой тахикардии) незаменимым средством является лидокаин.
