
- •Порядок Державної атестації випускників Івано-Франківського державного медичного університету з внутрішніх, професійних та інфекційних захворювань випускників у 2008 році
- •1. Перша частина іспиту - робота з хворим.
- •2. Друга частина іспиту.
- •Медичний ліцензійний іспит крок 2 - загальна лікарська підготовка
- •Практично-орієнтований державний іспит з внутрішніх, професійних та інфекційних захворювань Оцінювання результатів.
- •Практично-орієнтований державний іспит
- •З внутрішніх, професійних та інфекційних захворювань
- •Типова задача діяльності і уміння: робота з хворим
- •Карта первинного огляду хворого
- •Визначення та оцінка біомас-індексу
- •Ситуаційні задачі з невікладного стану
- •II. Визначення тактики і надання екстреної медичної допомоги (ситуаційна задача).
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •1 Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об'єм невідкладної допомоги:
- •2.Об'єм невідкладної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об‘єм невідкладної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •III. Оцінювання результатів інструментальних та лабораторних досліджень. Аналіз та оцінка рентгенограми та протоколів променевого (ультразвукового) дослідження.
- •Аналіз та оцінка електрокардіограми.
- •Аналіз та оцінка результатів пікфлоуметрії і комп'ютерної спірографії. Проведення пікфлоуметрії.
- •Аналіз та оцінка результатів лабораторного дослідження сечі:
- •5.1.1. Аналіз та оцінка результатів лабораторного дослідження харкотиння.
- •5.1.2. Аналіз та оцінка результатів ендоскопічного дослідження бронхів:
- •5.2. Аналіз та оцінка результатів дослідження біоптатів тканин, плевральної, асцитичної і синовіальної рідин, кісткового пунктату та проби Манту.
- •5.2.1. Аналіз та оцінка результатів дослідження біоптатів тканин, плевральної, асцитичної і синовіальної рідин, кісткового пунктату:
- •5.2.2. Аналіз та оцінка результатів проби Манту:
- •Правила вимірювання артеріального тиску
- •Класифікація артеріальної гіпертензії за рівнем ат
- •Класифікація рівня ат у відповідності
- •Класифікація артеріальної гіпертензії за ураженням органів-мішеней
- •Рекомендації щодо попередження несприятливих тенденцій розвитку фатальних серцево-судинних подій.
- •Інструкція по користуванню шкалою score
- •Стратифікація ризику при аг
- •Стратифікація ризику при аг за даними Фремінгемького дослідження (сша)
- •Харчові компоненти dash-дієти хворих на аг
- •Метаболічний синдром.
- •Клінічна ситуація 1.
- •Клінічна ситуація 2.
- •Клінічна ситуація 3.
- •Клінічна ситуація 4.
- •Клінічна ситуація 5.
- •Клінічна ситуація 6.
- •Клінічна ситуація 7.
- •Клінічна ситуація 8.
- •К лінічна ситуація 9.
- •Клінічна ситуація 10.
- •Клінічна ситуація 11.
- •Клінічна ситуація 12.
- •Клінічна ситуація 13.
- •Клінічна ситуація 14.
- •Клінічна ситуація 15.
- •Стратифікація ризику при аг
- •Вплив немедикаментозного лікування на рівень сат
- •Дуже високий ризик ускладнень
- •Рецепторів
- •Раптова кардіальна смерть (ркс): рекомендації щодо її профілактики та подолання
- •Діагностика раптової кардіальної смерті:
- •Клінічна систематизація шлуночкових порушень ритму серця
- •Мал. 5. Коротка пробіжка шлуночкових екстрасистол – шлуночкової тахікардії.
- •Доцільність застосування β-адреноблокаторів для запобігання ркс
- •Доцільність застосування кордарону для запобігання ркс
- •Первинна профілактика ркс у хворих, які перенесли інфаркт міокарда з або без серцевої недостатності
- •Профілактика ркс у хворих на синдром Вольфа-Паркінсона-Уайта
- •Синдром подовженого інтервалу q-t (long q-t syndrome-lqts)
- •Рекомендації з профілактики ркс у хворих на синдром Бругада
- •Заходи з елементарнї підтримки життя.
- •Фармакологічна підтримка серцево-легенево-церебпральної реанімації
- •Серцево-легенево-церебральна реанімації не показана і її можна не розпочинати в наступних випадках:
- •VIII. Виконання 3-ї медичної маніпуляції - реєстрація екг та діагностика гострих коронарних синдромів. Методика реєстрації електрокардіограми
- •*Додаткові відведення екг.
- •Еталони відповідей до 3-ї медичної маніпуляції: реєстрація електрокардіограми та діагностика гострих коронарних синдромів.
- •IX. Виконання 4-ї медичної маніпуляції - промивання шлунка або дренаж жовчних шляхів в залежності від клінічної ситуації (за списком №1)
- •Клінічна ситуація 2.
- •Клінічна ситуація 3.
- •Клінічна ситуація 4.
- •Клінічна ситуація 5.
- •Клінічна ситуація 6.
- •Клінічна ситуація 7.
- •Клінічна ситуація 8.
- •Клінічна ситуація 9.
- •Клінічна ситуація 10.
- •X. Виконання 5-ї медичної маніпуляції – промивання кишечника.
- •Клінічна ситуація 1.
- •Клінічна ситуація 2.
- •Клінічна ситуація 3.
- •Клінічна ситуація 4.
- •Клінічна ситуація 5.
- •Клінічна ситуація 6.
- •Клінічна ситуація 7.
- •Клінічна ситуація 8.
- •Клінічна ситуація 9.
- •Клінічна ситуація 10.
- •Список лікарських середників Увага! Студенту необхідно:
- •Список рекомендованої літератури
*Додаткові відведення екг.
Електрокардіограму за методом Неба (W. Nehb, 1938) записують так (мал. 25). З допомогою двополюсних відведень утворюють на грудній клітці “маленькі серцеві трикутники”. Електрод з правої руки (червоний) встановлюють у ІІ міжребер’ї біля правого краю груднини, електрод від лівої руки (жовтий) – на задню пахвову лінію на рівні верхівки лопатки, а електрод з лівої ноги – в ділянку верхівкового поштовху.
При реєстрації різниці потенціалів між кожною парою утворюються три відведення – D (dorsalis), A (anterior), I (inferior). Відведення D записується при встановленні ручки перемикача електрокардіографа (або при включенні іншої системи переключення) у перше стандартне положення (І). Це відведення (D – “спинне”) найчастіше дає змогу виявити патологію задньої стінки.
При встановлені перемикача у ІІ стандартне положення реєструють відведення A (anterior), яке дає можливість виявити патологію передньої стінки серця.
Встановивши перемикач електрокардіографа у ІІІ стандартне положення реєструють відведення I (inferior), яке дає можливість виявити зміни задньо-діафрагмальної поверхні серця.
У здорових людей у відведенні D комплекс QRS має форму qRS у 2/3 випадків і qR – 1/3. При цьому зубець q вузький (не перевищує 0,02 сек.), глибина його коливається від 0,5 до 7 мм. Сегмент ST ізоелектричний, рідше припіднятий на 0,5-1,5 мм.
У відведенні A комплекс QRS частіше типу qRS, рідше Rs, qR або R. Зубець Q вузький (0,02-0,03 сек), амплітуда його в межах 25% по відношенню до зубця R. Зубець S є у 88% здорових людей, глибина його від 1 до 22 мм. Сегемент ST може відхилятись від ізоелектричної лінії від +1 до -1,5. Зубець Т високий, завжди позитивний і дорівнює 1-23 мм.
У відведенні I форма комплекса QRS частіше типу RS або qRS, рідше Rs або rS. Зубець Q частіше відсутній або є у межах не більше 8% амплітуди зубця R, ширина -0,01-0,02 сек. Зубець S є завжди. Сегмент ST розташований ізоелектрично, або косо догори. Зубець Т завжди позитивний (1-1,5 мм.).
Відведення D дає можливість виявити інфаркт задньої стінки лівого шлуночка частіше, ніж це можна зробити, використавши стандартне ІІІ і посилене aVF – відведення. W. Nehb (1938) вважає, що відведення D відображає стан верхніх відділів задньої стінки лівого шлуночка. Відведення А дає можливість виявити інфаркт міокарда передньої стінки лівого шлуночка ближче до основи серця. Відведення І краще, ніж V1-6 і А відтворює “події” при їх передньо-верхній локалізації.
Австрійскі лікарі L.Z.Slopak і L.Partilla (1950) запропонували модифікацію способу Неба (мал.25.), згідно з якого електрод від правої руки (червоний) ставиться у ІІ міжребер’ї ліворуч від груднини послідовно у 4 точках– до передньопахвової лінії (S1-S4). При цьому електрод від лівої руки (жовтий) постійно знаходиться у місці проекції верхівкового поштовха на задню пахвову лінію (позиція V7).
М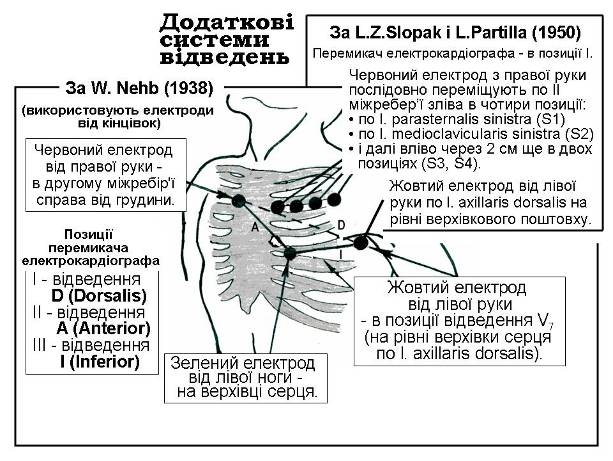 ал.
25. Додаткові
відведення за W.
Nehb,
L.Z.Slopak
і L.Partilla.
ал.
25. Додаткові
відведення за W.
Nehb,
L.Z.Slopak
і L.Partilla.
У здорових людей відведення S1 і S2 подібні до відведень за Небом. У відведенні S3 і S4 глибина зубця Q може досягати 30-40% величини зубця R, але ширина його не перевищує 0,02-0,03 сек., сегемент ST може опускатись під ізолінію (випуклістю догори), зубець Т може бути від’ємним і нерівностороннім.
Автори методу стверджують що у відведеннях S1-S4 краще, ніж у стандартних відведеннях диференціюється патологічний зубець Q при ураженні задньо-верхніх (S1-S2) і задньо-бокових (S3-S4) відділів лівого шлуночка, характеризуючи не лише глибину пошкодження, але й його поширеність.
У 1960 році бельгійський лікар P.Cletain запропонував двополюсне відведення для діагностики змін задньої стінки лівого шлуночка (мал. 26).
Для реєстрації електрокардіограми за методом Клетена електрод з правої руки (червоний) розташовують на рукоятті груднини, а електрод від лівої руки (жовтий) на ліву ногу. Це відведення ідентичне aVF, однак амплітуда зубців в ньому збільшена в 1,5-2 рази. Зубець Q виражений чіткіше, ніж у відведенні aVF.
За методом Аріггі (цит. За В.Г.Селівоненко, 1954) електрод з правої руки розташовують на лівій половині підборіддя, з лівої руки – в між лопатковому просторі на рівні остистого паростка TVII, а з лівої ноги на 3-4 см лівіше середини лінії між пупком і гребенем лівої здухвинної кістки. ЕКГ записують у трьох стандартних відведеннях. Відведення Іs відповідає відведенням V6-V7, IIs повторює ІІ стандартне відведення, а IIIs – копіює ІІІ стандартне відведення.
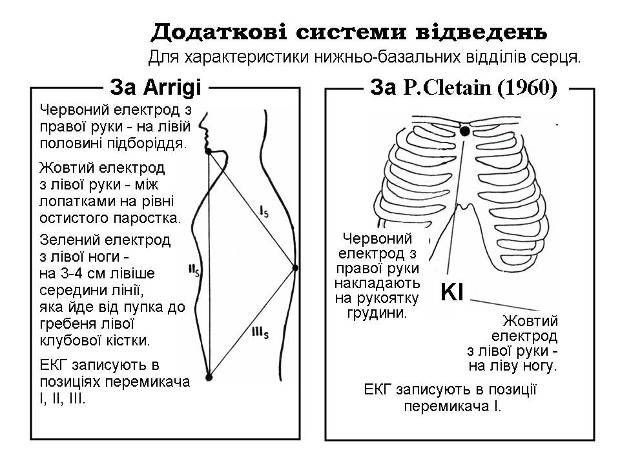
Мал. 26. Додаткові відведення за Аrrigi та P.Cletain.
Запропоновані також додаткові однополюсні відведення, в яких грудний електрод розташовується у відведеннях VЕ – справа (VЕ1) та зліва (VЕ2) від мечоподібного паростка та посередині (VЕ3) між точками VЕ2 та VЕ4, VЕ0 – по середині лінії, що з’єднує мечоподібний паросток з пупком, і у відведенні V0 – над пупком (мал. 27). Це так звані черевні відведення: VЕ – епігастральна ділянка, V0 –– пупок (лат. omphalus), VЕо – епігастрій-пупок. В нормі шлуночковий комплекс у черевних відведеннях має форму RS при вертикальній позиції серця і rS – при горизонтальній позиції серця. Відведення VЕ реєструє епікардіальну поверхню правого шлуночка (rS або RS), а відведення V0 і VЕо – епікардіальну поверхню лівого шлуночка (qR).
Примітки: “Е” – epsiformis (мечоподібний паросток)
“О” – omphalus
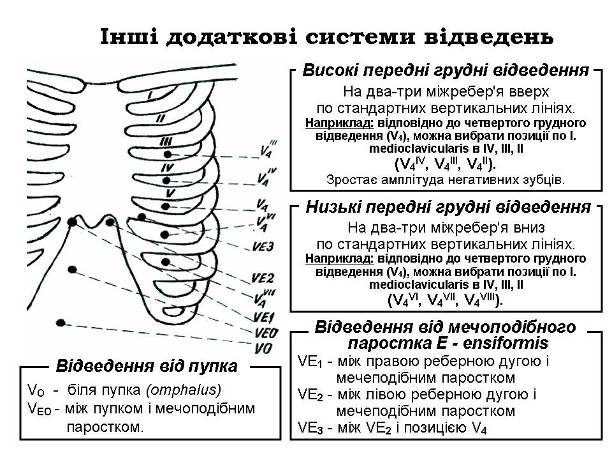
Мал. 27. Додаткові відведення за J. Lambert (1954), високі і низькі передні відведення та відведення від мечоподібного паростка.
Після запису електрокардіограми на стрічці зазначають прізвище, ім’я, по-батькові пацієнта, його вік, дату і час обстеження, швидкість руху стрічки (50 або 25 мм/с).
Кожна ЕКГ містить декілька зубців, сегментів та інтервалів, за якими можна виявити патологічні зміни. Зубець Р дає інформацію про процеси деполяризації правого і лівого передсердь. У більшості відведень зубець Р позитивний з амплітудою 1,5-2,5 мм і тривалістю 0,1 с. Інтервал PQ вимірюється від початку зубця Р до початку шлуночкового комплексу QRS, він відображає тривалість проходження імпульса по передсердях (0,05-0,08 с) і тривалість атріовентрикулярної провідності. Тривалість інтервалу PQ у нормі коливається в межах 0,12-0,18 с.
Шлуночковий комплекс QRS відображає поширення збудження по міокарду шлуночків. В нормі зубець Т завжди позитивний, а зубці Q і S - негативні. Якщо на ЕКГ реєструються тільки негативні зубці Т, а зубець R відсутній, то шлуночковий комплекс верифікується як QS, що характерно для інфаркту міокарда. Максимальна тривалість шлуночкового комплексу не перевищує 0,10 с.
Амплітуда і співвідношення зубців залежать від положення серця і біоелектричної активності серцевого м'яза. Зубець Т у стандартних відведеннях має амплітуду 5-6 мм, у грудних — 15-17 мм. Тривалість зубця Т 0,16-0,24 с. В нормі характерне наступне співвідношення амплітуд зубця Т у V1 і V6: ТV6 > ТV1. При гіпертрофії і дистрофії лівого шлуночка це співвідношення є таким: ТV1 > ТV6 (TV2 > TV5).
Інтервал QT вимірюється від початку комплексу QRS до кінця зубця Т і називається електричною систолою шлуночків. Тривалість інтервалу QT залежить від частоти серцевих скорочень і коливається вмежах 0,37-0,40 с. При тривалості інтервалу Q-T> 0,44 с верифікують синдром подовженого QT (небезпечний фатальною пірует-тахікардією).
Аналіз електрокардіографії доцільно розпочинати з перевірки правильності її реєстрації, відповідності амплітуді комплекса QRS і зубця Т контрольному мілівольту в 10 мм, оцінки швидкості запису (50 чи 25 мм/с)..
Розшифровувати ЕКГ необхідно за такою схемою:
1) аналіз ритму серця і провідності: його регулярність, визначення частоти серцевих скорочень (60 : RR), оцінка функцій збудливості та провідності;
2) визначення положення електричної осі серця і біоелектричної активності міокарда;
3) аналіз передсердного зубця Р, шлуночкового комплексу QRST; положення інтервала ST, форму зубця Т;
4) електрокардіографічний висновок.
Отже, спочатку характеризують ритм серця: правильний (перед кожним комплексом QRS є зубець Р, інтервал RR - одинаковий), чи неправильний. При брадикардії є менше як 60 скорочень за хвилину. При тахікардії - більше як 80 скорочень за хвилину. При миготливій аритмії замість зубця Р є хвиля f, інтервали RR різні. При екстрасистолії є додаткове скорочення, після якого, зазвичай, є компенсаторна пауза. Потім визначають частоту серцевих скорочень. Для цього обчислюють тривалість серцевого циклу (інтервал R-R) у секундах (одна мала поділка дорівнює 0,02 с.). Відтак число 60 (с.) ділять на тривалість одного серцевого циклу (інтервал R-R) і отримують кількість серцевих скорочень за хвилину. Наприклад, інтервал R-R = 0,75 с., 60:0,75=80 скорочень за хвилину.
При миготливій аритмії підраховують кількість комплексів ORS упродовж 3 с. і, помноживши на 20, отримують середню частоту шлуночкових скорочень за хвилину. Кількість “скорочень” передсердь визначають за формулою 60 : інтервал f-f. Наприклад, ЕКГ хворого Д. за 3 с. є 3 комплекси QRS, це означає, що шлуночки скорочуються з частотою 60 за хвилину, інтервал ff = 0,1 с., то 60:0,1 = 600 “скорочень” передсердь за хвилину (передсердя “скорочуються” у 10 разів частіше ніж шлуночки).
Якщо на ЕКГ реєструються хвилі F-F (зубці з крутим, нахиленим вліво підйомом і пологим спуском), то це, очевидно, є тріпотіння передсердь. Частоту його визначають за формулою 60:F-F. Наприклад, інтервал F-F дорівнює 0,2 с., тоді 60:0,2=200 скорочень передсердь за хвилину. При цьому частоту скорочень шлуночків визначають як – 60:R-R.
Джерело збудження. За наявності зубця Р, за яким через 0,12-0,18 с. йде комплекс QRS встановлюють, що ритм синусовий, тобто, що водієм ритму є синусово-передсердний вузол. Частота синусового ритму у здорових людей є у межах 60-80 скорочень за хвилину.
Якщо водієм ритму є передсердно-шлуночкове з’єднання, то зубець Р можу бути: а) від’ємним перед комплексом QRS; б) “на комплексі” QRS; в) від’ємним після комплексу QRS. У першому випадку водієм ритму є верхня частина передсердно-шлуночкового з’єднання (імпульс поширюється на передсердя знизу догори, тому зубищ Р – від’ємний). У другому – водієм ритму є середня частина передсердно-шлуночкового з’єднання (імпульс поширюється одночасно догори – на передсердя і вниз – на шлуночки, тому він ніби накладається на комплекс QRS, візуально його можна “не бачити”. У третьому випадку водієм є нижня частина передсердно-шлуночкового з’єднання, тому імпульс поширюється зверху вниз – на шлуночки і знизу догори – на передсердя (на ЕКГ зубець Р від’ємний після комплексу QRS). Вузловий ритм у два рази рідший, ніж синусовий – його частота коливається в межах 30-40 ударів за хвилину. Якщо водієм ритму є пучок Гіса, то на ЕКГ є лише широкі (≥0,1 с) шлуночкові комплекси QRS, до передсердь імпульс не в змозі “дістатися”, тому зубець Р – відсутній. Частота шлуночкового (інша назва – ідіовентрикулярного) ритму у два рази рідша, ніж вузлового і складає 15-20 скорочень за хвилину. Чим дистальніше є водій ритму – тим менша частота скорочень шлуночків. Окремо виділяються так званий прискорений шлуночків ритм, при якому частота скорочень шлуночків сягає до 60 за хвилину.
Зубець Р характеризує час, потрібний для повного охоплення збудженням обох передсердь. За нормальних умов він не перевищує 0,1 с. Висота зубця Р коливається від 0,5 до 2 мм. Широкий, плоский і двогорбий зубець Р у І, ІІ, a VL, V4-6 відведеннях вказує на гіпертрофію лівого передсердя, що найчастіше є при мітральному стенозі – Р-mitrale, Р-sinistrocardiale.
Високий, гострий зубець Р у ІІІ, ІІ aVL, V1-2 – відведеннях вказує на гіпертрофію правого передсердя, що спостерігається при частому і хронічному легеневому серці – Р-pulmonale, Р-dextracardiale.
Широкий, двогорбий зубець Р може бути й при внутрішньосерцевій блокаді (пучка Бахмана, який “з’єднує” праве та ліве передсердя).
Відтак імпульс проходить через атріовентрикулярне з’єднання. Початок збудження шлуночків характеризується інтервалом Р-Q або Р-R (якщо відсутній зубець Q). Цей інтервал коливається у межах 0,12-0,18 с. Слід пам’ятати, що інтервал Р-Q, по суті, складається з тривалосьі зубця Р (власне збудження передсердя) та інтервалу між закінченням зубця Р і початком зубця Q електрокардіограми. Подовження інтервалу Р-Q частіше вказує на наявність порушення провідності через атріовентрикулярне з’єднання.
Патологічним зубець Q є тоді, коли він ширший 0,03 с., а глибокий більше 25% від зубця R. Такий зубець Q може бути ознакою гострого інфаркта міокарда (в такому разі він супроводжується підйомом сегмента ST, зубець T або зливається з інтервалом ST (гостра фаза інфаркта міокарда) або реєструється у вигляді від’ємного зубця T (підгостра фаза інфаркта міокарда). Отже, зубець Q є маркером або некрозу міокарда, або рубця після перенесеного інфаркта міокарда. У першому випадку крім патологічного зубця Q виділяється елевація сегмента ST, а у другому – нормальне положення сегмента ST.
Час від початку зубця Q до кінця зубця S характеризується швидкістю поширення збудження по провідній системі шлуночків і по скоротливому міокарді. Цей час зазвичай дорівнює 0,06-0,1 сек. Довша тривалість комплексу QRS є свідченням блокади однієї з ніжок пучка Гіса. Відтак настає інтервал S-T, він охоплює період від кінця деполяризації шлуночків (QRS) до кінця зубка Т (час ранньої швидкої і повільної та пізньої деполяризації шлуночків). Сегмент S-T збігається з нульовою лінією. Зміщення інтервалу ST догори від нульової лінії (елевація) вказує на субепікардіальне пошкодження, а донизу (під ізолінію) – на субендокардіальне пошкодження. Гострий, високий зубець Т є свідченням гіпоксії міокарда, а від’ємний (симетричний і рівносторонній) – на ішемію міокарда.
Електрокардіографічний висновок. Як зазначено вище, спочатку характеризують ритм серцевих скорочень: правильний (синусовий, вузловий, шлуночковий) чи неправильний (синусова аритмія, синусова тахікардія, синусова брадикардія, екстрасистолія, фібриляція / тріпотіння передсердь, із зазначенням часу її виникнення). Відтак характеризують тривалість електричної систоли (в нормі, подовжена, вкорочена), біоелектричну активність серця (для цього користуються формулою QT: RR x 100%, норма = 40-60%), положення електричної осі (найкраще це зробити з використанням таблиць Письменного). Далі характеризують функцію провідності по передсердях, передсердно-шлуночковому з’єднанню, ніжках пучка Гіса і скоротливому міокарді шлуночків. Відтак описують стан коронарного кровоплину.
Наприклад: Хворий С., 1941 року народження. Артеріальний тиск 150/100, подає скарги на біль за грудниною, який носить стискаючий характер, повторюється кожних 15-20 хвилин, локалізується у середній третині груднини. Електрокардіограма: ритм синусовий, правильний 86 ударів за хвилину; електрична вісь серця відхилена вліво. Блокада передсердно-шлуночкового з’єднання І ступеня. Субендокардіальне пошкодження переднє-бічних сегментів лівого шлуночка. Хронічна коронарна недостатність у басейні лівої коронарної артерії.
