
- •Порядок Державної атестації випускників Івано-Франківського державного медичного університету з внутрішніх, професійних та інфекційних захворювань випускників у 2008 році
- •1. Перша частина іспиту - робота з хворим.
- •2. Друга частина іспиту.
- •Медичний ліцензійний іспит крок 2 - загальна лікарська підготовка
- •Практично-орієнтований державний іспит з внутрішніх, професійних та інфекційних захворювань Оцінювання результатів.
- •Практично-орієнтований державний іспит
- •З внутрішніх, професійних та інфекційних захворювань
- •Типова задача діяльності і уміння: робота з хворим
- •Карта первинного огляду хворого
- •Визначення та оцінка біомас-індексу
- •Ситуаційні задачі з невікладного стану
- •II. Визначення тактики і надання екстреної медичної допомоги (ситуаційна задача).
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •1 Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об'єм невідкладної допомоги:
- •2.Об'єм невідкладної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об‘єм невідкладної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2.Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •2. Об’єм екстренної медичної допомоги:
- •III. Оцінювання результатів інструментальних та лабораторних досліджень. Аналіз та оцінка рентгенограми та протоколів променевого (ультразвукового) дослідження.
- •Аналіз та оцінка електрокардіограми.
- •Аналіз та оцінка результатів пікфлоуметрії і комп'ютерної спірографії. Проведення пікфлоуметрії.
- •Аналіз та оцінка результатів лабораторного дослідження сечі:
- •5.1.1. Аналіз та оцінка результатів лабораторного дослідження харкотиння.
- •5.1.2. Аналіз та оцінка результатів ендоскопічного дослідження бронхів:
- •5.2. Аналіз та оцінка результатів дослідження біоптатів тканин, плевральної, асцитичної і синовіальної рідин, кісткового пунктату та проби Манту.
- •5.2.1. Аналіз та оцінка результатів дослідження біоптатів тканин, плевральної, асцитичної і синовіальної рідин, кісткового пунктату:
- •5.2.2. Аналіз та оцінка результатів проби Манту:
- •Правила вимірювання артеріального тиску
- •Класифікація артеріальної гіпертензії за рівнем ат
- •Класифікація рівня ат у відповідності
- •Класифікація артеріальної гіпертензії за ураженням органів-мішеней
- •Рекомендації щодо попередження несприятливих тенденцій розвитку фатальних серцево-судинних подій.
- •Інструкція по користуванню шкалою score
- •Стратифікація ризику при аг
- •Стратифікація ризику при аг за даними Фремінгемького дослідження (сша)
- •Харчові компоненти dash-дієти хворих на аг
- •Метаболічний синдром.
- •Клінічна ситуація 1.
- •Клінічна ситуація 2.
- •Клінічна ситуація 3.
- •Клінічна ситуація 4.
- •Клінічна ситуація 5.
- •Клінічна ситуація 6.
- •Клінічна ситуація 7.
- •Клінічна ситуація 8.
- •К лінічна ситуація 9.
- •Клінічна ситуація 10.
- •Клінічна ситуація 11.
- •Клінічна ситуація 12.
- •Клінічна ситуація 13.
- •Клінічна ситуація 14.
- •Клінічна ситуація 15.
- •Стратифікація ризику при аг
- •Вплив немедикаментозного лікування на рівень сат
- •Дуже високий ризик ускладнень
- •Рецепторів
- •Раптова кардіальна смерть (ркс): рекомендації щодо її профілактики та подолання
- •Діагностика раптової кардіальної смерті:
- •Клінічна систематизація шлуночкових порушень ритму серця
- •Мал. 5. Коротка пробіжка шлуночкових екстрасистол – шлуночкової тахікардії.
- •Доцільність застосування β-адреноблокаторів для запобігання ркс
- •Доцільність застосування кордарону для запобігання ркс
- •Первинна профілактика ркс у хворих, які перенесли інфаркт міокарда з або без серцевої недостатності
- •Профілактика ркс у хворих на синдром Вольфа-Паркінсона-Уайта
- •Синдром подовженого інтервалу q-t (long q-t syndrome-lqts)
- •Рекомендації з профілактики ркс у хворих на синдром Бругада
- •Заходи з елементарнї підтримки життя.
- •Фармакологічна підтримка серцево-легенево-церебпральної реанімації
- •Серцево-легенево-церебральна реанімації не показана і її можна не розпочинати в наступних випадках:
- •VIII. Виконання 3-ї медичної маніпуляції - реєстрація екг та діагностика гострих коронарних синдромів. Методика реєстрації електрокардіограми
- •*Додаткові відведення екг.
- •Еталони відповідей до 3-ї медичної маніпуляції: реєстрація електрокардіограми та діагностика гострих коронарних синдромів.
- •IX. Виконання 4-ї медичної маніпуляції - промивання шлунка або дренаж жовчних шляхів в залежності від клінічної ситуації (за списком №1)
- •Клінічна ситуація 2.
- •Клінічна ситуація 3.
- •Клінічна ситуація 4.
- •Клінічна ситуація 5.
- •Клінічна ситуація 6.
- •Клінічна ситуація 7.
- •Клінічна ситуація 8.
- •Клінічна ситуація 9.
- •Клінічна ситуація 10.
- •X. Виконання 5-ї медичної маніпуляції – промивання кишечника.
- •Клінічна ситуація 1.
- •Клінічна ситуація 2.
- •Клінічна ситуація 3.
- •Клінічна ситуація 4.
- •Клінічна ситуація 5.
- •Клінічна ситуація 6.
- •Клінічна ситуація 7.
- •Клінічна ситуація 8.
- •Клінічна ситуація 9.
- •Клінічна ситуація 10.
- •Список лікарських середників Увага! Студенту необхідно:
- •Список рекомендованої літератури
Профілактика ркс у хворих на синдром Вольфа-Паркінсона-Уайта
(Рекомендації Українського наукового товариства кардіологів, 2003)
Стратифікація ризику, тип профілактики
|
Дуже важливо |
Важливо |
Менш важливо |
Стратифікація ризику |
|
|
Втрата “водія ритму” підчас аймалінового або прокаїнамідового тесту |
Первинна профілактика |
|
|
|
Вторинна профілактика |
|
|
|
.
Синдром подовженого інтервалу q-t (long q-t syndrome-lqts)
LQTS – є однією з головних причин раптової кардіальної смерті. Він складає 15-20% усіх випадків смерті і 50% - РКС. Характеризується подовженням інтервалу Q-T (≥440 мс) на ЕКГ, пароксизмами шлуночкової тахікардії (ПШТ) типу “пірует” (“torsade de pointes”), синкопальними станами.
Небезпека LQTS полягає в трансформації ПШТ у фібриляцію шлуночків (ФШ) та РКС. Розрізняють первинний (вроджений) і вторинний (набутий) LQTS. Є дві клінічні форми первинного LQTS: перша описана A.Jervell і F.Lange-Nielsen (1957) як аутосомно-рецесивне захворювання, а друга – С.Romano (1963) і О.Ward (1964) як аутосомно-домінантне. Перша перебігає з глухонімотою, друга – без неї. Обидві форми проявляються нападами ПШТ/ФШ і синкопе. Причинами вторинного LQTS є: 1) прийом антиаритмічних засобів (хінідину, дизопіраміду, новокаїнаміду, етацизину, флекаїніду, соталолу тощо), антибіотиків, фенотіазинів, трициклічних антидепресантів, літію; 2) порушення метаболізму; 3) низькокалорійна дієта; 4) захворювання серцево-судинної системи (ІХС, пролапс мітрального клапана, кардіоміопатії, міокардити), захворювання центральної і периферійної нервової систем.
Виділяють чотири варіанти клінічного перебігу LQTS:
a) синкопе + подовження інтервалу QT;
b) ізольоване подовження інтервалу QT;
c) синкопе без подовження інтервалу QT (у спокої);
d) „німий” або латентий LQTS, який діагностується ретроспективно за сімейним анамнезом після РКС.
Розрізянють також декілька (7) генотипів LQTS: два з них LQTS1 і LQTS2 пов’язані з мутацією генів, що кодують функцію білків К-каналів; третій LQTS3 – пов’язаний з мутацією гена, що кодує функцію Na-каналів. LQTS1 провокується фізичним навантаженням (62%). LQTS2 виявляється пароксизмальною ШТ (43%) у відповідь на емоції та різкі звуки. При LQTS3 можлива РКС уві сні (Рекомендації Українського наукового товариства кардіологів, 2003; Нейко Є.М., Середюк Н.М., Вакалюк І.П., Петровський Р.В., 2005).
Ми спостерігали декілька випадків LQTS. В одному з них, фатальному, причиною LQTS був прийом хінідину (1200 мг/д). РКС наступила внаслідок пароксизмальної ШТ/ФШ [В цьому випадку число скорочень шлуночків за рахунок холінолітичного ефекту хінідину зрівнялось із частотою тріпотіння передсердь і формула “240/80”, тобто 240 скорочень передсердь і 80 – шлуночків, перейшла у формулу “240/240” скорочень за 1 хвилину].
Інший випадок –
більш обнадійливий (мал. 6). Хвора Д-к
Н.В., 1987 р.н., студентка, з дитинства
лікувалась фінлепсином у зв’язку з
помилковим діагнозом епілепсії.
07.12.2006 року під час обстеження в Інституті
серцево-судинної хірургії ім.М.М.Амосова
АМН України з приводу підозри на LQTS
у хворої виникла пароксизмальна ШТ/ФШ
і раптова клінічна серцева смерть, в
зв’язку з чим їй імплантували штучний
водій ритму серця (ШВРС) в режимі ААІ.
В ідтак
хвора скерована в Український Центр
серцево-судинної хірургії АМН України
для імплантації кардіовертера –
дефібрилятора. Крім ІКД таким хворим
рекомендують постійний прийом
ß-адреноблокаторів.
ідтак
хвора скерована в Український Центр
серцево-судинної хірургії АМН України
для імплантації кардіовертера –
дефібрилятора. Крім ІКД таким хворим
рекомендують постійний прийом
ß-адреноблокаторів.
Мал. 6 Хвора Н., 20 років.
Діагноз: вроджений синдром LQTS з пароксизмами ШТ/ФШ, імплантованим
ШВРС типу ААІ (2006 р.).

Вкорочений інтервал QT. Для діагностики цього синдрому доцільно користуватись формулою P. Rautahrju: QTр=656 /(1+ЧСС/100), де QTр-предиктивне значення інтервалу QT. Вкороченим інтервал QT вважається тоді, коли він є рівним або меншим 88% від належного значення. Це важливо при глікозидній інтоксикації, при якій на ЕКГ формується ще й своєрідна депресія сегменту ST з випуклістю вниз, яка переходить майже під прямим кутом у висхідну частину зубця Т нагадуючи вус Сальвадора Далі (мал. 7).

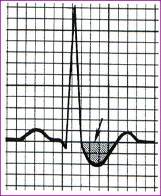

![]()
Мал. 7. Симптом Сальвадора-Далі (дигіталісна інтоксикація та вкорочення інтервалу QT).
С индром
Бругада (вперше
його описали брати Педро, Джозеф і Рамон
Бругади) – це РКС у осіб без структурного
захворювання серця. Багато лікарів
розглядають його в контексті незрозумілої
раптової смерті увісні (sudden
unexplained
nocturnal
death
syndrome
- SUNDS).
Зазавичай, він є результатом вродженого
дефекту гена SCN
5А, що локалізується у третій хромосомі
(3 р21-24) і контролює функцію натрієвих
капалів та електричну функцію серця.
Він
характеризується блокадою правої ніжки
пучка Гіса в поєднанні з підйомом
сегменту ST
та інверсією зубця Т [нагадує підгострий
Q-інфаркт міокарда], нападами шлуночкової
тахікардії та синкопе. Може бути
виявлений після в/в введення аймаліну
в дозі 1мг/кг, або флекаїніду в дозі 2
мг/кг – табл. 12
(Нейко
Є.М., Середюк Н.М., Вакалюк І.П., Петровський
Р.В., 2005).
индром
Бругада (вперше
його описали брати Педро, Джозеф і Рамон
Бругади) – це РКС у осіб без структурного
захворювання серця. Багато лікарів
розглядають його в контексті незрозумілої
раптової смерті увісні (sudden
unexplained
nocturnal
death
syndrome
- SUNDS).
Зазавичай, він є результатом вродженого
дефекту гена SCN
5А, що локалізується у третій хромосомі
(3 р21-24) і контролює функцію натрієвих
капалів та електричну функцію серця.
Він
характеризується блокадою правої ніжки
пучка Гіса в поєднанні з підйомом
сегменту ST
та інверсією зубця Т [нагадує підгострий
Q-інфаркт міокарда], нападами шлуночкової
тахікардії та синкопе. Може бути
виявлений після в/в введення аймаліну
в дозі 1мг/кг, або флекаїніду в дозі 2
мг/кг – табл. 12
(Нейко
Є.М., Середюк Н.М., Вакалюк І.П., Петровський
Р.В., 2005).
ЕКГ-ознаки синдрому Бругада.
Таблиця 12
