
- •Предисловие к третьему изданию
- •Содержание
- •Глава 1
- •Глава II
- •Глава VIII
- •Глава IX
- •Глава XII
- •Глава XIII
- •Глава XIV
- •Глава XV
- •Глава XVI
- •Глава XVII
- •Глава XVIII
- •Глава XX дефекты нижней челюсти 311
- •Глава XXI
- •Глава XXII
- •Глава XXIII
- •Глава XXIV
- •Повреждения костей и мягких тканей лица,
- •Глава I
- •Глава 1 Общие сведения о неогнестрельных переломах челюстей у взрослых
- •Глава 1 Общие сведения о неогнестрельных переломах челюстей у взрослых
- •Глава II
- •Глава 2 Методы постоянного закрепления отломков челюстей
- •Глава 2 Методы постоянного закрепления отломков челюстей
- •Глава 2 Методы постоянного закрепления отломков челюстей
- •Глава 2 Методы постоянного закрепления отломков челюстей
- •Глава III
- •Глава 3 Повреждения челюстей и зубов у детей
- •II Переломы ветви а Одиночные
- •Глава IV
- •Глава V
- •Глава 5 Неогнестрельные переломы скуловой кости и скуловой дуги Таблица 4 Субъективные и объективные симптомы повреждения скуловой кости и дуги (по ю. И. Вернадском)', 1985-1998)
- •Височный метод Gillis, Kilner, Stone (1927)
- •Подвешивание и вытяжение скуловой кости
- •Глава VI
- •Метод Гиппократа — п. В. Ходоровича
- •Метод г. Л. Блехмаиа-ю. Д. Гершуни
- •Глава 6 Вывихи нижней челюсти
- •Исходы привычных передних вывихов
- •Глава 6. Вывихи нижней челюсти задние вывихи
- •Методика устранения заднего вывиха
- •Глава VII
- •Глава VIII
- •Глава IX
- •4) Тотальные или субтотальные дефекты носа (ринопластика по методу ф. М. Хитрова);
- •Глава XII
- •Показания к свободной пересадке кожи:
- •Глава XIII
- •Вестибулопластика по методу л. Ф. Корчак
- •Гингивоостеопластика по методу ю и Вернадского и е а Ковалевой
- •Гингивоостеопластика по в. А. Киселеву
- •Методика имплантации по в. В. Лосю
- •Глава XIV вровденные несращения губы и нёба (внгн)*
- •Глава 14. Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14. Врожденные несращения губы и неба
- •Глава 14. Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и неба
- •Метод Миларда (Millard)-h. А. Козина
- •Метод л. В. Харькова (1987, а. С. 1526656)
- •Глава 14 Врожденные несращения губы и неба
- •7. Метод реконструкции губы и носа после неудачной пластики по поводу одно- или двустороннего асимметричного несращения губы (рис. 133)
- •III. Углубление преддверия рта после неудачного устранения двустороннего несращения верхней губы (рис. 135)
- •IV. Формирование фильтра с помощью свободного кожного трансплантата (рис. 136)
- •V. Формирование фильтрума за счет кожно-хрящевого трансплантата из ушной раковины (рис. 137)
- •VI. Устранение обширного дефекта красной каймы верхней губы (рис. 138)
- •Глава 14. Врожденные несращения губы и неба
- •Глава 14. Врожденные несращения губы и нёба
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и неба
- •Методы радикальной (одноэтапной) ураностафнлопластики по ю. И. Вернадскому
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14. Врожденные несращения губы и нёба
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и нёба
- •Глава 14 Врожденные несращения губы и неба
- •Двухэтапная пластика нёба по Во (Veau)
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14 Врожденные несращения губы и неба
- •Глава 14. Врожденные несращения губы и неба
- •Глава XV приобретенные дефекты и деформации нёба
- •Глава 15 Приобретенные дефекты и деформации неба
- •Глава XVI
- •Пластика встречными треугольными лоскутами по методу Serre-a. А. Лимберга
- •Операция по методу г. В. Кручинского
- •Операция по методу н. М. Александрова
- •Операция по методу Седилло (Sedillot)
- •Пластика губ филатовским стеблем и способом Бернарда (Bernard)-!!. И. Шапкина
- •Метод а. Э. Рауэра-н. М. Михельсона
- •Методика операции (по г. И. Паковичу)
- •Лечение врожденных деформаций и несращений кончика носа (по г. И. Паковичу)
- •Методика костнопластического исправления остаточных деформаций
- •Глава 16. Приобретенные и врожденные дефекты и деформации лица сторона запавшая, втянутая рубцами в
- •Устранение частичных дефектов носа Метод к. П. Суслова-г. В. Кручинского
- •Классификация Рубцовых деформаций шеи
- •Глава XVII
- •Подвешивание нижнего века с введением «раковины» (в модификации м. Э. Ягизарова)
- •Глава XVIII
- •Глава 18. Свищи слюнных желез и их выводных протоков
- •Метод с. М. Соломенного и соавторов
- •Глава XIX
- •Рассечение фиброзных спаек внутри сустава
- •Артропластика по методу в с. Йовчева
- •Артропластика по II методу г. П. И ю. И. Вернадских (а с №623549, рис 250)
- •Глава 19. Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов
- •Послеоперационное ведение больного
- •Глава XX
- •Глава 20 Дефекты нижней челюсти
- •Глава 20. Дефекты нижней челюсти
- •Глава 20 Дефекты нижней челюсти
- •Глава 20. Дефекты нижней челюсти
- •Глава 20. Дефекты нижней челюсти
- •Глава 20 Дефекты нижней челюсти
- •Глава 20 Дефекты нижней челюсти
- •Глава 20 Дефекты нижней челюсти
- •Глава 20 Дефекты нижней челюсти
- •Глава 20 Дефекты нижней челюсти
- •Устранение небольших сегментарных дефектов тела нижней челюсти впереди ее угла
- •Глава XXI
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Горизонтальная остеотомия ветви челюсти
- •Вертикальная остеотомия тела челюсти
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21. Аномалии и деформации челюстей
- •Межкортикальная остеотомия угла и ветви челюсти по г. Г. Митрофанову и в. В. Рудько
- •Глава 21 Аномалии и деформации челюстей
- •Исход хирургического лечения прогении
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Основные виды хирургических вмешательств при открытом прикусе
- •Глава 21 Аномалии и деформации челюстей
- •II вариант подслнзистм операции
- •Глава 21. Аномалии и деформации челюстей
- •Глава 21. Аномалии и деформации челюстей
- •Глава 21. Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21. Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава 21 Аномалии и деформации челюстей
- •Глава XXII
- •Глава XXIII начала черепно-челюстно-лицевой хирургии
- •Глава 23. Начала черепно-челюстно-лицевой хирургии
- •Глава 23 Начала черепно челюстью лицевой хирургии
- •Глава 23 Начала черепно-челюстно-лицевой хирургии
- •Глава XXIV
- •I период (1918-1920)
- •II период (1921-1930)
- •III период (1931-1940)
- •IV период - годы великой отечественной войны (1941-1945)
- •V период (1946-1958)
- •VI период (1959-1962)
- •VII период (1963-1990)
- •VIII период (1991-1998)
- •Раздел I
- •Раздел II обезболивание челюстно-лицевой области (чло)
- •Раздел III удаление зубов
- •Раздел IV воспалительные процессы в челюстно-лицевой области (чло)
- •Раздел V опухоли челюстно-лицевой области (чло)
- •Раздел VI травматология челюстно-лицевой области
- •Раздел VII
- •Травматология и восстановительная хирургия черепно-челюстно-лицевой области
Глава IX
ОСНОВНЫЕ ПРИНЦИПЫ СОВРЕМЕННОЙ ВОССТАНОВИТЕЛЬНОЙ И РЕКОНСТРУКТИВНОЙ ХИРУРГИИ ПОЛОСТИ РТА, ЧЕЛЮСТЕЙ, ЛИЦА И ПОВЕРХНОСТИ ШЕИ
Принципиальные положения, выработанные хирургами в отношении реконструктивных операций на других участках человеческого организма, правомерны и в отношении полости рта, челюстей, лица и шеи Основными принципами этих операции являются
1) биологическая совместимость живых тканей или индифферентность экспластических ма териалов,
2) адекватность пересаживаемой ткани или материала консистенции, форме, объему и функции того органа (или его части), который восстанавливается хирургом,
3) достаточная косметичность пересаживаемой ткани,
4) симметричность восстанавливаемого парного органа или его участка,
5) стойкость достигнутых анатомических, фун кциональных и косметических результатов восстановительных или реконструктивных операций
При проведении восстановительных и рекон структивных операций в полости рта и челюст-но лицевой области, помимо перечисленных, еле дует соблюдать следующие специфические прин ципы
а) операция должна обеспечивать восстановление или сохранение прикуса, функции жевания, речи и дыхания, сохранять или обеспечивать возможность свободного движения головы,
6) операция не должна вести к задержке развития костей лица и возникновению его вторичных Рубцовых деформаций,
Таблица б
Международное обозначение различных видов трансплантации (цит. по Н. А. Плотникову, 1979)
Старый термин Новый термин
Аутотрансплантация Аутотрансплантация
Гомотрансплантация Аллотрансплантация
Изотрансплантация Изотрансплантация
Гетеротрансплантация Ксенотрансплантация
Аллотрансплаитация Эксплантация
Гомостатическая транс Аллостатическая трансплан
плантация тация
Гомовитальная транс Алловитальная трансплан
плантация тация
Содержание старого и нового терминов Пересадка собственных тканей (органов), взятых с одного участка и пересаженных на другой у одного и того же человека (животного)
Пересадка тканей (органов) генетически различным орга низмам одного и того же вида от человека - человеку, от кролика - кролику
Пересадка тканей (органов) от одного близнеца другому, от донора к реципиенту с генетической идентичностью Пересадка тканей (органов) между особями различных видов от животного — человеку, от собаки — кролику Пересадка трансплантата из искусственного материала (металлические, пластмассовые и другие протезы) Пересадка нежизнеспособного трансплантата, который вы полняет роль каркаса Рассасываясь, он замещаегоя новой тканью реципиента (например, пересадка замороженной или лиофилизированной кости)
Пересадка органа, который приживляется и сохраняет свою жизнедеятельность (например, пересадка сердца, почки)
110
в) после операции в полости рта не должны расти волосы, а под кожей — образовываться
эпидермальные кисты
Для восстановления анатомического строения и функции тканей и органов полости рта, че-люстно-лицевой области и шеи применяются различные методы и материалы.
КЛАССИФИКАЦИЯ ВИДОВ ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ И ПЛАСТИЧЕСКИХ МАТЕРИАЛОВ
Современная международная терминология для обозначения различных видов трансплантации приведена в табл. 6.
Применительно к условиям и потребностям восстановительных операций в челюстно-лице-вой области выбор пластического материала имеет определенные особенности, состоящие в следующем.
Аутопластика
Из всех аутопластических материалов чаще всего на лицо и в полость рта пересаживают кожу, кость, хрящ, фасции, мышцы, нервы, плюс-но-фаланговые суставы. Костную ткань обычно берут из правого VI-VIII ребра или подвздошной кости. Мышечную ткань пересаживают в область лица в виде полос, выкроенных из височной мышцы на ножке; реже используют жевательную мышцу. Иногда пересаживают жировую ткань ягодицы вместе с прилежащей к ней кожей.
Для замещения обширных сквозных дефектов, возникающих после удаления местно-распрост-раненных злокачественных опухолей головы и шеи, Е. Г. Матякин, А. И. Неробеев, Р. И. Азизян (1996) с успехом применяют комбинацию арте-риализированных лоскутов с другими трансплантатами, например, кожно-мышечный лоскут с включением большой грудной мышцы и кожно-жировые лоскуты + свободная кожная пластика, дельто-пекторальный лоскут + свободная кожная пластика, эполетный лоскут + свободная кожная пластика.
Глубокие комплексные исследования Н. С. Скрипникова, В. Н. Соколова, Д. С. Авети-кова (1998) показали перспективность применения в клинике артериализированных аутотран-сплантатов из 7 донорских зон (из головы, области трапециевидной мышцы, передней и задне-боковой поверхности груди, лопаточной области, предплечья, паховой области). Этим обусловлено сформирование нового методологического подхода в изучении донорских зон, морфологического обоснования новых видов трансплантатов и методов реконструктивно-вос-становительных операций.
В частности, как указывает В. Н. Соколов (1998), пересадка кости с сохранением в ней автономного кровоснабжения позволяет одновременно решить две задачи: 1) устранить костный дефект одновременно с мягкотканным, 2) восстанови гь кость сложной формы при полном отсутствии надкостницы.
Однако операция по пересадке артериализированных костных трансплантатов с применением микрохирургической техники значительно труднее операции по пересадке бессосудистой кости, а потому должна проводиться только по строгим показаниям: а) при неблагоприятных условиях для приживления кости (состояние после облучения с высокой дозой; многочисленные предшествующие операции; рубцовые изменения в мягких тканях); б) при выраженном недостатке мягких тканей над костным дефектом;
в) при обширности дефекта нижней челюсти (две трети или вся челюсть), когда в результате утраты надкостницы процессы резорбции трансплантата могут преобладать над костеобразова-нием.
Аллопластика
Для аллопластики используют ткани, взятые у донора (кожа, хрящ, кость, зубы, нерв, сухожилие, плацента, брефоткань — материал, получаемый у женщин при абортах, измельченную до порошкообразного состояния зубную ткань эмаль, дентин, цемент). Наиболее подходящим для аллопластики материалом является хрящ, который, как бессосудистая ткань, значительно больше, чем другие ткани, противостоит действию антител, вырабатываемых организмом больного-реципиента. Пересаженный трупный хрящ хорошо приживает и сохраняет свою способность к регенерации.
Замороженный, лиофилизированный, форма-лизированный либо свежий аллохрящ используют в качестве опорной ткани при исправлении деформации и устранении дефектов носа, скуловых костей, ушных раковин, альвеолярных отростков, при лечении привычных вывихов челюстей. Хрящ иногда измельчают и вводят под кожу под давлением через иглу, надеваемую на «револьверный» шприц (А. А. Лимберг, 1959). Успешно применяется для контурной пластики лица лиофилизированный аллохрящ, который при введении под надкостницу челюсти дистрофически изменяется и замещается новообразованной костной тканью. Если же его поместить в мягкие ткани челюстно-лицевой области, он сохраняет свое морфологическое строение.
Применяется также пересадка зубов от трупа и от донора. Используют так называемые чистую (os punim) и новую кость (os novum). Чистая кость — обезжиренная, не содержащая про-
111
теинов костная ткань трупа, в которой сохранена только соединительнотканная основа (оссеин) Она достаточно прочная, не раздражает ткани, медленно рассасывается и стимулирует костеобразование Ее можно применять для замещения дефектов всей нижней челюсти или ее части
При интерламинарной остеотомии в связи с ураностафилопластикой и для заполнения костных полостей в челюстях используют аллохла-докость Для контурной пластики лица используют аутодерму, жидкие пластмассы, биологический гель, аутокость, аутохрящ и др
В ряде случаев при костно-пластических операциях успешно применяют лиофилизирован-ный или формализированный аллотрансплантат нижней челюсти, который иногда комбиниру ют с костно-губчатым веществом гребня подвздошной кости или реплантируемым участком головки нижней челюсти (А А Левенец, О В Прахина, 1979, О В. Прахина, 1989)
Сравнивая степень активности формализиро-ванных трансплантатов, депротеинизованных трансплантатов, сочетаний формализированных с деминерализованными, О 3. Топольницкий и соавт (1992) отдают предпочтение сочетанию этих трех трансплантатов, наиболее активно влияющему на костную ткань реципиента с образованием выраженной костной мозоли на 10-20-е сутки
Ксенопластика
При восстановительных операциях на челюс-тно-лицевой области ксенопластику почти не применяют Ксенохладокость можно использовать при ураностафилопластике в целях стимулирования остеогенеза Кроме того, при артроп-ластике по поводу анкилозов можно применить белочную оболочку яичка быка, склеру и роговицу животных.
Эксплантация (имплантация)
Эксплантация (имплантация) - пересадка инородных неорганических тел (металл, пластмасса, стекло, парафин и т д ). Наибольшее распространение получила эксплантопластика им-плантатами из тефлона, поролона, полиамидной нити, имплантатов из полидиметилового силолоксана, силиконового каучука, различного рода металлов, их сплавов и др
Как совершенно справедливо указывает В В. Лось (1993), широкому распространению имплантации зубов (точнее их корней) в челюстные кости способствовало, вероятно, то, что до сих пор отсутствуют надежные критерии определения тканевой совместимости импланти-руемых органов
В качестве материалов для имплантатов корней зубов применяют металлы, полимеры, керамику и углерод Металлические имплантаты могут быть напылены керамикой, окурены полимерами (тефлоном, полиуретаном, полиоле-фелином), покрыты углеродом, а иногда пропитаны аминокислотами
Металлы и их сплавы
Металлы используются чаще, чем прочие материалы На первом месте стоят титан и кобальтовые сплавы Принято считать наиболее целесообразным применение имплантатов из титана, который обладает большей, чем нержавеющая сталь, прочностью при меньшем (почти в два раза) удельном весе. Он обладает высокой коррозионной стойкостью, биологической инертностью, легко поддается механической обработ ке. Конструкции из титана сравнительно быстро обрастают костной и мышечной тканью
Хирургические высококачественные стали также применяются для изготовления различных имплантационных систем Они в большей степени, чем другие материалы, склонны к коррозии в тканях.
Имплантаты из полиметилметакрилатов (ПММА), используемые иногда в комбинации с другими материалами, легки в изготовлении, имеют малую плотность, являются термическими и электрическими изоляторами Неудовлетворительные механические свойства их могут быть изменены в положительную сторону с помощью различных добавок и удлинения полимерной цепи. Однако даже незначительное количество остаточного мономера способно вызвать отторжение импланта-та Полимеры не безразличны к метаболизму тканей, не стерилизуются обычными методами
Керамические материалы
Керамические материалы состоят из металлических и неметаллических элементов, обладают высокой коррозионной стойкостью, хорошей совместимостью с тканями Однако изготовление имплантатов из керамики технологически сложно, а низкая технологичность при индивидуальном изготовлении ограничивает их использование в чистом виде.
Карбонмые или углеродные имплантаты
Карбоновые или углеродные имплантаты чаще изготовляют из пиролитического стекловидного углерода, сапфира или графита Углеродные материалы обладают высокой степенью сходства с тканями По сравнению с металлами, углерод не коррозирует, его упругость близка к упругости естественной кости, но он более хрупок, что не позволяет использовать его для создания опор мостовидных протезов, испытывающих постоянные механические нагрузки
восстановительных и реконструктивных операций
Оперативно-технические принципы восстановительных и реконструктивных операций общеизвестны. Они заключаются в следующем:
1 ) строжайшее соблюдение правил асептики и антисептики;
2 ) тщательность анестезии, гемостаза и восполнение больших кровопотерь во время операции;
3 ) бережное отношение к пересаживаемым, перемещаемым и сшиваемым тканям, а также к тканям воспринимающего ложа;
с соблюдением одинаковых промежутков и параллелизма между накладываемыми швами,
5 ) завязывание узлов без применения чрезмерной силы во избежание нежелательного сдав-ления тканей швом;
6 ) края перемещаемых тканей должны соприкасаться без особого натяжения, чтобы не возникло нарушения крово- и лимфообращения;
7 ) при наложении непрерывного шва на края кожной раны желательно использовать суб-эпидермальные проколы иглой, между которыми должно быть одинаковое расстояние.
ГЛАВАХ
ПЛАНИРОВАНИЕ ВОССТАНОВИТЕЛЬНЫХ, РЕКОНСТРУКТИВНЫХ И КОСМЕТИЧЕСКИХ ОПЕРАЦИЙ. МЕСТНО-ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ
АНАЛИЗ ДЕФЕКТОВ ЛИЦА, ЧЕЛЮСТЕЙ, ШЕИ
Чем сложнее дефект костей лица, его мя1-ких тканей или шеи, тем более детально нужно продумать и составить план операции (по этапам). При сложных дефектах план лечения составляют так, чтобы каждый последующий этап был логическим продолжением предыдущего. Если при реализации плана некоторые этапы лечения завершаются неудачей, следует добиваться реализации основной идеи составленного плана (ликвидация дефектов носа, губ и т. д.)
План должен отвечать следующим требова ниям
1) минимальное количество зтапов операции,
2) минимальная травматичность каждого эта па,
3) минимальный срок между отдельными этапами операции;
4 ) придание голове и рукам больного после one рации наиболее удобного (физиологического) положения,
5 ) обеспечение больному (по возможности) приема пищи обычного состава и консистенции, пользуясь ложкой, вилкой, не прибегая к поильнику,
6 ) применение наименее токсичных средств для премедикации, местного обезболивания или наркоза,
7) получение предельно эффективного в фун кциональном и косметическом отношениях ближайшего и отдаленного результатов оперативного лечения,
S ) обеспечение больному безболезненности оперированной области и спокойного сна после операции
Процесс планирования состоит из выявления и анализа объемных характеристик дефекта или деформации, определения количества и качества утраченных тканей, решения вопроса о выборе донорского участка (при аутопластике) или источника другого материала (аллоткань, ксено-ткань, эксплантический материал), о способе переноса пластического материала к месту пересадки Наконец, хирург должен себе ясно представить возможные осложнения в процессе осуществле ния каждого зтапа лечения, предусмотреть необходимые меры для предупреждения этих ос ложнений и наметить их лечение.
При планировании реконструктивных и восстановительных операций в челюстно-лицевой области желательно использовать процедуру компьютерного видеографического анализа внешности пациента до и после операции. Многолетний опыт ведущих косметологических клиник мира показал, что сравнительный количественный анализ до- и послеоперационных значении основных линейно-угловых параметров лица, а также сопоставление намеченного хирургом изменения этих параметров (согласованных с желанием пациента) с реально достигнутым позволяет аргу-ментированно оценивать правильность выбора тактики хирурга и качество проведенной им операции. Это дает в руки хирурга важный объективный критерий оценки результатов его деятельности (М. Ю Максимов и соавт, 1996)
Если же хирург не располагает возможностью такого анализа внешности пациента, то для получения и анализа объемных характеристик дефекта нужно сделать фотографии больного (в анфас и профиль крупным планом), снять маску лица.
Желательно иметь схематический профильный рисунок, на котором можно было бы дорисо-
114
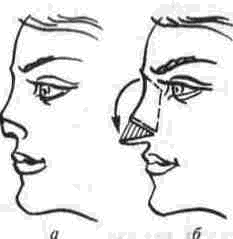
Рис. 75. Анализ дефекта мягких тканей вздернутого кверху носа:
а — профиль бального с дефектом хрящевого отдела носа;
б - произведено перемещение краев крыльев носа в нормальное положение.
вать или заштриховать (рис. 75, 76) недостающий участок лица (нос, подбородок). На больном и его маске из гипса нужно определить размеры дефекта (на разных уровнях и в разных плоскостях), пользуясь линейкой, циркулем и другими измерительными приспособлениями. Например, если в результате западения спинки носа его крылья и кончик резко вздернуты вверх, величину дефекта можно определить, опустив кончик носа (мысленно или на рисунке) до нормального положения,
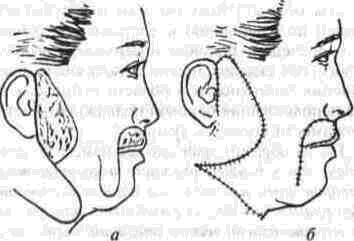
Когда сквозной дефект щеки сочетается с контрактурой или анкилозом височно-нижнечелю-стного сустава, необходимо при анализе размеров такого дефекта учитывать, что после ликвидации ограничения подвижности челюсти величина дефекта увеличится примерно вдвое. Это обстоятельство нужно учитывать при определении количества необходимого пластического материала для восстановления тканей щеки.

Рис. 76. Штриховой анализ обширного дефекта лица, включающего губы и альвеолярный отросток в области нижних фронтальных зубов, передний отдел верхней челюсти, нос и частично щеки.
окружать рубцовые ткани, плохо васкуляризи-руемые и к тому же приближенные к трансплантату натяжением.
При формировании филатовского стебля нужно, во-первых, выбирать такие участки кожи, на которых отсутствуют волосяные луковицы (особенно у юношей), так как со временем на пересаженном стебле могут появиться волосы, растущие в полость рта. Во-вторых, при переносе стебля следует предусматривать, что использование руки в качестве промежуточной посадочной площадки связано с необходимостью придания ей неудобного и неподвижного положения на 2-3 недели. Поэтому обычно используют для этой цели левую руку: если же больной левша, поступают наоборот. Размеры стебля должны соответствовать объему дефекта,
При тотальном дефекте носа и грушевидной апертуры нужно предусмотреть введение костных и хрящевых ауто- или аллотрансплантатов для создания фундамента крыльям и перегородке носа, устранение дакриоцистита, иссечение рубцов, вызвавших атрезию носовых ходов. Только после этого можно перенести ножку филатовского стебля к краю дефекта.
Если есть незначительный дефект мягких тканей носа, губы, щеки или подбородка, для пластики можно использовать окружающие ткани, а для замещения крыла носа - участок ушной раковины. Однако на это нужно получить особое согласие больного, так как в таких случаях на лице образуются новые рубцы (хотя и небольшие), а пересадка кусочка ушной раковины может закончиться гибелью трансплантата. Вообще любую операцию косметического характера необходимо обсудить с больным и результат обсуждения записать в дневник истории болезни.
При необходимости осуществления свободной пересадки кожи в полость рта следует продумать конструкцию приспособления, с помощью которого будет зафиксирована кожа в области раны. Если же кожу предполагают перенести на лицо, нужно подготовить соответствующий дерматом и взять ее без подкожно-жировой клетчатки, которая может препятствовать приживлению лоскута в полости рта.
Планируя любые операции, необходимо учитывать фактическое количество необходимых инструментов и аппаратов, в том числе и для послеоперационной механотерапии.
М. А. Губин и соавт. (1995) рекомендуют в предоперационном периоде проводить не только общеклиническое обследование больных с дефектами челюстно-лицевой области, но еще и всестороннюю оценку дефекта, в частности -кровоснабжения реципиентной зоны; компьютерную томографию; для выявления трофических нарушений - измерение рО, транскутанным полярографом и температуры пораженного уча-
115
стка — электротермометром. Состояние сосудов рекомендуют оценивать пальпаторным определением пульсации и с помощью ультразвуковой допплерографии и селективной ангиографии сонной артерии. Во время операции с применением микрохирургической техники и после нее в целях профилактики тромбоза сосудов пересаженного лоскута авторы создают умеренную гемодилюцию, применяя антиагреганты и антикоагулянты.
ВЫБОР ВРЕМЕНИ ПРОВЕДЕНИЯ И МЕТОДА МЕСТНО-ПЛАСТИЧЕСКОЙ ОПЕРАЦИИ
До Великой Отечественной войны большинство хирургов считало, что пластические вмешательства на лице можно предпринимать только после окончательного заживления травматического повреждения, т. е. после прекращения воспалительного процесса в мягких тканях и костях.
В настоящее время при первичной хирургической обработке раны широко применяется первичная пластика, которая на фоне антибактериальной терапии предупреждает развитие воспа-1ительных осложнений в ране, благоприятствует нормализации крово- и лимфообращения и создает благоприятные условия для регенерации тканей. Если хирург воздерживается от ранней пластики при огнестрельных повреждениях лица и надолго оставляет пластиночные швы, это ведет к значительным Рубцовым деформациям 1ица
Дефекты, возникшие вследствие облучения, следует устранять не ранее чем через 5-6 месяцев после повреждения тканей.
При выборе оптимального срока для осуществления пластической операции по поводу уже наступившей рубцовой деформации лица после травмы, наряду с такими факторами, как пол, возраст, профессия больного и т. д. , необходимо учитывать и особенности динамики гистологической и гистохимической структуры рубцов в области лица, а также возможность консерва-гивного лечения рубцовой деформации.
Планирование местно-пластической операции (А А. Лимберг, 1963) нужно начинать с тщательного визуального, пальпаторного и компьютерного видеографического обследования области операции для определения особенностей здоровой ткани на симметричных участках (величина и место расположения плоских и рельефных участков кожи), формы и величины патологических изменений, а также степени руб-цового укорочения пораженного участка лица, шеи или слизистой оболочки полости рта. Это дает возможность рассчитать, на сколько мил
лиметров следует удлинить поверхность тканей по направлению рубцового укорочения. Надо помнить, что после устранения главного натяжения в рубце вследствие общего увеличения подвижности появляются новые тяжи относительного укорочения в различных новых направлениях.
Тщательное обследование помогает определить запасы боковой подвижности и растяжимости тканей по отношению к направлению рубцового укорочения. Боковые поверхности выпуклых и вогнутых складок можно использовать для удлинения поверхности в области рубцового тяжа без использования боковой подвижности или растяжимости соседних тканей.
Таким образом врач сможет наметить главную задачу предстоящей операции и составить ориентировочный календарный план последовательного применения других (этапных), так как задачи местно-пластической операции часто не могут быть решены в результате одного вмешательства Например, при обширных рубцо-вых изменениях лица и шеи начинать лечение необходимо с предварительного рассечения наиболее натянутых и выступающих тяжей и их отрогов. Благодаря этому состояние измененной и смещенной кожи постепенно улучшается, а вследствие увеличения объема движений более укороченные и менее эластичные участки выявляются вновь в виде новых и иначе расположенных складок и тяжей. Когда они возникнут, то с целью выяснения необходимости и планирования новых дополнительных операций нужно поворотом головы и шеи создать возможно большее натяжение на замеченных новых участках укорочения. Таким путем удается постепенно устранить обширные рубцовые контрактуры нижней челюсти, шеи, губ.
Технические принципы и варианты местно-пластических операций
Все местно-пластические операции можно расчленить на ряд составных частей, которые А. А. Лимберг назвал простыми приемами пластики. Они разнотипны и при применении в различных соотношениях составляют законченную местно-пластическую операцию.
К простым приемам пластики с перемещением краев раны относятся: сближение или разведение их с закрыванием или раскрыванием углов; боковое перемещение (скольжение) краев раны, параллельное разведение или сближение краев раны. Используя их, можно провести ряд местно-пластических операций: закрытие дефекта круглой, ромбовидной, треугольной и другой формы.
Все варианты местно-пластических операций можно объединить в несколько основных групп:
116
1)
2)
Рис. 77. Схема устранения дефектов кожи
в области ушной раковины и на верхней
губе лоскутами на ножке по Bethmann-Zoltan:
а — линии разрезов; 6 — наложение швов
после перемешения лоскутов.
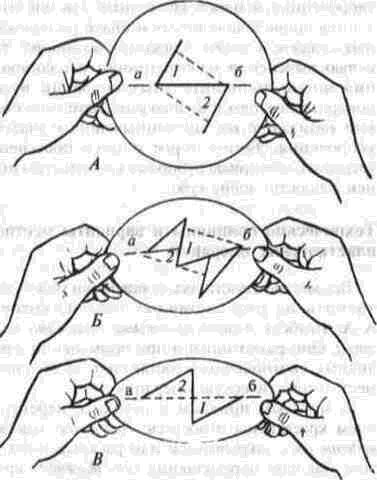
Рис. 78. Принципы Z-пластики:
А - для удлинения расстояния между
точками а и б сформированы и
отсепарованы два встречных треугольника
(1, 2); Б - встречные треугольники (1, 2) в
процессе взаимной перемены местами;
В - встречные треугольники (1,2) поменялись
местами, благодаря чему расстояние
между точками а и и увеличилось.
закрытие дефекта за счет сближения краев раны, мобилизованных путем применения дополнительных послабляющих разрезов;
3) закрытие дефекта лоскутом (слизистой оболочки или кожи) на ножке (рис. 77);
4) закрытие дефекта за счет взаимно перемещаемых (встречных) треугольных лоскутов кожи по схеме А. А. Лимберга (рис. 78). Наиболее типичным методом простого сближения краев раны является устранение ромбовидного или веретенообразного дефекта кожи. Дополнительные послабляющие разрезы, а также разрезы, производимые с целью иссечения здоровой кожи, делают в тех случаях, когда нужно закрыть большой дефект треугольной, круглой, ромбовидной, овальной или неопределенной формы местными тканями (рис. 79).
Примером пластического закрытия кожного дефекта лоскутом на ножке могут служить индийский метод закрытия дефекта носа за счет лоскута кожи на ножке, взятого со лба; восстановление щеки за счет лоскута кожи с шеи; восстановление нижней или верхней губы — за счет лоскутов на ножке, взятых со щеки. Для восстановления брови кожный лоскут на подкожной сосудистой ножке чаще всего выкраивают на виске; питающей артерией при этом является одна из ветвей височной артерии. Лоскут на ножке нередко используют для замещения дефекта верхней губы за счет участка нижней губы. Мышечный лоскут на ножке, выкраиваемый из грудин-но-ключично-сосцевидной мышцы, можно использовать для возмещения передней части резецированного или оторванного языка.
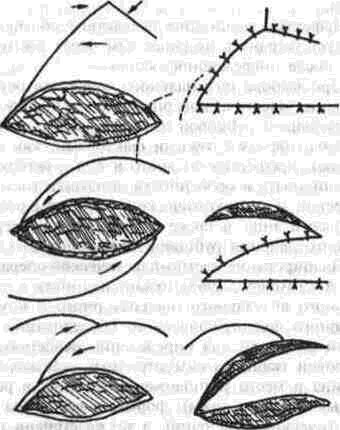
Рис. 79. Схемы закрытия дефектов кожи овальной формы по Ю. К. Шимановскому.
117
Лоскут на ножке можно выкроить не только рядом с дефектом, т. е. на лице или шее. Его можно взять на плече по типу итальянского лоскута Branca-Tagliacozzi (1597); основание такой ножки следует предохранять от инфицирования путем покрытия свободно пересаженным кожным трансплантатом либо свернув ножку в трубку и сблизив ее края швами. Операция, осуществляемая с использованием лоскута кожи с плеча (на ножке), условно не относится к числу собственно местно-пластических, так как лицо и донорская почва не расположены рядом. Лишь приблизив руку к голове и зафиксировав ее бинтом, мы как бы сближаем донорскую и реципи-ентную почвы.
Планируя использование лоскута на ножке, следует помнить, что оптимальное соотношение его ширины и длины должно быть 1:2.
Для устранения обширного сквозного дефекта губы или щеки можно применить предварительно эпидермизированный лоскут кожи по способу А. К. Тычинкиной. В этом случае под отслоенный языкообразный или мостовидный лоскут кожи подкладывают свободный дерматом-ный расщепленный лоскут кожи, водворяют его на свое место и подшивают к краям раны. В этих условиях формируется своеобразная кожная дуб-ликатура, которую через 12-14 дней, перемещая на одной или двух ножках, используют для пластики губы или щеки. Возможность применения этого метода в челюстно-лицевой хирургии обоснована О. П. Чудаковым в эксперименте и клинике (см. гл. XVI, стр. 230-231).
Сущность местно-пластических операций встречными треугольными лоскутами, или так называемой Z-пластики, состоит в следующем: по
средней продольной линии рубца или тяжа производят разрез, от каждого конца которого ведут боковые разрезы, равные по длине первому разрезу (рис. 78). Между первым разрезом и боковыми оставляют такой угол, который обеспечивает (при перемещении образующихся треугольных лоскутов) необходимое рассредоточение тканей, стянутых рубцом. В результате отсепа-ровки и взаимного перемещения двух образовавшихся треугольных лоскутов происходит удлинение тканей по линии среднего (первого) разреза. Степень достигаемого удлинения зависит от величины углов перемещаемых треугольников. По табл. 9, составленной А. А. Лимбер-гом, можно определить величины углов, чтобы получить нужное удлинение (см. с. 254).
Из двух несимметричных встречных треугольных лоскутов более мобильным является лоскут с острым углом; однако чем уже основание такого треугольного лоскута, тем меньше получится (после его перемещения) удлинение по линии срединного разреза.
При обширных рубцах, когда нельзя достичь нужного удлинения за счет одной пары встречных треугольников, прибегают к образованию двух или нескольких пар треугольных лоскутов, углы которых могут быть разными (рис. 80).
Принцип встречных треугольников применим не только для линейного перераспределения и перемещения поверхностных тканей (кожа, слизистая оболочка полости рта, рубцо-вые тяжи и перемычки), но и для закрытия их дефектов, ликвидации слюнных и других свищей на лице.
Наиболее типичным осложнением при Z-пла-стике (встречными треугольниками) на рубцо-
Рис 80. Схема удлинения кожи подподбородочной
области и передней поверхности шеи за
счет двух пар треугольных лоскутов
45' и 90', 45' и 90" (а), 1евыи (1) и правый
лоскут (2) после отсепаровки перемещены
в новое положение (б)

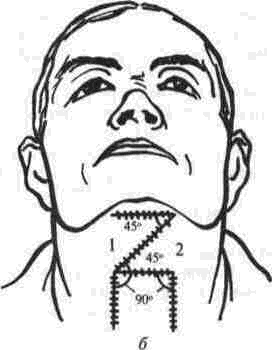
118
во-измененнои коже является краевой некроз вершины лоскутов, задерживающий заживление раны и несколько снижающий косметический зффект операции, однако функциональный эффект остается хорошим, так как необходимое удлинение расстояния между рассредоточиваемыми точками происходит в основном за счет перемещения оснований встречных лоскутов
Как показывают клинико-эксперименталь-ные исследования в нашей клинике (Л Ф По-зняк, 1964), при операциях на лице и в полости рта особое внимание необходимо уделять выбору шовного материала, т к. от этого во многом зависит косметический и функциональный исход операций в челюстно-лицевой об
ласти, мы предпочитаем, в частности, синтетические нити для швов как на коже, так и на слизистой оболочке полости рта. Следует учитывать, что соединение краев кожной раны на лице с помощью сфокусированного излучения СО.-лазера малой мощности также оптимизирует течение раневого процесса' уменьшается нейтрофильная инфильтрация, активизируется пролиферативная фаза воспаления, отсутствует реакция на инородное тело (которым является традиционно применяемый шовный материал), а сам процесс лазерного соединения краев раны является бесконтактным, стерильным, бескровным, атравматичным (С Я Меркулов и соавт , 1992)
ГЛАВАХ!
МЕТОДИЧЕСКИЕ И БИОЛОГИЧЕСКИЕ ОСНОВЫ ОПЕРАЦИЙ С ПРИМЕНЕНИЕМ КРУГЛОГО СТЕБЛЯ ФИЛАТОВА
Показания к применению круглого стебля В. П. Филатова
Показания к применению круглого стебля В. П. Филатова в хирургии челюстно-лицевой области, полости рта и шеи следующие:
1 ) обширные сквозные дефекты мягких тканей лица (как кожи, так и слизистой оболочки полости рта);
2) обширные несквозные раневые поверхности, образующиеся на лице и шее после иссечения больших по площади и глубоких рубцов или сосудистых опухолей;
3 ) значительные по размерам дефекты твердого неба, закрыть которые местными тканями невозможно (пластика по методу В. И. Зауса-ева и др.);
