
- •Раздел I
- •Глава 1 Газообменная и негазообменные функции легких
- •Глава 2
- •Глава 3 Физиологические критерии транспорта кислорода
- •Раздел II
- •Глава 4 Клинические формы острой дыхательной недостаточности
- •Глава 5 Элементы респираторной терапии
- •5.1. Оксигенотерапия
- •5.2. Бронходилататоры
- •5.3. Антиоксиданты и антигипоксанты
- •5.4. Аэрозольная терапия
- •5.6. Стимуляторы дыхания
- •Глава 6 Респираторная поддержка
- •6.1. Физиологические аспекты ивл
- •6.2. Показания к ивл
- •6.3. Методы отмены ивл
- •6.4. Уход за больным во время ивл
- •6.5. Осложнения ивл
- •Глава 7 Механическая вентиляция легких
- •7.1. Режимы механической ив л
- •Глава 8 Респираторный мониторинг
- •8.1. Инвазивные методы оценки газообмена
- •8.2. Неинвазивный мониторинг газов крови
- •Глава 9 Острая обструкция дыхательных путей
- •9.1. Обструкция верхних дыхательных путей
- •9.2. Обструкция нижних дыхательных путей
- •9.3. Синдром Мендельсона
- •Глава 10 Астматический статус
- •Глава 11
- •Глава 12 Нозокомиальная пневмония
- •Глава 13 Респираторный дистресс-синдром взрослых
- •Глава 14
- •14.1. Неинвазивные методы восстановления проходимости дыхательных путей
- •14.2. Инвазивные методы восстановления проходимости дыхательных путей
- •14.3. Методы профилактики легочных осложнений
- •Раздел III
- •Глава 15 Острая сердечная недостаточность
- •15.1. Левожелудочковая недостаточность
- •15.2. Диастолическая дисфункция
- •15.3. Правожелудочковая недостаточность
- •15.4. Острый инфаркт миокарда
- •15.5. Кардиогенные причины внезапной смерти
- •Глава 16 Инвазивный мониторинг центральной гемодинамики
- •16.1. Катетеризация легочной артерии
- •16.2. Теория и практика заклинивания легочной артерии
- •16.3. Измерение сердечного выброса
- •16.4. Гемодинамический профиль
- •16.5. Клиническая интерпретация гемодинамического профиля
- •16.6. Осложнения катетеризации легочной артерии
- •Глава 17 Неинвазивный мониторинг центральной гемодинамики
- •17.1. Клинические аспекты неинвазивного гемодинамического мониторинга
- •Глава 18 Применение инотропных и вазоактивных препаратов
- •18.1. Фармакотерапия гемодинамических нарушений
- •18.2. Препараты с положительным инотропным действием
- •18.3. Вазодилататоры
- •18.4. Другие препараты, применяемые для лечения шока и сердечной недостаточности
- •Глава 19
- •19.1. Кардиоверсия
- •19.2. Электрическая стимуляция сердца
- •19.3. Некоторые препараты, применяемые при аритмиях
- •Глава 20 Отек легких
- •20.1. Кардиогенный отек легких
- •5. Применение препаратов положительного инотропного действия.
- •20.2. Отек легких при изменениях код
- •20.3. Отек легких при повышенной проницаемости сосудистой стенки
- •Глава 21 Тромбоэмболия легочной артерии
- •Глава 22 Гипертонический криз
- •22.1. Лекарственная терапия гипертонического криза
- •Глава 23
- •23.1. Анатомо-топографические основы сердечно-сосудистой системы
- •23.2. Методы инвазивных манипуляций
- •Раздел IV
- •Глава 24 Кардиогенный шок
- •Глава 25 Гиповолемический шок
- •Глава 26 Анафилактический шок
- •Раздел V
- •Глава 27
- •Глава 28 Интенсивная терапия септического синдрома
- •Глава 29 Септический шок
- •Раздел VI
- •Глава 30 Водно-электролитное равновесие
- •30.1. Водный баланс организма
- •30.2. Водные разделы организма
- •30.3. Осмолярность и код
- •30.4. Почечная регуляция водно-электролитного равновесия
- •30.5. Основная роль ионов
- •Глава 31 Дисбаланс жидкости и электролитов
- •31.1. Клинические и лабораторные признаки нарушений баланса воды и электролитов
- •31.2. Виды нарушений баланса воды и электролитов
- •31.3. Нарушение осмолярности (гипо- и гиперосмолярные состояния)
- •31.4. Нарушения код плазмы
- •31.5. Нарушения баланса электролитов
- •Глава 32 Кислотно-основное состояние
- •32.1. Буферные системы
- •Глава 33 Нарушения кислотно-основного состояния
- •33.1. Острый дыхательный ацидоз
- •33.2. Хронический дыхательный ацидоз
- •33.3. Острый дыхательный алкалоз
- •33.4. Хронический дыхательный ал! алоз
- •33.6. Лактат-ацидоз
- •33.8. Алкогольный кетоацидоз
- •33.9. Метаболический алкалоз
- •Глава 34 Острая почечная недостаточность
- •Глава 35
- •36.1. Базисная инфузионная терапия
- •36.2. Корригирующая инфузионная терапия
- •36.3. Пути введения инфузионных растворов
- •36.4. Интенсивная терапия осмолярных и объемных нарушений
- •36.5. Корригирующая терапия при метаболическом алкалозе
- •36.6. Корригирующая терапия при метаболическом ацидозе
- •36.7. Особенности инфузионной терапии у лиц пожилого возраста и больных с сопутствующими сердечно - сосудистыми заболеваниями
- •36.8. Осложнения инфузионной терапии
- •Глава 37 Инфузионные среды
- •37.1.1. Гетерогенные коллоидные растворы
- •37.1.2. Аутогенные коллоидные растворы
- •3 7.2.1. Замещающие растворы
- •37.6. Кровезаменители
- •Раздел VIII
- •Глава 38 Энтералыюе питание
- •38.1. Стандартизированные полимерные диеты
- •38.2. Энтеральное питание в предоперационном периоде
- •38.3. Энтеральное питание в послеоперационном периоде
- •38.4. Энтеральное питание у различных контингентов больных
- •Глава 39 Парентеральное питание
- •39.1. Энергетический баланс
- •39.2. Азотистый баланс
- •39.3. Потребность организма в белке
- •39.4. Источники энергии
- •39.5. Источники аминного азота. Аминокислотные смеси и белковые гидролизаты
- •39.6. Рациональные программы парентерального питания
- •39.7. Метаболические осложнения парентерального питания
- •Раздел IX
- •Глава 40
- •40.1. Предоперационный период
- •40.2. Операционный период (управление жидкостным балансом)
- •40.3. Послеоперационный период
- •40.4. Особенности инфузионной терапии при некоторых хирургических заболеваниях
- •40.4.1. Перитонит
- •40.4.2. Острый панкреатит
- •40.4.3. Кишечная непроходимость
- •Глава 41
- •41.1. Противомикробные средства для системного использования
- •41.2. Эмпирическая антибактериальная терапия
- •41.3. Этиотропная антибактериальная терапия
- •41.4. Селективная деконтаминация желудочно-кишечного тракта
- •41.5. Грибковая инфекция
- •Глава 42
- •42.1. Респираторные осложнения
- •42.2. Расстройства кровообращения
- •42.3. Взаимосвязь гемодинамических и респираторных нарушений
- •Глава 43 Послеоперационное обезболивание
- •43.1. Наркотические,
- •43.2. Неопиоидные анальгетики
- •43.3. Местные анестетики
- •43.4. Варианты
- •43.5. Принцип превентивной и непрерывной терапии боли в хирургии
- •Раздел X
- •Глава 44 Обморок. Делирий. Кома
- •44.1. Обморок
- •44.2. Эпилептические припадки
- •44.3. Спутанность сознания и делирий
- •44.4. Коматозные состояния
- •44.5. Алгоритм реанимационных мероприятий
- •44.6. Общая стратегия защиты головного мозга [по Фитч в., 1995]
- •Глава 45 Боль. Болевой синдром. Психологический стресс
- •45.1. Принципы обезболивающей терапии
- •II. Дифференцировка типа боли и выбор обезболивающей терапии
- •45.2. Психологический и эмоциональный стрессы
- •Глава 46
- •Раздел XI
- •Глава 47
- •47.1. Остановка кровообращения
- •47.2.1. Обеспечение проходимости дыхательных путей
- •47.2.4. Контроль за эффективностью сердечно-легочной реанимации
- •Глава 48 Остановка сердца в отделении интенсивной терапии
- •48.1. Фибрилляция желудочков
- •48.2. Желудочковая тахикардия
- •48.3. Асистолия
- •48.4. Электромеханическая диссоциация
- •48.5. Брадиаритмии
- •48.6. Медикаментозная терапия
- •48.7. Кислородотерапия во время сердечно-легочной реанимации
- •48.8. Электрическая дефибрилляция
- •48.9. Оживление с помощью прямого массажа сердца
- •48.10. Другие методы сердечно-легочной реанимации
- •48.11. Постреанимационный период
Глава 23
Анатомо-топографические основы сердечно-сосудистой системы и методы инвазивных манипуляций
Обязательным условием современного интенсивного лечения больных является внутривенное введение быстродействующих лекарственных веществ и инфузионных растворов. Врачи в своей практике широко используют для этого как периферические, так и центральные вены. Нередко прибегают к пункции артерий и катетеризации аорты, внутрисердечным введениям лекарственных препаратов. Для выбора наиболее оптимального метода при лечении больных, находящихся в тяжелом состоянии (и в терминальной стадии), необходимы знания анатомо-топографического расположения сосудов и сердца, основ пункции и техники катетеризации вен и артерий.
23.1. Анатомо-топографические основы сердечно-сосудистой системы
Сосуды: вены и артерии. Поверхностные вены развиты на тыле кисти сильнее, чем на ладонной поверхности. Наибольшее значение имеет система медиальной и латеральной подкожных вен руки. Обе указанные вены начинаются от венозных сплетений кисти и сообщаются между собой. Медиальная подкожная вена проходит по внутренней поверхности верхней конечности, а латеральная — по наружной. Могут наблюдаться различные варианты их анатомического расположения (рис. 23.1).
Медиальная подкожная вена руки (v. basilica) является непосредственным продолжением IV тыльной пястной вены (рис. 23.2). Она начинается на тыле кисти и направляется вверх по тыльной поверхности предплечья, затем постепенно переходит на его ладонную поверхность, по медиальному краю которого достигает локтевого сгиба. Нередко на предплечье медиальная подкожная вена представлена в виде двух ветвей. В локтевом сгибе вена принимает промежуточную вену локтя. Увеличившись в

Рис. 23.1. Варианты расположения подкожных вен верхней конечности (а, б, в).
1 — медиальная подкожная вена; 2 — латеральная подкожная вена; 3 — промежуточная вена локтя.
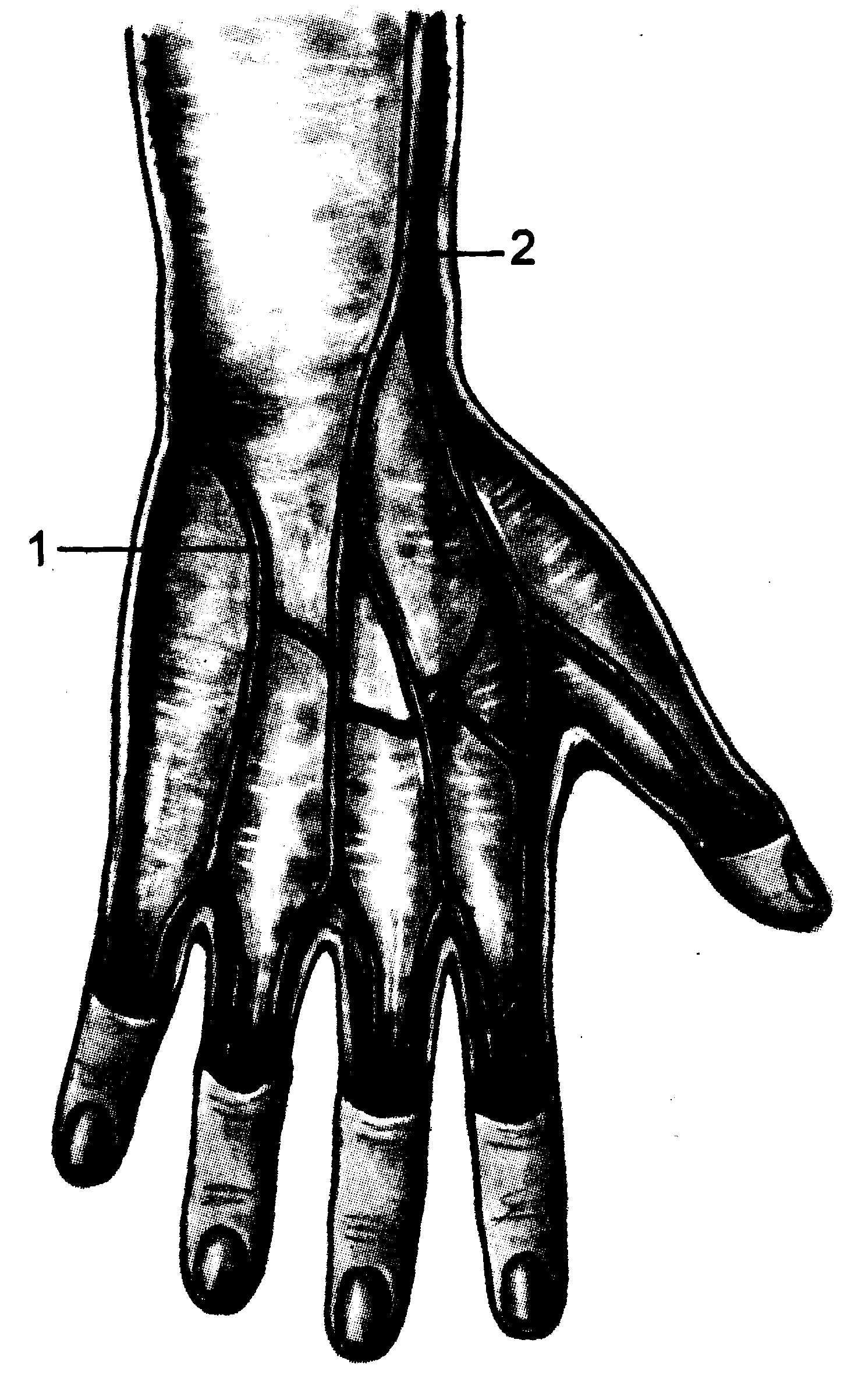
Рис. 23.2. Начало подкожных вен верхней конечности.
1 — медиальной, 2 — латеральной.
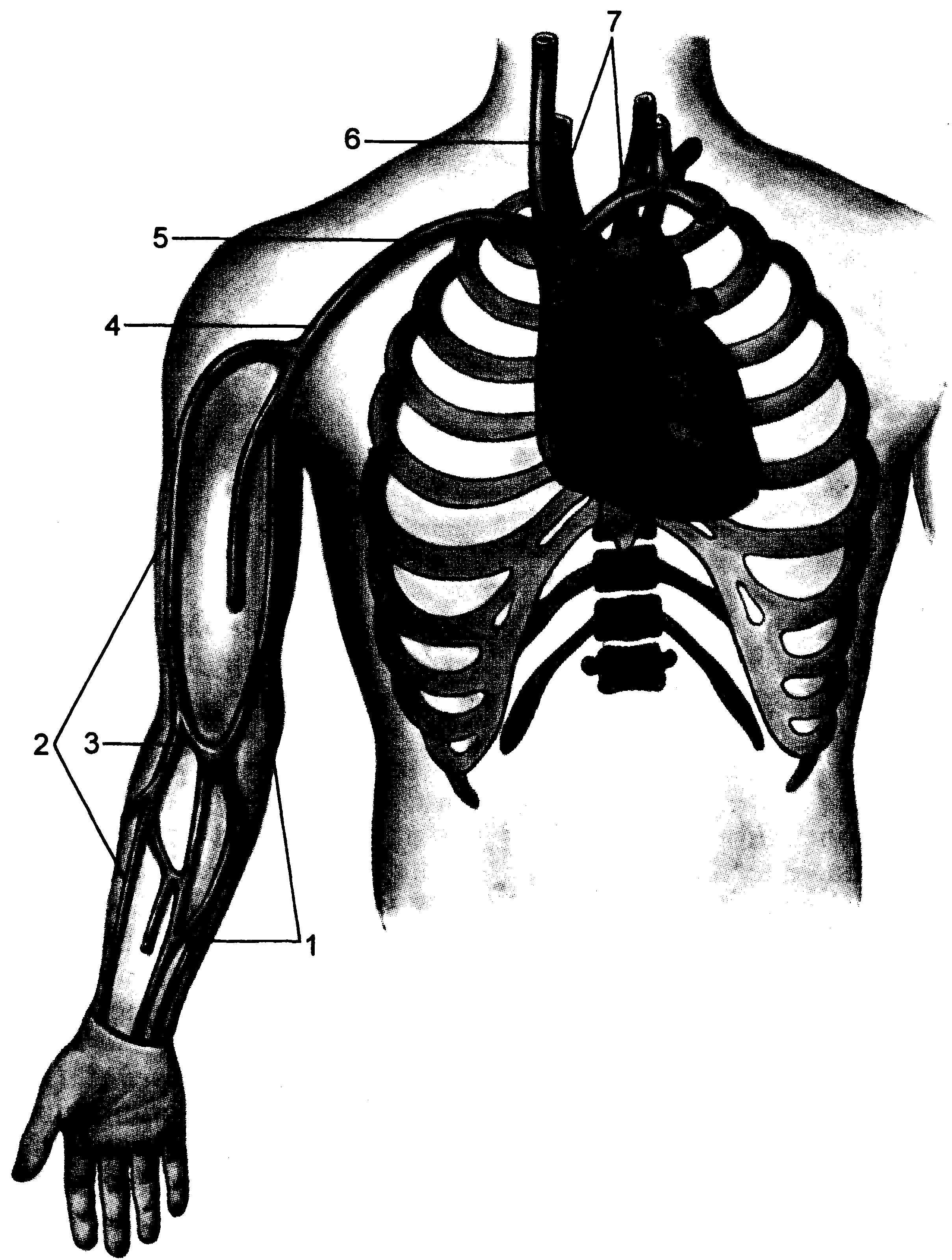
Рис. 23.3. Система поверхностных вен верхней конечности.
1 — медиальная подкожная вена; 2 — латеральная подкожная вена; 3 — промежуточная вена локтя; 4 — подмышечная вена; 5 — подключичная вена; 6 — внутренняя яремная вена; 7 — плечеголовная вена.
калибре, медиальная подкожная вена проходит вдоль медиального края двуглавой мышцы плеча примерно до середины верхней части плеча (рис. 23.3), где проникает под фасцию плеча. Далее вена продолжается вдоль медиального края плечевой артерии и, достигнув подмышечной области, становится подмышечной веной. В отличие от латеральной подкожной вены руки
медиальная не имеет резких изгибов, клапанов и поэтому может быть использована для установки центрального венозного катетера [Роузен M. и др., 1986].
Латеральная подкожная вена руки (v. cephalica) является непосредственным продолжением первой тыльной пястной вены (рис. 23.4), которая, перейдя на предплечье, становится латеральной подкожной
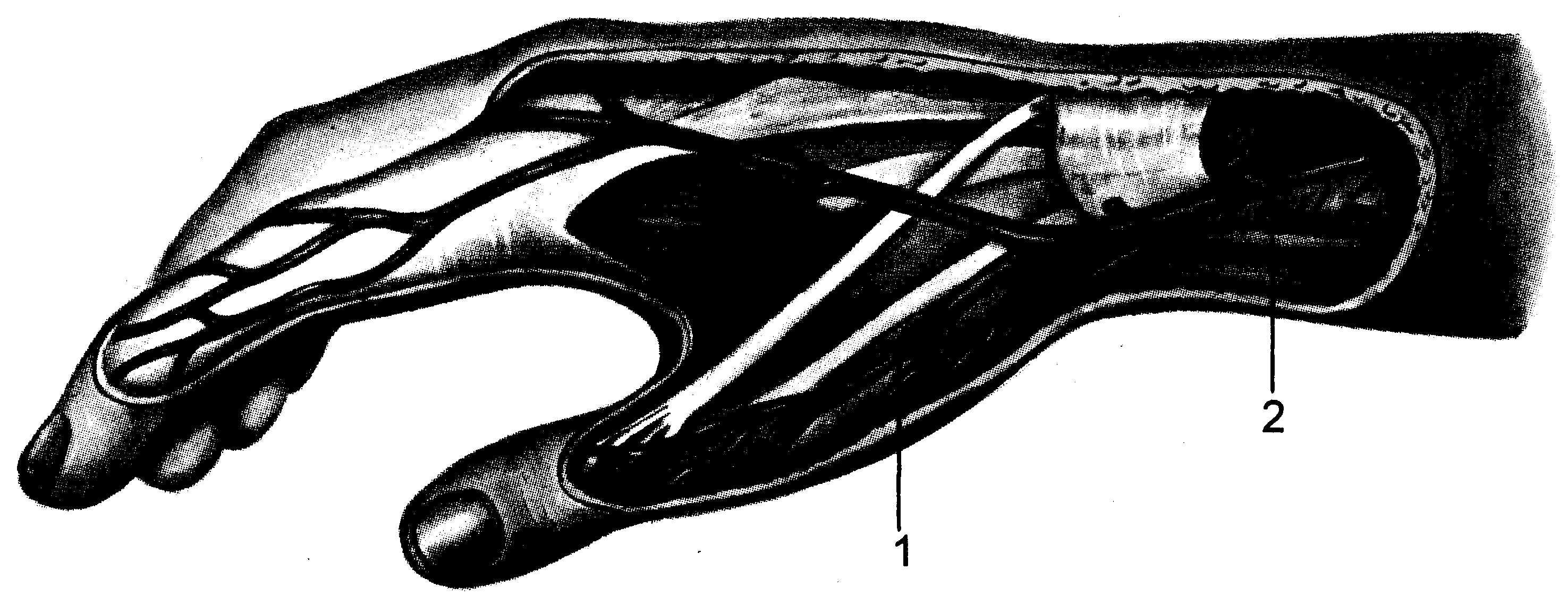
Рис. 23.4. Начало латеральной подкожной вены руки. 1 — дорсальная пястная вена; 2 — латеральная подкожная вена.
веной руки. Направляясь вверх, она огибает лучезапястный сустав и следует сначала по латеральной части предплечья. На границе нижней и средней трети предплечья она переходит на его переднюю (ладонную) поверхность, достигая локтевого сгиба. Здесь эта вена соединяется с медиальной подкожной веной руки через промежуточную вену локтя. Затем вена переходит на плечо и вдоль латеральной поверхности двуглавой мышцы плеча направляется вверх к нижней границе большой грудной мышцы. Здесь она круто поворачивает вглубь, прободает ключично-гру-динную фасцию, проходит снизу от ключицы и впадает в подмышечную вену, образуя в этом месте почти прямой угол, что является препятствием к введению центрального венозного катетера. Могут быть также анатомические варианты. Латеральная подкожная вена руки может впадать не в подмышечную, а в наружную яремную вену или делиться на вены меньшего диаметра. Одна из вен может впадать в наружную яремную, а другая в подмышечную вену. Около места впадения, как правило, имеются клапаны, затрудняющие проведение катетера.
Промежуточная вена локтя (v. intermedia cubiti) начинается от лате-
ральной подкожной вены руки в верхней трети предплечья, направляется снизу вверх и медиально, косо пересекает локтевую ямку и над локтевым сгибом впадает в медиальную подкожную вену руки. Иногда промежуточная вена локтя имеет не один, а два или три ствола. В нее впадают подкожные вены передней поверхности предплечья, иногда непостоянно встречающаяся срединная вена предплечья (см. рис. 23.3).
Подмышечная вена (v. axillaris) располагается в подмышечной области кпереди от одноименной артерии. От нижнего края малой грудной мышцы она поднимается вверх до верхней части подмышечной области и на уровне нижней границы I ребра переходит в подключичную вену. В этой же области в нее впадает латеральная подкожная вена. Подмышечная вена является главным коллектором венозной крови от глубоких и поверхностных вен руки. Для пункции подмышечной вены наиболее удобна ее дисталь-ная, поверхностно расположенная часть.
Подключичная вена (v. subclavia) является непосредственным продолжением подмышечной вены. Она начинается на нижней поверхности I ребра, располагается на его передней поверхности и, переходя
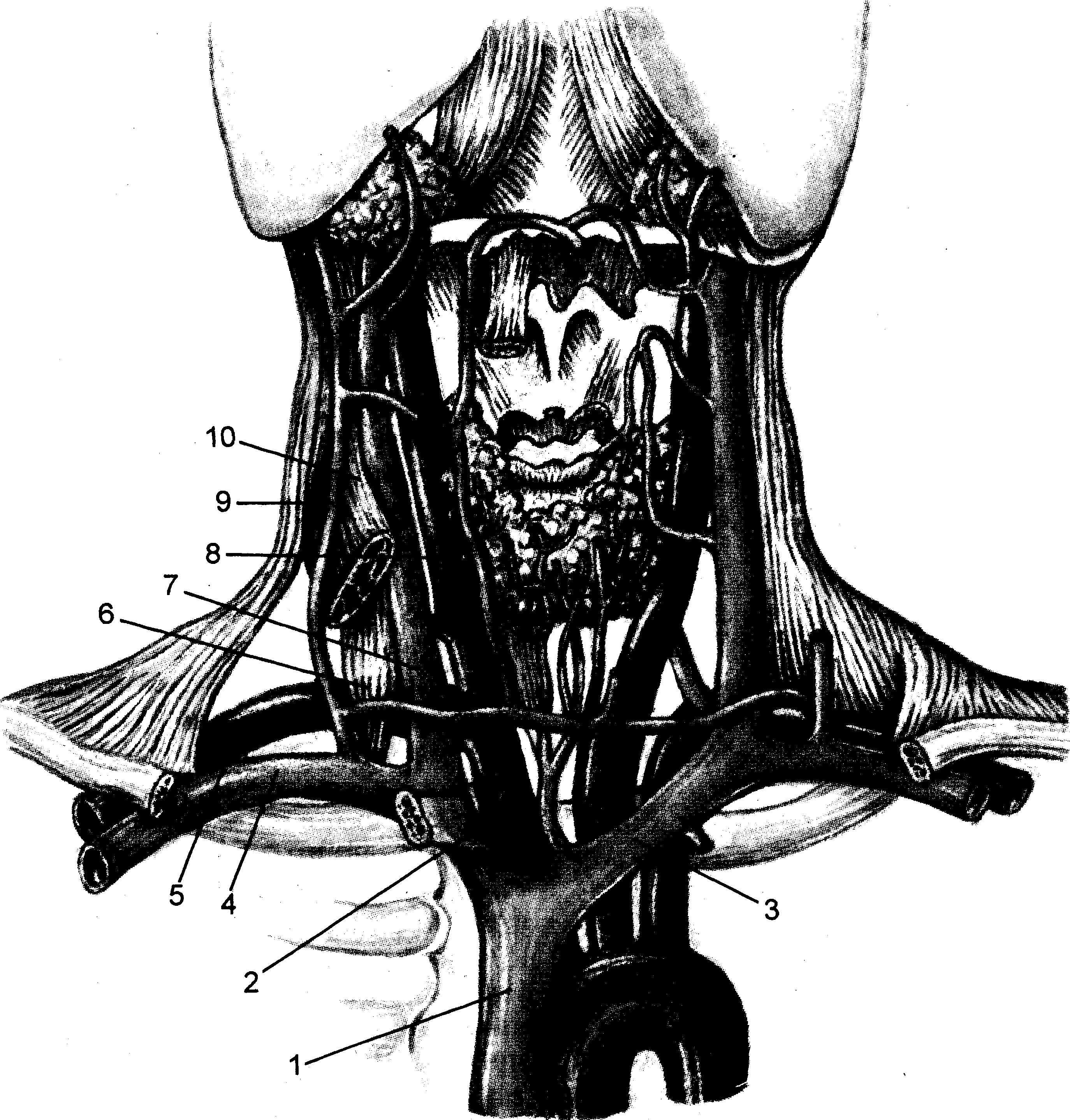
Рис. 23.5. Топография магистральных кровеносных сосудов подключичной области и шеи.
1 — верхняя полая вена; 2 — правая плечеголовная вена; 3 — левая племеголовная вена; 4 — подключичная вена; 5 —-^юдключичная артерия; 6 — передняя лестничная мышца; 7 — внутренняя яремная вена; 8 — общая сонная артерия; 9 — наружная яремная вена; IO — грудино-ключично-сосцевидная мышца.
на верхний край ребра, отклоняется кнутри, вниз и немного кпереди (рис. 23.5). Располагаясь в пред-лестничном пространстве (spatium antescalenum), впереди прикрепления передней лестничной мышцы к I ребру, подключичная вена входит в грудную полость, где позади гру-дино-ключичного сочленения соединяется с внутренней яремной веной, образуя с ней плечеголовную вену (v. brachiocephalica). Место
слияния подключичной вены с внутренней яремной носит название левого или правого венозного угла. На всем протяжении подключичная вена спереди прикрыта ключицей. В ней не бывает ни клапанов, ни склеротических изменений. Направление ее напоминает дугу, наивысшая часть которой расположена на середине ключицы, где вена поднимается до ее верхней границы.
На всем протяжении вену сопровождает подключичная артерия. Латеральная ее часть расположена кзади и кверху от вены. Артерия и вена вместе пересекают верхнюю границу I ребра. Медиальная часть артерии лежит кзади от подключичной вены и отделена от нее волокнами передней лестничной мышцы. Позади артерии располагается купол плевры, возвышающийся над грудинным концом ключицы.
Врач, производящий катетеризацию подключичной вены, должен помнить об опасности ранения не только купола плевры, но и грудного протока, идущего слева над верхушкой легкого и впадающего в левый венозный угол.
Сзади подключичной вены расположен диафрагмальный нерв, пересекающий вену в вертикальном направлении.
Подключичная вена имеет большой диаметр (15—25 мм у взрослых) и легко пунктируется из надключичного или подключичного доступа. Большинство врачей отдают предпочтение катетеризации подключичной вены из подключичного доступа. При подключичном доступе лучше используются анатомические ориентиры, поэтому он зарекомендовал себя как наиболее безопасный. Поскольку эта вена не спадается при пункции и во время вдоха в ней создается отрицательное давление, обязательным условием является профилактика воздушной эмболии.
Внутренняя яремная вена (v. jugu-laris interna) — крупная вена, которая, как и подключичная, может быть использована для введения короткого или центрального венозного катетера. Ветви ее делятся на внутри- и внечерепные. Начавшись в яремном отверстии черепа, в котором она имеет расширение, внутренняя яремная вена спускается вниз и позади грудино-ключичного сочленения сливается с подключичной веной, образуя плечеголовную
вену. У места расположения клапана, на 1 см выше ключицы, эта вена, как и в начальном отделе, имеет расширение.
На шее внутренняя яремная вена располагается вместе с сонной артерией и блуждающим нервом в одном соединительнотканном влагалище, вначале позади, а затем ла-терально и несколько кпереди от внутренней сонной артерии. Далее вниз вена идет латерально от общей сонной артерии. Блуждающий нерв находится между ними и кзади. Весь сосудисто-нервный пучок располагается на глубоких мышцах шеи. На своем пути в области шеи внутренняя яремная вена прикрыта груди-но-ключично-сосцевидной мышцей. Нижняя часть вены расположена между ножками грудинной и ключичной головок этой мышцы и прижата фасцией к задней поверхности мышцы. Позади вены, у основания шеи, находятся подключичная артерия с ее ветвями, диафрагмальный и блуждающий нервы, купол плевры. В левый венозный угол впадает грудной, а в правый — лимфатический (правый грудной) проток. Вена обладает способностью к значительному изменению своего внутреннего объема в зависимости от притока крови. Обе пле-чеголовные вены образуют верхнюю полую вену.
Анатомические ориентиры не всегда различимы. У тучных больных с короткой шеей может быть не видна грудино-ключично-сосцевид-ная мышца. В этом случае рекомендуется пальпация других, более различимых образований — щитовидного хряща, сонной артерии [Роу-зен M. и др., 1986].
Наружная яремная вена (v. jugu-laris externa) имеет значительно меньший диаметр, чем внутренняя, и ее канюляция производится относительно редко. Вена может быть использована для введения катетера, как у взрослых, так и у детей, поскольку ввиду ее поверхностного
расположения риск травматических осложнений меньше, чем при пункции глубоких вен шеи.
Начавшись позади ушной раковины, из области заднечелюстной ямки, наружная яремная вена, покрытая подкожной мышцей шеи (т. platysma), спускается, пересекая наискось снаружи грудино-ключично-сосцевидную мышцу. Достигнув ее заднего края, эта вена в подключичной области впадает в подключичную вену, нередко общим стволом с передней яремной веной. Она имеет непостоянную ширину и клапаны в области ее слияния с подключичной веной.
Бедренная вена (v. femoralis) — основная вена, через которую осуществляется отток из глубоких и поверхностных вен нижней конечности (рис. 23.6). В бедренном треугольнике бедренная вена расположена медиальнее бедренной артерии и в таком положении проходит под паховой связкой, где переходит в подвздошную вену. Бедренный канал расположен медиальнее вены. Большая подкожная вена ноги (ν. saphena magna) впадает в бедренную вену спереди, ниже паховой связки. Латеральнее бедренной артерии, в бедренном треугольнике, расположен бедренный нерв. Бедренная вена прикрыта поверхностной и глубокой фасцией бедра. В этих слоях расположены поверхностные ветви бедренной артерии и верхняя часть большой подкожной вены ноги, лимфатические узлы и различные поверхностные нервы.
Катетеризация и даже пункция бедренной вены нередко сопровождаются тяжелыми осложнениями (тромбоз бедренной и подвздошной вен, тромбофлебит, эмболия легочной артерии) [Роузен M. и др., 1986].
Количество осложнений, связанных с пункцией и катетеризацией бедренной артерии, также велико. К факторам риска относят общие заболевания (гипертоническая болезнь, атеросклероз), локальные не-
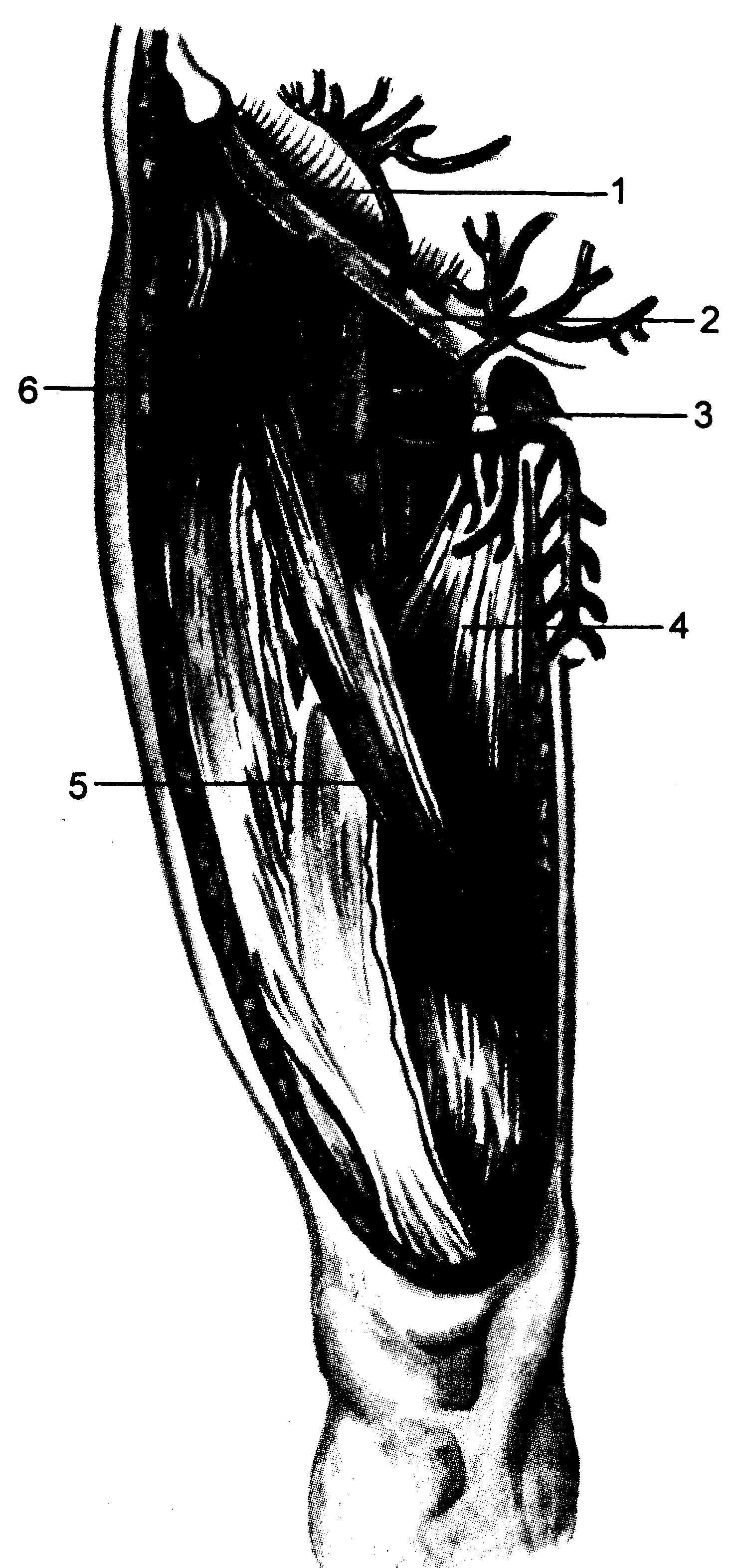
Рис. 23.6. Топографическое соотношение сосудов и нервов в бедренном треугольнике.
1 — паховая связка; 2 — бедренная артерия; 3 — бедренная вена; 4 — тонкая мышца; 5 — портняжная мышца; 6 — бедренный нерв.
выявленные заболевания (аневризма, атеросклеротические бляшки) и применение антикоагулянтов. Бедренную артерию следует пунктировать только в крайних случаях. Наиболее безопасна пункция лучевой артерии (рис. 23.7).
Сердце (cor) — мышечный полый орган, имеющий форму усеченного
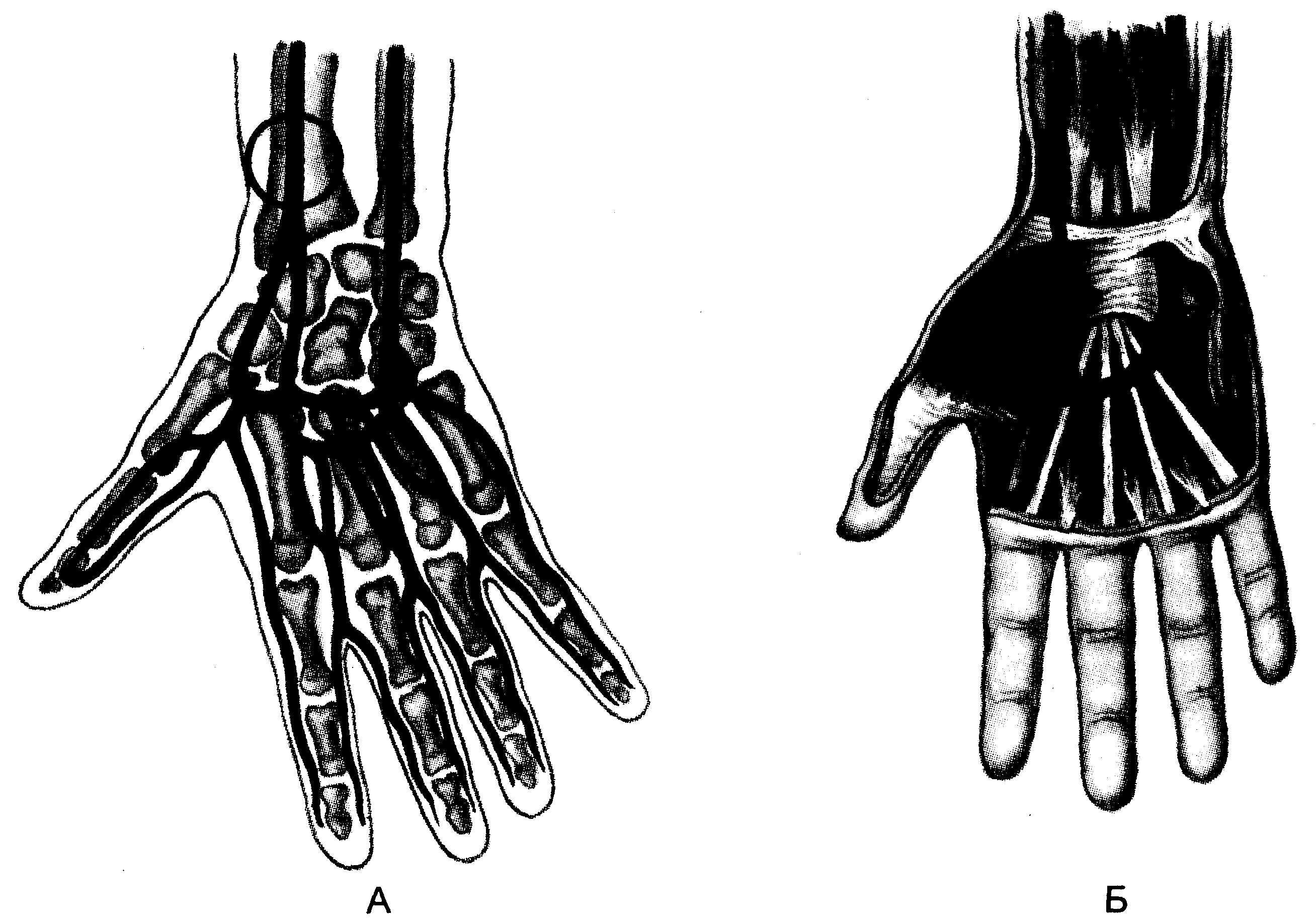
Рис. 23.7. Артерии предплечья и кисти.
А — ладонная поверхность; Б — тыльная поверхность. Кружком обозначено место пункции лучевой артерии.
конуса. Состоит из четырех камер: правого и левого предсердий, правого и левого желудочков. Венозная кровь поступает в правое предсердие из верхней и нижней полых вен, а затем через правое предсердно-же-лудочковое отверстие (трехстворчатый клапан) в правый желудочек. Через клапан легочной артерии кровь попадает в легочный ствол, откуда по легочным артериям направляется в правое и левое легкое. Пройдя капиллярную сеть легких, кровь насыщается кислородом и становится артериальной. По четырем легочным венам она направляется в левое предсердие. Через левое предсердно-желудочковое отверстие (митральный клапан) кровь поступает в левый желудочек, через отверстие аорты (аортальные клапаны) идет в аорту и разносится по всему телу. Отдав тканям кислород и поглотив углекислоту, кровь становится венозной. Капилляры вновь соединяются между собой, образуя вены, которые собираются
в два крупных ствола — верхнюю и нижнюю полые вены. Этот замкнутый круг называется общим кругом кровообращения, в котором различают малый круг (от правого желудочка до левого предсердия) и большой (от левого желудочка до правого предсердия) [Синельников P. Д., Синельников Я. Р., 1996].
Правая часть сердца лежит в основном в передней части тела, левая — в задней. Вертикальная ось сердца наклонена под углом 40° к горизонтальной плоскости в положении человека стоя, так что предсердие находится больше сзади, чем над желудочком [МКРЗ, 1977].
Сердце расположено в основном за грудиной (рис. 23.8). Границей его верхушки является точка, расположенная в пятом межреберье, на 1,5—2 см внутри от левой срединно-ключичной линии. Нижняя граница сердца расположена на уровне нижнего края тела грудины.
Тоны митрального клапана выслушиваются над верхушкой сердца,
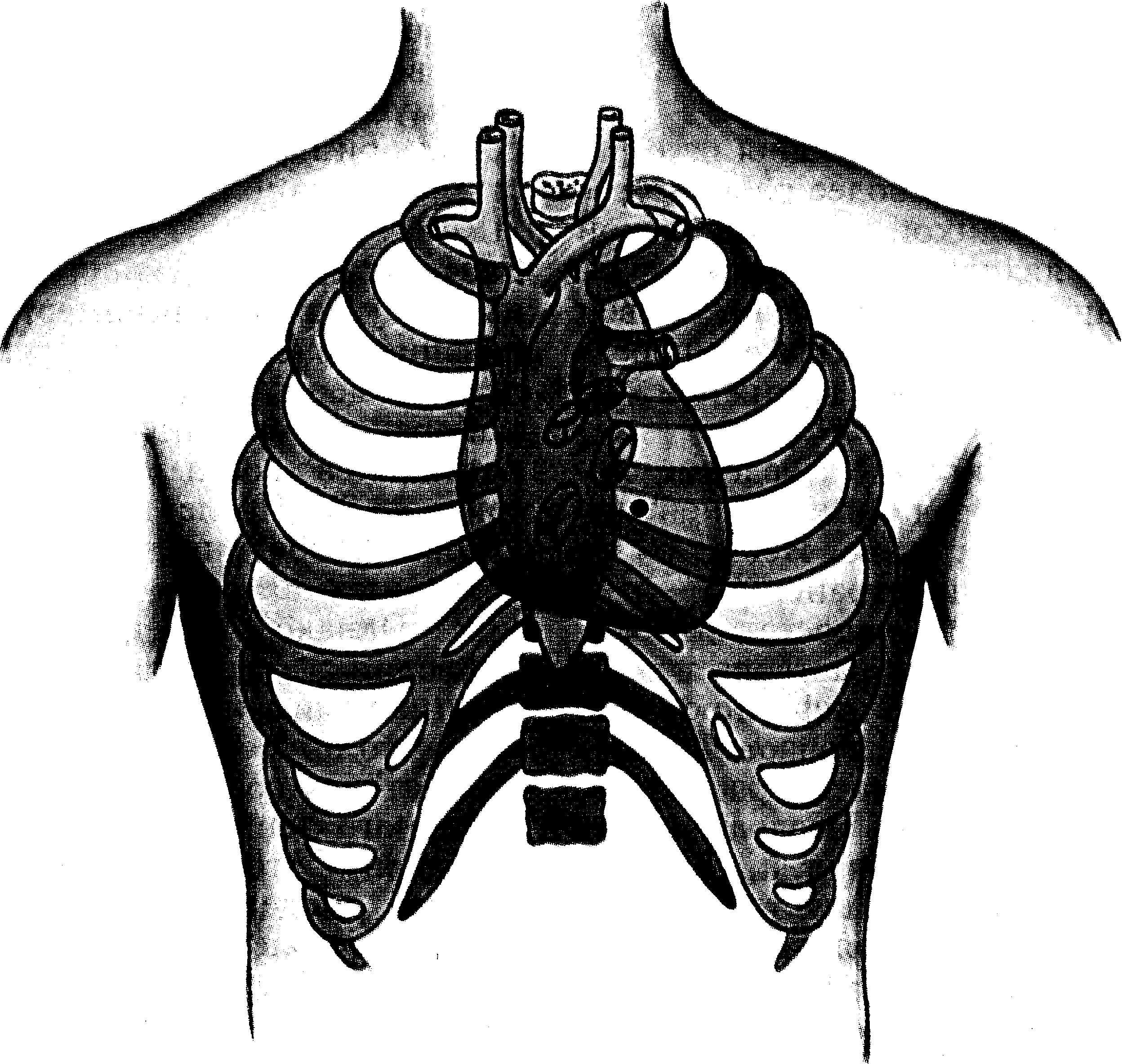
Рис. 23.8. Проекция сердца, его клапанов и магистральных сосудов на переднюю грудную стенку.
а аортального (в силу лучшей проводимости) — справа от грудины во втором межреберье. Тоны трехстворчатого клапана выслушиваются на уровне V-VI реберного хряща справа от грудины. Тоны клапанов легочного ствола выслушиваются во втором межреберном промежутке слева от края грудины.
У детей и молодых людей смещае-мость грудины очень велика, в то время как у пожилых людей она может быть резко ограничена. При деформациях грудины сердце не может быть эффективно прижато к грудным позвонкам. Если сердце смещено со своего анатомического срединного положения между грудиной и позвонками, то непрямой массаж его противопоказан.
Деформации позвоночника (лордоз, кифоз и сколиоз) также могут
быть помехой проведению непрямого массажа сердца. У больных с эмфизематозной и бочкообразной грудной клеткой потеря ее эластичности служит противопоказанием к непрямому массажу сердца. В таких случаях показан прямой массаж [Стивенсон X. E., 1980].
Уровень правого предсердия, необходимый для измерения ЦВД, соответствует точке, находящейся на 3/5 сагиттального диаметра грудной клетки выше горизонтальной плоскости, на которой расположен больной.
В полостях сердца у мужчин содержится примерно 500 мл крови, у женщин — 350 мл. У мужчин примерно 1000 мл крови находится в артериальной системе, 3200 мл в венозной и 500 мл в легочной [МКРЗ, 1977].
