
- •Раздел I
- •Глава 1 Газообменная и негазообменные функции легких
- •Глава 2
- •Глава 3 Физиологические критерии транспорта кислорода
- •Раздел II
- •Глава 4 Клинические формы острой дыхательной недостаточности
- •Глава 5 Элементы респираторной терапии
- •5.1. Оксигенотерапия
- •5.2. Бронходилататоры
- •5.3. Антиоксиданты и антигипоксанты
- •5.4. Аэрозольная терапия
- •5.6. Стимуляторы дыхания
- •Глава 6 Респираторная поддержка
- •6.1. Физиологические аспекты ивл
- •6.2. Показания к ивл
- •6.3. Методы отмены ивл
- •6.4. Уход за больным во время ивл
- •6.5. Осложнения ивл
- •Глава 7 Механическая вентиляция легких
- •7.1. Режимы механической ив л
- •Глава 8 Респираторный мониторинг
- •8.1. Инвазивные методы оценки газообмена
- •8.2. Неинвазивный мониторинг газов крови
- •Глава 9 Острая обструкция дыхательных путей
- •9.1. Обструкция верхних дыхательных путей
- •9.2. Обструкция нижних дыхательных путей
- •9.3. Синдром Мендельсона
- •Глава 10 Астматический статус
- •Глава 11
- •Глава 12 Нозокомиальная пневмония
- •Глава 13 Респираторный дистресс-синдром взрослых
- •Глава 14
- •14.1. Неинвазивные методы восстановления проходимости дыхательных путей
- •14.2. Инвазивные методы восстановления проходимости дыхательных путей
- •14.3. Методы профилактики легочных осложнений
- •Раздел III
- •Глава 15 Острая сердечная недостаточность
- •15.1. Левожелудочковая недостаточность
- •15.2. Диастолическая дисфункция
- •15.3. Правожелудочковая недостаточность
- •15.4. Острый инфаркт миокарда
- •15.5. Кардиогенные причины внезапной смерти
- •Глава 16 Инвазивный мониторинг центральной гемодинамики
- •16.1. Катетеризация легочной артерии
- •16.2. Теория и практика заклинивания легочной артерии
- •16.3. Измерение сердечного выброса
- •16.4. Гемодинамический профиль
- •16.5. Клиническая интерпретация гемодинамического профиля
- •16.6. Осложнения катетеризации легочной артерии
- •Глава 17 Неинвазивный мониторинг центральной гемодинамики
- •17.1. Клинические аспекты неинвазивного гемодинамического мониторинга
- •Глава 18 Применение инотропных и вазоактивных препаратов
- •18.1. Фармакотерапия гемодинамических нарушений
- •18.2. Препараты с положительным инотропным действием
- •18.3. Вазодилататоры
- •18.4. Другие препараты, применяемые для лечения шока и сердечной недостаточности
- •Глава 19
- •19.1. Кардиоверсия
- •19.2. Электрическая стимуляция сердца
- •19.3. Некоторые препараты, применяемые при аритмиях
- •Глава 20 Отек легких
- •20.1. Кардиогенный отек легких
- •5. Применение препаратов положительного инотропного действия.
- •20.2. Отек легких при изменениях код
- •20.3. Отек легких при повышенной проницаемости сосудистой стенки
- •Глава 21 Тромбоэмболия легочной артерии
- •Глава 22 Гипертонический криз
- •22.1. Лекарственная терапия гипертонического криза
- •Глава 23
- •23.1. Анатомо-топографические основы сердечно-сосудистой системы
- •23.2. Методы инвазивных манипуляций
- •Раздел IV
- •Глава 24 Кардиогенный шок
- •Глава 25 Гиповолемический шок
- •Глава 26 Анафилактический шок
- •Раздел V
- •Глава 27
- •Глава 28 Интенсивная терапия септического синдрома
- •Глава 29 Септический шок
- •Раздел VI
- •Глава 30 Водно-электролитное равновесие
- •30.1. Водный баланс организма
- •30.2. Водные разделы организма
- •30.3. Осмолярность и код
- •30.4. Почечная регуляция водно-электролитного равновесия
- •30.5. Основная роль ионов
- •Глава 31 Дисбаланс жидкости и электролитов
- •31.1. Клинические и лабораторные признаки нарушений баланса воды и электролитов
- •31.2. Виды нарушений баланса воды и электролитов
- •31.3. Нарушение осмолярности (гипо- и гиперосмолярные состояния)
- •31.4. Нарушения код плазмы
- •31.5. Нарушения баланса электролитов
- •Глава 32 Кислотно-основное состояние
- •32.1. Буферные системы
- •Глава 33 Нарушения кислотно-основного состояния
- •33.1. Острый дыхательный ацидоз
- •33.2. Хронический дыхательный ацидоз
- •33.3. Острый дыхательный алкалоз
- •33.4. Хронический дыхательный ал! алоз
- •33.6. Лактат-ацидоз
- •33.8. Алкогольный кетоацидоз
- •33.9. Метаболический алкалоз
- •Глава 34 Острая почечная недостаточность
- •Глава 35
- •36.1. Базисная инфузионная терапия
- •36.2. Корригирующая инфузионная терапия
- •36.3. Пути введения инфузионных растворов
- •36.4. Интенсивная терапия осмолярных и объемных нарушений
- •36.5. Корригирующая терапия при метаболическом алкалозе
- •36.6. Корригирующая терапия при метаболическом ацидозе
- •36.7. Особенности инфузионной терапии у лиц пожилого возраста и больных с сопутствующими сердечно - сосудистыми заболеваниями
- •36.8. Осложнения инфузионной терапии
- •Глава 37 Инфузионные среды
- •37.1.1. Гетерогенные коллоидные растворы
- •37.1.2. Аутогенные коллоидные растворы
- •3 7.2.1. Замещающие растворы
- •37.6. Кровезаменители
- •Раздел VIII
- •Глава 38 Энтералыюе питание
- •38.1. Стандартизированные полимерные диеты
- •38.2. Энтеральное питание в предоперационном периоде
- •38.3. Энтеральное питание в послеоперационном периоде
- •38.4. Энтеральное питание у различных контингентов больных
- •Глава 39 Парентеральное питание
- •39.1. Энергетический баланс
- •39.2. Азотистый баланс
- •39.3. Потребность организма в белке
- •39.4. Источники энергии
- •39.5. Источники аминного азота. Аминокислотные смеси и белковые гидролизаты
- •39.6. Рациональные программы парентерального питания
- •39.7. Метаболические осложнения парентерального питания
- •Раздел IX
- •Глава 40
- •40.1. Предоперационный период
- •40.2. Операционный период (управление жидкостным балансом)
- •40.3. Послеоперационный период
- •40.4. Особенности инфузионной терапии при некоторых хирургических заболеваниях
- •40.4.1. Перитонит
- •40.4.2. Острый панкреатит
- •40.4.3. Кишечная непроходимость
- •Глава 41
- •41.1. Противомикробные средства для системного использования
- •41.2. Эмпирическая антибактериальная терапия
- •41.3. Этиотропная антибактериальная терапия
- •41.4. Селективная деконтаминация желудочно-кишечного тракта
- •41.5. Грибковая инфекция
- •Глава 42
- •42.1. Респираторные осложнения
- •42.2. Расстройства кровообращения
- •42.3. Взаимосвязь гемодинамических и респираторных нарушений
- •Глава 43 Послеоперационное обезболивание
- •43.1. Наркотические,
- •43.2. Неопиоидные анальгетики
- •43.3. Местные анестетики
- •43.4. Варианты
- •43.5. Принцип превентивной и непрерывной терапии боли в хирургии
- •Раздел X
- •Глава 44 Обморок. Делирий. Кома
- •44.1. Обморок
- •44.2. Эпилептические припадки
- •44.3. Спутанность сознания и делирий
- •44.4. Коматозные состояния
- •44.5. Алгоритм реанимационных мероприятий
- •44.6. Общая стратегия защиты головного мозга [по Фитч в., 1995]
- •Глава 45 Боль. Болевой синдром. Психологический стресс
- •45.1. Принципы обезболивающей терапии
- •II. Дифференцировка типа боли и выбор обезболивающей терапии
- •45.2. Психологический и эмоциональный стрессы
- •Глава 46
- •Раздел XI
- •Глава 47
- •47.1. Остановка кровообращения
- •47.2.1. Обеспечение проходимости дыхательных путей
- •47.2.4. Контроль за эффективностью сердечно-легочной реанимации
- •Глава 48 Остановка сердца в отделении интенсивной терапии
- •48.1. Фибрилляция желудочков
- •48.2. Желудочковая тахикардия
- •48.3. Асистолия
- •48.4. Электромеханическая диссоциация
- •48.5. Брадиаритмии
- •48.6. Медикаментозная терапия
- •48.7. Кислородотерапия во время сердечно-легочной реанимации
- •48.8. Электрическая дефибрилляция
- •48.9. Оживление с помощью прямого массажа сердца
- •48.10. Другие методы сердечно-легочной реанимации
- •48.11. Постреанимационный период
14.1. Неинвазивные методы восстановления проходимости дыхательных путей
Мероприятия по немедленному восстановлению проходимости дыхательных путей постоянно совершенствуются. Представленные здесь методы широко применяются в практике интенсивной терапии и сердечно-легочной реанимации. При этом большое значение имеет последовательность действий врача.
Запрокидывание головы, выдвижение вперед нижней челюсти или «тройной прием». Обычно это первые важные приемы, с помощью которых открывают рот, осматривают полость рта и предотвращают обтурацию гипофарингеальной области корнем языка. При выполнении этих приемов происходит натяжение тканей между нижней челюстью и гортанью, при этом корень языка отходит от задней стенки глотки.
У больных с подозрением на травму шейного отдела позвоночника нельзя применять прием максимального запрокидывания головы, так как это может усугубить повреждение спинного мозга. Сгибание и поворот головы абсолютно противопоказаны! В этих случаях выдвижение нижней челюсти вперед с умеренным отведением головы от туловища считается самым лучшим методом восстановления проходимости дыхательных путей.
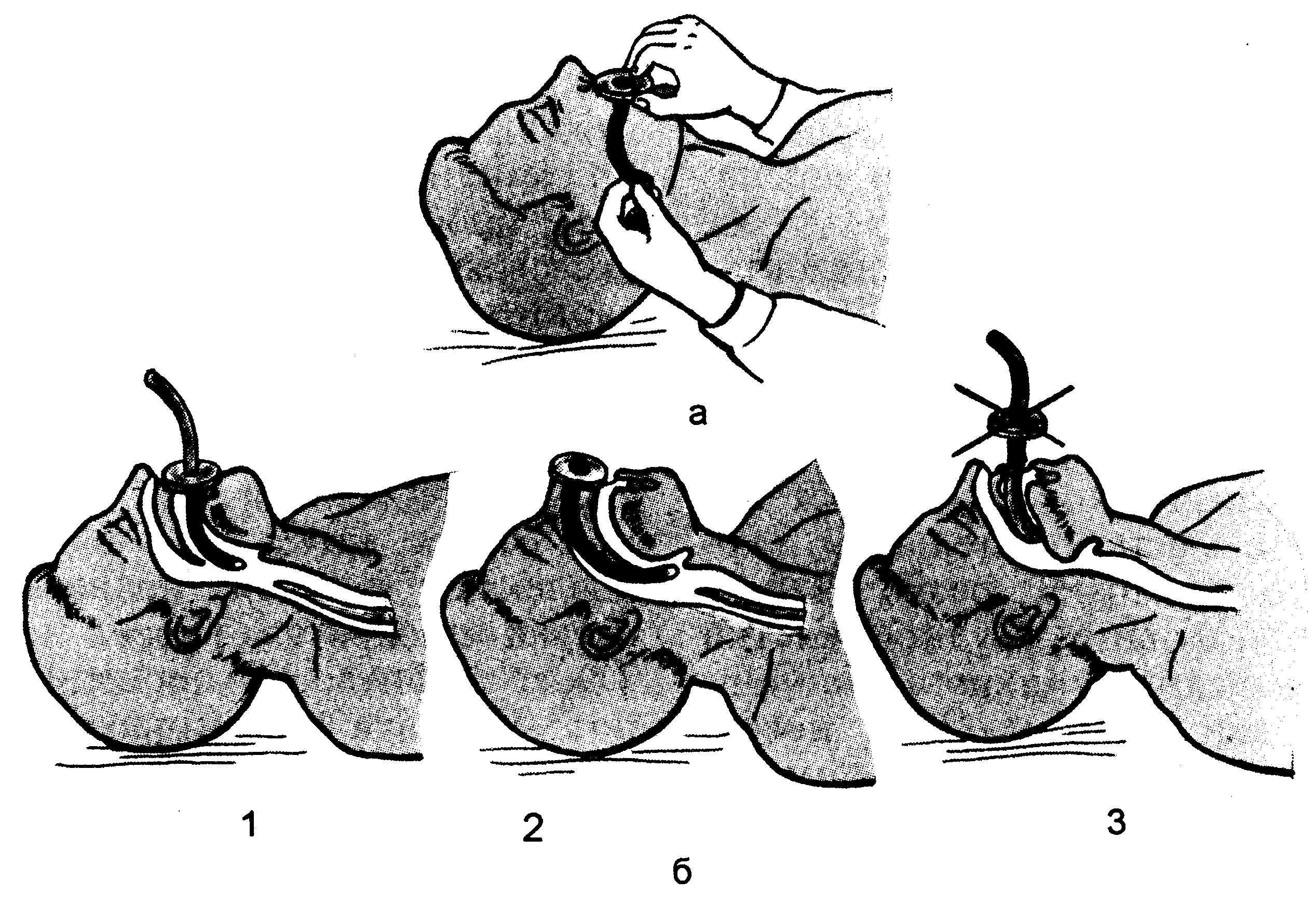
Рис. 14.8. Применение воздуховодов.
а — определение длины воздуховода; б — положение воздуховода: 1 — ротового, 2 — носового, 3 — неправильное.
Производят удаление содержимого из полости рта и ротоглотки, очищая их от любого инородного материала. Мокроту, обычно скапливающуюся в ретрофарингеальном пространстве, легко удалить отсосом, особенно если процедуру проводить под контролем прямой ларингоскопии.
При апноэ или гиповентиляции легких проводят ИВЛ под повышенным давлением с высоким FiO2 с помощью дыхательного мешка и маски, а иногда способами «изо рта в рот» и «изо рта в нос».
Введение воздуховодов показано для предупреждения западения языка и в тех случаях, когда нет возможности произвести интубацию трахеи. Воздуховод берут достаточно длинный и широкий. Один его конец должен находиться в гипофа-ринксе (гортанная часть глотки) между корнем языка и задней поверхностью ротоглотки, а другой, имеющий щиток, помещают между зубами и фиксируют ниткой. Внутренний диаметр воздуховода должен
быть достаточным для обеспечения нормального спонтанного дыхания и введения катетера для отсасывания. При необходимости ИВЛ лучше применить ларингеальную маску или S-образный воздуховод с нефиксированным щитком, который позволяет регулировать глубину введения воздуховода в ротоглотку (рис. 14.8).
Постуральный дренаж и вспомогательный кашель. Если больной в бессознательном состоянии и у него произошла аспирация воды, крови или других жидкостей, следует применять дренаж положением, используя силу тяжести для облегчения эвакуации жидкости из бронхов в трахею, а затем в гортань. В наиболее тяжелых и острых случаях эффективный дренаж дыхательных путей обеспечивают, укладывая больного в положение с опущенным головным и приподнятым ножным концом, а также поворачивая его с боку на бок. Эффективность дренажа положением возрастает при использовании перкуссии и вспомогательного кашля. Разумеется, пострадавшего с множественными, тяжелыми повреждениями, особенно переломами позвоночника и черепа, поворачивать нельзя.
Если при дыхательной недостаточности, обусловленной эмфиземой легких, бронхитом и астматическим состоянием, сохранено спонтанное дыхание и прогрессирует обструкция бронхов, следует использовать вспомогательный кашель. Его вызывают, резко сжимая нижнюю половину грудной клетки во время выдоха синхронно с кашлевыми движениями. Как постуральный дренаж, так и вспомогательный кашель проводят при спонтанном дыхании до начала ИВЛ. Вспомогательный кашель противопоказан при черепно-мозговой травме из-за повышения внутричерепного давления, при травме грудной клетки, поскольку существует опасность смещения реберных отломков и травмы легких, а также при травме шейного и грудного отделов позвоночника из-за возможности паралича. При травме позвоночника необходимо только продольное вытяжение. Повороты больного без правильной иммобилизации могут вызвать смещение позвонков и компрессию спинного мозга. Если больной не может откашляться самостоятельно или кашлевое напряжение представляет для него опасность, следует осуществить интубацию трахеи с последующим отсасыванием содержимого трахеи и бронхов [Франсуа Ж. и др., 1984].
Эвакуация мокроты и секрета из дыхательных путей. Существуют правила отсасывания содержимого дыхательных путей, которые необходимо соблюдать даже в экстренной ситуации. Важно, чтобы катетер был стерильным, поэтому лучше использовать одноразовые катетеры. Вначале проверяют герметичность и правильность соединений всей системы отсоса.
Нужно полностью эвакуировать мокроту из ВДП. У пострадавшего, лежащего на спине, мокрота обычно скапливается в ретрофарингеальном пространстве. Лучший метод отсасывания мокроты — с помощью ларингоскопа и визуального контроля, при отсасывании ее через нос катетер вводят через нижний носовой ход до задней стенки глотки быстрым движением при выключенном отсосе, затем включают отсос и извлекают катетер, вращая его и слегка продвигая вперед и назад. Также производят процедуру через рот. По звуку, возникающему при движении секрета по трубке отсоса, определяют эффективность аспирации. Если катетер прозрачен, легко установить характер мокроты (слизь, гной, кровь и т.п.). По окончании процедуры катетер следует промыть раствором антисептика. При отсасывании мокроты из полости рта можно использовать прозрачный изогнутый мундштук, присоединяемый к трубке отсоса. После экстренной интубации трахеи необходимо тщательно аспириро-вать мокроту из трахеи и бронхов.
