
- •Факторы риска нарушения здоровья. Классификация. Наследственность и среда, как факторы формирования и нарушения здоровья.
- •Физические факторы окружающей среды, как факторы риска нарушения здоровья: биоритмальная активность, акклиматизация, метеозависимость.
- •Химические факторы окружающей среды: острые и отдалённые эффекты воздействия токсикантов на организм.
- •Биологические факторы окружающей среды: инфекции и борьба с ними.
- •Понятие «здорового образа жизни», его биологические и социальные корни, закономерности формирования здорового образа жизни семьи
- •Методология оценки хода процесса физического развития: понятие о биологическом и паспортном возрасте, методология его оценки интерпретация в детском и зрелом возрасте.
- •14. Физическое развитие. Методы исследования. Соматоскопия как метод исследования. Типы телосложения и их характеристика.
- •Методология комплексной оценки уровня физического здоровья взрослого человека
- •5.Закаливание, как средство укрепления здоровья.
- •1. Закаливание воздухом.
- •2. Закаливание солнцем.
- •Социально-гигиенические и медицинские аспекты алкоголизма, наркоманий, токсикоманий. Принципы их профилактики среди различных контингентов населения.
- •21. Методические приёмы индивидуальной коммуникации. Интервью. Анкетирование. Индивидуальное собеседование. Методические приёмы их организации, проведения и анализа результатов
- •Основополагающие принципы организация деятельности амбулаторно-поликлинических учреждений: профилактическая направленность, доступность, участковость, преемственность и этапность лечения.
- •27. Факторы риска и их коррекция. Формирование здорового образа жизни. Технологии и уровни медицинской профилактики
- •1 Группа факторов - Внешняя среда, природно-климатические условия.
- •2 Группа факторов - Социальные факторы.
- •Критерии определения групп инвалидности. Причины инвалидности. Общие принципы решения частных вопросов мсэ. Программы реабилитации инвалидов. Роль участкового врача в реабилитации инвалидов.
- •1) Работающие граждане; 2) неработающие граждане; 3) обучающихся в образовательных организациях.
- •Методика определения суммарного сердечно-сосудистого риска по шкале score.
- •Реабилитация. Понятие виды реабилитации.
- •План обследования при впервые выявленной у пациента артериальной гипертонии. Дифференциальный диагноз аг у лиц молодого возраста в условиях поликлиники.
- •Диагностика и дифференциальная диагностика стенокардии в условиях поликлиники. Тактика ведения больных. Показания к госпитализации.
- •Диагностика и дифференциальная диагностика при хронической сердечной недостаточности в условиях поликлиники. Тактика ведения больных с хсн. Диспансерное наблюдение.
- •Принципы подбора медикаментозной и немедикаментозной терапии в поликлинических условиях:
- •Гипертонические кризы, диагностика и тактика ведения больных в поликлинических условиях.
- •Объективизация диагноза ибс (стенокардия напряжения, вариантная стенокардия, прогрессирующая стенокардия) в условиях поликлиники. Определение функционального класса стенокардии.
- •Дифференциальный диагноз при ибс в условиях поликлиники. Тактика врача поликлиники при разных вариантах стенокардии. Экспертиза временной и стойкой нетрудоспособности.
- •Диагностика хсн и тактика ведения больного в поликлинических условиях. Вопросы мсэ.
- •Первичная и вторичная профилактика при ибс. Диспансерное наблюдение. Вопросы мсэ
- •Диспансеризация больных артериальной гипертензией. Вторичная профилактика при артериальной гипертонии.
- •Диагностика, лечение орви в поликлинических условиях. Наиболее частые осложнения орви и тактика участкового терапевта. Медикаментозная терапия и профилактика орви
- •Клинико-инструментальные признаки бронхиальной обструкции. Дифференциальная диагностика бронхообструктивного синдрома при хобл и бронхиальной астме в условиях поликлиники
- •Диагностика и дифференциальная диагностика бронхиальной астмы (ба) в условиях поликлиники. Тактика ведения больных с ба в условиях поликлиники. Показания для госпитализации. Вопросы мсэ.
- •Диспансерное наблюдение за больными бронхиальной астмой. Реабилитация больных с ба. Показания и противопоказания для санаторно-курортного лечения. Вопросы мсэ.
- •Бронхиальная астма интермиттирующая легкая и лёгкая персистирующая контролируемая
- •Диспансерное наблюдение за больными хобл. Показания и противопоказания для санаторно-курортного лечения. Вопросы мсэ.
- •Ранняя диагностика рака легкого.
- •3.Незамедлительное клинико-рентгенологическое обследование больных
- •4Период (длительной отдаленной реабилитации)
- •Программа обследования больных при острой диарее в поликлинических условиях. Тактика ведения больных
- •Диагностика и лечение больных с яб желудка и двенадцатиперстной кишки в поликлинических условиях. Тактика ведения больных. Показания к госпитализации.
- •75.Диагностика и лечение хронического некалькулезного холецистита в поликлинических условиях. Показания и противопоказания для санаторно-курортного лечения.
- •Диагностика и лечение больных с дисфункцией желчевыводящих путей в поликлинических условиях.
- •2. Традиционное питание больных хроническим панкреатитом в периоде ремиссии
- •3. Фармакотерапия
- •Ранняя диагностика рака поджелудочной железы в условиях поликлиники. Тактика врача-терапевта участкового
- •Диагностика и лечение больных с синдромом раздраженного кишечника в условиях поликлиники. Диспансерное наблюдение. Санаторно-курортное лечение.
- •Ранняя диагностика рака толстого кишечника в условиях поликлиники. Тактика врача-терапевта участкового. Реабилитация больных. Диспансеризация. Вопросы мсэ
- •Лечебно-профилактические мероприятия у больных циррозом печени начинаются с вторичной профилактики.
- •Программа профессиональной реабилитации
- •Ра, легкая форма
- •Ра, средней тяжести
- •Программа социальной реабилитации
- •Критерии инвалидности:
- •Мочевой синдром в практике врача-терапевта участкового. Алгоритм действий врача-терапевта участкового
- •Острый гломерулонефрит - наблюдение в течение 2 лет
- •Диспансеризация при хроническом пиелонефрите
- •I. Основные диагностические критерии.
- •Клинико-лабораторные проявления гипотиреоза. Диагностика и дифференциальная диагностика в условиях поликлиники. Тактика ведения больных. Диспансерное наблюдение.
- •Ранняя диагностика рака щитовидной железы в условиях поликлиники. Тактика врача-терапевта участкового. Реабилитация больных. Диспансеризация. Вопросы мсэ.
- •1) Тяжелая форма сахарного диабета, выраженные проявления мик-роангиопатии
- •I группа инвалидности устанавливается больным сд тяжелой формы при
- •II группа инвалидности определяется больным тяжелой формой сахарного
- •III группа инвалидности определяется больным с легким и средней степени
- •101.Перечислите клинико-лабораторные проявления метаболического синдрома. Укажите основные принципы терапии больных с метаболическим синдромом. Тактика ведения в условиях поликлиники.
- •Соматическая патология и особенности ее лечения у беременных в поликлинических условиях
- •Острый коронарный синдром (окс) в практике врача-терапевта участкового. Неотложная помощь. Тактика врача-терапевта участкового
- •Стенокардия впервые. Диагностические критерии, дифференциальная диагностика, тактика ведения больного
- •Медикаментозное и хирургическое лечение
- •1. Медицинская реабилитация:
- •3. Социальная реабилитация:
- •115. Тактика врача-терапевта участкового при подозрении на транзиторную ишемическую атаку
План обследования при впервые выявленной у пациента артериальной гипертонии. Дифференциальный диагноз аг у лиц молодого возраста в условиях поликлиники.
План обследования при впервые выявленной у пациента артериальной гипертонии: анамнез, физикальное обследование, измерение ад, оак, оам, глю на тощак, содержание в сыворотке крови общего ХС, ЛПВП, ТГ, креатинина, мочевой кислоты, калия; ЭКГ в 12 стандартных отведениях; рентгенография органов грудной клетки; исследование глазного дна; УЗИ почек и надпочечников. Дополнительно: ЭхоКГ; УЗИ брахиоцефальных и ПочечнАрт; анализ мочи на бактериурию, количественная оценка протеинурии. Углубленное исследование: оценка функционального состояния МКТ, миокарда, почек; исследование в крови концентраций альдостерона, кортикостероидов, активности ренина; исследование содержания катехоламинов и их метаболитов в суточной моче; УЗИ надпочечников, щитовидной железы, брюшная аортография; рентгеновская КТ или МРТ надпочечников и ГМ, МРА аорты и магистральных артерий.
Диагностика и дифференциальная диагностика стенокардии в условиях поликлиники. Тактика ведения больных. Показания к госпитализации.
ИБС - заболевание, в основе которого лежит отложение в стенках коронарных артерий атеросклеротических бляшек, которые суживают просвет сосуда. Бляшки постепенно уменьшают просвет артерий, что приводит к недостаточному питанию сердечной мышцы. Процесс образования атеросклеротических бляшек называется атеросклерозом.
Необходимо отметить, что в год стенокардию фиксируют у 0,2 - 0,6% населения с преобладанием ее у мужчин в возрасте 55 - 64 лет, она возникает у 30000 - 40000 взрослых на 1 млн населения в год, причем распространенность зависти от пола и возраста. До инфаркта миокарда стабильная стенокардия отмечается у 20% пациентов, после инфаркта миокарда - у 50%.
Факторы риска
Модифицируемые (управляемые):
- курение;- высокий уровень общего холестерина, ХС ЛПНП, триглицеридов;- низкий уровень ХС ЛПВП;- низкая физическая активность (гиподинамия);- избыточная масса тела (ожирение);- менопауза и постменопаузальный период;- употребление алкоголя;- психосоциальный стресс;
- питание с избыточной калорийностью и высоким содержанием животных жиров;- артериальная гипертония;- сахарный диабет;- высокое содержание в крови ЛПа;- гипергомоцистеинемия.
Немодифицируемые (неуправляемые):
- мужской пол;- пожилой возраст;- раннее развитие ИБС в семейном анамнезе.
Стенокардия (от лат. stenocardia - сжатие сердца, angina pectoris - грудная жаба) является одной из основных форм ИБС и характеризуется приступообразно возникающей болью за грудиной или в области сердца.
Патогенез:атеросклероз коронарных артерий, приводит к сужению их просвета и развитию коронарной недостаточности;приступ стенокардии возникает в результате несоответствия между потребностью сердечной мышцы в кислороде и способностью питающих ее сосудов доставить необходимое его количество;в результате возникает ишемия, выражающаяся болью.
Разновидности стенокардии
1. Стабильная стенокардия - артерии сердца сужены из-за атеросклероза на 50 - 75%, бляшки на стенках артерий повреждаются. На них образуются тромбы, просвет сосуда еще больше суживается, кровоток замедляется, и приступы стенокардии учащаются и возникают при легкой физической нагрузке и даже в покое.
I функциональный класс – приступы загрудинных болей возникают достаточно редко. Боли возникают при необычно большой, быстро выполняемой нагрузке.
II функциональный класс – приступы развиваются при быстром подъеме по лестнице, быстрой ходьбе, особенно в морозную погоду, на холодном ветру, иногда после еды.
III функциональный класс – выраженное ограничение физической активности, приступы появляются при обычной ходьбе до 100 метров, иногда сразу при выходе на улицу в холодную погоду, при подъеме на первый этаж, могут провоцироваться волнениями.
IV функциональный класс – происходит резкое ограничение физической активности, пациент становится неспособным выполнять любую физическую работу без проявления приступов стенокардии; характерно, что могут развиваться приступы стенокардии покоя – без предшествующей физической и эмоциональной нагрузки.
2. Нестабильная стенокардия - привычная стенокардия меняет свое поведение, она называется нестабильной или предынфарктным состоянием.
Под нестабильной стенокардией понимают следующие состояния:
Впервые возникшая в жизни стенокардия давностью не более одного месяца;
Прогрессирующая стенокардия, когда происходит внезапное увеличение частоты, тяжести или продолжительности приступов, появление ночных приступов;
Стенокардия покоя - появление приступов стенокардии в покое;
Постинфарктная стенокардия - появление стенокардии покоя в раннем постинфарктном периоде (через 10-14 дней после возникновения инфаркта миокарда).
Нестабильная стенокардия является абсолютным показанием для госпитализации в отделение реанимации и интенсивной терапии.
Дифференциальная диагностика:
|
Стабильная стенокардия |
Нестабильная стенокардия |
Возникновение приступа |
провоцируется одним и тем же уровнем физической нагрузки |
провоцируется меньшей физической нагрузкой или в покое |
Продолжительность приступа |
менее 15 минут |
более длительная, но меньше 15 минут |
Нитроглицерин |
помогает 1 таблетка |
помогает плохо, нужно больше 1 таблетки |
3. Вариантная стенокардия - симптомы вариантной стенокардии возникают в результате внезапного сокращения (спазма) коронарных артерий. Поэтому этот вид стенокардии врачи называют вазоспастической стенокардией. При этой стенокардии коронарные артерии могут поражены атеросклеротическими бляшками, но иногда таковые отсутствуют.
Вариантная стенокардия возникает в покое, в ночные часы или ранним утром. Длительность симптомов 2―5 минут, хорошо помогает Нитроглицерин и блокаторы кальциевых каналов, например нифедипин.
Клиника:
Ощущения сдавления, тяжести, распирания, жжения за грудиной, возникающие при физической нагрузке.
Боль может распространяться в левую руку, под левую лопатку, в шею. Реже боль отдает в нижнюю челюсть, правую половину грудной клетки, правую руку, в верхнюю часть живота.
Болевой приступ при стенокардии продолжается более одной, но менее 15 минут.
Начало боли внезапное, непосредственно на высоте физической нагрузки. Чаще всего такой нагрузкой служит ходьба, особенно при холодном ветре, после обильного приема пищи, при подъеме по лестнице.
Окончание боли, как правило, наступает сразу после уменьшения или полного прекращения физической нагрузки или через 2-3 минуты после приема Нитроглицерина под язык.
Симптомы, связанным с ишемией миокарда, но отличающиеся от болевого приступа ― эквиваленты стенокардии ― это чувство нехватки воздуха, затруднение вдоха. Одышка возникает в тех же условиях, что и боль за грудиной.
Стенокардия у мужчин обычно проявляется типичными приступами болей за грудиной.
Женщины, пожилые люди и больные сахарным диабетом во время ишемии миокарда могут не испытывать никаких болевых ощущений, а чувствовать частое сердцебиение, слабость, головокружение, тошноту, усиленное потоотделение.
Диагностика стенокардии
Диагноз стенокардии напряжения чаще базируется на следующих основных признаках.
Для правильного диагноза имеет значение habitus больного.
выражение лица испуганное,
расширенные зрачки,
испарина на лбу,
несколько учащенное дыхание,
бледность кожи. Больной беспокоен, не может лежать спокойно.
Дополнительные методы исследования:
- клинический анализ крови;
- биохимическое исследование крови: определение содержания в крови общего холестерина, ХС ЛПВП, ХС ЛПНП, триглицеридов, гемоглобина, глюкозы, АСТ, АЛТ.
Инструментальная диагностика ишемии миокарда:
- регистрация ЭКГ в покое;
- регистрация ЭКГ во время приступа;
- нагрузочные ЭКГ-тесты (ВЭМ, тредмил-тест);
- ЭхоКГ и стресс-эхокардиография;
- холтеровское суточное ЭКГ-мониторирование (С МЭКГ);
- сцинтиграфия миокарда;
- МРТ.
Лечение стабильной стенокардии
Коррекция липидного спектра крови (медикаментозные средства и/или методики экстракорпоральной гемокоррекции).
Профилактика тромбообразования (постоянный прием аспирина и/или методики экстракорпоральной гемокоррекции).
Предупреждение болевых приступов (препараты из группы в-блокаторов, нитратов, антагонистов кальция и др).
Хирургические методы лечения – стентирование, ангиопластика коронарных артерий, аортокоронарное шунтирование.
Лекарственные препараты, улучшающие прогноз у больных стенокардией
Бета-адреноблокаторы (селективного действия)
- Метопролол (беталок ЗОК, корвитол, эгилок, эмзок) 50-200 мг 2 раза в сутки.
- Атенолол (атенолан, тенормин) 50-200 мг 1-2 раза в сутки.
- Бисопролол (бисогамма, конкор, конкор кор) 10 мг/сут.
Антагонисты кальция
- Амлодипин (норваск, кардилопин, нормодипин, калчек, амловас,) 5-10 мг/сут.
- Фелодипин 5-10 мг/сут.
- Дилтиазем (дилтиазем-Тева, дилтиазем Ланнахер) 120-320 мг/ сут.
- Верапамил (изоптин, лекоптин, финоптин) - 120-480 мг/ сут.
Нитраты и нитратоподобные лекарственные средства
1.Препараты нитроглицерина
- Короткого действия (нитроминт, нитрокор, нитроспрей) 0,3- 1,5 мг под язык при стенокардии.
- Длительного действия (нитронг форте) 6,5-13 мг 2-4 раза в сутки.
2.Препараты изосорбида динитрата
- Длительного действия (кардикет 40, кардикет 60, кардикет 120, изо Мак ретард) 40-120 мг/сут.
Осложнения стенокардии:
- острый инфаркт миокарда;
- острые нарушения ритма и проводимости (вплоть до ВСС);
- острая сердечная недостаточность.
Показания к госпитализации:
- впервые возникшая стенокардия напряжения;
- прогрессирующая стенокардия напряжения;
- стенокардия, впервые возникшая в покое;
- спонтанная (вазоспастическая) стенокардия.
Диспансерное наблюдение за больными ИБС. Показания и противопоказания для санаторно-курортного лечения больных ИБС. Вопросы МСЭ.
Диспансерное наблюдение больных ИБС, диспансеризация
Инфаркт миокарда (мелкоочаговый, крупноочаговый)
Частота осмотра терапевтом после выписки из стационара каждые 7-10 дней. Консультация кардиолога — каждые 1 — 2 мес.
Лабораторные и другие исследования. Анализ крови — 1 раз в мес, протромбиновый индекс, электролиты, холестерин и ЛПНП крови — 1 раз в 2 мес. ЭКГ — каждые 10 дней. ВЭМ, УЗИ сердца, рентгенологическое исследование сердца — по показаниям.
Лечение проводят с учетом рекомендаций врача стационара, кардиолога и психотерапевта. Назначают нитраты, бета-блокаторы, антагонисты кальция, аспирин, ЛФК, физиолечение, тренировки. Коррекция факторов риска.
Инфаркт миокарда (осложненный крупноочаговый)
Частота осмотра терапевтом, кардиологом та же.
Лабораторные и инструментальные исследования те же.
Лечение. Дополнительно по показаниям назначают антикоагулянты средства, улучшающие метаболизм миокарда (асларкам, рибоксин и др.), мочегонные, ЛФК, дозированные физические нагрузки. Коррекция факторов риска.
Оценка эффективности: восстановление трудоспособности или определение группы инвалидности.
Хроническая форма ИБС
Частота наблюдения терапевтом 2-4 раза в год в зависимости от ФК. Кардиолог и психотерапевт осматривают 1 раз в год. При ухудшении — госпитализация и контроль ЭКГ каждые 5-7 дней. При впервые возникших аритмиях (экстрасистолия, пароксизмальные нарушения ритма) проводят обследование и лечение в стационаре.
Лабораторные и инструментальные исследования. Анализ крови, липиды крови, электролиты, анализ мочи 1 рез в год. Трансаминазы (АСТ, АЛТ), ЭКГ, функциональные пробы, велоэргометрия — по показаниям.
Лечение: нитраты, бета-блокаторы, антагонисты кальция и др. в зависимости от ФК и сопутствующих нарушений. Коррекция факторов риска.
Временная нетрудоспособность: при нестабильной и впервые выявленной стенокардии — 12-20 дней (в стационаре), при аритмии (впервые возникшая экстрасистолия, пароксизмальные нарушения ритма) 3-5 дней (в стационаре), при нарушениях проводимости (синкопальные состояния) — лечение в кардиологическом стационаре 10-14 дней, а при хронических формах (ухудшении) больничный лист дается на 3-5 дней.
Оценка эффективно улучшение клинических и лабораторных данных или определение группы инвалидности.
МЕДИКО-СОЦИАЛЬНАЯ ЭКСПЕРТИЗА
ПРИ ХРОНИЧЕСКИХ ФОРМАХ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Показания для направления в бюро МСЭ.
- наличие стойких нарушений функции кровообращения в умеренной, выраженной или резко выраженной степени, приводящее к ограничениям самостоятельного передвижения, самообслуживания, общения, обучения, ориентации, контроля за своим поведением, трудовой деятельности на фоне адекватного и полного лечения.
- наличие стойких нарушений других функций организма вследствие осложнений ИБС, стойкая декомпенсация функционирования других органов (ХПН, ДЭП и др.).
- наличие противопоказаний в условиях и характере труда и невозможность трудового устройства в доступной профессии без снижения квалификации, тяжести, напряженности и (или) существенного уменьшения объема производственной деятельности.
- неблагоприятный клинико-трудовой прогноз (тяжелое, осложненное течение, неэффективность лечения и т. п.).
- необходимость рационального трудоустройства (снижение квалификации, тяжести, напряженности и (или) уменьшение объема производственной деятельности.
- стенокардия III и IV ФК.
- выраженные нарушения функций сердечно-сосудистой системы после перенесенного ИМ.
- тяжелые и средней степени нарушения сердечного ритма с учетом основного заболевания, обусловившего их возникновение.
- сердечная недостаточность (СН) II, III ст.
Прогнозировать восстановление способностик самообслуживанию, передвижению, трудовой деятельности в непротивоноказанных видах и условиях труда возможно в следующих случаях:
- стенокардия напряжения IФК, отсутствие либо начальные клинические признаки СН (I ФК по NYHA),
- перенесенный мелкоочаговый ИМ без осложнений в острой стадии, после завершения эффективной поэтапной реабилитационной программы; закономерная динамика и сглаживание ЭКГ признаков перенесенного ИМ, отсутствие нестабильного течения стенокардии в течение года после ИМ;
- отсутствие или легкая степень НСР; отсутствие зон регионарной гипо- и акинезии миокарда, нормализация фракции выброса по данным ЭХОКГ;
- высокие и средние показатели толерантности к физической нагрузке и коронарного резерва по данным ВЭМ;
- эффективное диспансерное наблюдение; высокая квалификация, прочный трудовой стереотип, установка на возвращение к профессиональной трудовой деятельности.
После имплантации ЭКС, эффективном хирургическом лечении ИБС не наблюдается ограничений способности к самообслуживанию, передвижению, трудовой деятельности. В подобных случаях возможно незначительное снижение способности к ведению хозяйства, досуговой деятельности, трудовой деятельности, а также выносливости к воздействию неблагоприятных метеорологических факторов. Соответствующие ограничения способности к труду могут быть определены решением ВК лечебно-профилактических учреждений. Абсолютно противопоказанной для больных с ЭКС является работа, связанная с вынужденным положением тела, предписанным темпом; пребыванием в условиях сильных статических зарядов, магнитных и СВЧ полей, воздействием электролитов, сильной индукции тепловых и световых излучений от печей и радиаторов: выраженной обшей и местной вибрации, а также с потенциальной опасностью для окружающих и носителя ЭКС в случае внезапного ее прекращения из-за возникших нарушений ЭКС.
Противопоказанные виды и условия труда.Работа, связанная с постоянным или эпизодическим значительным физическим (энергоемкость груда более 4-5 ккал/мин) и нервно-психическим напряжением; пребыванием на высоте; воздействием сосудистых и нейротропных ядов; в неблагоприятных микроклиматических и экстремальных условиях.
Критерии инвалидности: При оценке показаний для направления на МСЭ больных ИБС необходимо учитывать ФК стенокардии напряжения, характер перенесенного ИМ, осложнения острой и подострой стадии; стадия СН (ФК по NYHA); степень тяжести НСР, эффективность медикаментозного и хирургического лечения. Стойкие и выраженные нарушения функций сердечно-сосудистой системы у больных ИБС, сохраняющиеся на фоне адекватной поддерживающей терапии, ограничивают способность к самообслуживанию, передвижению, трудовой деятельности, обусловливают социальную недостаточность, нуждаемость в социальной защите и помощи.
III группа инвалидностиустанавливается больным со стойкими умеренно выраженными нарушениями функции сердечно-сосудистой системы в связи с ограничением способности к самообслуживанию, передвижению, трудовой деятельности I ст. в следующих случаях: стенокардия напряжения II (реже — III) ФК, СН I или II А ст. (II ФК по NYHA); перенесенный крупноочаговый ИМ без тяжелых осложнений в острой и подострой стадии, либо развитием в остром периоде преходящей атриовентрикулярной блокады, экстрасистолии не выше 3-й градации, СН 1-Й ст. но Killip, закономерной ЭКГ динамикой; завершение эффективной поэтапной реабилитационной программы; умеренные отклонения при мониторировании ЭКГ в условиях повседневной бытовой активности, НСР легкой степени; умеренное снижение толерантности к физической нагрузке (75Вт в мин) и коронарного резерва по данным ВЭМ; умеренное увеличение размеров полостей сердца в систолу и диастолу по данным ЭхоКГ, умеренные нарушения общей (ФВ 45%) и регионарной (дисфункция папиллярных мышц, ограниченные зоны гипокинезии миокарда ЛЖ).
II группа инвалидностиустанавливается больным со стойкими выраженными нарушениями функции сердечно-сосудистой системы в связи с ограничением способности к самообслуживанию, передвижению, трудовой деятельности II ст. в следующих случаях: стенокардия напряжения III ФК; СН IIБ ст. (III ФК по NYHA), перенесенный крупноочаговый (трансмуральный) ИМ с тяжелыми осложнениями в острой и подострой стадии (пароксизмальная тахикардия, атриовентрикулярная блокада II ст. - III ст., экстрасистолия высоких градаций, сердечная недостаточность II-III класса по Killip, острая аневризма сердца, перикардит и т.п.), замедленная ЭКГ динамика, значительно выраженные отклонения при мониторировании ЭКГ в условиях повседневной бытовой активности; НСР средней степени; выраженное снижение толерантности к физической нагрузке (50 Вт в мин) и коронарного резерва по данным ВЭМ; значительное увеличение полостей сердца в систолу и диастолу по ЭхоКГ, выраженное нарушение общей (ФВ 35%) и регионарной (дисфункция папиллярных мышц, гемодинамически значимая регургитация, обширные зоны гипокинезии, акинезии, дискинезии) сократительной способности миокарда, наличие аневризмы сердца и внутрисердечного тромба.
I группа инвалидностиустанавливается больным со стойкими значительно выраженными нарушениями функции сердечно-сосудистой системы в связи с ограничением способности к самообслуживанию, передвижению, трудовой деятельности III ст. в следующих случаях: стенокардия IV ФК, СН III ст. (IV ФК по NYHA), тяжелые НСР. Больные зависят в подобных случаях от систематической помощи других лиц, передвигаются в пределах жилища, нуждаются в постоянном постороннем уходе.
ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ И ЛЕЧЕНИЯ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА У ГЕРИАТРИЧЕСКИХ ПАЦИЕНТОВ
Менее резкие, но более длительные болевые ощущения, часто носящие неопределенный характер. Нередко болевой синдром в области сердца отсутствует.
Экивалентом болевых ощущений могут выступать одышка, чувство нехватки воздуха, нарушения ритма сердца, неврологическая симптоматика, обусловленная недостаточностью мозгового кровообращения.
Атипичный болевой синдром выражается в ощущении давления, легкой ноющей боли за грудиной. Затруднение глотания , ощущение давления и остановки пищи в пищеводе могут быть единственными симптомами коронарной недостаточности и даже инфаркта миокарда.
Эмоциональная окраска приступа болей за грудиной менее яркая, вегетативные проявления, такие как учащение дыхания, ощущение дурноты, чувство страха смерти, бледность кожных покровов выражены слабо или отсутствуют.
Среди факторов, способствующих развитию приступа стенокардии могут быть – физическое перенапряжение, повышение артериального давления, изменение метеорологических условий, обильная еда, метеоризм.
При приступе стенокардии выявляется необычная иррадиация болевых ощущений – в нижнюю челюсть, затылок, шею. Иногда боль ощущается только в местах ее иррадиации.
При купировании болевого синдрома в гериатрической практики препаратом выбора является нитроглицерин в небольших дозах (1/2 таб) сублингвально.
Для лечения хронических форм ИБС, используют те же группы антиангинальных препаратов, что и в обычной практике, на лечение следует начинать с малых доз, подбирая оптимальную.
САНАТОРНО-КУРОРТНОЕ ЛЕЧЕНИЕ ПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Показания:
Стабильная стенокардия напряжение IиIIФК без нарушений сердечного ритма и без недостаточности кровообращения или с недостаточностью кровообращения не выше 1 степени, без инфаркта миокарда в анамнезе (могут рекомендоваться климатические курорты, в том числе и горные, а также бальнеологические и местные кардиологические санатории).
Стабильная стенокардия IIФК с нетяжелыми нарушениями ритма сердца (нечастые экстрасистолы) и недостаточностью кровообращения 2А стадии. (Лечение проводится только в местных кардиологических санаториях).
Стабильная стенокардия IIIФК без сложных нарушений сердечного ритма и без недостаточности кровообращения или с недостаточностью кровообращения не выше 2А ст. (лечение проводится только в местных кардиологических санаториях).
Противопоказания:
Ишемическая болезнь сердца:
а) острый инфаркт миокарда;
б) нестабильная стенокардия;
в) приступы стенокардии на обычные физические нагрузки (IIIфункциональный класс) с недостаточностью кровообращения вышеIстадии с нарушением сердечного ритма;
г) частые приступы стенокардии напряжения и покоя (IVфункциональный класс) или явления левожелудочковой недостаточности (сердечная астма) – для всех курортов и местных кардиологических санаториев.
Сердечная недостаточность:
а) недостаточность кровообращения выше IIА стадии – для всех курортов и местных кардиологических санаториев;
б) выше Iстадии – для бальнеологических, грязевых и горных курортов.
Нарушение сердечного ритма:
а) постоянная форма мерцательной аритмии с недостаточностью кровообращения IIА стадии и выше,
б) пароксизмальная тахикардия и трепетание предсердий
в) полная блокада правой или левой ножек пучка Гиса – для бальнеологических, грязевых и горных курортов.
г) угрожаемые жизни нарушения сердечного ритма в виде политопной, частой (10-15 в 1 мин и более), групповой и ранней экстрасистолии (3-5-й градации по Лауну);
д) частые труднокупируемые пароксизмы мерцания и трепетания предсердий;
е) постоянная форма мерцательной аритмии с недостаточностью кровообращения выше IIА стадии;
ж) полная атриовентрикулярная блокада,
з) слабость синусового узла с редкой бради- и тахиаритмией – для всех курортов и местных кардиологических санаториев.
Больным со стабильной стенокардией напряжения наиболее показаны приморские курорты и курорты лесостепной зоны, южного берега Крыма, Прибалтики, Кисловодска.
Диагностика и дифференциальная диагностика нарушений ритма в условиях поликлиники. Тактика ведения больных. Диспансерное наблюдение больных с мерцательной аритмией. Показания и противопоказания для санаторно-курортного лечения.



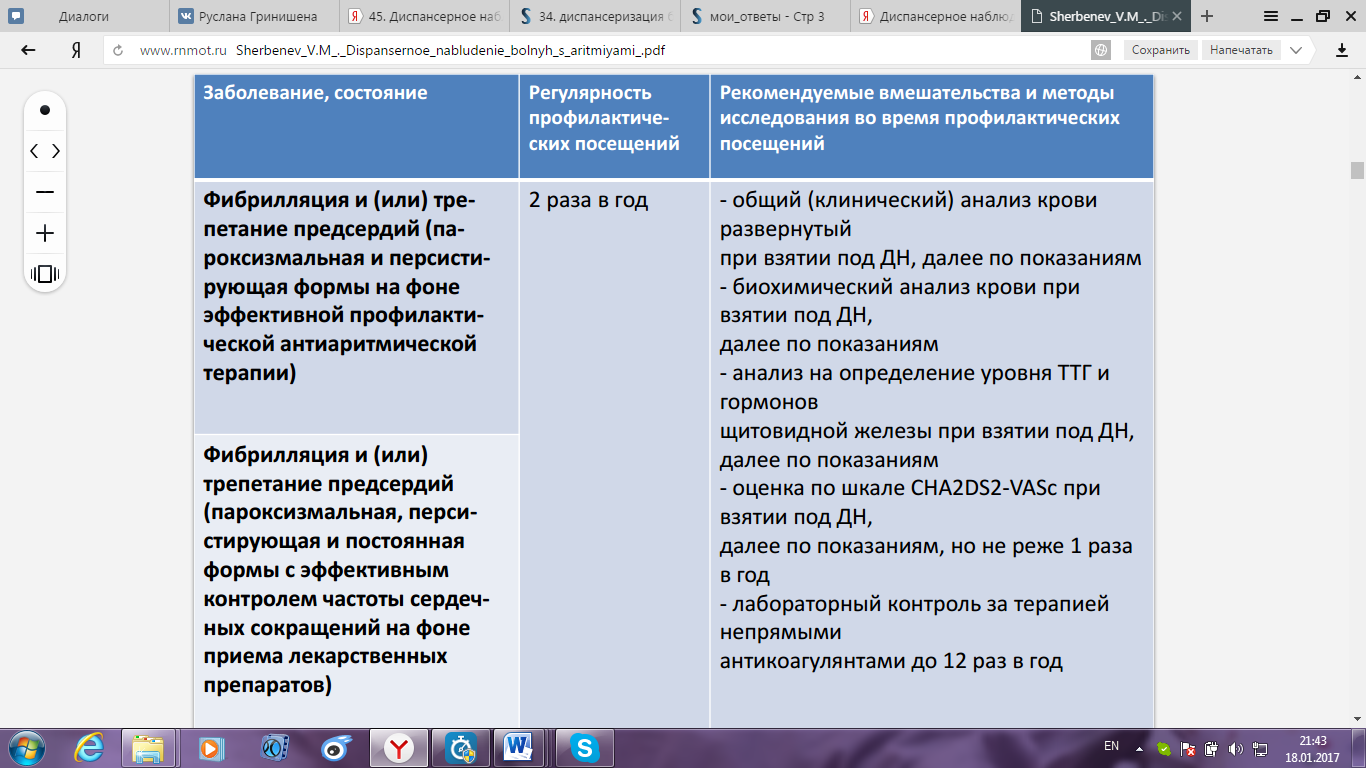
При наличии пароксизмальной или постоянной мерцательной аритмии лечение сердечно-сосудистых больных проводится в санаториях на климатических курортах и в природных кардиологических санаториях, если недостаточность кровообращения не превышает II степени. Лечение на бальнеологических курортах для большинства больных противопоказано.
Климатотерапия проводится главным образом в виде аэротерапии (перапдное лечение, воздушные ванны, сон у моря); гелиотерапия в виде солнечных ванн (10—30 калорий) может назначаться только при сохранении компенсации сердечной деятельности, отсутствии стенокардии N ревмокардита. Талассотерапия может быть назначена только при сохраненной сердечной компенсации. Большое значение имеют сердечные дикозиды, соли калия, магния и коферменты. Будучи применены в условиях санаторного режима, они нередко оказывают более значительны п терапевтический эффект, чем в условиях поликлиники.
Лечебная физическая культура в форме лечебной гимнастики и дозированной ходьбы применяется осторожно, с учетом их переносимости. Существенное влияние на функциональные нарушения центральной нервной системы оказывают электросон, гальванические воротники, электрофорез нейротропных средств.
Бальнеотерапия в виде углекислых ванн не вызывает отрицательных реакций и способствует переводу мерцательной аритмии в брадисистолическую форму, улучшает сократительную функцию миокарда (уменьшается дефицит пульса и улучшается БКГ). Некоторым больным может быть применена бальнеотерапия в виде углекислых ванн темпера-Туры 35. продолжительностью 10—12 минут, на курс лечения 10— 12 ванн.
