
- •«Микробиология, вирусология, иммунология»
- •Раздел 1. Цели и задачи дисциплины «микробиология, вирусология, иммунология», ее место в учебном процессе
- •Раздел 2. Содержание дисциплины
- •3 Лекции продолжительностью по 2 час.
- •3 Занятия продолжительностью по 2 час.
- •Часть 1. Общая микробиология, вирусология, иммнология
- •Правила работы в лаборатории
- •Вопрос 3. Особенности работы с микроскопом, имеющим иммерсионный объектив. Ошибки при работе. Уход за микроскопом. Порядок действий при микроскопии
- •Ошибки при работе с микроскопом
- •Уход за микроскопом
- •Вопрос 4. Морфология бактерий
- •Вопрос 5. Техника приготовления мазков
- •Окраска по методу Бурри
- •Вопрос 7. Сложные методы окраски препаратов Окраска по Граму
- •Вопрос 8. Строение бактериальной клетки
- •Тема 2: Морфология актиномицетов, грибов, спирохет, вирусов и простейших.
- •Вопрос 2. Классификация и морфология спирохет: боррелии, трепонемы и лептоспиры. Классификация спирохет
- •Морфология спирохет
- •Вопрос 3. Классификация и строение риккетсий.
- •Вопрос 4. Классификация и строение хламидий.
- •Вопрос 5. Классификация и строение микоплазм.
- •Вопрос 6. Классификация грибов, их строение. Методы изучения. Классификация грибов
- •Ультраструктура грибов
- •Вопрос 7. Морфология вирусов
- •Вопрос 8. Классификация и строение простейших. Классификация простейших:
- •Ультраструктура простейших
- •Тема 3: Физиология микроорганизмов. Выделение чистых культур аэробных бактерий.
- •Вопрос 1. Питание бактерий
- •Вопрос 2. Питательные среды, их классификация.
- •Вопрос 3. Понятие о стерилизации, методы стерилизации.
- •Вопрос 4. Дыхание бактерий.
- •Вопрос 5. Ферменты микробов, их классификация
- •Вопрос 6. Принципы культивирования и идентификации бактерий:
- •Вопрос 7. Рост и размножение микроорганизмов на жидких и плотных питательных средах. Деление. Фазы развития бактериальной популяции. Рост и размножение бактерий
- •Виды роста бактерий на жидких и плотных питательных средах
- •Фаза развития бактериальной популяции
- •Вопрос 8. Этапы бактериологического исследования:
- •Вопрос 9. Методы выделения чистых культур аэробов:
- •Вопрос 10. Культивирование вирусов
- •Вопрос 11. Бактериофаги
- •Тема 4: Экология микроорганизмов
- •Теоретический материал для самоподготовки
- •Вопрос 1. Микрофлора почвы и методы ее изучения.
- •Вопрос 2. Микрофлора воды и методы ее изучения.
- •Вопрос 3. Микрофлора воздуха и методы ее изучения.
- •Вопрос 4. Естественная микрофлора тела человека, ее значение.
- •Состав нормальной микрофлоры
- •Вопрос 5. Эубиоз и дисбиоз.
- •Вопрос 6. Эубиотики.
- •Тема 5: Генетика микроорганизмов.
- •Вопрос 1. Организация генетического материала у бактерий.
- •Вопрос 2. Внехромосомные факторы наследственности: плазмиды, транспозоны, is-последовательности.
- •Вопрос 3. Модификации. R-s-диссоциации. Мутации. Мутагены. Репарации.
- •Вопрос 4. Генетические рекомбинации: конъюгация, трансформация, трансдукция.
- •Тема 6 : Учение об инфекции. Химиотерапевтические препараты. Антибиотики.
- •Вопрос 1. Инфекция. Условия возникновения и пути передачи возбудителя
- •Условия возникновения
- •Пути передачи:
- •Вопрос 2. Формы инфекции и их характеристика.
- •Вопрос 3. Периоды инфекционной болезни.
- •Вопрос 4. Характеристика бактериальных токсинов.
- •Вопрос 5. Антибиотики: классификация, применение, осложнения при приеме антибиотиков.
- •Вопрос 4. Методы определения чувствительности микроорганизмов к антибиотикам.
- •Вопрос 5. Важнейшие группы химиотерапевтических препаратов и механизмы их действия.
- •Тема 7: Иммунитет. Виды иммунитета.
- •Вопрос 1. Понятие об иммунитете. Виды и формы иммунитета.
- •Вопрос 2. Антигены. Основные свойства и строение антигенов.
- •Вопрос 3. Антигены микроорганизмов.
- •Вопрос 4. Антитела (иммуноглобулины).
- •Вопрос 5. Структура иммуноглобулинов. Свойства иммуноглобулинов.
- •Вопрос 6. Классы и типы иммуноглобулинов.
- •Тема 8: Реакции иммунитета, их практическое значение. Реакции агглютинации, преципитации, их виды и применение; реакции гемолиза и связывания комплемента. Иммунобиологические препараты.
- •Вопрос 1 . Реакция агглютинации и ее варианты
- •Вопрос 2. Реакция преципитации и ее виды.
- •Вопрос 3. Реакция гемолиза.
- •Вопрос 4. Реакция связывания комплемента.
- •Вопрос 5. Вакцины: классификация, применение.
- •Вопрос 6. Сыворотки и иммуноглобулины.
- •Часть 2. Частная микробиология, вирусология
- •Тема1 : Микробиологическая диагностика бактериальных инфекций верхних дыхательных путей.
- •Материал для теоретической подготовки
- •Вопрос 1. Стафилококки (род Staphylococcus)
- •Вопрос 2. Стрептококки (род Streptococcus)
- •Тема 2: Микробиологическая диагностика туберкулеза, дифтерии и коклюша.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Микобактерии туберкулеза
- •Вопрос 2. Коринебактерии дифтерии Сorynebacterium diphtheriae (род Corynebacterium)
- •Вопрос 3. Bordetella pertussis - возбудитель коклюша
- •Тема 3: Микробиологическая диагностика раневых инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Возбудитель столбняка - Clostridium tetani
- •Вопрос 2. Возбудители газовой гангрены – бактерии рода Clostridium Виды клостридий, вызывающие инфекцию: c.Perfringens, c. Novyi, c.Histolyticum, c.Septicum.
- •Тема 4: Микробиологическая диагностика инфекций, передающихся половым путем.
- •Теоретический материал для самоподготовки Вопрос 1.Neisseria gonorrhoeae (гонококки)
- •Вопрос 4. Возбудитель урогенитального хламидиоза – Chlamydia trachomatis
- •Тема 5: Микробиологическая диагностика бактериальных кишечных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Эшерихии (род Escherichia)
- •Вопрос 2. Сальмонеллы – род salmonella
- •Вопрос 3. Патогенез сальмонеллезов.
- •Вопрос 4. Возбудители дизентерии - шигеллы (род Shigella)
- •Вопрос 5. Возбудитель холеры – холерный вибрион (Vibrio cholerae)
- •Вопрос 6. Возбудители ботулизма (Clostridium botulinum)
- •Тема 6: Микробиологическая диагностика зоонозных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Бруцеллы (род Brucella) – возбудители бруцеллеза
- •Вопрос 3. Yersinia pestis – возбудитель чумы
- •Вопрос 4. Франциселлы (Francisella tularensis) – возбудители туляремии
- •Тема 7: Микробиологическая диагностика респираторных вирусных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1.Ортомиксовирусы (семейство Orthomyxoviridae) – вирус гриппа
- •Вопрос 2. Вирус кори (семейство Paramyxoviridae, род Morbillivirus)
- •Вопрос 3. Вирус краснухи (сем. Togaviridae)
- •Тема 8. Микробиологическая диагностика кишечных вирусных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1.Вирусы полиомиелита 1, 2, 3
- •Вопрос 2. Вирус гепатита а
- •Вирус гепатита е человека (семейство Caliciviridae)
- •Тема 9. Микробиологическая диагностика вирусных инфекций наружных покровов.
- •Теоретический материал для самоподготовки
- •Вопрос 2. Герпесвирусы (семейство Herpesviridae) Герпесвирусы (сем. Herpesviridae) - крупные оболочечные днк-содержащие вирусы.
- •Вопрос 3.
- •Вирусы гепатитов в, с, д Гепаднавирусы (семейство Hepadnaviridae)
- •Вирус гепатита c
- •Вирус гепатита d (hdv)
- •Раздел 3. Методическое обеспечение контроля знаний студентов
- •Раздел 4. Учебно-методическое обеспечение дисциплины
Вопрос 2. Коринебактерии дифтерии Сorynebacterium diphtheriae (род Corynebacterium)
C. diphtheriae - палочковидные бактерии; вызывают дифтерию (греч. diphtheria - кожа, пленка) - острую инфекцию, характеризующуюся фибринозным воспалением в зеве, гортани, реже в других органах, и явлениями интоксикации.
Морфологические и культуральные свойства.
Corinebacterium diphteriae – тонкие, слегка изогнутые или прямые грамположительные палочки, расположенные под углом друг к другу в виде римских пятерок. Они утолщены на концах за счет наличия зерен валютина на одном или обоих полюсах клетки. Зерна валютина состоят из полифосфатов, они воспринимают анилиновые красители более интенсивно, чем цитоплазма клетки и легко выявляются при окраске по Нейссеру в виде гранул сине-черного цвета, тогда как тела бактерий – окрашивается в желто-зеленый. При окраске по Граму зерна валютина не выявляются.
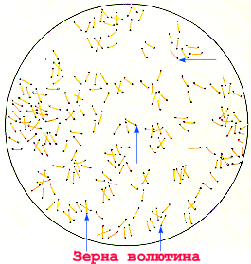
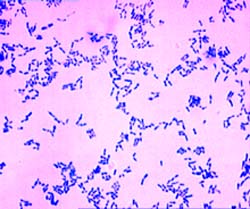
Рисунок мазка из чистой культуры. Окраска по Нейссеру Мазок из чистой культуры.
Окраска щелочной синькой Леффлера
Дифтерийная палочка не обладает кислотоустойчивостью, неподвижна, спор не образует, имеет микрокапсулу с входящим в ее состав корд-фактором. В состав клеточной стенки входят галактоза, манноза, арабиноза, а также большое количество липидов, в том числе некислотоустойчивые миколовые кислоты.
Возбудитель дифтерии – факультативный анаэроб, гетеротроф, растет при 37оС на сложных питательных средах: свернутая кровяная сыворотка, кровяной теллуритовый агар.
На элективных средах через 8-14 часов образует точечные, выпуклые желтовато-кремовые колонии с гладкой или слегка зернистой поверхностью. Колонии не сливаются и имеют вид шагреневой кожи.
На теллуритовых средах возбудитель дифтерии через 24-48 час образует черные или черно-серые колонии в результате восстановления теллурита до металлического теллура.
Возбудитель дифтерии обладает высокой ферментативной активностью. Дифференциально-диагностическими признаками C. diphteriae являются:
отсутствие способности ферментировать сахарозу и разлагать мочевину,
способность продуцировать фермент цистиназу.
Возбудитель дифтерии не однороден по культуральным и биохимическим свойствам. В соответствии с рекомендациями Европейского регионального бюро ВОЗ вид C. diphteriae подразделяют на 4 биовара: gravis, mitis, intermedius, belfanti.
На теллуритовой среде биовар gravis образует сухие, матовые, крупные, плоские, серовато-черные колонии, приподнятые в центре. Периферия колонии светлая с радиальной исчерченностью и неровным краем. Такие колонии напоминают цветок маргаритку. Биовар mitis образует мелкие, гладкие, блестящие, черные, выпуклые колонии с ровным краем, окруженные зоной гемолиза. Биовары intermedius и belfanti фактически относятся к биовару mitis, так как не разлагают крахмал, а этот признак у C. diphteriae является наиболее стабильным.
Антигенная структура. C. diphteriae имеют О-антиген (липидные и полисахаридные фракции, расположенные в глубине клеточной стенки) и К-антиген (поверхностный термолабильный белок). О-антиген является межвидовым. На основании К-антигена различают около 58 сероваров.
Факторы патогенности. Основными факторами патогенности C. diphteriae являются поверхностные структуры, ферменты и токсины.
Поверхностные структуры (пили, компоненты микрокапсулы: корд-фактор, К-антиген, миколовые кислоты) имеют белковую и липидную природу, способствуют адгезии микробов в месте входных ворот, препятствуют фагоцитозу бактерий, оказывают токсическое воздействие на клетки макроорганизма, разрушают митохондрии.
Ферменты патогенности: нейраминидаза, гиалуронидаза, гемолизин, дермонекротоксин. Нейраминидаза отщепляет N-ацетилнейраминовую кислоту от гликопротеидов слизи и поверхности клеток, лиаза расщепляет ее на пируват и N-ацетилманнозамин, а пируват стимулирует рост бактерий. В результате действия гиалуронидазы повышается проницаемость кровеносных сосудов и выход плазмы за их пределы, что ведет к отеку окружающих тканей. Дермонекротоксин вызывает некроз клеток в месте локализации возбудителя. Вышедший за пределы сосудов фибриноген плазмы контактирует с тромбокиназой некротизированных клеток организма и превращается в фибрин, что и является сущностью дифтерийного воспаления. Внутри дифтерийной пленки C. diphteriae находят защиту от эффекторов иммунной системы и антибиотиков, размножаясь, они образуют в большом количестве основной фактор патогенности - дифтерийный гистотоксин.
Дифтерийный гистотоксин оказывает блокирующее действие на синтез белка в органах, наиболее интенсивно снабженных кровью: сердечно-сосудистая система, миокард, нервная система, почки и надпочечники.
Эпидемиология. В естественных условиях дифтерией болеет только человек, не обладающий устойчивостью к возбудителю и антитоксическим иммунитетом. Заболевание распространено повсеместно. Наибольшее количество больных наблюдается во второй половине сентября, октябре и ноябре. Наиболее восприимчивы дети дошкольного и младшего школьного возраста. Среди взрослых к группе повышенного риска относятся работники общественного питания и торговли, школ, детских дошкольных и медицинских учреждений.
C. diphteriae обладает устойчивостью к факторам окружающей среды: в капельках слюны, прилипших к посуде или игрушкам, на ручках дверей они могут сохраняться до 15 дней, на предметах окружающей среды – 5,5 мес., могут размножаться в молоке. При кипячении C. diphteriae погибают в течение 1 мин, в 10% растворе перекиси водорода – через 3 мин, в 5% растворе карболовой кислоты и 50-60% спирте – через 1 мин.
Дифтерийный гистотоксин очень неустойчив и быстро разрушается при действии света, нагревании, окислении.
Патогенез.
Источником инфекции являются:
1.носители токсигенных штаммов - особенно опасны те носители, у которых нет клинических проявлений заболевания, так как они обладают антитоксическим иммунитетом.
2.больные: Среди больных наибольшее значение имеют лица с локализацией процесса в верхних дыхательных путях. Больной эпидемиологически опасен в течение всего периода болезни, даже в период выздоровления он выделяет токсигенные штаммы в окружающую среду.
Основным механизмом заражения является аэрозольный. Пути передачи:
ведущая роль принадлежит воздушно-капельному,
иногда могут осуществляться воздушно-пылевой, контактно-бытовой, а также алиментарный (через молоко) пути передачи.
Входными воротами инфекции служат слизистые оболочки ротоглотки (небные миндалины и окружающие их ткани), носа, гортани, трахеи, а также слизистые оболочки глаз и половых органов, поврежденные кожные покровы, раневая или ожоговая поверхность, незажившая пупочная ранка.
Наиболее часто встречается дифтерия зева (90-95%). Инкубационный период длится от 2 до 10 дней. По патогенезу дифтерия относится к токсинемическим инфекциям, когда микроб остается в месте входных ворот инфекции, а все клинические проявления связаны с действием экзотоксина.
Начальным этапом инфекционного процесса является адгезия микроба в месте входных ворот. Размножаясь там, микроб выделяет гистотоксин, который оказывает местное действие на клетки тканей, а также поступает в кровь, что ведет к возникновению токсинемии.
В области входных ворот развивается воспалительная реакция, которая сопровождается некрозом эпителиальных клеток и отеком, образуется налет белого цвета с сероватым или желтоватым оттенком, содержащим большое количество микробов, продуцирующих токсин.
Характерным признаком дифтерии является фибринозная пленка:
Если слизистая оболочка образована однослойным эпителием (гортань, трахея, бронхи), возникает крупозное воспаление, здесь пленка располагается поверхностно и легко отделяется от подлежащих тканей.
Если слизистая оболочка образована многослойным эпителием (ротоглотка, надгортанник, голосовые связки), возникает дифтерическое воспаление, когда все клетки прочно связаны между собой и с подлежащей соединительнотканной основой. Фибринозная пленка в этом случае плотно спаяна с подлежащими тканями и не снимается тампоном. При попытке сделать это слизистая оболочка кровоточит.
Иммунитет. После перенесенного заболевания формируется стойкий и напряженный гуморальный антитоксический иммунитет. Продолжительность поствакцинального иммунитета – 3-5 лет.
Микробиологическая диагностика.
Материалом для исследования является фибринозная пленка, слизь из зева или носа.
Сбор материала необходимо проводить в течение 3-4 ч (не позднее 12 ч) с момента обращения больного. Для взятия материала используют сухие ватные тампоны, если посев будет произведен в течение 2-3 ч, при транспортировке материала тампоны смачивают 5% раствором глицерина.
Методы диагностики:
Основным методом диагностики является бактериологический. Бактериологическая лаборатория через 48 ч должна дать ответ о наличии или отсутствии C. diphteriae в анализах.
Материал засевают на питательную среду. Отбирают подозрительные колонии и выделенную культуру идентифицируют:
По наличию цистиназы (проба Пизу): в столбик питательного агара с цистином уколом засевают исследуемую культуру. Посевы инкубируют при 37оС 24 ч. C. diphteriae вызывает почернение среды по ходу укола в результате образования сульфида свинца.
По наличию уреазы (проба Закса): готовят спиртовый раствор мочевины и раствор индикатора – фенолового красного, которые перед употреблением смешивают в соотношении 1:9 и разливают в агглютинационные пробирки. Исследуемые бактерии вносят петлей и растирают по стенке прибирки. В положительном случае через 20-30 мин инкубации при 37оС среда приобретает красный цвет в результате расщепления мочевины уреазой.
Способности C. diphteriae продуцировать токсин (устанавливается в реакции преципитации в агаре). Для этого в чашку Петри с питательным агаром, содержащим 15-20% лошадиной сыворотки, 0,3% мальтозы и 0,03% цистина помещают полоску фильтровальной бумаги, пропитанную антитоксической противодифтерийной сывороткой, содержащей 5000 АЕ/мл. Чашку подсушивают при 370С 30 мин и бляшками засевают испытуемые штаммы на расстоянии 0,6-0,8 см от края бумаги. Посевы инкубируют при 370С 24 ч. В положительном случае в месте соединения токсина с антитоксином в среде образуется преципитат в виде белых линий – «усиков».
Для определения токсигенности возбудителя дифтерии может быть использована биопроба. Морской свинке внутрикожно или подкожно вводят испытуемую культуру. Токсигенные культуры убивают животных в течение 3-5 суток, при вскрытии обнаруживаются гиперемированные надпочечники, а при внутрикожном заражении – некроз кожи.
Для бактериоскопического исследования (как самостоятельный диагностический метод применяется редко ввиду полиморфизма возбудителя, но может быть проведен по просьбе врача) из материала готовят мазки на нескольких стеклах, один мазок окрашивают по Граму, другой по Нейссеру, третий – обрабатывают флюорохромом – корифосфином для люминесцентной микроскопии.
О наличии антитоксического иммунитета судят по реакции Шика – реакции нейтрализации токсина антитоксином. В кожу предплечья вводят 1/40 DLM дифтерийного токсина. Покраснение и припухлость в месте введения свидетельствует об отсутствии антитоксинов в крови. Отрицательная реакция Шика говорит о наличии антитоксинов.
Для ускоренного обнаружения дифтерийного токсина, как в бактериальных культурах, так и в сыворотке крови, применяют: РНГА с антительным эритроцитарным диагностикумом, РИА и ИФА. Из молекулярно-генетических методов исследования применяют ПЦР.
Препараты для специфического лечения дифтерии.
В целях нейтрализации дифтерийного гистотоксина применяют специфическую противодифтерийную лошадиную очищенную концентрированную сыворотку, которую получают путем гипериммунизации лошадей дифтерийным антитоксином.
Специфическое лечение противодифтерийной сывороткой начинают немедленно при клиническом подозрении на дифтерию. Необходимо выбрать оптимальный режим введения сыворотки, так как антитоксин может нейтрализовать только не связанный с тканями токсин. Для профилактики развития анафилактического шока сыворотку вводят дробно по А.М. Безредке. Введение сыворотки позднее 3-го дня болезни нецелесообразно.
Разработан противодифтерийный иммуноглобулин человека для внутривенного введения. Его применение дает меньше побочных реакций.
Для подавления размножения C. diphteriae в месте входных ворот обязательно назначают антибиотики. Препаратами выбора являются пенициллин или эритромицин, либо другие β-лактамы и макролиды.
Препараты для специфической профилактики дифтерии.
Для создания искусственного активного антитоксического иммунитета применяют дифтерийный анатоксин. Очищенный и концентрированный препарат входит в состав ассоциированных вакцин:
1. адсорбированной коклюшно-дифтерийно-столбнячной вакцины (АКДС-вакцина),
2. адсорбированного дифтерийно-столбнячного анатоксина (АДС-анатоксин),
3. адсорбированного дифтерийно-столбнячного анатоксина с уменьшенным содержанием антигенов (АДС-М),
4. адсорбированного дифтерийного анатоксина с уменьшенным содержанием антигена (АД-М).
Базисный иммунитет создается у детей согласно календарю прививок. Только 95% охват населения прививками гарантирует эффективность вакцинации.
