
- •«Микробиология, вирусология, иммунология»
- •Раздел 1. Цели и задачи дисциплины «микробиология, вирусология, иммунология», ее место в учебном процессе
- •Раздел 2. Содержание дисциплины
- •3 Лекции продолжительностью по 2 час.
- •3 Занятия продолжительностью по 2 час.
- •Часть 1. Общая микробиология, вирусология, иммнология
- •Правила работы в лаборатории
- •Вопрос 3. Особенности работы с микроскопом, имеющим иммерсионный объектив. Ошибки при работе. Уход за микроскопом. Порядок действий при микроскопии
- •Ошибки при работе с микроскопом
- •Уход за микроскопом
- •Вопрос 4. Морфология бактерий
- •Вопрос 5. Техника приготовления мазков
- •Окраска по методу Бурри
- •Вопрос 7. Сложные методы окраски препаратов Окраска по Граму
- •Вопрос 8. Строение бактериальной клетки
- •Тема 2: Морфология актиномицетов, грибов, спирохет, вирусов и простейших.
- •Вопрос 2. Классификация и морфология спирохет: боррелии, трепонемы и лептоспиры. Классификация спирохет
- •Морфология спирохет
- •Вопрос 3. Классификация и строение риккетсий.
- •Вопрос 4. Классификация и строение хламидий.
- •Вопрос 5. Классификация и строение микоплазм.
- •Вопрос 6. Классификация грибов, их строение. Методы изучения. Классификация грибов
- •Ультраструктура грибов
- •Вопрос 7. Морфология вирусов
- •Вопрос 8. Классификация и строение простейших. Классификация простейших:
- •Ультраструктура простейших
- •Тема 3: Физиология микроорганизмов. Выделение чистых культур аэробных бактерий.
- •Вопрос 1. Питание бактерий
- •Вопрос 2. Питательные среды, их классификация.
- •Вопрос 3. Понятие о стерилизации, методы стерилизации.
- •Вопрос 4. Дыхание бактерий.
- •Вопрос 5. Ферменты микробов, их классификация
- •Вопрос 6. Принципы культивирования и идентификации бактерий:
- •Вопрос 7. Рост и размножение микроорганизмов на жидких и плотных питательных средах. Деление. Фазы развития бактериальной популяции. Рост и размножение бактерий
- •Виды роста бактерий на жидких и плотных питательных средах
- •Фаза развития бактериальной популяции
- •Вопрос 8. Этапы бактериологического исследования:
- •Вопрос 9. Методы выделения чистых культур аэробов:
- •Вопрос 10. Культивирование вирусов
- •Вопрос 11. Бактериофаги
- •Тема 4: Экология микроорганизмов
- •Теоретический материал для самоподготовки
- •Вопрос 1. Микрофлора почвы и методы ее изучения.
- •Вопрос 2. Микрофлора воды и методы ее изучения.
- •Вопрос 3. Микрофлора воздуха и методы ее изучения.
- •Вопрос 4. Естественная микрофлора тела человека, ее значение.
- •Состав нормальной микрофлоры
- •Вопрос 5. Эубиоз и дисбиоз.
- •Вопрос 6. Эубиотики.
- •Тема 5: Генетика микроорганизмов.
- •Вопрос 1. Организация генетического материала у бактерий.
- •Вопрос 2. Внехромосомные факторы наследственности: плазмиды, транспозоны, is-последовательности.
- •Вопрос 3. Модификации. R-s-диссоциации. Мутации. Мутагены. Репарации.
- •Вопрос 4. Генетические рекомбинации: конъюгация, трансформация, трансдукция.
- •Тема 6 : Учение об инфекции. Химиотерапевтические препараты. Антибиотики.
- •Вопрос 1. Инфекция. Условия возникновения и пути передачи возбудителя
- •Условия возникновения
- •Пути передачи:
- •Вопрос 2. Формы инфекции и их характеристика.
- •Вопрос 3. Периоды инфекционной болезни.
- •Вопрос 4. Характеристика бактериальных токсинов.
- •Вопрос 5. Антибиотики: классификация, применение, осложнения при приеме антибиотиков.
- •Вопрос 4. Методы определения чувствительности микроорганизмов к антибиотикам.
- •Вопрос 5. Важнейшие группы химиотерапевтических препаратов и механизмы их действия.
- •Тема 7: Иммунитет. Виды иммунитета.
- •Вопрос 1. Понятие об иммунитете. Виды и формы иммунитета.
- •Вопрос 2. Антигены. Основные свойства и строение антигенов.
- •Вопрос 3. Антигены микроорганизмов.
- •Вопрос 4. Антитела (иммуноглобулины).
- •Вопрос 5. Структура иммуноглобулинов. Свойства иммуноглобулинов.
- •Вопрос 6. Классы и типы иммуноглобулинов.
- •Тема 8: Реакции иммунитета, их практическое значение. Реакции агглютинации, преципитации, их виды и применение; реакции гемолиза и связывания комплемента. Иммунобиологические препараты.
- •Вопрос 1 . Реакция агглютинации и ее варианты
- •Вопрос 2. Реакция преципитации и ее виды.
- •Вопрос 3. Реакция гемолиза.
- •Вопрос 4. Реакция связывания комплемента.
- •Вопрос 5. Вакцины: классификация, применение.
- •Вопрос 6. Сыворотки и иммуноглобулины.
- •Часть 2. Частная микробиология, вирусология
- •Тема1 : Микробиологическая диагностика бактериальных инфекций верхних дыхательных путей.
- •Материал для теоретической подготовки
- •Вопрос 1. Стафилококки (род Staphylococcus)
- •Вопрос 2. Стрептококки (род Streptococcus)
- •Тема 2: Микробиологическая диагностика туберкулеза, дифтерии и коклюша.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Микобактерии туберкулеза
- •Вопрос 2. Коринебактерии дифтерии Сorynebacterium diphtheriae (род Corynebacterium)
- •Вопрос 3. Bordetella pertussis - возбудитель коклюша
- •Тема 3: Микробиологическая диагностика раневых инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Возбудитель столбняка - Clostridium tetani
- •Вопрос 2. Возбудители газовой гангрены – бактерии рода Clostridium Виды клостридий, вызывающие инфекцию: c.Perfringens, c. Novyi, c.Histolyticum, c.Septicum.
- •Тема 4: Микробиологическая диагностика инфекций, передающихся половым путем.
- •Теоретический материал для самоподготовки Вопрос 1.Neisseria gonorrhoeae (гонококки)
- •Вопрос 4. Возбудитель урогенитального хламидиоза – Chlamydia trachomatis
- •Тема 5: Микробиологическая диагностика бактериальных кишечных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Эшерихии (род Escherichia)
- •Вопрос 2. Сальмонеллы – род salmonella
- •Вопрос 3. Патогенез сальмонеллезов.
- •Вопрос 4. Возбудители дизентерии - шигеллы (род Shigella)
- •Вопрос 5. Возбудитель холеры – холерный вибрион (Vibrio cholerae)
- •Вопрос 6. Возбудители ботулизма (Clostridium botulinum)
- •Тема 6: Микробиологическая диагностика зоонозных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1. Бруцеллы (род Brucella) – возбудители бруцеллеза
- •Вопрос 3. Yersinia pestis – возбудитель чумы
- •Вопрос 4. Франциселлы (Francisella tularensis) – возбудители туляремии
- •Тема 7: Микробиологическая диагностика респираторных вирусных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1.Ортомиксовирусы (семейство Orthomyxoviridae) – вирус гриппа
- •Вопрос 2. Вирус кори (семейство Paramyxoviridae, род Morbillivirus)
- •Вопрос 3. Вирус краснухи (сем. Togaviridae)
- •Тема 8. Микробиологическая диагностика кишечных вирусных инфекций.
- •Теоретический материал для самоподготовки
- •Вопрос 1.Вирусы полиомиелита 1, 2, 3
- •Вопрос 2. Вирус гепатита а
- •Вирус гепатита е человека (семейство Caliciviridae)
- •Тема 9. Микробиологическая диагностика вирусных инфекций наружных покровов.
- •Теоретический материал для самоподготовки
- •Вопрос 2. Герпесвирусы (семейство Herpesviridae) Герпесвирусы (сем. Herpesviridae) - крупные оболочечные днк-содержащие вирусы.
- •Вопрос 3.
- •Вирусы гепатитов в, с, д Гепаднавирусы (семейство Hepadnaviridae)
- •Вирус гепатита c
- •Вирус гепатита d (hdv)
- •Раздел 3. Методическое обеспечение контроля знаний студентов
- •Раздел 4. Учебно-методическое обеспечение дисциплины
Тема 2: Микробиологическая диагностика туберкулеза, дифтерии и коклюша.
Вопросы для самоподготовки:
Возбудитель туберкулеза, его основные свойства, патогенез, лечение и профилактика туберкулеза. Методы микробиологической диагностики туберкулеза.
Возбудители дифтерии, их свойства, отличия от дифтероидов и ложнодифтерийных бактерий. Патогенез, лечение, профилактика и микробиологическая диагностика дифтерии.
Возбудители коклюша, их свойства. Патогенез, лечение, профилактика и микробиологическая диагностика коклюша.
Теоретический материал для самоподготовки
Вопрос 1. Микобактерии туберкулеза
Туберкулез – первично хроническое заболевание человека и животных, сопровождающееся поражением различных органов и систем (органов дыхания, лимфатических узлов, кишечника, костей, суставов, глаз, кожи, почек и мочевыводящих путей, половых органов, ЦНС).
Возбудители туберкулеза относятся к семейству Mycobacteriaceae, роду – Mycobacterium. Заболевание вызывается 3 видами:
M. tuberculosis – человеческий вид (в 92% случаев),
M. вovis – бычий вид (в 5% случаев),
M. аfricanum – промежуточный вид (в 3% случаев).
Морфологические и культуральные свойства.
- прямые или изогнутые палочки,
- грамположительны (но из-за большого содержания липидов в клеточной стенке плохо воспринимают красители),
- чаще применяют окраску по Цилю–Нильсену, при этом микобактерии обнаруживаются в препаратах в виде ярко-красных кислотоустойчивых палочек, расположенных поодиночке или небольшими скоплениями.
- неподвижны,
- спор не образуют,
- имеют микрокапсулу.
- в состав клеточной стенки входят миколовая, фтионовая, туберкулостеариновая и другие жирные кислоты.
Родовой признак микобактерий – кислото-, спирто- и щелочеустойчивость.

Рис.Туберкулезные палочки в чистой культуре (рисунок)
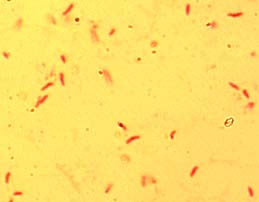

Рис. Мазок из чистой культуры M. вovis Рис. M.tuberculosis в мазке
(окраска по Цилю-Нильсену) из мокроты (окраска по Цилю-Нельсену)
Растут на сложных питательных средах, содержащих яйца, глицерин, картофель, аспарагин, витамины, соли. Для подавления токсического действия образуемых в процессе метаболизма жирных кислот к средам добавляют активированный уголь или сыворотки животных, для подавления роста сопутствующей микрофлоры – красители (малахитовый зеленый) и антибиотики, не действующие на микобактерии. Элективной средой является среда Левенштейна–Йенсена.
При внутриклеточном размножении, а также при росте на жидких питательных средах и микрокультивировании на стеклах в жидкой среде (метод микрокультур Прайса) через 48–72 ч у вирулентных штаммов выявляется корд-фактор, благодаря которому микобактерии склеиваются и растут в виде «жгутов» или «кос».

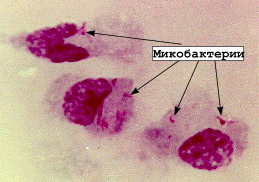
Рис. Корд-фактор M.tuberculosis: палочки, Рис. Незавершенный фагоцитоз микобактерий
расположены в виде "косы", жгутов (окраска по Цилю-Нильсену)
Биохимические признаки.
В отличие от условно-патогенных микобактерий, M. tuberculosis и M. bovis в большом количестве образуют никотиновую кислоту (ниацин), которая накапливается в жидкой питательной среде.
В отличие от M. bovis, M. tuberculosis обладают способностью редуцировать нитраты в нитриты.
Факторы патогенности.
К факторам патогенности микобактерий относятся компоненты клеточной стенки бактерий: туберкулопротеины, липиды и их комплексы.
- Туберкулопротеины являются основными носителями антигенных свойств микобактерий, они – высокотоксичны и вызывают развитие гиперчувствительности 4-го типа.
- Липиды (миколовая и фтионовая кислоты, корд-фактор) вызывают развитие гранулем, подавляют активность фагоцитарных клеток.
- Корд-фактор – это гликолипид, состоящий из трегалозы и димиколата. Он разрушает митохондрии клеток инфицированного организма, чем нарушает функцию дыхания.
Экзотоксины микобактерии не образуют.
Устойчивость в окружающей среде.
В естественных условиях при отсутствии солнечного света жизнеспособность микобактерий сохраняется в течение нескольких месяцев, при рассеянном свете – погибают через 1-1,5 мес.
В уличной грязи они сохраняются до 4 мес., в речной воде – до 7 мес., в сточной воде – до 15 мес., в навозе – до 2-х лет.
При кипячении они погибают через 5 мин, при пастеризации – в течение 30 мин, под воздействием ультрафиолетовых лучей – через 2-3 мин.
Возбудители туберкулеза устойчивы к действию дезинфицирующих веществ. Для дезинфекции используются активированные растворы хлорамина и хлорной извести, вызывающие гибель бактерий в течение 3-5 ч.
Патогенез.
Источники инфекции:
1.Основной - больной туберкулезом органов дыхания человек, выделяющий микробы в окружающую среду с мокротой.
2. Второстепенную роль играют больные сельскохозяйственные животные (крупный рогатый скот, верблюды, свиньи, козы, овцы) и люди, страдающие внелегочными формами туберкулеза (пищеварительного тракта или урогенитальной системы) и выделяющие микробактерии с мочой и калом.
Пути передачи:
Основной механизм заражения – аэрогенный с соответствующими ему воздушно-капельным и воздушно-пылевым путями передачи инфекции. Входными воротами при этом могут быть слизистая оболочка полости рта, миндалин, бронхи и легкие.
Реже заражение туберкулезом может происходить пищевым путем при употреблении термически не обработанных мясных или молочных продуктов, что особенно характерно для заболеваний, вызванных M. bovis, чаще поражающих детей.
Возможен контактный путь передачи инфекции от больных туберкулезом через поврежденные кожные покровы и слизистые оболочки при использовании инфицированной одежды больных, игрушек, книг, посуды. Известны случаи заражения людей при уходе за больными животными. Описаны редкие случаи заражения хирургов, паталогоанатомов, мясников.
Возможен и трансплацентарный путь передачи, но он, как правило, не реализуется вследствие тромбоза кровеносных сосудов плаценты в местах поражения. Внутриутробное заражение плода может происходить не только через пупочную вену и плаценту, но и при заглатывании амниотической жидкости, содержащей микобактерии.
Организм человека обладает высокой устойчивостью к действию патогенных микобактерий, поэтому большое значение для возникновения заболевания имеют длительность контакта с источником инфекции, массивность инфицирования, вирулентность микобактерий и снижение резистентности макроорганизма.
Инкубационный период длится от 3-8 недель до 1 года и более (40 лет). Возбудитель в течение длительного времени сохраняется в фагоцитирующих клетках региональных лимфатических узлов.
В развитии заболевания выделяют первичный туберкулез, диссеминированный и вторичный.
Первичный туберкулез возникает у ранее неинфицированных людей и характеризуется выраженными токсикоаллергическими осложнениями и некротическими изменениями в тканях, возникающими на фоне высокой чувствительности макроорганизма к возбудителям туберкулеза. Для него характерна гематогенная диссеминация.
В зоне проникновения и размножения бактерий возникает специфический воспалительный очаг – инфекционная гранулема. Затем развивается специфический воспалительный процесс в региональных лимфатических узлах и наблюдается сенсибилизация организма - формируется первичный туберкулезный комплекс. Обычно первичный очаг имеет доброкачественное течение, он рассасывается, пораженный участок кальцинируется и рубцуется. Но бактерии полностью не уничтожаются. В первичном очаге и лимфатических узлах они могут сохраняться долгие годы и при неблагоприятных условиях может произойти активация возбудителя и генерализация процесса.
Из первичного туберкулезного комплекса микобактерии разносятся:
- бронхогенным,
- лимфогенным,
- ематогенным путем,
в результате чего образуются очаги в других органах и тканях и возникает диссеминированный легочный или внелегочный туберкулез.
Вторичный туберкулез возникает у ранее инфицированных людей, процесс, чаще всего, локализуется в каком-либо органе. Возникновение вторичного туберкулеза – результат активации старых эндогенных очагов или нового экзогенного заражения возбудителями туберкулеза (суперинфекция) вследствие тесного контакта с бактериовыделителем.
Различают 3 клинические формы заболевания: первичная туберкулезная интоксикация у детей и подростков, туберкулез органов дыхания, туберкулез других органов и систем.
Чаще всего возникает туберкулез органов дыхания (легких и внутригрудных лимфатических узлов). Он проявляется субфебрильной температурой тела, кашлем с мокротой, кровохарканьем, одышкой. Симптомов, характерных только для туберкулеза, нет.
В отличие от M. tuberculosis, M. bovis чаще поражает детей и вызывает такие внелегочные формы заболевания, как туберкулез периферических лимфатических узлов и мочеполовых органов, туберкулез костей и суставов, сопровождающиеся лекарственной устойчивостью к изониазиду.
Противотуберкулезный иммунитет.
Иммунитет нестерильный, что обусловлено длительной персистенцией L-форм бактерий в макроорганизме. Он появляется через 4-8 недель после попадания микробов в макроорганизм.
Микробиологическая диагностика.
Материалом для исследования служит мокрота.
Обязательными методами микробиологической диагностики туберкулеза являются бактериоскопическое и бактериологические исследования, биопроба и туберкулинодиагностика. Обнаружение в патологическом материале возбудителей является прямым доказательством активности инфекционного процесса.
Бактериоскопическое исследование. Из материала готовят мазки, окрашивают по Цилю–Нильсену и микроскопируют. В препаратах обнаруживают единичные или слипшиеся по 2-3 красные палочки, если в 1 мл мокроты их содержится не менее 104-105 бактериальных клеток (предел метода). При получении отрицательных результатов прибегают к методам обогащения материала: гомогенизации и флотации.
Метод гомогенизации: к суточной порции мокроты добавляют равный объем 1% раствора едкого натра, флакон закрывают пробкой и встряхивают 10-15 мин, центрифугируют, нейтрализуют кислотой и из осадка готовят мазок.
Чаще применяют метод флотации: мокроту гомогенизируют и прогревают при 550С 30 мин на водяной бане. Затем добавляют 1-2 мл ксилола, дистиллированную воду и повторно встряхивают в течение 10 мин. Оставляют стоять 25-30 мин при комнатной температуре. На поверхности образуется пена, состоящая из всплывших капелек ксилола с адсорбированными бактериями. Мазок готовят из пенообразного слоя, несколько раз наслаивая материал на стекло. Метод флотации на 10% повышает обнаружение микобактерий в патологическом материале.
Широкое распространение получил высокочувствительный метод люминесцентной микроскопии, основанный на способности липидов микобактерий воспринимать люминесцентные красители и светиться при облучении ультрафиолетовыми лучами.
Бактериологическое исследование является основным методом диагностики туберкулеза Исследуемый материал перед посевом в течение нескольких минут подвергают действию 10% серной кислоты или 4-6% едкого натра для освобождения от сопутствующей микрофлоры, затем тщательно встряхивают и центрифугируют. Осадок нейтрализуют и засевают в несколько пробирок со средой Левенштейна–Йенсена. Посевы инкубируют при 370С 4-6 нед и более, просматривая посевы 1 раз в неделю. Выделенную культуру микобактерий туберкулеза дифференцируют от условно-патогенных микобактерий по морфологическим, тинкториальным, биохимическим свойствам и др.
Из биохимических свойств чаще всего определяют способность исследуемой культуры синтезировать никотиновую кислоту (ниациновая проба). Для определения ниацина к культуре микобактерий в жидкой питательной среде добавляют 1 мл КСN и 1 мл 5% раствора хлорамина. При наличии ниацина через несколько минут появляется ярко-желтая окраска. После учета результатов для нейтрализации КСN в пробирки добавляют 3-5 мл 10% гидрокарбоната натрия.
2.А. Для ускорения диагностики используют метод микрокультур Прайса. На нескольких предметных стеклах делают толстые мазки из исследуемого материала, высушивают, обрабатывают несколько минут 2-6% серной кислотой и нейтрализуют. Затем стекла опускают во флаконы с гемолизированной цитратной кровью в разведении 1/4-1/8 и ставят в термостат. Через 4-14 дней извлекают стекла, фиксируют препарат, окрашивают по Цилю–Нильсену и микроскопируют. Вирулентные штаммы образуют микрокультуры, имеющие вид кос или жгутов.
2.Б. Определение лекарственной устойчивости микобактерий проводят перед началом лечения, спустя 3 мес. и далее при продолжающемся выделении бактерий туберкулеза через каждые 6 мес. методом серийных разведений.
С этой целью по 0,1 мл взвеси микобактерий засевают в пробирки со средой Левенштейна–Йенсена, содержащей различные концентрации антибактериальных препаратов: 5, 10, 50 мкг/мл стрептомицина, 1, 5, 10, 25 мкг/мл тубазида и т.п. Результаты исследования учитывают по истечении определенного срока выращивания, достаточного для получения обильного роста в контрольных пробирках.
Устойчивость штамма выражается максимальной концентрацией антибактериального препарата (количество микрограммов в 1 мл питательной среды), при которой еще наблюдается рост, приближающийся к росту в контроле.
Биологический метод является наиболее надежным при выявлении микобактерий туберкулеза, он позволяет обнаружить от 1 до 5 микробных клеток в исследуемом материале. Исследуемый материал обрабатывают серной кислотой для освобождения от посторонней микрофлоры, нейтрализуют и вводят подкожно по 2-3 мл морской свинке и кролику с отрицательными туберкулиновыми реакциями. Через 4 мес., если животное не погибнет, его забивают и проводят микроскопическое исследование его органов. M. tuberculosis – высокопатогенны для морских свинок и малопатогенны для кроликов, M. bovis –высокопатогенны для кроликов.
4.Туберкулодиагностика – это ведущий метод диагностики туберкулеза у детей и подростков, основан на определении повышенной чувствительности макроорганизма к туберкулину, наступившей в результате заражения возбудителями туберкулеза или вакцинации ВСG, с помощью кожно-аллергических проб. Туберкулин – это белковые фракции – протеины, выделенные из бульонной культуры микобактерий путем добавления химических веществ, осаждающих белок, с последующей очисткой и лиофилизацией. Туберкулин вводят внутрикожно в строго определенной дозировке – проба Манту. Результаты оценивают через 48-72 ч. Реакция считается положительной при наличии выраженного инфильтрата (папулы) диаметром 5 мм и более.
5. Для экспресс-диагностики применяют реакцию иммунофлюоресценции (РИФ) с использованием видоспецифических моноклональных антител, иммуноферментный анализ (ИФА) и полимеразно-цепную реакцию (ПЦР). Эти методы направлены на обнаружение как антигенов возбудителей туберкулеза, так и антител к ним.
Препараты для лечения.
Международный союз борьбы с туберкулезом в связи с распространением в настоящее время множественно-резистентных штаммов предложил все противотуберкулезные препараты по степени их эффективности разделить на 3 группы:
группа А – наиболее эффективные – изониазид, рифампицин и их производные;
группа В – препараты средней эффективности – стрептомицин, канамицин, этионамид (пропионамид), этамбутол, пиразинамид, флоримицин, циклосерин, производные фторхинолонов; группа С – препараты малой эффективности – ПАСК, тибон (тиоацетозон).
В России препараты группы С в последнее время не применяются, а также получены препараты, превосходящие рифампицин по лечебным свойствам: рифапентин, рифабутин и комбинированные препараты: рифатер, рифанг.
Период лечения состоит из 2 этапов. Цель первого - подавить репликацию активно размножающейся бактериальной популяции, располагающейся в основном внеклеточно, добиться снижения ее численности. Цель второго этапа – долечивание в результате воздействия на оставшуюся бактериальную популяцию, в большинстве своем находящуюся внутриклеточно в виде персистирующих форм микобактерий.
Большинство больных перестают быть источником инфекции в течение 2 недель с начала соответстующей противотуберкулезной терапии.
Препараты для специфической профилактики.
Для специфической профилактики используют живую вакцину БЦЖ – BCG, полученную путем длительного культивирования M. bovis на картофельно-глицериновом агаре с добавлением бычьей желчи. Вакцинацию проводят новорожденным на 2-5 день в роддоме внутрикожно с последующей ревакцинацией согласно календарю прививок. Ревакцинацию проводят лицам с отрицательной туберкулиновой пробой с интервалом 5-7 лет до 30-летнего возраста.
