
- •Болезни в трех томах
- •Общая часть
- •8 Список сокращений
- •Основные сведения об инфекционных болезнях
- •Классификация инфекционных болезней
- •2 Ж. Возианова
- •Принципы лечения инфекционных болезней
- •Характер взаимодействия с микро-и макроорганизмом
- •Возможные побочные реакции
- •II. Аминогли-козиды
- •III. Тетрацик-лины
- •Специфическая профилактика инфекционных болезней
- •Заболевания преимущественно с воздушно-капельным механизмом передачи
- •1Ейраминидаза
- •Действие на факторы клеточного и гуморального иммунитета
- •Формирование антитоксического иммунитетаСтимуляция местных факторов защиты, в том числе завершенного фагоцитоза
- •Функциональные нарушения
- •Механизмов защиты
- •Внедрение микоплазм в слизистую оболочку дыхательных путей
- •Заболевания преимущественно с фекально-оральным механизмом передачи
- •Размножение сальмонелл в тонкой кишке
- •Вегетативная нс
- •Заболевания, вызываемые иерсиниями
- •Желудке (высвобождение эндотоксина при этом незначительное)
- •Непосредственное повреждающее действие шигелл на слизистую оболочку толстой кишки
- •Серогруппа 01 (холерные)
- •Всасывание фрагментов вибрионов в кровь Образование различных факторов агрессии
- •Выработка вибриоцидных антител
- •Структура и функции печени
- •Методы диагностики, использующиеся при обследовании больных вг, и их оценка
- •21 Ж. Возианова
- •Особенности лечения больных вирусным гепатитом с затяжным течением
- •Заболевания, вызываемые вирусами
- •Энтеровирусами Паралитические формы (полиомиелитоподобные заболевания)
- •Асептический серозный менингит
- •Энтеровирусный энцефалит
- •Синдром Гийена—Барре (полирадикулоневрит)
- •Острые респираторные заболевания («летний грипп»)
- •Лихорадка с экзантемой
- •Везикулярный стоматит с экзантемой (ящуроподобный синдром)
- •Герпетическая ангина (герпангина)
- •Эпидемический конъюнктивит
- •Энтеровирусная диарея (летние гастроэнтериты)
- •Энтеровирусный гепатит
- •Эпидемическая миалгия (плевродиния, борнхольмская болезнь)
- •Энтеровирусная инфекция у новорожденных
- •Бессимптомная инфекция
- •Лечение нематодозов
- •Лечение цестодозов
- •Протозойные заболевания
- •1Нфекц1йн1 I паразитарн1 хвороби
Энтеровирусная инфекция у новорожденных
Инфицирование энтеровирусами новорожденных детей происходит главным образом от матери или обслуживающего персонала, в связи с чем и клинические проявления возникают очень рано — уже на первой неделе после рождения.
Возбудителями энтеровирусных заболеваний у новорожденных чаще всего являются вирусы Коксаки группы В (1—5 типы), А16, ECHO (преимущественно типы 11 и 16, реже —■ 6, 9, 14, 19), энтеровирусы других типов.
Наиболее легкая клиническая форма — «неспецифическая.» лихорадка, которая проявляется повышенной до 38—39 °С температурой тела , повышенной возбудимостью и беспокойством ребенка, отказом от груди. Иногда появляются рвота и понос (не более 2—3 раз в сутки). Но уже через 2—4 дня все указанные явления проходят.
Значительно тяжелее протекают генерализованные формы, при которых поражаются различные органы и системы. Наиболее типичным является миокардит, для которого характерны резкая тахикардия, расширение границ сердца, систолический шум. Очень быстро появляются одышка, цианоз, возможно развитие циркуляторного коллапса, а затем возникают признаки, свидетельствующие о вовлечении в патологический процесс ЦНС, — судороги, нарушение дыхания. Состояние ступора при этом — один из наиболее ярких и ранних признаков. Поскольку поражение сердца у новорожденных детей очень часто сочетается с поражением ЦНС, пользуются термином «менингоэнцефаломио-кардит». Летальность при этом варианте генерализованной инфекции достигает 50 %. В процесс обычно вовлекаются и другие органы (печень, поджелудочная железа, легкие), однако симптомы, свидетельствующие об их поражении, менее выражены, чем симптомы поражения сердца и ЦНС.
Еще более тяжело протекает у новорожденных генерализованная форма, ведущими симптомами которой являются профузные кровотечения и быстро прогрессирующая печеночная недостаточность, связанная с массивным некрозом печени (hemorrhage-hepatitis syndrome — геморрагически-гепатитный синдром). При этом клиника прогрессирует быстро: в 1-й день ребенок лишь отказывается от пищи, может выявляться лишь легкая желтушность; на 2-й — желтуха быстро нарастает, появляются точечные кровоизлияния на коже, кровотечения в местах уколов; уже с 3-го дня на фоне нарастающей желтухи возникают профузные кровотечения, у ребенка могут возникать генерализованные судороги, коматозное состояние, почечная недостаточность. Смерть в ближайшие дни наступает у 80—90 % больных детей.
Более детальную информацию об особенностях течения энтерови-русных заболеваний у новорожденных и детей младшего возраста можно получить в соответствующих руководствах по педиатрии.
Бессимптомная инфекция
Бессимптомная инфекция — самый частый вариант энтеровирус-ных заболеваний. Если заражение полиовирусами протекает бессимптомно у 90—95 % лиц, то при заражении вирусами Коксаки и ECHO бессимптомное течение наблюдается у 75—80 % лиц, а частота развития манифестных форм заболеваний у инфицированных и тяжесть их течения находятся в зависимости от возраста заболевших — дети болеют тем тяжелее, чем они младше. Иногда диагноз ставят через несколько недель иди даже месяцев после инфицирования, главным образом на основании «внезапно» обнаруженных каких-то типичных для энтеровирусных заболеваний осложнений (например, миокардиопа-тия), по результатам специальных лабораторных исследований.
Еще раз следует отметить, что роль энтеровирусных заболеваний в патологии человека еще недостаточно изучена. В различных руко-вод-ствах можно встретить противоречивые данные, касающиеся связи отдельных клинических симптомов и синдромов с отдельными типами энтеровирусов. Изучается возможная связь энтеровирусов с другими заболеваниями и синдромами — мононуклеозоподобным синдромом, лимфаденопатией, острым полиартритом, орхитом, панкреатитом и др. Это инфекция, которую нельзя игнорировать и которую еще только предстоит изучить по-настоящему.
В последние годы энтеровирусные заболевания, вызванные энтерови-русами типов 68—71, привлекают все большее внимание клиницистов.
Энтеровирус типа 68 выделяют в основном у детей с бессимптомно протекающей инфекцией или на фоне ОРЗ (ларингит, трахеит, трахео-бронхит).
Энтеровирус типа 69 выявляют преимущественно у детей с лихорадочным синдромом, а также с явлениями интерстициальной пневмонии, бронхиолита.
Энтеровирус типа 70 поражает преимущественно взрослых, причем заболевание из-за высокой контагиозности приобретает нередко эпидемический характер. Наиболее характерно это для острого геморрагического конъюнктивита, протекающего с фотофобией, слезотечением, иногда — с лихорадкой, общей интоксикацией. Субконъюнктивальные геморрагии обнаруживают сначала на одном, но вскоре (через 1—2 сут) и на другом глазу. Серозное отделяемое становится серозно-гной-ным, гнойным, что свидетельствует о присоединении вторичной флоры. При осмотре обнаруживают отек конъюнктивы с увеличенными фолликулами, иногда — эрозии на роговой оболочке.
Кроме эпидемического геморрагического конъюнктивита, наиболее частого проявления энтеровирусной инфекции, вызванной типом 70, заболевание может протекать в форме «малой болезни», ОРЗ, полио-миелитоподобной.
Энтеровирус типа 71 вызывает заболевания у взрослых и детей с большим полиморфизмом клинических проявлений: различные варианты поражения нервной системы (полиомиелитоподобные паралитические формы, асептический менингит, энцефалит), «малая болезнь», ОРЗ, миокардиты, полиморфные сыпи. Возможно, как и при других энтеровирусных заболеваниях, бессимптомное течение.
Осложнения. Поскольку при энтеровирусных заболеваниях, вызванных различными типами вирусов, органность поражений и комбинации различных форм выявляются с большим разнообразием, вероятность возникновения осложнений и их характер далеко не всегда можно предсказать. Зависят они в значительной степени от возраста больного, типа и даже штамма возбудителя, реактивности организма, характера лечения и других факторов.
При полиомиелитоподобных заболеваниях могут возникать стойкие парезы отдельных мышечных групп. При поражении мозжечка иногда развивается стойкая атаксия. Возможны эпилептиформные припадки. Поражение дыхательных мышц может привести к остановке дыхания, в более легких случаях на фоне нарушения дыхания создаются условия для развития вторичной пневмонии.
После перенесенного асептического менингита иногда наблюдают различной длительности (до 1 года и более) нарушения моторной функции в виде нечеткой координации движений, мышечного спазма, непроизвольных движений.
При энцефалитах, особенно вызванных вирусом Коксаки В5, может развиться длительное повреждение гипоталамуса. В острый период, преимущественно у маленьких детей, могут развиться кома, тяжелый судорожный синдром. Повреждение сосудодвигательных центров может быть причиной различной степени гипертензии (стойкой или преходящей). Возможно снижение остроты зрения.
Серьезные остаточные явления могут возникнуть при поражении мышцы сердца и перикарда. Возможны внезапная остановка сердца, кардиомегалия, стойкое нарушение сердечного ритма. Описывают хронический слипчивый перикардит, отек легких.
У взрослых энтеровирусные гастроэнтериты обычно не сопровождаются тяжелыми расстройствами, однако у детей младшего возраста диарея и рвота приводят к тяжелым циркуляторным расстройствам на фоне потери жидкости и электролитов, вплоть до гиповолемического шока.
У новорожденных энтеровирусная инфекция может осложняться развитием ОПЭ на фоне массивного некроза печени, почечной недостаточностью, а также массивным кровотечением.
Как уже упоминалось, имеются указания на связь с энтеровирусами таких заболеваний, как инсулинзависимый сахарный диабет, хронический панкреатит, полиартрит и другие, однако патогенез этих нарушений уточняется. Не исключается как ведущий иммунокомплексный механизм в патогенезе этих заболеваний.
Исходы. В большинстве случаев энтеровирусные заболевания протекают как самолимитирующиеся, без всяких осложнений. Неблагополучные исходы (вплоть до смерти) и стойкие остаточные явления наблюдаются преимущественно у детей младшего возраста и новорожденных. Основная причина смерти — поражение ЦНС, тяжелые мио-перикардиты, острая печеночная недостаточность.
Методы диагностики. Общеклинические методы. Общий анализ крови — малоинформативен. В большинстве случаев при неосложнен-ном течении энтеровирусной инфекции все показатели остаются нормальными. Иногда, особенно в первые дни болезни, может быть небольшой лейкоцитоз, особенно при наличии диарейного синдрома, сопровождающегося обезвоживанием. Но даже грубые изменения (выраженный нейтрофильный лейкоцитоз, резко увеличенная СОЭ) не исключают энтеровирусной инфекции как пусковой, тем более, что эти изменения могут быть обусловлены присоединившейся вторичной инфекцией или тяжелыми осложнениями (некроз печени).
Общий анализ мочи обычно без изменений, но в тех случаях, когда везикулы появляются на слизистой оболочке мочевого пузыря или мо-чевыводящих путей (при соответствующих клинических формах), в моче могут появляться лейкоциты и эритроциты.
При наличии диарейного синдрома в копроцитограмме можно обнаружить увеличенное количество лейкоцитов, наличие эритроцитов и слизи не характерно.
При асептическом менингите при спинномозговой пункции выявляется повышенное давление спинномозговой жидкости. Число лейкоцитов может варьировать от нескольких сотен до 2—3 тыс. в 1 мм3. В первые сутки заболевания преобладают нейтрофилы, они могут составлять 90 % всех клеток, но уже со 2—3-х суток их число резко уменьшается, и в дальнейшем резко преобладают лимфоциты. Такая динамика типична даже для нелеченых менингитов. Кроме увеличенного цитоза в острую фазу выявляют умеренное повышение содержания белка, уровень глюкозы остается нормальным или незначительно снижен. При энтеровирусном энцефалите давление спинномозговой жидкости повышено, но состав ее остается нормальным.
Поскольку заболевания, вызываемые энтеровирусами, характеризуются полиорганностью поражений и полисимптомностью, при многих других клинических формах (например, «неспецифической» лихорадке) даже при отсутствии четких менингеальных знаков в спинномозговой жидкости можно обнаружить небольшое (50—100 клеток в 1 мм3) увеличение числа лейкоцитов и незначительное повышение содержания белка.
Специфическая диагностика. Диагноз энтеровирусных заболеваний может быть подтвержден выделением возбудителя. Материалом для вирусологического исследования служат фекалии больного (особенно при наличии диарейного синдрома), носоглоточные смывы, спинномозговая жидкость. Из крови у подавляющего большинства больных вирусы выделить не удается. В случае смерти больного для выделения возбудителя могут быть использованы все внутренние органы, скелетные мышцы.
Период максимального выделения вирусов — 1-я неделя болезни; из носоглотки вирусы выделяются обычно 2—3 нед, из кишечника — до 6—8 нед и более. Каждая клиническая форма требует дифференциального подхода к выбору материала для исследования. Исследуемым материалом заражают культуры клеток и новорожденных мышей (для выделения энтеровирусов Коксаки А).
Очень важно грамотно интерпретировать полученные данные. Так как из фекалий возбудитель выделяется длительное время, то выделение вируса не всегда может быть показателем связи его с выявленным у больного острым заболеванием, а свидетельствует лишь о перенесенной в прошлом энтеровирусной инфекции или вирусоносительстве.
Для выявления энтеровирусных заболеваний используют также серологические методы. Наиболее информативны РТГА, РСК и РН. Но даже высокие титры антител не являются доказательством энтеровирусной этиологии заболевания, лишь четырехкратное нарастание титров антител, выявляемое при исследовании парных сывороток (взятых у больного в первые дни болезни и спустя 2—3 нед у ре-конвалесцента), могут быть достоверным доказательством энтеровирусной природы заболевания.
Однако серологический метод не всегда можно использовать. Он дорог, поскольку энтеровирусы вызывают образование типоспецифичес-кого иммунитета, следовательно, реакции нужно ставить с большим числом антигенов. Четырехкратное нарастание не всегда удается зарегистрировать у больных с иммунодефицитом, тяжелым течением энте-ровирусного заболевания, у новорожденных.
Целесообразность использования иных методов (биохимические, инструментальные, иммунологические и др.) определяется клинической формой и периодом болезни.
Критерии диагноза. При отсутствии настороженности врача распознать энтеровирусные заболевания очень сложно, поэтому они проходят под самыми различными диагнозами — от брюшного тифа до «кишечной формы гриппа», от аллергического дерматита до менингококцемии и т.д.
Главное, что необходимо учитывать при распознавании энтеровиру-сной инфекции:
Сезонность (преимущественно середина и конец лета, начало осени). Этот период не характерен для заболевания ОРВИ другой этиологии.
Преимущественно болеют дети младшего возраста и дети в возрасте 6—10 лет. При этом в одной семье, коллективе могут одновременно или с интервалом 2—5 дней заболеть несколько детей. Значительно реже болеют взрослые.
Полиморфизм клинических проявлений. Так как один и тот же энтеровирус может вызвать различные симптомы у разных больных, об этом нельзя забывать при сборе клинического и эпидемиологического анамнеза. Нередко при возникновении в коллективе нескольких случаев заболевания все они расцениваются как различные по этиологии.
Очень редко встречается изолированно протекающая клиническая форма. Безусловно, какой-то симптом (синдром) является ведущим, но на его фоне при внимательном опросе и осмотре выявляют и другие, нетипичные для других инфекций сочетания признаков. Так, часто бывает сочетание диареи и респираторного синдрома, диареи и кожных высыпаний, респираторного синдрома и менингеального и т.д.
Лихорадка при энтеровирусных заболеваниях преимущественно кратковременная, но она нередко бывает двухволновой.
О вирусной природе заболевания свидетельствует отсутствие заметных изменений в общем анализе крови (в большинстве неосложнен-ных случаев).
Подтверждают диагноз обнаружением возбудителя или четырехкратным нарастанием титров специфических антител в исследуемых парных сыворотках.
Примерная формулировка диагноза. 1. Асептический менингит эн-теровирусный (ECHO 2), течение средней тяжести.
2. Эпидемическая миалгия (Коксаки А2), рецидивирующее течение (ранний рецидив на 3-й неделе болезни).
Дифференциальный диагноз. С учетом полиморфизма клинических проявлений, полиорганности поражений дифференциальная диагностика энтеровирусных заболеваний с другими заболеваниями и синдромами сложна. Особое значение поэтому приобретают изучение эпидемиологического анамнеза, анализ заболеваемости в очаге. Тем не менее, у первых заболевших диагноз можно установить только при использовании вирусологических и серологических методов исследования.
Полиомиелитоподобные заболевания, особенно если они не сочетаются с другими клиническими формами, характерными для вирусов Коксаки, ECHO, энтеровирусов типов 70, 71, но не типичными для полиомиелита, можно верифицировать только специальными методами диагностики.
Асептический менингит клинически сходен с бактериальным менингитом (острое начало, высокая лихорадка, менингеальные знаки, которые рано появляются). Более того, в 1-е сутки в спинномозговой жидкости может выявляться нейтрофильный цитоз, а в крови возможен умеренный или даже значительный лейкоцитоз. Основные отличия энтеровирусного (асептического) менингита:
— кратковременность лихорадки;
кратковременность течения (уже через несколько дней начинается регрессия симптомов);
во многих случаях (не осложненных!) реконвалесценция идет без активной терапии, так как это — самолимитирующееся заболевание;
нейтрофильный цитоз в спинномозговой жидкости быстро (уже на 2-е сутки) сменяется лимфоцитарным даже без лечения;
часто возникает на фоне других проявлений энтеровирусной инфекции (кожных, респираторных и др.).
При туберкулезном менингите, сопровождающемся, как и энтеро-вирусные заболевания, лихорадкой, головной болью, менингеальными знаками, спинномозговая жидкость тоже имеет серозный характер.
Основные отличия туберкулезного менингита:
— в большинстве случаев начало постепенное;
— температура нередко субфебрильная, длительная, не соответствует тяжести состояния больного;
— часто отмечается относительная брадикардия;
— процесс постепенно прогрессирует, интенсивность всех симптомов, относительно мало выраженных в первые дни, нарастает (головная боль, ригидность мышц). Часто уже в первые дни выявляют признаки поражения черепных нервов (птоз, косоглазие, асимметрия лица). Для энтеровирусных асептических менингитов поражение черепных нервов, особенно III и VI, не характерны;
— изменения в ротоглотке отсутствуют;
обычно удается обнаружить первичные очаги туберкулезной инфекции (чаще в легких);
в спинномозговой жидкости бывает весьма умеренный лимфоци-тарный цитоз (100—200 клеток в 1 мм3) при значительно повышенном содержании белка (белково-клеточная диссоциация), низкий уровень глюкозы. При стоянии пробирки со спинномозговой жидкостью на поверхности ее появляется нежная пленка. При микроскопии обнаруживают туберкулезные микобактерии.
Признаки асептического менингита могут наблюдаться при арбови-русных заболеваниях, герпетической инфекции, кори и многих других инфекционных, преимущественно вирусных, заболеваниях. В этих случаях асептический менингит, как правило, сочетается с типичными клиническими проявлениями этих инфекционных заболеваний.
Особый интерес может представлять паротитный менингит, поскольку при паротите поражение околоушных желез и явления орхита могут быть незначительными и практически не выявляться, а менингит является ведущим. Вместе с тем, при энтеровирусных заболеваниях возможно поражение околоушных желез, поджелудочной железы, яичек. При проведении дифференциальной диагностики в таких случаях особое значение приобретают изучение состояния здоровья лиц, окружающих больного, выявление других симптомов, ассоциированных с энтеровирусной инфекцией.
При проведении дифференциальной диагностики энтеровирусных энцефалитов с энцефалитами другой этиологии следует учитывать сезонность, географическую зону (особое значение это приобретает для распознавания арбовирусных энцефалитов), возраст больного. Очень важной их особенностью являтся сочетание с другими формами энтеровирусных заболеваний, чаще всего — асептическим менингитом, быстрое улучшение состояния больного и лабораторных показателей.
Синдром Гийена—Барре может быть следствием многих заболеваний, протекающих с поражением ЦНС. Связь его с энтеровирусами устанавливают главным образом на основании эпидемиологического анамнеза и использования специальных методов (их ценность как диагностических тестов определяется периодом болезни). Подробнее см. раздел «Полиомиелит».
Энтеровирусные ОРЗ, фарингиты уже своим названием определяют широкий круг болезней (грипп, парагрипп, аденовирусная и рес-пираторно-синцитиальная инфекция и др.), с которыми следует проводить дифференциальную диагностику.
Основные отличительные особенности ОРЗ, вызываемых энтеровирусами:
заболевания регистрируют преимущественно в летнее время;
болеют в основном дети младшего возраста;
— заболевание часто сочетается с другими проявлениями энтеровирусных заболеваний (герпангина, диарея).
Энтеровирусная лихорадка («малая болезнь») характеризуется при изолированном течении полным отсутствием каких-либо специфических симптомов. Так как очень многие инфекционные заболевания могут начинаться остро, сопровождаться лихорадкой, то число диагностических ошибок при этой клинической форме особенно велико. Кратковременность (2—4 дня) лихорадки часто не оставляет времени для исправления допущенной ошибки. Диагностируют эту форму главным образом ретроспективно, на основании выделения возбудителя и изучения его свойств. Если же в очаге в коротком промежутке времени были случаи заболевания детей и (или) взрослых с лихорадкой и полиморфной клинической симптоматикой, следует проводить тщательное эпидемиологическое расследование.
Герпангину следует прежде всего дифференцировать с заболеваниями, сопровождающимися появлением высыпаний, афт на слизистой оболочке полости рта. Причиной образования афт могут служить различные вирусы, грибы, они могут быть обусловлены действием аллергических, механических, химических факторов.
Наиболее сложен дифференциальный диагноз между герпангиной и герпетическим, гингивостоматитом, вызываемым вирусом простого герпеса, который отличают:
отсутствие сезонности;
преимущественно постепенное развитие болезни;
локализация высыпаний (на слизистой оболочке внутренней поверхности губ, десен, щек в отличие от энтеровирусных поражений, локализующихся преимущественно в задних отделах ротоглотки);
нередко — желтоватый налет на образующихся язвочках;
увеличение не околоушных, а преимущественно подчелюстных лимфатических узлов;
более длительное течение (1,5—2 нед).
Для кандидозных поражений характерно появление островчатых белых налетов на слизистых оболочках ротоглотки и миндалин, возможно появление плоских пустул. При исследовании налетов под микроскопом обнаруживается мицелий грибов.
При ветряной оспе высыпания на слизистой оболочке полости рта единичные, главное — они всегда сочетаются с высыпаниями на коже.
Высыпания на слизистой оболочке полости рта могут быть проявлением вторичного периода сифилиса. Особенности его:
сочетание с высыпаниями на коже;
генерализованная лимфаденопатия;
положительная реакция Вассермана.
Лихорадка с экзантемой в зависимости от характера высыпаний требует исключения многих инфекционных заболеваний, протекающих с сыпью, которая может носить скарлатиноподобный, кореподоб-ный, краснухоподобный, геморрагический, эритемоподобный характер и т.д. Эта сыпь может быть вызвана инфекционными агентами (вирусы кори, краснухи, менингококки и др.), а также химическими и аллергическими факторами.
При инфекционных заболеваниях, для которых характерна цикличность течения и определенная очередность появления клинических симптомов и их сочетание, необходимо тщательное изучение анамнеза, динамики заболевания. При большинстве инфекционных заболеваний сыпь — далеко не главный, а лишь один из немногих клинических симптомов. При проведении дифференциального диагноза имеют значение локализация, сроки появления сыпи, динамика высыпаний, характер остаточных явлений и т.д. Аллергологический анамнез приобретает особо важное значение.
Везикулярный спомапит(ящуроподобный синдром) дифференцируют в первую очередь с ящуром, который отличается:
наличием продромального периода (слабость, разбитость, повышенная утомляемость);
длительной лихорадкой (высокой или субфебрильной) — до 2 нед и более;
изменениями во рту (слизистая оболочка отечна, резко гиперемирована, пузырьки имеют мутноватое содержимое и локализуются как в передних, так и в задних отделах ротоглотки, но особенно — на слизистой оболочке десен, щек, языка);
подобные пузырьки, превращающиеся затем в язвочки, локализуются также на коже у ноздрей и губ, на щеках, между пальцами верхних и нижних конечностей;
— подчелюстные лимфатические узлы увеличены и болезненны. Облегчает распознавание ящура эпидемиологический анамнез (контакт с больным животным).
Эпидемический конъюнктивит приходится дифференцировать в первую очередь с аденовирусной инфекцией, а также с бактериальным конъюнктивитом, аллергическим, химическим поражением конъюнктивы.
При аллергических поражениях обычно сразу же одинаковые изменения появляются на обоих глазах, конъюнктива отечная, блестящая, нередко одновременно возникает ринит, тогда как при эпидемическом конъюнктивите нередко сначала возникает поражение одного глаза, конъюнктива бывает тусклая, отделяемое быстро приобретает гнойный характер. Общеинтоксикационный синдром обычно отсутствует. Очень детально следует собирать анамнез (сезонность заболевания, наличие подобных реакций и аллергии вообще в прошлом).
При аденовирусных конъюнктивитах часто бывает лихорадка, не характерен кератит, заболевание протекает более длительно.
При химическом поражении может наблюдаться поражение как одного глаза, так и обоих, но ведущими симптомами являются отек, гиперемия, кровоизлияния, особенно прогрессирующие. Гипертрофия фолликулов не типична.
При бактериальном конъюнктивите (одного глаза, реже обоих глаз) отделяемое с первого дня имеет гнойный характер, кровоизлияния не характерны.
Энтеровирусная диарея — одно из наиболее частых проявлений энтеровирусных заболеваний, что обусловлено особенностями патогенеза этих заболеваний.
Отсутствие слизи и крови в кале помогают отличить эту форму от шигеллезов.
Значительно сложнее провести дифференциальную диагностику с сальмонеллезом, кишечными заболеваниями, вызванными другими вирусами, бактериями. Основной признак, позволяющий заподозрить энте-ровирусную природу диареи, — наличие самых различных внекишеч-ных проявлений (асептический менингит, респираторный синдром, высыпания и др.).
Миокардит, перикардит. При отсутствии внесердечных проявлений (диарея, сыпь и др.) установить этиологию этих заболеваний практически невозможно, тем более, что из ротоглотки вирус может не выделяться, а обнаружение его в кале не всегда может служить доказательством энтеровирусной природы заболевания. Из крови вирус удается выделить очень редко. Более информативно исследование жидкости, полученной из полости перикарда при пункции, но процедура эта очень серьезная и далеко не везде выполнимая. Существенную помощь может оказать исследование парных сывороток.
Эпидемическая миалгия в зависимости от того, какие группы мышц при ней преимущественно поражаются, может симулировать самые различные заболевания: острый аппендицит, холецистит, панкреатит (при поражении мышц живота), плевропневмонию, плеврит, межреберную невралгию (поражение дыхательных, преимущественно межреберных, мышц), почечную колику (когда в процесс вовлекаются мышцы спины, поясницы).
При проведении дифференциальной диагностики следует учитывать внезапный, приступообразный характер боли, вне болевого приступа мышцы расслабляются и практически безболезненны. Для острой хирургической патологии, кроме того, характерен нейтрофильный лейкоцитоз, для поражения почек — патологические изменения в моче (гематурия, иногда — пиурия, белок), для поражения легких — соответствующие физикальные и рентгенологические данные. И опять, как и при всех других клинических формах энтеровирусных заболеваний, не следует забывать о комбинации различных форм энтеровирусных заболеваний как наиболее частом варианте течения этой инфекции.
Лечение. Целесообразность госпитализации определяется индивидуально, она зависит от тяжести состояния больного, клинической формы заболевания (с учетом и степени заразности больного), санитарных условий в месте проживания больного.
Как уже указывалось, у подавляющего числа взрослых инфекция протекает в бессимптомной или легкой форме. А так как энтеровирусные заболевания преимущественно самолимитирующиеся, то в большинстве случаев даже при наличии клинически выраженных форм нагружать больного медикаментами не следует, тем более, что этио-тропных средств для лечения энтеровирусных заболеваний нет. Постельный режим на время лихорадочного периода, покой, полноценная витаминизированная пища — основные компоненты успешного лечения.
Однако отдельные клинические формы требуют дифференцированного подхода.
При признаках менингита, менингоэнцефалита больного обязательно госпитализируют. Спинномозговую пункцию проводят в первые часы поступления больного в стационар. Это не только важная диагностическая, но и лечебная процедура. Так как в первые сутки при энтеровирусных заболеваниях цитоз может быть увеличен за счет нейтрофилов, а при бактериальных, наоборот, могут обнаруживаться преимущественно лимфоциты, решить немедленно вопрос о природе заболевания далеко не всегда возможно. Поэтому сразу после пункции больному назначают адекватную массе тела и тяжести состояния дозу антибиотика, хорошо проникающего через гематоэнцефалический барьер (левомицетина сукцинат растворимый, пенициллин, ампициллин и др.). Лечение следует продолжать до получения результатов бактериологического и вирусологического исследований (обычно 3—5 дней), желательно не позднее чем через 1—2 дня повторить люмбальную пункцию, что поможет в верификации диагноза и оценке эффективности терапии.
При наличии отека мозга назначают мочегонные препараты (ман-нитол, лазикс и др.). Прежде чем назначить 10 % раствор глюкозы, следует убедиться в том, что не нарушена функция инсулярного аппарата. При развитии эпилептиформных припадков можно назначить седатив-ные, противосудорожные средства (фенобарбитал, лоразепам и др.).
Антибиотики следует назначать при угрозе развития смешанной ви-русно-бактериальной инфекции. Это касается всех клинических форм энтеровирусных заболеваний, протекающих с наличием или угрозой вторичных бактериальных осложнений (например, при плевродинии у лиц с хроническим бронхитом). Выбор антибиотика определяется локализацией и характером вторичных поражений, но следует помнить, что на энтеровирусы антибиотики не действуют.
При диарее, рвоте важное значение приобретает коррекция водно-электролитных нарушений. С этой целью с учетом потерь жидкости и электролитов вводят растворы «Ацесоль», «Трисоль», «Регидрон» и др. Необходимость коррекции водно-электролитного баланса может возникнуть и при повышенной потливости. Однако, проводя такую заместительную терапию, всегда следует определить, не поражены ли одновременно у больных с диареей мышца сердца, почки, ЦНС. В таких случаях вводить жидкость нужно под строгим контролем состояния этих органов.
Лечение энтеровирусных миокардитов остается сложной проблемой. Развитие их требует тщательного контроля за количеством вводимой жидкости. О целесообразности назначения глюкокортикостероидов нет единого мнения, однако, учитывая возможную роль аутоиммунных реакций, большинство клиницистов все же назначают их. Дозы и длительность курсов лечения определяются тяжестью течения миокардита. Возникающие на фоне миокардитов аритмии различны по своему характеру, а потому требуют дифференцированного подхода. Таким образом, энтеровирусные миокардиты — общая проблема кардиологов и инфекционистов. А учитывая то, что больные с такой формой заболевания не заразны, лечить их, особенно при тяжелом течении, лучше в кардиологических стационарах.
Больные с геморрагическим конъюнктивитом подлежат обязательной госпитализации, учитывая особую контагиозность этой формы заболевания. Лечение — симптоматическое (затемненные палаты, промывание глаз). Антибактериальные средства (в каплях местно) применяют лишь при присоединении вторичной инфекции.
При сильных миалгиях, которые часто сопровождают различные формы энтеровирусных заболеваний, иногда применяют даже обезболивающие средства (баралгин, анальгин), неплохой эффект дает применение грелки, горчичников.
При герпангине следует избегать употребления раздражающей (острой,'соленой) и механически грубой пищи, тщательно полоскать рот (содовый раствор, настой ромашки) после еды.
При появлении высыпаний, особенно пузырьков, на коже стараться не травмировать их, чтобы избежать вторичного инфицирования.
Имеются попытки лечения больных с агаммаглобулинемией, у которых энтеровирусное заболевание приобретает хроническое течение, глобулином с повышенными титрами антител против соответствующих типов энтеровирусов или даже противокоревым, учитывая большую вероятность наличия антител против различных энтеровирусов у большинства людей. Однако результаты такого лечения пока
не убедительны, а риск инфицирования вирусами гепатитов достаточно велик.
Все представленные здесь рекомендации относятся главным образом к лечению взрослых. Особенности лечения детей младшего возраста приводятся в соответствующих руководствах.
Порядок выписки из стационара. Основанием для выписки является клиническое выздоровление.
Профилактика. Общая профилактика заключается в выявлении и изоляции больных, особенно высококонтагиозных. В работе глазных отделений важное значение приобретает тщательная обработка инструментария.
Специфическая профилактика не разработана.
полиомиелит
Полиомиелит (болезнь Гейне—Медина, детский паралич) — острое инфекционное заболевание, вызываемое полиовирусами, для которых характерно преимущественное поражение нервной системы с последующим развитием вялых параличей (лат. — poliomyelitis, англ. —«• poliomyelitis).
Актуальность. Полиовирусы занимают особое место в группе энтеровирусов, что обусловлено высокой контагиозностью и особой тяжестью вызываемых ими поражений. И хотя на долю паралитических форм приходится менее 1 %, очень высокая (до 50 % и более) летальность и стойкая пожизненная инвалидизация при этом постоянно привлекают внимание эпидемиологов и клиницистов. Пожалуй, наибольшая заболеваемость во многих странах мира регистрировалась в 20-х и начале 50-х годов XX ст. Так, например, в Дании в это время показатель заболеваемости достигал 137,7 на 100 000 населения.
Неуклонно росла заболеваемость и в республиках СССР, в том числе и в Украине, где количество заболевших ежегодно исчислялось тысячами, а подавляющее число больных составляли дети. Лишь с началом массовой вакцинации детей против полиомиелита заболеваемость резко пошла на убыль. В настоящее время во многих регионах земного шара полиомиелит регистрируется в виде единичных случаев.
Эффективность проведенных мероприятий способствовала тому, что в 1989 г. Европейское регионарное бюро ВОЗ приняло резолюцию о ликвидации полиомиелита в Европейском регионе до 2000 г.
Тем не менее, по сообщениям ВОЗ, еще в 1995 г. полиомиелит регистрировался в 9 странах Европы, в том числе и в Украине, где за период 1991 —1995 гг. выявлено 35 больных паралитическими формами полиомиелита, почти половина из них — дети.
Как показывают многочисленные исследования, вирусы полиомиелита на территории Украины почти повсеместно обнаруживаются в почве, воде. Преимущественно это вакцинальные штаммы, не способные вызывать паралитические формы заболевания. Но высказываются предположения о том, что некоторая активация полиовирусной инфекции, наблюдаемая в последние 2—3 года, может быть следствием адаптации вакцинального вируса как к факторам окружающей среды, так и к существованию в иммунном организме, приобретению им в результате этого повышенной вирулентности.
Этиология. Основные свойства полиовирусов такие, как и других
энтеровирусов. Структура всех трех типов вирусов достаточно стабильна. Считают, что наибольшей вирулентностью обладает вирус I типа, вирусы II и III типов вызывают чаще стертые и непаралитические формы болезни.
Такие свойства полиовирусов, как способность распознавать рецепторы чувствительных клеток и фиксироваться на них, иммуногенность, повреждающее действие (вплоть до развития параличей) и другие связывают с основными белками оболочки — VP1, VP2, VP3 и VP4. Для полиовирусов характерен особый тропизм к двигательным нейронам серого вещества спинного мозга, что получило отражение и в названии (греч. polios — серый, myelos — мозг).
Патогенетические особенности поражений, вызываемых полиови-русами, обусловлены особой тропностью их к нервной системе. Так, избирательным местом локализации вирусов в организме человека являются двигательные клетки передних рогов спинного мозга, однако в процесс могут вовлекаться также задние рога и другие структуры. В продолговатом мозге наиболее уязвимы двигательные ядра черепных нервов, ретикулярная формация. Поражаются иногда и отдельные структуры мозжечка, промежуточного мозга, мягкая мозговая оболочка. Изменения в пораженных зонах могут носить очаговый или диффузный характер. Пораженные вирусом клетки гибнут, в зоне поражения возникают отек, инфильтрация — в начальный период нейтрофи-лами, а позднее лимфоцитами, способствующими рассасыванию некротических участков. В тех случаях, если повреждение ограниченное, наступает частичное или даже полное восстановление функции мышц, иннервируемых данным отделом нервной системы (это возможно, если разрушено не более 50—65 % нейронов). Если же поражения обширные, некротизированные участки замещаются соединительной тканью, а мышцы, ранее иннервируемые пораженными клетками, перестают функционировать, постепенно атрофируются, формируя стойкие вялые параличи. Восстановительный период при полиомиелите очень длительный, иногда он затягивается на несколько месяцев и даже лет. Особенностью поражения двигательных нейронов при полиомиелите является неравномерность, мозаичность расположения поврежденных клеток в зоне поражения, в результате чего формируются асимметричные параличи, локализация и комбинация их у каждого больного может быть особой, зависящей от соотношения и локализации поврежденных и неповрежденных клеток в очаге.
При полиомиелите могут поражаться кровеносные сосуды (чаще при значительной вирусемии), возникает периваскулярный отек на фоне нарушения проницаемости сосудов.
Вирус полиомиелита в период генерализации может проникать также в мышцу сердца с последующим развитием интерстициального миокардита.
Пока не доказана возможность персистенции вируса в ЦНС. Однако невропатологам известен так называемый постполиомиелитический синдром, возникающий у лиц, перенесших непаралитическую форму полиомиелита 20—50 лет назад. Для него характерны амиотрофия, прогрессирующая мышечная слабость. Объективные методы исследования мышц (электромиография, биопсия) свидетельствуют об их денер-вации. Причина этого феномена изучается.
Патогенез ведущих клинических проявлений полиомиелита представлен в табл. 37.
У больных полиомиелитом может возникать поражение почек по типу нефрита, но патогенез этих поражений изучен недостаточно.
После перенесенного заболевания формируется стойкий иммунитет к тому типу вируса, который вызвал заболевание (типоспецифичес-кий). Поэтому у непривитых, не имеющих защиты против двух других типов, возможны повторные заболевания, вызываемые одним из этих типов вируса.
Классификация. В зависимости от выраженности и характера клинических проявлений выделяют:
1) бессимптомно протекающую инфекцию (инаппарантные формы полиомиелита), на ее долю приходится до 90 % всех случаев инфициро- вания;
абортивную форму;
непаралитическую форму;
паралитические формы:
спинальный полиомиелит, —■ бульбарный полиомиелит,
понтинный полиомиелит,
бульбоспинальный полиомиелит.
Выделяют легкое, среднетяжелое и тяжелое течение полиомиелита. Как правило, легко протекает абортивная форма, для непаралитических (менингеальных форм) характерно преимущественно среднетяжелое течение. Все паралитические формы расцениваются как тяжелые.
При поступлении больного в стационар в 1—2-е сутки болезни врач нередко с определенной степенью объективности может оценить лишь тяжесть его состояния на момент поступления, но не может прогнозировать дальнейшее течение болезни, поскольку даже при заболевании, протекающем вначале легко (например, абортивная форма), в дальнейшем могут развиться параличи. Поэтому, хотя и выделяют легкое, среднетяжелое и тяжелое течение полиомиелита, обычно в формулировке диагноза эти определения опускают. Уже сама клиническая форма и характер возникающих осложнений являются характеристикой тяжести течения заболевания.
Клиника. Бессимптомно протекающую инфекцию обычно расценивают как носительство полиовируса. Распознать ее удается лишь при

выделении вируса или с помощью серологических реакций по нарастанию титра специфических антител к одному из трех типов вируса.
Инкубационный период при полиомиелите с клиническими проявлениями составляет 1—2 нед, но он может колебаться в диапазоне 2—35 дней.
Абортивная форма — наиболее частый вариант полиомиелита, протекающего с клиническими проявлениями. Начинается обычно остро, с кратковременного (на 2—4 дня) повышения температуры до 38,5—39,5 "С. С первых дней болезни обращает на себя внимание полиморфизм клинических проявлений, при этом, кроме лихорадки, наиболее четко выделяются такие клинические синдромы:
— общеинтоксикационный (головная боль, слабость, разбитость);
респираторный (царапанье и даже боль в горле, иногда — небольшой кашель); но местные воспалительные изменения при осмотре не выявляются;
гастроинтестинальный (неопределенная боль в животе, иногда — тошнота, рвота, чаще — запор, реже 1—2-кратное послабление стула).
Каждый из этих синдромов может быть ведущим, что и определяет часто клинический диагноз и избранную лечебную тактику. Заболевание обычно заканчивается в течение нескольких дней, но иногда спустя еще несколько дней могут появляться такие признаки, как слабость в мышцах, легкая хромота, что свидетельствует о более тяжелом течении процесса, чем казалось ранее.
Непаралитическая (менингеальная) форма полиомиелита характеризуется общетоксическим и менингеальным синдромами. Начинается заболевание обычно с лихорадки, общеинтоксикационного, респираторного, гастроинтестинального синдромов. Практически по своему течению в первые дни эта форма не отличается от абортивной. Спустя 2—5 дней температура снижается до нормы, самочувствие значительно улучшается, и пациент чувствует себя здоровым. Но на этом заканчивается только I фаза («малая болезнь»).
Спустя 1—3 дня начинается II фаза («большая болезнь»), основным проявлением которой является поражение нервной системы. У взрослых, как правило, такое четкое разграничение I и II фаз отсутствует, у них I фаза непосредственно, без промежутка, переходит во II или же I фаза настолько нечетко выражена, что менингеальные проявления являются первыми явными признаками развивающегося заболевания. На фоне внезапно возникающей у больного головной боли появляются или усиливаются тошнота, рвота, не приносящие облегчения. Уже с первых часов заболевания выявляют ригидность мышц затылка, положительный симптом Кернига, верхний, нижний и средний симптомы Брудзинского. Характерной особенностью является почти одновременное появление симптомов полирадикулоневрита. У части больных одновременно возникает мышечная слабость, иногда довольно значительная, но не достигающая степени параличей.
Уже в первые дни можно выявить изменение рефлексов: сначала снижаются или даже исчезают поверхностные рефлексы (брюшные, кремастерные), затем, через 10—20 ч, изменяются глубокие сухожильные рефлексы (усиливаются или угнетаются). Угнетение глубоких рефлексов — грозный признак, свидетельствующий об угрозе развития парезов.
При спинномозговой пункции, облегчающей состояние больного, удается получить прозрачную жидкость, вытекающую под повышенным давлением.
Течение этой формы полиомиелита обычно доброкачественное. Клиническое выздоровление с санацией спинномозговой жидкости наступает у большинства больных на 2—4-й неделе, но астенический синдром может сохраняться еще несколько недель.
Паралитические формы полиомиелита
Спинальный полиомиелит. Обычно развитию параличей при этой форме, как и при других паралитических формах, предшествует препа-ралитическая стадия, по течению часто весьма напоминающая «малую болезнь». У детей при этом после снижения температуры в течение 2—4 дней часто наблюдается период мнимого благополучия. У взрослых эта двуфазность течения может отсутствовать. От момента первых проявлений, характерных для препаралитической стадии (интенсивная мышечная боль, гиперестезии, снижение сухожильных рефлексов), до развития параличей срок может быть очень коротким — от нескольких часов до нескольких дней. Описаны даже случаи внезапного развития параличей на фоне кажущегося благополучия («утренние параличи»). Иногда начальные проявления (препаралитические) столь незначительны, что точкой отсчета начала болезни является появление параличей. Одним из наиболее ярких проявлений начального (препаралитическо-го) периода и ранней стадии паралитического является сильнейшая боль в мышцах. Она бывает настолько значительной, что маскирует остальные проявления полиомиелита, заставляет больного занимать вынужденное положение в постели, ограничивая его движения.
Параличи чаще возникают внезапно на фоне снижения общетоксических проявлений, но мышечная боль сохраняется дольше — от нескольких дней до нескольких недель.
При этой форме поражаются различные отделы спинного мозга, что и определяет особенности клинического течения полиомиелита у каждого больного. Так как наиболее часто поражается поясничный отдел спинного мозга, параличи нижних конечностей и тазовых органов возникают чаще и раньше других. В дальнейшем процесс может принимать восходящий характер: поражаются грудной, шейный отделы мозга с вовлечением в процесс соответственно мышц конечностей, туловища, диафрагмы. При вовлечении в процесс грудных отделов поражаются мышцы верхних конечностей, причем предплечья и плеча в большей степени, чем кисти. Мозаичность поражения спинного мозга обусловливает асимметричность нарушений, локализация и тяжесть параличей отличаются у каждого больного, при этом часть соседних мышц может оставаться совершенно неповрежденной. При пальпации паре-тичных мышц выявляется их расслабленность, снижение силы. При повреждении мышц нижних конечностей (чаще всего это малоберцовые и болыпеберцовые мышцы, разгибатели голени) больной теряет способность передвигаться, конечности (нередко с одной стороны) свисают. При поражении грудного отдела позвоночника чаще страдают дельтовидная мышца (становится невозможным поднятие и отведение руки в сторону) и диафрагма (возможно нарушение дыхания). При поражении шейного отдела больной не может удерживать голову в вертикальном положении.
В пораженных конечностях возникает нарушение кровообращения, что сопровождается их синюшностью, похолоданием.
Длительность паралитического периода чаще 1—2 нед, в это время еще возможно нарастание выраженности парезов и параличей, вовлечение в процесс новых мышц. Но в большинстве случаев через б—12 дней, редко позже, активность процесса стихает и начинается восстановительный период (см. далее).
При этой форме нет поражения черепных нервов, бульбарных расстройств.
Бульварный полиомиелит у взрослых возникает чаще, чем у детей. Для него характерно преимущественное поражение продолговатого мозга с вовлечением в патологический процесс ядер IX, X и XII пар черепных нервов, дыхательного, сосудистого и терморегуляционного центров.
Первыми признаками, характерными для этой формы заболевания, являются гнусавость голоса и нарушение глотания (чувство «комка в горле»).
Симптоматика быстро нарастает, и уже через несколько часов или 2—3 дня разворачивается типичная клиническая картина бульбарного полиомиелита: резкая гнусавость и охриплость голоса (а затем возможна полная афония), невозможность проглотить слюну (из-за этого больной постоянно сплевывает скопившуюся слюну, отказывается от пищи и воды), нарушение дыхания. В начальный период нарушение дыхания связано главным образом с тем, что больной боится сделать глубокий вдох из-за возможности аспирации слюны, однако вскоре присоединяется более серьезная причина — поражение дыхательного центра. Сочетание этих двух факторов приводит к тому, что дыхание становится поверхностным, частым, неравномерным, развиваются признаки дыхательной недостаточности. На этом фоне может наступить асфиксия в результате аспирации пищи, воды, слюны. Причиной внезапно наступающего удушья может быть и паралич подъязычной мышцы, смещение анатомических структур в результате мышечной слабости с последующим сужением нижнего пищеварительного отверстия («симптом веревки»). Межреберные мышцы и мышцы диафрагмы при этом остаются интактными. Возможна внезапная остановка дыхания как следствие поражения дыхательного центра.
Поражение сосудодвигательного центра сопровождается колебаниями АД, нарушением сердечного ритма, внезапными «приливами» (покраснением кожи). Может наступить внезапная остановка сердца. Наблюдаются колебания (перепады) температуры.
Это одна из наиболее тяжелых форм полиомиелита, развитие болезни непредсказуемо.
Пошлинный полиомиелит возникает при поражении варолиева моста. Эта форма полиомиелита в отличие от бульбарной характеризуется поражением одного из двух ядер лицевого нерва (VII пара), локализующихся в нижнем отделе варолиева моста.
Понтинный полиомиелит в большинстве случаев развивается остро, без выраженных продромальных явлений и сопровождается периферическими параличами мимических мышц, иногда вплоть до амимии. Развивающийся парез или паралич мимических мышц клинически проявляется сглаженностью носогубной складки, неполным закрытием глаза и расширением глазной щели на стороне поражения, смещением угла рта в здоровую сторону. На стороне паралича отмечаются редкое мигание, слезотечение. Восстановление функции мимических мышц обычно начинается с 10—14-го дня болезни. Для этой формы заболевания, как правило, характерна односторонность поражений. Лихорадка незначительная или отсутствует. Изменения в спинномозговой жидкости непостоянны. В целом заболевание протекает благоприятно, у большинства больных заканчиваясь полным выздоровлением. Быстрота восстановления функции мимических мышц зависит от степени поражения ядер черепномозговых нервов. Клиническое распознавание этой формы без учета эпидемиологической ситуации и лабораторных данных представляет значительные трудности, особенно у взрослых. Изолированный понтинный полиомиелит встречается чрезвычайно редко. В подавляющем большинстве случаев он сочетается с бульбар-ным. В связи с этим во многих руководствах понтинный полиомиелит как отдельную форму не выделяют, а его проявления приводятся при описании бульбарного полиомиелита, клиника которого, таким образом, носит черты, характерные для обеих форм.
Бульбоспинальный полиомиелит — самая тяжелая из паралитических форм полиомиелита, дающая наиболее высокую летальность. Как свидетельствует само название, эта форма включает в себя черты двух, а нередко и всех трех предыдущих форм.
Бульбоспинальный полиомиелит может начинаться по типу восходящего спинального полиомиелита с последующим вовлечением в патологический процесс продолговатого мозга и варолиева моста.
Реже он начинается с бульбарных синдромов, уже на фоне которых выявляются признаки поражения спинного мозга (по типу нисходящих параличей). Возможно одновременное появление бульбарных и спи-нальных симптомов.
Наиболее грозным проявлением этой формы заболевания является быстро прогрессирующая дыхательная недостаточность, поскольку в ее развитии принимают участие как несостоятельность дыхательных мышц, так и поражение дыхательного центра продолговатого мозга.
При этой форме значительно чаще и раньше, чем при других, прогрессирующее нарушение дыхания сопровождается гипоксией, на фоне которой могут возникать кратковременное возбуждение, судороги, а затем кома и смерть.
В некоторых руководствах можно встретить ссылки также на энце-фалитическую форму полиомиелита. При этом на первый план выступают нарушение сознания, выраженная заторможенность, вялость, сонливость. Может развиться коматозное состояние. Чаще, чем другие формы, заболевание может начаться с появления общих судорог. Помимо вялых параличей могут появляться пирамидные симптомы, обусловленные локализацией процесса в коре головного мозга или связанные с экссудативно-геморрагическими изменениями по ходу корти-ко-нуклеарных и кортико-спинальных путей.
Энцефалитические явления различной степени выраженности могут возникать и при других формах полиомиелита (т.е. сочетаться с ними).
Особенности течения периода реконвалесценции паралитических форм полиомиелита. Полиомиелит — заболевание преимущественно детского возраста, но в последние годы регистрируются эпидемические вспышки и среди взрослых. Своеобразие течения его у взрослых заключается в том, что удлиняется период лихорадки, болевой синдром более интенсивный, чаще нарушаются функции тазовых органов, более продолжителен паралитический период, наблюдается вялое восстановление движений.
При благоприятном течении заболевания восстановительный период характеризуется нормализацией температуры, исчезновением ме-нингеальных симптомов, улучшением общего состояния. Первые движения появляются на 15—20-й день болезни и позже. Улучшение мышечного тонуса происходит медленно, в течение первых нескольких месяцев, затягиваясь до 2—3 лет. При этом мышцы, парализованные позднее, восстанавливаются раньше. Мышцы, функция которых восстанавливается медленно, становятся дряблыми, атоничными, в них быстро развивается атрофия, сопровождающаяся контрактурами, деформацией конечностей и туловища. Иногда восстановление функции парализованных мышц происходит очень быстро, что объясняется обратимостью дистрофических поражений нервных клеток и преобладанием воспалительного отека и сосудистых изменений в мозговой ткани над деструктивными. Вместе с восстановлением активных движений появляются или усиливаются сухожильные рефлексы с возможным частичным или почти полным восстановлением работоспособности мышц.
Осложнения. В острый период самые тяжелые осложнения связаны с нарушением дыхания и вентиляции легких. В результате у больного возникают:
дыхательная недостаточность, гипоксия;
асфиксия в результате инспирации пищи, слюны;
отек легких;
эмболия легких (на фоне венозного стаза);
внезапная остановка дыхания;
— вторичные пневмонии, усугубляющие гипоксию и тяжесть течения болезни (чаще аспирационные).
Поражение сосудодвигательного центра может сопровождаться коллапсом. Но причиной коллапса может быть и миокардит, развитию которого способствует стойкая гипоксия.
Введение катетера в мочевой пузырь может способствовать развитию инфекции мочевыводящих путей.
Наиболее тяжелые осложнения, формирующиеся после перенесенного полиомиелита, — стойкие вялые параличи с атрофией мышц. У детей при этом наблюдается замедление роста костей в пораженных конечностях, часто выявляются признаки остеопороза за счет вымывания Са2+ из костей, а это в свою очередь может быть причиной образования камней в почках. На фоне параличей мышц, окружающих сустав, может возникать его подвывих. Асимметричность атрофии мышц спины приводит иногда к развитию сколиоза, лордоза, поражение мышц нижних конечностей — к формированию «конской стопы», косолапости и других аномалий.
У беременных полиомиелит, даже перенесенный в абортивной или непаралитической форме, может быть причиной самопроизвольных абортов, мертворождений плода. Единого мнения о возможной тера-тогенности полиовирусов нет.
Исходы. Непаралитические формы полиомиелита заканчиваются обычно полным выздоровлением.
Исход паралитических форм зависит от распространенности процесса, своевременной диагностики, активности проведенных лечебных мероприятий. Летальность при паралитических формах колеблется от 20 до 50 %, наиболее высока она при бульбарном и бульбоспинальном полиомиелите. Бульбарный полиомиелит, если пациент остается жив, чаще излечивается полностью, но у некоторых реконвалесцентов могут длительно или даже постоянно сохраняться гнусавость, охриплость голоса или полная афония. Нарушения функции опорно-двигательного аппарата от незначительной хромоты и (или) слабости в отдельных группах мышц до полной инвалидизации (атрофия мышц, контрактуры мышц-антагонистов) наблюдаются при спинальном и бульбоспиналь-ном полиомиелите.
Длительное носительство полиовируса не доказано.
Методы диагностики. Общеклинические методы. Изменения, позволяющие заподозрить полиомиелит при исследовании крови, мочи, кала, отсутствуют. Несмотря на тяжелое состояние больного, в крови может выявляться лишь незначительный или умеренный лейкоцитоз.
Спинномозговая жидкость может быть исследована при наличии менингеального синдрома. Изменения при этом такие же, как и при других энтеровирусных заболеваниях (цитоз от нескольких десятков до нескольких сотен в 1 мм3; в первые дни могут преобладать нейтро-филы, затем до 90 % составляют лимфоциты; уровень белка умеренно повышен, концентрация глюкозы остается нормальной).
Специфическая диагностика.
В настоящее время выделение полиовируса из фекалий и его идентификация — самый надежный метод подтверждения диагноза. С помощью методов молекулярной биологии можно дать полную характеристику полиовируса и даже дифференцировать завозные штаммы от местных.
Образцы фекалий, взятые для выделения полиовируса, необходимо хранить в закрытом контейнере и транспортировать при температуре 0... + 4 °С или в замороженном состоянии при —20 °С все время — от момента взятия образца до его исследования в лаборатории. Материал для исследования, хранившийся в холодильнике, должен быть доставлен при той же температуре в лабораторию не позднее чем через 72 ч после забора. Более длительно можно хранить лишь замороженные образцы. Результат исследования должен быть выдан лабораторией не позднее чем через 28 дней после получения образцов. Наибольшая вероятность выделения вируса в том случае, если фекалии собраны в первые 14 дней от начала болезни, но материал для исследований следует брать и тогда, когда прошло не более б нед от возникновения паралича (вирусы еще могут быть обнаружены). Через 24—48 ч после первого берут для исследования второй образец фекалий.
Возбудитель может быть выделен иногда и из спинномозговой жидкости. Условия забора и хранения материала те же. Подтверждает диагноз при наличии клиники выделение вируса из ротоглотки и (на секции) из спинного мозга.
Исследуемым материалом заражают культуры ткани человека или культуры клеток (HeLa, СОЦ и др.). Идентификацию выделенного
вируса производят по цитопатическому эффекту, в серологических реакциях (РСК, РТГА и др.)
Менее убедительным считается серологический метод. Тем не менее, выявленное нарастание титров специфических антител в 4 раза к одному из типов полиовируса при исследовании парных сывороток, взятых у больного в начале заболевания и в период реконвалесценции, дает основание диагностировать полиомиелит. Для диагностики используют РН, РСК, реакцию преципитации со специфическим антигеном.
Дополнительные методы — ЭЭГ, миография, ЭКГ, определение насыщения крови кислородом, определение жизненной емкости легких, коагулограмма, определение содержания кальция в крови, ге-матокрит и другие — используют как для дифференциальной диагностики, так и для определения тяжести состояния больного и коррекции лечения.
Критерии диагноза. Абортивная форма полиомиелита не имеет каких-либо специфических признаков, а поэтому может быть выявлена лишь в очаге с помощью специальных методов.
При непаралитической форме полиомиелита (менингите) внимание следует обращать на наличие двуфазности процесса («малая болезнь» и «большая болезнь»). Но эта двуфазность более четко выражена у детей, у взрослых она обычно отсутствует.
При развитии паралитических форм для постановки диагноза значение имеют такие признаки:
двуфазность течения (у детей);
быстрота развития параличей, их преимущественно восходящий характер;
асимметричность поражений;
более частое поражение нижних конечностей;
при спинальном полиомиелите — стойкая мышечная боль (длительностью до 2 нед);
отсутствие нарушений чувствительности;
медленное восстановление функций, атрофия мышц;
в спинномозговой жидкости в острую фазу — плеоцитоз (лимфо-цитарный).
Тем не менее, существующая в мире эпидемиологическая ситуация по полиомиелиту и решение ВОЗ ликвидировать это заболевание до 2000 г. требуют внедрения более жестких требований к распознаванию и выявлению полиомиелита, даже непаралитических форм, в связи с чем ВОЗ (1995) разработала свои критерии для постановки диагноза «полиомиелит», формулировки диагноза на разных этапах ведения больного и проведения эпидемиологического обследования. Определение стандартного случая полиомиелита (ВОЗ, 1995): I. «Подозрительный случай» — острый, с быстрым (в течение 1—3 дней) развитием вялых параличей (включая синдром Гийена—Барре) у ребенка в возрасте до 5 лет или сходное с полиомиелитом заболевание у больного любого возраста. Немедленно начинать эпидемиологическое расследование.
И. «Вероятный случай». В эту категорию переходит «подозрительный случай», если эпидемиолог сразу же не может выявить другую достоверную причину паралича (например, травма). Это — временный диагноз. В течение 12 нед от начала паралича комитетом экспертов он должен быть заменен одной из трех приведенных ниже формулировок (III—V).
«Подтвержденный случай» — такая формулировка используется, если от подозрительного больного (см. выше) изолирован полиовирус. При невозможности исследовать фекалии экспертный комитет может подтвердить диагноз на основании тщательного изучения клинических данных.
«Отмененный случай» — такое заключение может быть дано при получении отрицательных результатов лабораторного исследования на наличие «дикого» полиовируса двух адекватно собранных (то есть с соблюдением всех правил сбора, хранения, транспортировки) образцов фекалий.
«Полиомиелитоподобное заболевание» — такой диагноз свидетельствует о несостоятельности системы эпидемиологического надзора, сбора и исследования образцов фекалий.
Дифференциальный диагноз. Абортивную и непаралитическую формы полиомиелита обычно диагностируют лишь в очагах полиомиелита, где были выявлены одновременно паралитические формы.
При наличии менингеального синдрома пункция обязательна, так как она, позволив отличить серозный менингит, характерный для полиомиелита, от гнойного или геморрагического, даст возможность сузить круг заболеваний, с которыми следует проводить дифференциальный диагноз. Это тем более важно и необходимо, если менингеальный синдром предшествовал развитию восходящих параличей, в связи с чем у врача появляется весомый аргумент в пользу полиомиелита.
Параличи возникают не только при полиомиелите. Существует ряд заболеваний, относящихся преимущественно к компетенции невропатологов, о которых необходимо помнить, проводя дифференциальную диагностику с полиомиелитом.
Прежде всего, это синдром Гийена—Барре. Так как ВОЗ уделяет этому заболеванию особое внимание из-за сходства с полиомиелитом, следует остановиться на нем подробнее.
Синдром Гийена—Барре — острый первичный идиопатический по-лирадикулоневрит, описан в 1916 г. Для него характерны периферические параличи мышц конечностей при сохранении поверхностной чувствительности. Может иметь восходящий характер с вовлечением мышц лица, шеи, гортани. В спинномозговой жидкости выявляют бел-ково-клеточную диссоциацию (отличие от полиомиелита!).
Чаще всего этот синдром развивается после перенесенных различных инфекционных заболеваний. За 1—3 нед до развития параличей у больного могут быть различные клинические проявления (респираторные, диспепсические), характерные для разных инфекционных заболеваний, сопровождающиеся обычно повышением температуры тела. Однако в результате еще недостаточно изученных причин у части больных эти «обычные» инфекции формируют выраженные иммунологические нарушения с последующим повреждением передних корешков и проксимальных отделов спинномозговых нервов, нервов конечностей, вегетативных ганглиев. Здесь возникают инфильтрация и диффузная первичная сегментарная демиелинизация, приводящие к блоку проведения нервного импульса.
Первыми признаками развивающегося синдрома Гийена—Барре чаще всего служат парестезии в стопах, мышечная боль в нижних конечностях (они сохраняются около недели). Реже больные отмечают только необъяснимую общую мышечную слабость, возможно снижение чувствительности, иногда появляются бульбарные нарушения, глазодвигательные, парез (двусторонний!) мимических мышц.
Вялые параличи — ведущий признак синдрома Гийена—Барре. Эти явления могут нарастать медленно (в течение 1—3 нед), но иногда процесс прогрессирует стремительно, в течение нескольких суток или даже часов. Параличи начинаются обычно с нижних конечностей и носят восходящий характер. Особенностью этих параличей является их симметричность (!). Параличи могут быть ограниченными (только нижние конечности) или распространенными, при этом могут развиться тетраплегия, поражение мышц диафрагмы, шеи, бульбарных центров. В острый период болезни возникает арефлексия или гипорефлексия, но стойкие проводниковые расстройства совершенно не типичны.
Как правило, у подавляющего большинства больных двигательные функции восстанавливаются полностью в сроки от нескольких месяцев до 1 года — 2 лет. Возможны стойкие двигательные нарушения, но даже в этом случае атрофия мышц не возникает (!).
Таким образом, сходство синдрома Гийена—Барре и полиомиелита весьма велико, что и объясняет необходимость включения больных с этим синдромом в группу наблюдения и контроля наряду с больными полиомиелитом (см. раздел «Профилактика»), но еще раз следует указать на основные отличия его от полиомиелита:
— перенесенное инфекционное заболевание и первые признаки развивающегося синдрома разделяет более длительный период времени;
отсутствует непаралитическая (менингеальная) стадия;
характерна симметричность поражений;
выявляется белково-клеточная диссоциация в спинномозговой жидкости;
атрофия мышц даже при наличии остаточных явлений не развивается;
в крови на фоне мышечной боли повышается уровень мышечных трансфераз, что объясняют миолитическим процессом.
Иногда возникает необходимость в проведении дифференциальной диагностики с миелитом — воспалением спинного мозга с поражением серого и белого вещества. Чаще приходится иметь дело с поперечным миелитом. При этом поражение более ограниченное, захватывает несколько соседних сегментов, процесс обычно локализуется в нижнегрудном отделе спинного мозга.
Общими для полиомиелита и миелита являются боль в мышцах, вялые восходящие параличи, быстрое их появление. Основные отличия от полиомиелита:
часто миелит возникает на фоне общетоксических симптомов с лихорадкой, ознобом;
вялые параличи быстро, уже через несколько дней, трансформируются в спастические;
так как возникают трофические нарушения, у больных часто появляются пролежни, при их инфицировании может возникнуть сепсис;
— характерно расстройство чувствительности в зоне поражения;
— в спинномозговой жидкости выявляют белково-клеточную диссоциацию.
При невропатиях, которые характеризуются развитием дистрофических изменений в периферических нервах в результате действия различных повреждающих факторов (инфекция, экзо- и эндогенная интоксикация, травма и др.), наряду со снижением мышечного тонуса и двигательными нарушениями отмечается и снижение чувствительности (при мононевропатии — в зоне, иннервируемой одним нервом, при полиневропатии — диффузное симметричное поражение). Нередко при внимательном опросе и тщательном обследовании можно выявить причину развития невропатий — травма, алкоголизм, перенесенное инфекционное заболевание (как, например, дифтерия), сахарный диабет, отравление ртутью, мышьяком, некоторыми лекарственными препаратами.
Острый полимиозит и дерматомиозит — болезни из группы коллагенозов, при которых наблюдается системное поражение исчерченной и неисчерченной мышечной ткани. В настоящее время считают, что это — различные по своему патогенезу заболевания. Провоцируют развитие этих состояний самые различные факторы — инфекции, острые и хронические интоксикации. Для них характерна мышечная боль с последующим развитием мышечной слабости и атрофии мышц.
Особенности течения острого полимиозита и дерматомиозита, отличающие их от полиомиелита:
преимущественно постепенное развитие, медленное нарастание клинических симптомов;
в начальный период болезни ведущий симптом — слабость мышц шеи, их болезненность;
процесс может принимать нисходящий характер;
никогда, даже при тяжелом течении, полностью не исчезают глубокие рефлексы;
при длительном течении возможно развитие контрактур;
при дерматомиозите на лице возникает эритема в форме бабочки, сыпь может появляться на коже туловища (преимущественно в области шеи и плечевого пояса);
возможно появление сильной боли в суставах, их отечность;
— постоянный признак — повышение уровня КФК. Бульбарные нарушения, различные сочетания парезов и параличей
могут возникать при энцефалитах. Наиболее сложной может быть дифференциальная диагностика с арбовирусными энцефалитами. Так, очень большое сходство с полиомиелитом возникает при клещевом весенне-летнем энцефалите, для которого характерны тоже острое начало, лихорадка, быстро возникающий менингеальный синдром и периферические параличи, возможны и бульбарные расстройства. Основные отличия клещевого энцефалита:
эндемичность;
в первые дни болезни характерна сильная головная боль;
лихорадка носит постоянный характер;
первично параличи возникают преимущественно в мышцах шеи и плечевого пояса, в результате развивается синдром «свисающей головы». Больной не может поднять руки вверх, развести их в стороны, согнуть и разогнуть в локтевых суставах;
нарушение функции нижних конечностей менее постоянно, может наблюдаться лишь временное ограничение их движений, без атрофии мышц;
повышены коленные и ахилловы рефлексы;
некоторые формы протекают с гиперкинезами, эпилептиформ-ными припадками, судорогами, делириозным состоянием;
— в спинномозговой жидкости — белково-клеточная диссоциация. Таким образом, инфекционисту, занимающемуся полиомиелитом,
необходимо обладать знаниями нейроинфекциониста. От умения врача собрать анамнез (в том числе эпидемиологический), сгруппировать симптомы по их значимости и очередности возникновения, определить в каждом конкретном случае объем и характер необходимых исследований, круг заболеваний, включенных в дифференциальную диагно
стику, зависит своевременность постановки диагноза и, следовательно, эффективность борьбы с этим грозным заболеванием.
Лечение. Учитывая высокую контагиозность полиомиелита, все больные, независимо от тяжести его течения, должны быть госпитализированы и изолированы в боксы.
В специальной диете больные не нуждаются. При нарушении глотания иногда возникает необходимость применения назогастрального зонда, через который вводят жидкую пищу и воду.
При малейшем подозрении на полиомиелит больному необходимо обеспечить полный покой, поскольку активные движения увеличивают вероятность развития паралитических форм.
Назначают постельный режим, больного помещают на твердой поверхности (щите) и с помощью мешочков с песком создают наиболее удобное положение для конечностей (полусогнутые в коленных суставах, стопа согнута под прямым углом к голени). Такая поза препятствует развитию контрактур в мышцах-антагонистах в период реконвалесценции. Постельный режим при абортивной форме назначают на весь лихорадочный период и еще несколько дней после его завершения, впоследствии в течение минимум 2—3 нед ограничивают физическую активность и нагрузки.
Этиотропное лечение не разработано. От применения гамма-глобулина отказались, учитывая его неэффективность, неэффективны оказались интерферон и интерфероногены. Антибиотики следует назначать лишь в случае угрозы развития бактериальных осложнений.
Патогенетическое и симптоматическое лечение. Сильная мышечная боль, являющаяся у многих больных едва ли не ведущим симптомом заболевания в начальный период, требует назначения анальгетиков (анальгин, баралгин), горячих компрессов, грелок на область пораженных мышц. Грелку оставляют не более чем на 15—20 мин, повторять процедуру можно через 3—4 ч. Существенно облегчает боль в мышцах правильное положение больного в постели. Есть данные о том, что применение различных препаратов внутримышечно — в препара-литической и паралитической стадиях полиомиелита — увеличивает вероятность возникновения параличей в той конечности, в которую делают инъекцию. Это свидетельствует о целесообразности, если это возможно, отказаться от подобного пути введения препаратов.
При наличии менингеального синдрома спинномозговая пункция необходима не только для уточнения диагноза, но и для облегчения состояния больного. В большинстве случаев в активных дегидратацион-ных мероприятиях необходимости не возникает.
Больной должен получать достаточное количество жидкости. При бульбарных нарушениях жидкость вводят через назогастральный зонд, солевые растворы — внутривенно (учитывая потерю жидкости при избыточном потоотделении). С помощью назогастрального зонда отсасывают содержимое желудка при остром его расширении. Очень важно избежать затекания слюны, рвотных масс в дыхательные пути, поэтому больному придают соответствующее положение в постели: среднее между положением на боку и на животе со слегка (на 15°) приподнятым ножным концом. Содержимое, скапливающееся в дыхательных путях, регулярно отсасывают.
При возникновении дыхательных расстройств больного переводят на ИВЛ. Объективными критериями необходимости использования ИВЛ являются снижение объема дыхания на 30—50 %, появление нерегулярного дыхания, явного его затруднения. У детей чаще, чем у взрослых, приходится прибегать к трахеостомии. Вопрос о длительности ИВЛ решается индивидуально. При улучшении состояния больного возможно периодическое отключение аппарата под контролем врача для проверки эффективности собственного дыхания.
При слабости сфинктеров мочевого пузыря мочу выпускают катетером. При задержке стула (атония кишечника) ежедневно назначают очистительные клизмы.
Глюкокортикостероиды долгое время считались обязательным компонентом лечения. В настоящее время доказана их неэффективность; кроме того, они могут способствовать более тяжелому течению болезни.
Беспокойство, сопровождающее нарушения дыхания и глотания, требует иногда назначения седативных средств. Препарат и дозы подбирают индивидуально.
В период реконвалесценции следует постепенно расширять режим: больным разрешают вставать. Показаны физиотерапия, массаж и занятия физкультурой в воде по индивидуальной программе. При снижении мышечного тонуса, атрофии мышц спины показано ношение корсетов. При развитии контрактур иногда применяют оперативное лечение (тенотомия — пересечение или неполное рассечение сухожилий).
В восстановительный период лечение больных часто проводят в неврологических стационарах. Помимо общеукрепляющих процедур, физ-методов можно применять и медикаментозные средства, ориентируясь на их целесообразность и безопасность для больного. Внимания заслуживают препараты, стимулирующие мотоневральную проводимость (прозерин, дибазол и др.), улучшающие обмен веществ аминокислоты (глутаминовая, лецитин и др.), витамины, препараты, уменьшающие потерю кальция и других электролитов, биогенные стимуляторы. Но еще раз следует подчеркнуть, что не следует одновременно назначать несколько препаратов, так как их комплексное воздействие непредсказуемо.
Профилактика. Очень важным компонентом общей профилактики в борьбе с полиомиелитом является своевременное выявление всех
больных, их изоляция и лечение. Именно это лежит в основе детально разработанной схемы ВОЗ по эпидемиологическому обследованию в очаге, оповещению и уточнению диагноза.
Специфическая профилактика — вакцинация — основной метод борьбы с полиомиелитом. Она позволяет защитить население (и в первую очередь детей) от полиомиелита, если уровень коллективного иммунитета будет не менее 95 %.
Для вакцинации используют 2 типа вакцин: живая оральная аттену-ированная полиовакцина (ЖПВ) и инактивированная (убитая) полио-вакцина (ИПВ).
ВОЗ отдает преимущественно ЖПВ, так как она создает в результате размножения вакцинальных штаммов (I, II, III типов) в кишечнике не только гуморальный, но и местный иммунитет за счет стимуляции образования IgA. Три дозы ЖПВ, введенные в организм ребенка, начиная с первых дней жизни, обеспечивают защиту от паралитических форм не менее чем у 80—85 % вакцинированных. ВОЗ рекомендует четырехкратную иммунизацию детей ЖПВ до достижения ими годовалого возраста. Схемы вакцинации приводятся в графиках, утверждаемых Министерством здравоохранения.
ЖПВ — безопасный и высокоэффективный препарат. Побочные реакции крайне редки и связаны с ошибками в методике проведения вакцинации. Наиболее серьезным осложнением является развитие вакцино-ассоциированного паралитического полиомиелита. Этот диагноз считается достоверным, если в срок до 30 дней после приема ЖПВ у реципиента развивается острый вялый паралич с остаточными явлениями, сохраняющимися и через 60 дней после начала паралича, или наступает летальный исход. Такие осложнения встречаются крайне редко (1 на 3,3 млн привитых), наиболее велик риск при получении первой дозы ЖПВ. Если учесть, что вероятность заболеть полиомиелитом у непривитых в 100 раз больше по сравнению с вероятностью развития таких осложнений у привитых, то вакцинация оправдана. Однако необходимо знать, что у лиц с иммунодефицитом риск осложнений повышен. Помнить следует и об общем правиле: беременным не следует вводить живую вакцину, так как до настоящего времени остается спорным вопрос о возможности проникновения вакцинального вируса через плаценту и способности его оказывать какое-либо влияние на плод.
Гельминтозы
(общая характеристика)
Гельминтозы — наиболее распространенные и массовые паразитарные болезни человека, при которых возникают сложные взаимоотношения между двумя живыми организмами — паразитом и хозяином, большинство гельминтозов имеет тенденцию к затяжному или хроническому течению, им свойствен очень широкий диапазон клинических проявлений — от бессимптомных до крайне тяжелых, угрожающих жизни человека форм (лат. — helminthoses, англ. — helminthiasis).
Заболевания у человека вызывают более 250 видов гельминтов, примерно 20 из них встречаются в Украине.
Термин «гельминтозы» (от лат. helminthos — глист) введен Гиппократом, который подробно описал клинику некоторых из них, в частности, аскаридоза и эхинококкоза.
Большая заслуга в формировании гельминтологии как науки принадлежит академику К.И.Скрябину, основателю отечественной школы гельминтологов и первого специализированного гельминтологического учреждения в России (1920).
Как свидетельствуют статистические данные, общая зараженность гельминтами населения СССР в 1950 г. составляла 35,1 %, в 1970 г. — б,б %. Однако вряд ли эти данные соответствуют истине. По данным Института медицинской паразитологии (1990), число больных различными паразитозами, в том числе и гельминтозами, по меньшей мере в 10 раз превышает данные официальной статистики.
С учетом биологических особенностей гельминтов все они делятся на 3 класса:
круглые черви (нематоды), к ним относятся возбудители аскаридоза, трихоцефалеза, энтеробиоза, анкилостомидозов, стронгилоидоза, трихинеллеза и др.;
ленточные (цестоды) — возбудители тениоза, тениаринхоза, ги-менолепидоза, дифиллоботриозов, эхинококкоза, альвеококкоза и др.;
сосальщики (трематоды) — возбудители описторхоза, фасциоле-зов, парагонимоза, клонорхоза, метагонимоза и др.
Особенности жизненного цикла гельминтов позволяют разделить их на 2 группы: геогельминты и биогельминты.
Для геогельминтов характерно отсутствие промежуточного хозяина,
для развития личинок в яйцах до инвазивных форм требуется кислород. Созревание яиц происходит в большинстве случаев в почве, куда они попадают с фекалиями. При этом степень зрелости личинок в выделенных яйцах и сроки созревания яиц в окружающей среде определяют степень контагиозности больных. При контагиозных гельминто-зах яйца либо уже через несколько часов становятся инвазионными (энтеробиоз), либо уже зрелыми выделяются в окружающую среду (ги-менолепидоз). При аскаридозе, трихоцефалезе и некоторых других гельминтозах для созревания яиц необходимо длительное (в течение нескольких дней) пребывание яиц в окружающей среде, поэтому общение с человеком, больным аскаридозом или трихоцефалезом, опасности для окружающих не представляет.
При биогельминтозах развитие паразита происходит с участием не только окончательного (дефинитивного) хозяина, но и промежуточного, а иногда и двух промежуточных хозяев. В организме основного хозяина при этом паразитирует половозрелый гельминт, в организме промежуточного — идет развитие личиночных форм до инвазионной стадии. Человек может быть окончательным и промежуточным хозяином при одном и том же гельминтозе. Прямой контакт здорового человека с больным при этих гельминтозах безопасен (неконтагиозные гельминтозы).
В организме человека каждому виду гельминтов свойственна своя специфическая локализация, в связи с чем их разделяют на:
кишечные (аскаридоз, анкилостомидозы, стронгилоидоз, трихинеллез, тениидозы, гименолепидоз и др.);
внекишечные (описторхоз, фасциолез, парагонимоз, шистосомо-зы и др.).
Однако, говоря о специфической локализации, имеют в виду место обитания половозрелых форм. Для многих гельминтозов, в том числе и кишечных, характерна миграционная стадия развития паразита в организме, когда личинки могут обнаруживаться в других органах и тканях.
Гельминтозы, которыми болеет только человек, называются антро-понозами. При зоонозах возбудитель сохраняется в природе, совершая полный цикл своего развития с участием позвоночных животных без обязательного участия человека.
Возможен различный механизм заражения человека гельминтоза-ми:
фекалъно-оральный (как при различных кишечных инфекционных заболеваниях), при этом в организм попадает яйцо или личинка гельминта;
перкутанный (гельминт активно внедряется в организм человека через кожу);
трансмиссивный — при укусе кровососущим насекомым в организм человека попадают личинки, прошедшие определенную стадию развития в организме этого насекомого.
В клиническом течении гельминтозов выделяют острую и хроническую фазы болезни. Острая фаза гельминтозов, длительность которой составляет от 1—2 нед до 2—3 мес, соответствует обычно миграционной стадии и проявляется общеаллергическими и общетоксическими реакциями — лихорадкой, кожными высыпаниями различного характера, лимфаденопатией, гиперэозинофилией. При этом возникают и различные органные поражения — легочные (диффузно-очаговая эо-зинофильная пневмония), сердечные (аллергический миокардит), печеночные (гепатит, иногда — с желтухой), ЦНС (аллергический менингоэнцефалит, энцефаломиелит).
В хронической фазе гельминтозов патогенное воздействие на организм человека определяется его видом, интенсивностью инвазии, локализацией, способом питания паразита. Паразитирование гельминтов сопровождается комплексом следующих неблагоприятных воздействий на организм:
нарушением питания больного человека, поскольку гельминты используют различные пищевые продукты, в том числе белки и витамины, поступающие с пищей, для своего роста и развития. Гельминты, питающиеся кровью больного (гематофаги), могут быть причиной развития анемии (анкилостомы, власоглавы);
механическим повреждением тканей в зоне паразитирования гельминтов. Это сопровождается воспалением, атрофией тканей, нарушением функций различных органов и систем. Так, локализация цис-тицерка в веществе мозга, глазу приводит к нарушению функции этих органов, закупорка просвета кишечника аскаридами — к развитию кишечной непроходимости, в месте обитания власоглава развивается воспалительная реакция, проявлением которой бывает острый аппендицит, и т.д.;
аллергическими и токсическими реакциями, так как продукты жизнедеятельности гельминтов оказывают не только местное, но и (при всасывании) общетоксическое и аллергизирующее действие. Особенно выражены аллергические реакции при супер- и реинвазиях, они сопровождаются нередко процессами аутосенсибилизации. Но все же при хроническом течении проявления аллергии выражены значительно слабее, чем в ранней стадии (стадия миграции);
снижением местной и общей реактивности, что облегчает внедрение в организм вторичной инфекции: такие инфекционные заболевания, как шигеллез, брюшной тиф, гепатит и другие, у больных гельминтозом протекают тяжелее, хуже поддаются лечению, чаще дают осложнения;
имеются сведения о возможном канцерогенном действии гельминтов.
Длительность паразитирования гельминтов различна (от нескольких недель при энтеробиозе до многих лет при тениозе, тениаринхозе).
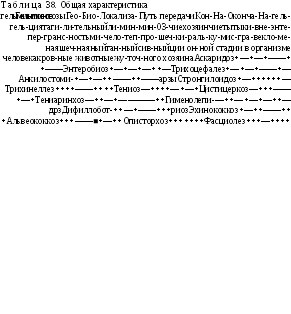 Диагностика
гельминтозов
основывается на данных эпидемиологического
анамнеза, особенностях клинических
проявлений, обнаружении гельминтов,
их фрагментов, яиц или личинок в
исследуемом материале (кал, моча,
дуоденальное содержимое, мокрота,
соскобы с пери-анальных складок, смывы
из-под ногтей). При некоторых глистных
инвазиях (цистицеркоз) существенную
помощь могут оказать рентгенография,
КТ, УЗИ. При назначении комплекса
исследований в целях вы-
Диагностика
гельминтозов
основывается на данных эпидемиологического
анамнеза, особенностях клинических
проявлений, обнаружении гельминтов,
их фрагментов, яиц или личинок в
исследуемом материале (кал, моча,
дуоденальное содержимое, мокрота,
соскобы с пери-анальных складок, смывы
из-под ногтей). При некоторых глистных
инвазиях (цистицеркоз) существенную
помощь могут оказать рентгенография,
КТ, УЗИ. При назначении комплекса
исследований в целях вы-
явления глистной инвазии всегда следует помнить о том, что локализация гельминта и период болезни определяют объем исследований. Так, иммунологические методы диагностики (РА, РНГА, РЭМА) информативны при миграционной стадии гельминтозов. Кроме того, однократное исследование фекалий при кишечных гельминтозах не всегда достаточно информативно, его следует повторить не менее 3—4 раз.
Борьба с гельминтозами должна носить прежде всего профилактический характер — санитарная охрана почвы, водоемов, пищевых продуктов, санитарно-просветительная работа среди населения. Важная роль принадлежит выявлению и оздоровлению источников инвазии, уточнению путей передачи.
В табл. 38 представлен перечень гельминтозов, о которых идет речь в данном разделе, с их основными классификационными характеристиками. Эти гельминтозы чаще других могут обнаруживаться у жителей нашей страны.
Нематодозы
Несмотря на значительную разницу в размерах — от 1 м (самка возбудителя дракункулеза) до нескольких миллиметров (угрица кишечная, острица) — и различную локализацию в организме человека, все круглые гельминты имеют ряд общих свойств, основные из них следующие:
все гельминты этого класса имеют сходный цикл развития, включающий стадию яйца, 4 личиночные стадии и стадию взрослого гельминта;
они покрыты плотной непроницаемой белковой кутикулой, под которой расположен развитый мышечный слой, состоящий из продольных волокон;
активное движение гельминты осуществляют благодаря сокращению продольных мышц и перемещению жидкости, находящейся в полости нематод;
нематоды имеют довольно сложно организованные органы пищеварения: ротовое отверстие (у некоторых с губами), короткую ротовую полость (некоторые гельминты имеют зубы), пищеварительные железы, открывающиеся в ротовую полость, пищевод, среднюю кишку, где в основном происходит всасывание пищевых продуктов, прямую кишку, анус и клоаку;
все нематоды — раздельнополые. Мужская половая система представлена трубкой, заканчивающейся семяизвергательным каналом, открывающимся в клоаку. Женские половые органы имеют яичники, яйцеводы, семяпроводник, матку, яйцеизвергатель и влагалище. Яйца оплодотворяются в семяприемнике. Во время копуляции самец прикрепляется к телу самки с помощью специальных образований (железы, спикулы, копулятивная бурса);
нервная система гельминтов представлена чувствительными сосочками, расположенными вокруг ротового отверстия, клоаки и на хвостовом конце.
Далее представлены биологические особенности отдельных нематод и клинические проявления, возникающие в организме человека при заражении этими гельминтами.
энтеробиоз
Энтеробиоз — антропоноз, пероральный контактный гельминтоз, который характеризуется перианальным зудом (результат выхода паразитирующих в кишечнике человека остриц) и кишечными расстройствами (лат. — enterobiasis, англ. — enterobiasis, oxyuriasis).
Энтеробиоз известен с глубокой древности, описания клиники встречаются в работах Гиппократа.
Актуальность и географическое распространение. Энтеробиоз является одним из наиболее распространенных кишечных гельминтозов человека. Он встречается повсеместно, не зависит от ландшафтно-кли-матических условий, так как паразит относится к контагиозным гельминтам. Наиболее часто заболевание регистрируется у детей дошкольного и школьного возраста.
Этиология, жизненный цикл. Возбудитель энтеробиоза — острица Enterobius vermicularis или Oxyuris vermicularis (Леш, 1853) — мелкая нематода белого цвета с поперечно исчерченной кутикулой. Длина самок 9—12 мм, самцов — 3—4 мм. Хвостовой конец самца спирально загнут в сторону брюшной поверхности, а у самки заострен (поэтому гельминт и получил название «острица»). На головном конце гельминта имеется ротовое отверстие с тремя кутикулярными выростами — губами. Ротовая полость с жевательными пластинками переходит в пищевод, затем кишечник, заканчивающийся анальным отверстием.
Оплодотворенные самки, наполненные яйцами (5000—15 ООО в каждой), теряют способность к прикреплению к стенке кишки и перемещаются кишечной перистальтикой к прямой кишке, выползая из анального отверстия для откладывания яиц в перианальных складках больного, после чего гибнут. Продолжительность жизни зрелого паразита в кишечнике человека 3—4 нед.
Яйца содержат почти зрелую личинку, окончательное развитие которой завершается в течение 4—б ч при благоприятных условиях (температуре 36—37 "С и относительной влажности воздуха в пределах 70 %). Именно такие условия и имеются в перианальных складках человека. Яйца, выделившиеся в окружающую среду с фекалиями, не способны к дальнейшему развитию и быстро погибают.
Яйца остриц имеют овальную асимметричную форму, одна сторона их выпуклая, другая — уплощенная. Оболочка яиц гладкая, многослойная, бесцветная. Размеры яйца 50—60 • 20—30 мкм. Зрелые яйца остриц довольно устойчивы в окружающей среде; они остаются жизнеспособными до 3 нед на игрушках, коврах, горшках, предметах обихода, на нижнем и постельном белье. Высокие концентрации растворов дезинфицирующих средств (5 % раствор карболовой кислоты, 10 % раствор лизола) убивают яйца остриц.
Эпидемиология. Единственным источником инвазии является больной энтеробиозом человек. Механизм передачи — фекально-ораль-ный. Яйца остриц, отложенные самками, созревают в перианальной области больного.
Заражение происходит при проглатывании зрелых яиц, попавших на продукты питания, предметы обихода. Яйца остриц могут подниматься в воздух с пылью, а затем заноситься при вдыхании в рот и проглатываться. Энтеробиоз может передаваться от человека к человеку непосредственно контактным путем. У детей нередко наблюдают ауто-инвазию: они расчесывают зудящие места в области ануса, в результате яйца паразита попадают на пальцы и в подногтевые пространства и заносятся в рот.
Энтеробиозом чаще болеют дети, особенно в детских коллективах (ясли, детские сады), хотя восприимчивость к нему всеобщая. Вопросы иммунитета изучаются.
Патогенез. У человека, проглотившего зрелые яйца остриц, из яйца в дистальном отделе тонкой кишки освобождаются зрелые подвижные личинки. До периода полового созревания кроме тонкой кишки они могут паразитировать в слепой и ободочной кишках, где фиксируются головным концом к слизистой оболочке и даже могут проникать в толщу кишечной стенки.
В патогенезе энтеробиоза важное значение придается развитию то-ксико-аллергических реакций и механическому воздействию паразита на организм человека, тем более, что в кишечнике человека могут паразитировать одновременно десятки и сотни особей.
Так, в месте фиксации личинок возникают нарушение целости тканей, геморрагии, воспаление. Иногда воспалительная реакция при эн-теробиозе может развиваться в области червеобразного отростка, что являтся одной из причин возникновения острого аппендицита. Механическое раздражение илеоцекальной области влечет за собой нарушение секреторной и моторной функций кишечника, что проявляется симптомами энтероколита.
Питаются острицы содержимым просвета кишечника, они могут заглатывать и проникшие туда из зоны повреждения эритроциты. Продукты жизнедеятельности и распада погибших гельминтов оказывают на организм человека токсическое и аллергическое действие. Сенсибилизация организма больного проявляется эозинофилией крови, иногда дерматитом в области ануса, поскольку передвижение гельминтов, выползших из кишечника, сопровождается сильным местным кожным зудом, а расчесывание зудящих тканей приводит к их повреждению, появлению трещин, царапин, мацерации, инфицированию, развитию местного воспаления.
Безусловно, при однократном заражении токсические и аллергические проявления могут быть весьма умеренными, но повторные непрерывные заражения (обычно это имеет место при аутоинвазии) приводят к длительной, многомесячной инвазии, истощающей нервную систему больного, формированию аллергических реакций.
Клиника. Клинические признаки заболевания при энтеробиозе появляются уже через 10—15 дней после заражения. Они могут быть очень различны в зависимости от индивидуальной реакции организма больного, от интенсивности инвазии, наличия и характера сопутствующих заболеваний. Нередко энтеробиоз протекает субклинически.
Основной жалобой при энтеробиозе в большинстве случаев является перианальный зуд, возникающий чаще ночью, когда сфинктеры несколько расслабляются и острицы выползают из анального отверстия. При неинтенсивной инвазии зуд весьма умеренный. При интенсивной инвазии зуд становится нестерпимым, беспокоит днем и ночью, распространяясь на область промежности, а у женщин иногда и в область половых органов, изнуряет больных, приводит к падению работоспособности, бессоннице, неврастении. Дети плохо едят и спят, капризничают, плачут, худеют, жалуются на головную боль, вскрикивают во сне.Могут возникать судорожные припадки и обмороки, возможно ночное недержание мочи. У девочек возможно заползанием остриц в вагину с последующим развитием вагинита, вульвовагинита.
Расчесы в области заднего прохода приводят к их инфицированию и развитию сфинктерита, парапроктита.
При выраженной и длительной инвазии возникают различные расстройства пищеварительной системы: тошнота, рвота, урчание и вздутие живота, жидкий учащенный стул с примесью слизи, тенезмы, схваткообразная боль в животе.
При ректороманоскопии на слизистой оболочке кишки иногда выявляют усиление сосудистого рисунка, гиперемию, точечные кровоизлияния и даже эрозии. В области сфинктера слизистая оболочка может быть отечна, гиперемирована.
После гибели паразитов при отсутствии аутоинвазии обычно все патологические симптомы быстро (через 2—3 нед) исчезают.
Осложнения. Из наиболее серьезных осложнений энтеробиоза, хотя и нечастых, следует отметить острый аппендицит и даже перитонит, возникающий в результате перфорации тонкой кишки острицами и выхода их в брюшную полость. Энтеробиоз может быть одной из причин обострения кишечных инфекций или развития дисбактериоза. Инфицирование царапин, образовавшихся в результате расчесов, может привести к местному воспалению и нагноению.
Исходы. В неосложненных случаях при энтеробиозе прогноз благоприятный.
Методы диагностики. Общий анализ крови — чаще без особенностей, умеренная эозинофилия может развиваться при интенсивной и (или) длительно существующей инвазии (аутоинвазии).
Обычные методы копроовоскопических исследований редко выявляют яйца остриц, так как самки откладывают яйца в перианальной области, а не в кишечнике, в связи с этим решающая роль при постановке диагноза принадлежит микроскопическим исследованиям соскобов, взятых с перианальной области с помощью полихлорвиниловой пленки или липкой полиэтиленовой ленты, которые непосредственно затем микроскопируют. Материалом для микроскопических исследований могут служить также ватные тампоны, закладываемые на ночь в анальное отверстие, смывы с белья, простыней. Исследования на энтеробиоз целесообразно проводить не менее 3 раз с интервалом 3—5 дней, так как однократное исследование перианального соскоба может быть недостаточным, особенно при малоинтенсивной инвазии.
Критерии диагноза. Об энтеробиозе в первую очередь следует думать при:
упорном зуде в области анального отверстия в ночное время, обычно стихающем днем;
уменьшении зуда, если на ночь ставится в анальное отверстие ватный тампон с вазелином;
сочетании зуда с диспепсическими проявлениями;
наличии сходных симптомов еще у кого-либо из членов семьи или лиц, находящихся в близком контакте с заболевшим;
привычке у заболевшего грызть ногти;
соответствующем возрасте больного (наиболее часто болеют маленькие дети, подростки).
Решающий момент в постановке диагноза — обнаружение яиц гельминтов в соскобах с перианальных складок.
Дифференциальный диагноз. При энтеробиозе основным клиническим признаком является перианальный зуд, в связи с этим дифференциальную диагностику следует проводить с заболеваниями, сопровождающимися этим симптомом, — сахарным диабетом, нейродермато-зом, кандидамикозом, геморроем, раком прямой кишки, трихомонад-ным кольпитом.
В дифференциальной диагностике решающее значение имеют лабораторные исследования (3—5 раз) соскобов из перианальных складок на яйца остриц, тем более что каждое из перечисленных заболеваний может сочетаться с энтеробиозом.
Лечение. Дегельминтизация при энтеробиозе должна включать комплекс мероприятий, состоящих из назначения медикаментозных препаратов и одновременного строгого соблюдения правил личной гигие
ны. К числу гигиенических мероприятий, предупреждающих аутоинва-зию, относятся: ежедневный туалет перианальной области, сон в трусиках с резинкой вокруг ног и ежедневная их смена с последующим кипячением и проглаживанием горячим утюгом, ежедневная смена постельного белья с последующей его обработкой, содовые очистительные клизмы на ночь.
Из медикаментозных средств наиболее эффективными являются ванкин, комбантрин, вермокс, пиперазина адипинат. Высокоэффективны пирантела памоат и мебендазол (см. Лечение нематодозов).
При сильном зуде в области перианальных складок назначают мазь с анестезином.
Контроль за эффективностью лечения проводят через 4 нед после его окончания (повторные гельминтологические исследования).
Профилактика. Основной профилактикой энтеробиоза является своевременное выявление зараженных острицами лиц с последующим проведением обязательной дегельминтизации. Противоэнтеробиозные мероприятия следует проводить одновременно в детском учреждении и в семьях детей, посещающих этот детский коллектив. Для предупреждения реинвазии острицами особое внимание должно уделяться соблюдению санитарно-гигиенического режима в детских учреждениях, подготовке обслуживающего персонала и родителей по вопросам личной гигиены. Необходимо следить за чистотой рук детей, стричь им ногти. Детские горшки следует обрабатывать кипятком, постоянно осуществлять влажную уборку помещений. Необходимо регулярно обрабатывать детские игрушки.
трихоцефалез
Трихоцефалез — антропоноз, пероральный геогельминтоз, имеющий хроническое течение и характеризующийся нарушением функции пищеварительного тракта и анемией (лат. — trichocephalosis, англ. — trichuriasis, whip worm infection).
Трихоцефалез был описан Morgagni в XVIII ст.
Актуальность и географическое распространение. Трихоцефалез довольно широко распространен на земном шаре, особенно в тропиках и субтропиках, где имеются оптимальные условия для быстрого созревания яиц гельминта. Почти не встречается у жителей пустынь и полупустынь. Нередко трихоцефалез регистрируют в странах с умеренным климатом. В Украине пораженность населения трихоцефалезом составляет от 10,7 до 24,8 %.
Этиология, жизненный цикл. Возбудитель трихоцефалеза — власоглав, хлыстовик — Trichocephalus trichiurus (Linnaeus, 1771). Это круглый гельминт, передняя часть которого вытянута в виде волоска, задняя утолщена. Соотношение волосовидной и утолщенной частей тела у самок 2:1, у самцов — 3:2. Хвостовой конец у самки слегка загнут, у самца — изогнут в виде спирали. Тело власоглава покрыто тонко исчерченной кутикулой. Длина тела самок 35—55 мм, самцов — 30—45 мм. Половозрелый гельминт может паразитировать в организме человека 5—7 лет.
После оплодотворения самка в просвете толстой кишки откладывает яйца, которые с фекалиями попадают в почву. Одна самка может в сутки откладывать 1500—3500 незрелых яиц.
Яйца гельминта имеют удлиненную бочкообразную форму, желтовато-коричневую окраску с двумя бесцветными «пробками» на полюсах. Размеры яиц — 50—54* 22—23 мкм. Яйца власоглава весьма чувствительны к низким и высоким температурам. Так, уже через 2—3 с они погибают при попадании в воду температуры +60 "С. Очень чувствительны они к высыханию, этим и объясняется отсутствие трихоцефалеза у жителей пустынь. Для созревания яиц гельминта оптимальными условиями являются температура +26...+ 30 "С, относительная влажность около 100 %. При наличии этих условий и доступе кислорода яйца становятся инвазионными через 17—20 дней.
Крепкие спирты, эфир, тимол вызывают гибель яиц через несколько секунд, концентрированные растворы кислот — через 2—5 ч.
Эпидемиология. Трихоцефалез — геогельминтоз. Источник инвазии — больной человек, выделяющий яйца гельминта с фекалиями в окружающую среду. Механизм передачи — фекально-оральный. Заражение происходит при проглатывании зрелых яиц власоглава с пищей (обычно при употреблении в пищу плохо вымытых овощей и фруктов, особенно выращиваемых на огородах и в садах, почва которых удобрялась необезвреженными нечистотами) и водой, загрязненной нечистотами, но роль водного фактора невелика по сравнению с пищевым.
Заболевание возникает при употреблении в пищу только созревших яиц, поэтому непосредственный контакт с больным опасности не представляет. Практически невозможно заразиться при пользовании общими предметами обихода, игрушками, так как на этих предметах отсутствуют условия, необходимые для созревания яиц.
Длительность сезона вероятности массового заражения трихоцефа-лезом различна и может достигать 5—7 мес в разных природно-климатических зонах Украины, пик его приходится на май—октябрь, так как яйца гельминта, попавшие в почву осенью, начинают развиваться до инвазионной стадии лишь весной следующего года.
Наиболее часто заражение власоглавом выявляют среди детей в возрасте от 1 года до 14 лет, хотя болеть могут люди любого возраста.
Как выяснилось в последние годы, человека может поражать и власоглав собак.
Патогенез. При попадании в толстую кишку зрелого (инвазионного) яйца из него выходит личинка, которая внедряется в ворсинку. Через 3 сут она выпадает в просвет кишечника. Проникая тонким головным концом в толщу слизистой оболочки, личинка фиксируется в ней. Весь цикл развития до полного созревания длится 1—1,5 мес. Основное место обитания гельминтов — слепая кишка, иногда — червеобразный отросток, реже — другие отрезки толстой кишки и нижние отделы тонкой. При этом волосовидная часть тела власоглава погружена в слизистый, подслизистый и даже мышечный слои, задняя утолщенная часть свисает в просвет кишечника. Такое расположение власоглава связано с особенностями его питания — он поглощает кровь из кровеносных сосудов, проходящих в кишечной стенке, поэтому интенсивная инвазия может сопровождаться довольно выраженной анемизацией и гипоксией.
В месте внедрения и фиксации власоглава в слизистую оболочку толстой кишки развиваются отек и инфильтрация, иногда кровоизлияния. При интенсивной инвазии, особенно у детей и ослабленных лиц, происходит повреждение слизистой оболочки на значительном участке ее, иногда с образованием эрозий и язв. Вследствие травматизации стенки кишки облегчается проникновение бактериальной микрофлоры в пораженные участки, что может явиться одной из причин формирования в толстой кишке, а иногда и в червеобразном отростке воспалительной реакции различной интенсивности, иногда развивается вы-
раженный тифлит. Вокруг паразитов могут возникать опухолевидные гранулематозные образования.
Пребывание паразитов глубоко в слизистой оболочке обусловливает постоянное раздражение интерорецепторов, вызывая рефлекторное расстройство функций желудка, двенадцатиперстной кишки, а также ЦНС.
Важное значение в патогенезе трихоцефалеза имеет сенсибилизация организма метаболитами паразита, выделяющимися в просвет кишечника в процессе их жизнедеятельности.
Клиника. Клиническая картина болезни зависит от интенсивности инвазии, реактивности организма и характера сопутствующих заболеваний. Первые клинические признаки инвазии появляются через 1—1,5 мес после заражения.
Слабая инвазия власоглавами не вызывает тяжелых поражений в толстой кишке и протекает чаще субклинически. При значительной инвазии основными симптомами болезни являются тошнота, иногда рвота, снижение аппетита, слюнотечение, боль в животе, чаще локализующаяся в правой подвздошной области, метеоризм.
Больные часто отмечают раздражительность, бессонницу, иногда появляется упорная головная боль. У детей могут возникать судорожные припадки. При трихоцефалезе нередко бывает неустойчивый стул или умеренная диарея, которая обусловлена в значительной мере нарушением всасывания воды в толстой кишке в результате повреждения слизистой оболочки и раздражения интерорецепторов. У некоторых больных понижается кислотность желудочного содержимого.
При проникновении паразитов в червеобразный отросток могут возникать приступы аппендикулярной колики, а иногда и выраженный воспалительный процесс, приводящий к развитию острого аппендицита.
Течение трихоцефалеза значительно утяжеляется при наслоении бактериальной кишечной инфекции или протозойной инвазии, развитии дисбактериоза. При этом у больного появляются гемоколит, тенезмы, боль по всему животу, снижается масса тела. Развивающаяся при трихоцефалезе гипохромная анемия проявляется слабостью, головокружением, одышкой при физической нагрузке, сердцебиением, тахикардией, снижением АД, бледностью кожи.
Кроме того, при длительном паразитировании возникают и признаки витаминной недостаточности — сухость слизистых оболочек, ломкость ногтей и др. Снижение общей реактивности организма сопровождается наклонностью к бактериальным инфекциям, обострению хронических заболеваний.
По мере освобождения от паразитов в связи с окончанием срока их жизни все вышеуказанные явления постепенно стихают. Иногда период восстановления нарушенных функций может длиться несколько месяцев.
Осложнения. Длительная интенсивная инвазия, особенно в ассоциации с кишечными инфекциями, сопровождающимися частыми позывами на дефекацию, может привести к выпадению прямой кишки, что иногда бывает у ослабленных детей. Проникновение гельминтов в аппендикулярный отросток может сопровождаться развитием аппендицита. Длительное паразитирование иногда приводит к развитию гипо-хромной анемии.
Исходы. В неосложненных случаях исход благоприятный.
Методы диагностики. При исследовании крови (общий анализ) можно обнаружить умеренную эозинофилию и гипохромную анемию, степень которой зависит от интенсивности и длительности паразитирова-ния гельминтов.
Подтверждает диагноз обнаружение яиц власоглава в фекалиях. Использование методов обогащения существенно повышает эффективность паразитологических исследований, которые следует проводить несколько раз подряд.
Критерии диагноза. О наличии у больного трихоцефалеза позволяют думать следующие признаки или сочетание нескольких из них:
эпидемиологический анамнез (частое употребление в пищу плохо промытых овощей, особенно выращенных на огородах, удобренных фекалиями человека);
периодически возникающая приступообразная или постоянная ноющая боль в правой подвздошной области, не сопровождающаяся лейкоцитозом, симптомами раздражения брюшины;
неустойчивый стул, микроскопическое (а иногда и макроскопическое) обнаружение примеси крови в кале;
длительное упорное течение, не поддающееся действию антибактериальных средств, диеты, ферментных препаратов;
бледность кожи и слизистых оболочек;
выявляемые при исследовании крови эозинофилия и гипохром-ная анемия.
Но диагноз может быть верифицирован лишь при обнаружении в кале яиц власоглава.
Дифференциальный диагноз. Боль в животе, дисфункция кишечника на ранних этапах заболевания могут симулировать острые заболевания дигестивной системы (гастрит, гастроэнтерит, гастроэнтероколит) любой эпиологии. Очень медленное, постепенное развитие болезни заставляет обычно больных прибегать к соблюдению диеты, приему ферментных препаратов и даже антибактериальных средств, но все это, как правило, не дает эффекта. Появление эозинофилии, а позже и анемии заставляет думать о возможной паразитарной инвазии.
Боль в животе, неустойчивый стул, появление крови в кале, длительное течение, анемия вызывают мысль о возможности неспецифичес-
кого язвенного колита. Однако при этом заболевании при ректоро-маноскопии и колоноскопии выявляются выраженные изменения в кишечнике (эрозии, язвы), а эозинофилия отсутствует.
Боль в животе, в том числе и в правой подвздошной области, может возникать при мезадените различной этиологии (в том числе туберкулезной, при болезнях крови), при некоторых бывает и эозинофилия. Помогают уточнить диагноз УЗИ, выявляющее увеличение лимфатических узлов, а также гельминтологическое исследование.
Аднексит может сопровождаться болью в правой подвздошной области, а иногда и расстройством стула. Однако при этом анемия и эозинофилия отсутствуют.
Симптомы острого и тем более хронического аппендицита, появляющиеся у больного даже с явными проявлениями трихоцефалеза, требуют самого пристального наблюдения (осмотр, анализ крови в динамике), поскольку наличие гельминтов не только не исключает аппендицита, но и способствует его возникновению.
Лечение. Лечение больных может проводиться амбулаторно и в стационаре. Показания к госпитализации такие же, как при аскаридозе (см. Аскаридоз).
Для лечения трихоцефалеза используют специальные антигельминт-ные препараты (см. Лечение нематодозов). Повышает их эффективность диатермия на правую подвздошную область. Иногда антигель-минтные средства комбинируют с другими методами лечения (нафта-мон + фитотерапия; вермокс + кислород). Об эффективности дегельминтизации судят по результатам паразитологического исследования фекалий через 2—3 нед после дегельминтизации.
При отсутствии эффекта от проведенного курса лечения (он относительно невелик, после одного курса лечения не более 50—65 %) дегельминтизацию можно повторить, но желательно сделать это не ранее чем через 3 мес после первого курса и другим препаратом.
При возникновении или усилении боли на фоне этиотропного лечения обезболивающие препараты и спазмолитики лучше не назначать, чтобы не пропустить такое осложнение, как острый аппендицит.
В отдельных случаях при особо тяжелой инвазии, сопровождающейся выраженной анемией, по окончании курса лечения может оказаться целесообразным назначение витаминов группы В и препаратов железа.
Профилактика. В основе профилактики трихоцефалеза лежит своевременное выявление и лечение инвазированных, а также охрана окружающей среды от фекального загрязнения, соблюдение правил личной гигиены, тщательное мытье овощей и фруктов.
аскаридоз
Аскаридоз — антропоноз, пероральный геогельминтоз, характеризующийся в ранней миграционной фазе наличием аллергического синдрома и признаков поражения органов дыхания, а в поздней (кишечной) фазе — поражением дигестивной системы (лат. — ascaridosis, англ. — ascanasis).
Краткие исторические сведения. Аскаридоз известен людям очень давно, о чем свидетельствуют упоминания об этом заболевании в знаменитом папирусе Эберса (VI ст. до н.э.) и в трудах Гиппократа. В 1758 г. Linnaeus описал возбудителя аскаридоза. Нестойкие инфильтраты в легких, сопровождающиеся эозинофилией крови, описал Leffler в 1931 г., но тогда он не установил этиологию заболевания. Это сделал несколько лет спустя врач швейцарского туберкулезного санатория Muller, проделавший опыт по самозаражению. Старинное русское слово «струнец» дано гельминту из-за его характерной веретеновидной формы.
Актуальность и географическое распространение. Аскаридоз — один из наиболее распространенных гельминтозов человека. Встречается он почти во всех ландшафтно-климатических зонах, за исключением зоны вечной мерзлоты, высокогорья, пустынь и полупустынь. По данным ВОЗ, в мире аскаридозом поражено около 1 млрд человек. Наиболее часто он встречается у жителей тропического и субтропического поясов, где пораженность населения аскаридами достигает 60—80 %. Надежные статистические данные о количестве зараженных в различных государствах СНГ отсутствуют, но инвазированность в значительной мере определяется уровнем санитарной культуры и климатическими условиями региона.
Этиология, жизненный цикл. Возбудителем аскаридоза является аскарида (Ascaris lumbricoides), которая имеет удлиненное тело бело-розового цвета. Длина самок — 25—40 см, ширина — 4—6 мм; самцов — 15—25 см и 2— 4 мм соответственно. Задний конец самки конически заострен, хвостовой конец тела у самцов изогнут вертикально. Ротовое отверстие окружено тремя кутикулярными губами. Тело аскариды покрыто поперечно исчерченной толстой кутикулой.
В половозрелом состоянии аскарида обитает обычно в тонкой кишке, питаясь ее содержимым. Срок жизни половозрелых особей в организме человека около 1 года (9—12 мес). В процессе своей жизнедеятельности аскариды выделяют различные метаболиты, обладающие токсическими и аллергическими свойствами. Зрелые аскариды весьма чувствительны к кислороду, который действует на них губительно, по-
этому, попав в окружающую среду, они сразу погибают. Половозрелая аскарида может откладывать более 200 ООО яиц. Размеры оплодотворенных яиц — 50—70 • 40—50 мкм. Они имеют овальную, шарообразную или грушевидную форму, покрыты многослойной оболочкой, которая надежно защищает зародыш от неблагоприятных факторов, в частности, пигментированная наружная оболочка поглощает ультрафиолетовые лучи, губительные для зародыша. Развитие яиц до инвазионной стадии происходит в окружающей среде, преимущественно в почве, при определенных физико-химических условиях (наличие кислорода, температуры воздуха в пределах +12...+ 37 °С и достаточная влажность почвы). При температуре +24 °С яйца могут созревать до стадии инвазионной личинки в течение 12—16 дней, а при более низкой температуре этот процесс затягивается до нескольких месяцев. Губительно действует на яйца высыхание, быстро они погибают в сухом песке, но влажный песок — идеальная среда для сохранения и созревания яиц. При благоприятных условиях яйца сохраняют свою инвазион-ность в почве до 10—12 лет. Они достаточно устойчивы к низким температурам, хорошо переносят замораживание.
Созревшие яйца содержат сформировавшуюся личинку, имеющую вид свернувшегося червяка. Личинки аскарид, освобождаясь из яйца в просвете кишечника, проникают в кровяное русло. Способ питания, потребность в кислороде изменяются по мере роста. На раннем этапе они питаются лишь плазмой крови, но в дальнейшем, подрастая, начинают усваивать эритроциты.
Длительность личиночной стадии — 1,5—2 нед.
Эпидемиология. Единственным источником инвазии является больной человек. Однако выделяемые с испражнениями яйца аскарид неинвази-онны, поэтому больные аскаридозом люди не могут служить источником инвазии для окружающих при близком бытовом общении с ними.
Созревание яиц с развитием в них инвазионной личинки происходит в почве.
Механизм заражения аскаридозом — фекально-оральный. Факторами передачи заболевания являются загрязненные созревшими яйцами аскарид овощи, ягоды, фрукты, реже — некипяченая вода. Решающее значение имеет употребление в пищу немытой огородной зелени — салата, огурцов, помидоров, таких ягод, как земляника, клубника и др. Среди различных групп населения наибольшая пораженность отмечается у сельскохозяйственных рабочих, садоводов, огородников, то есть лиц, непосредственно связанных с земледелием, а также работников плодоовощных предприятий и магазинов. Заражение аскаридозом особенно велико в местностях, где существует обычай удобрять огороды необезвреженными фекалиями.
Чувствительность к аскаридозу всеобщая, заразиться можно в любом возрасте и даже при попадании в кишечник единичных зрелых яиц аскарид. Но дети подвергаются наибольшему риску заражения из-за недостаточного соблюдения мер личной гигиены, более частого употребления в пищу немытых ягод и овощей.
В зоне умеренного климата заражение чаще происходит в весен-не-летне-осенние месяцы, в условиях тропического климата — круглый год.
Сведений о наличии у человека естественного иммунитета не имеется. В результате повторных заражений формируется относительный иммунитет. Иммунный ответ проявляется различными гуморальными и клеточными феноменами как специфического, так и неспецифического характера.
Патогенез. В патогенезе аскаридоза выделяют 2 фазы: раннюю (миграционную) и позднюю (кишечную).
Миграционная фаза. При попадании инвазионных яиц в тонкую кишку из них освобождаются личинки, которые, активно пробуравливая слизистую оболочку, достигают кровеносных сосудов. Проникшие в сосуды системы воротной вены личинки с током крови заносятся в кровеносные сосуды печени, откуда попадают в нижнюю полую вену и малый круг кровообращения.
В период миграции в кровь выделяются продукты жизнедеятельности личинок и продукты распада погибших особей, что приводит к сенсибилизации организма и возникновению различных аллергических реакций, выраженность которых находится в прямой зависимости от числа попавших в организм яиц. Кроме того, миграционная стадия проявляется повреждением органов, в которые проникают личинки, прежде всего печени и легких. В печени при массивной инвазии могут возникнуть геморрагии, что иногда приводит даже к нарушению ее функции. Часть личинок задерживается и погибает в печени и отчасти в легких. Вокруг них образуются гранулемы, состоящие из эозинофи-лов, лимфоцитов, макрофагов с последующим рассасыванием паразитов. Имеются данные, свидетельствующие о способности личинок аскарид проникать через плаценту. В этих случаях ребенок рождается с глистной инвазией и начинает выделять яйца гельминтов вскоре после рождения (описан случай, когда у новорожденного яйца аскарид обнаруживали в фекалиях на 40-й день после рождения — L.M.Costa-Macedo, L.Rey, 1990).
Потребность в кислороде на определенном этапе развития заставляет личинок, попавших в малый круг кровообращения, пробуравливать легочные капилляры, в результате чего вместе с излившейся кровью они попадают в альвеолы, а после рассасывания образовавшегося в легочной ткани сгустка крови — в бронхиолы и бронхи. Пребывание личинок в легочной ткани сопровождается образованием нестойких инфильтратов, на фоне которых при измененной реактивности организма может развиться в дальнейшем тяжелая пневмония. Получив
«свою» порцию кислорода, необходимую для их дальнейшего развития, личинки стремятся снова попасть в место основного обитания — кишечник. Поэтому они начинают из бронхиол и бронхов продвигаться вверх, в ротовую полость. Способствуют продвижению личинок к глотке движения мерцательного эпителия дыхательных путей и активные движения самой личинки. В ротоглотке личинки смешиваются со слюной и проглатываются, попадая, таким образом, в желудок и кишечник. Длительность миграционной фазы — 8—15 дней.
Кишечная фаза. В тонкой кишке происходит созревание личинок до половозрелых особей. От момента заражения человека до момента первой кладки яиц проходит 75—100 дней (минимальный срок — 60 дней). Но в ряде случаев уже через 3—6 нед в кале могут появиться молодые незрелые аскариды.
В патогенезе кишечной фазы важная роль принадлежит механическому повреждению слизистой оболочки тонкой кишки паразитами. Прикрепляясь к слизистой оболочке кишки, аскариды вызывают местное нарушение кровоснабжения и трофики, гиперемию, кровоизлияния, воспаление. Повреждение слизистой оболочки нередко сопровождается нарушением всасывания, пристеночного пищеварения, умеренно выраженным диарейным синдромом. Взрослые особи могут даже перфорировать кишечную стенку, а при массивной инвазии вызывать кишечную непроходимость. Миграция взрослых аскарид в кишечнике может сопровождаться их заползанием в желчные ходы, в рот и затем в дыхательные пути.
Аскариды, обитающие в кишечнике, поглощают углеводы, жиры, белки, витамины, микроэлементы, поступающие с пищевыми продуктами. В результате у инвазированного развивается упадок питания, гиповитаминоз. Все это сопровождается снижением реактивности организма, его сопротивляемости инфекционным заболеваниям, особенно кишечным инфекциям. Продукты метаболизма паразитов оказывают местное раздражающее, аллергизирующее и общетоксическое действие. Но эти проявления в кишечной фазе выражены все же слабее, чем в миграционной, так как значительная часть токсинов и антигенов выводится из кишечника.
Миграционная фаза не обязательно завершается кишечной. Личинки могут оседать и в дальнейшем погибать в печени, рассасываясь в гранулемах, попавшие в рот из легких — могут выплевываться, особенно при наличии обильной мокроты. По этой же причине массивная миграция личинок может сменяться весьма умеренной кишечной инвазией.
Клиника. При экспериментальном заражении установлено, что минимальный инкубационный период при аскаридозе составляет 6 дней. Особенности клинического течения миграционной фазы, выраженность аллергических реакций и органных поражений в значительной степени определяются количеством паразитов, циркулирующих в крови. Так, при слабой инвазированности (единичные особи) миграционная и кишечная фазы могут пройти без каких-либо заметных клинических проявлений. При умеренной инвазии в миграционной фазе на первый план нередко выступают общетоксические и аллергические проявления: повышение температуры (от субфебрильной до высокой), артралгия, миалгия, общая разбитость, зуд, кожные высыпания. Выраженность аллергических кожных проявлений весьма варьирует — от незначительного кожного зуда и единичных высыпаний до упорной обильной зудящей папулезной сыпи. Часто выявляются признаки поражения дыхательных путей по типу бронхита, пневмонии, ринофа-рингита. При исследовании легких обнаруживают множественные мелкие инфильтраты в легких. Иногда их называют «летучими», поскольку рентгенологические исследования, произведенные с интервалом 3—5 дней, позволяют получить существенно отличающуюся по локализации очагов картину. Для этой фазы характерен синдром Леф-флера — сочетание нестойких инфильтратов в легких с эозинофилией крови. Иногда синдром Леффлера бывает единственным проявлением миграционной фазы аскаридоза. Инфильтраты бывают единичными и множественными, различной величины, локализации и конфигурации.
В случаях массивной инвазии в миграционной фазе на первый план могут выступать тяжелые поражения легких в результате значительных кровоизлияний, развития обширной тяжелой пневмонии. Больные жалуются на боль в груди при кашле и дыхании, одышку, кашель с мокротой, в которой иногда появляются прожилки крови. При ау-скультации в легких выслушивают сухие и влажные хрипы. У некоторых больных возникают астматические приступы. Сопровождающие эти явления аллергические реакции (сыпь, зуд) нередко расцениваются врачами как проявления лекарственной болезни.
При одномоментном заражении длительность клинических проявлений миграционной фазы составляет 2—7 дней, иногда несколько дольше. Но очажки в легких могут существовать даже до 2—3 нед. Антибактериальная терапия неэффективна.
Поздняя (кишечная) фаза аскаридоза также может протекать суб-клинически или сопровождаться различными симптомами поражения пищеварительного тракта. Больные при этом жалуются на снижение аппетита, тошноту, отрыжку, иногда изжогу, бывает вздутие живота, урчание в кишечнике. У некоторых больных появляются расстройства стула, у других — запоры. Нередко беспокоит боль в животе, локализующаяся в правой подвздошной области или (чаще) в области пупка.
В этой фазе больные отмечают повышенную утомляемость, раздражительность, плохой сон, головокружение, снижение памяти, иногда — головную боль. У детей могут возникать эпилептиформные судороги, при массивной инвазии — задержка психомоторного развития, выявляют признаки гиповитаминоза. У некоторых больных сохраняются аллергические реакции в виде рецидивирующей крапивницы, аст-матоидного бронхита. АД часто снижено, выявляется тенденция к бра-дикардии.
Даже без специфического лечения не позднее чем через 1 год аскариды погибают и, если не происходит новое заражение, постепенно восстанавливаются все нарушенные функции.
Осложнения. Значительная часть осложнений аскаридоза обусловлена миграцией взрослых гельминтов. Иногда они попадают в червеобразный отросток, вызывая острый аппендицит. Миграция аскарид в желчные пути приводит к развитию механической желтухи, гнойного холецистита, холангиогепатита, абсцесса печени. Аскаридозные абсцессы печени почти всегда начинаются остро с повышения температуры, выраженной боли в области правого подреберья. Заползание гельминтов в ходы поджелудочной железы вызывает тяжелый панкреатит, вплоть до панкреонекроза. Аскариды могут быть причиной обту-рационной или спастической непроходимости кишок. При деструктивных изменениях слизистой оболочки кишок (неспецифический язвенный колит, амебная дизентерия, балантидиаз, брюшной тиф и др.) может наступить перфорация аскаридами кишечной стенки и проникновение паразитов в брюшную полость с дальнейшим развитием перитонита. Описаны случаи проникновения аскарид в брюшную полость через послеоперационные кишечные швы. При массивной инвазии, чаще у детей, аскариды могут выползать по пищеводу в глотку, а затем проникать в дыхательные пути, вызывая асфиксию. Известны единичные случаи обнаружения личинок аскарид в придаточных пазухах носа, правом желудочке сердца, легочной артерии.Следует также отметить, что аскаридоз, вызывая иммунодепрессию, неблагоприятно влияет на формирование поствакцинального иммунитета, а также на течение заболеваний инфекционной природы, осложняет течение беременности, родов и послеродового периода.
Исходы. При неосложненном течении аскаридоза прогноз обычно благоприятный, даже без лечения через 9—12 мес заканчивается жизненный цикл гельминтов и наступает выздоровление. При наличии осложнений прогноз зависит от их характера и своевременности оказания адекватной медицинской помощи.
Методы диагностики. Общеклинические методы. Для ранней (миграционной) фазы аскаридоза характерны лейкоцитоз (при массивной инвазии — гиперлейкоцитоз), эозинофилия, достигающая в отдельных случаях 30—40 %.
Эозинофилию выявляют и в поздней (кишечной) фазе, но она весьма умеренная и редко превышает 10—12 %. Иногда сохраняется незначительный лейкоцитоз, бывает анемия (иногда выраженная).
При исследовании кала могут быть обнаружены непереваренные остатки пищи, эритроциты, яйца гельминтов или сами гельминты.
Биохимические методы. Аскариды в процессе жизнедеятельности выделяют летучие жирные кислоты, которые можно обнаружить в моче. Однако метод громоздкий и широкого применения не получил.
Специфическая диагностика. В миграционную фазу личинки могут быть обнаружены в мокроте. Однако количество личинок здесь относительно невелико, так как большая часть их погибает во время миграции, к тому же обнаруживаются они непостоянно. Поэтому при подозрении на наличие у больного миграционной фазы аскаридоза свежая мокрота должна исследоваться очень внимательно и исследование проводится неоднократно.
В поздней (кишечной) фазе в фекалиях обнаруживают яйца аскарид, иногда и сами аскариды (незрелые или половозрелые).
Заметно повышается эффективность копроскопического исследования при использовании методов обогащения (Фюллеборна, Каланта-рян). Копроовоскопические исследования бывают отрицательными, если в кишечнике паразитируют только самцы, а также если гельминты еще не достигли половой зрелости или имеются лишь старые, уже не продуцирующие яиц гельминты.
Серологические методы. Паразитирование гельминтов сопровождается появлением специфических антител, которые могут быть определены в РИФ, РНГА, РЭМА. Широкого распространения эти методы не получили из-за сложности изготовления антигенов и интерпретации полученных результатов.
Дополнительные методы. Рентгенография может оказать существенную помощь в миграционной фазе аскаридоза. Сопоставление рентгенограмм, сделанных с интервалом в несколько дней, позволяет уловить «миграцию» инфильтратов, что в сочетании с эозинофилией крови является уже достаточно серьезным аргументом в пользу аскаридоза.
В поздней (кишечной) фазе рентгеноскопия пищеварительного тракта с контрастным веществом (барием) позволяет иногда обнаружить аскарид в просвете тонкой кишки в виде характерного лентовидного просветления с четкими контурами и заостренными концами.
Критерии диагноза. Диагноз аскаридоза основывается в миграционной стадии на:
данных эпидемиологического анамнеза (употребление в пищу немытых овощей);
наличии аллергических проявлений в виде крапивницы, зуда, лихорадки, возникающих без видимой причины;
— выявлении синдрома Леффлера (эозинофильные летучие инфильтраты в легких в сочетании с эозинофилией).
Подтверждается диагноз обнаружением личинок в мокроте. В кишечной стадии заподозрить наличие аскаридоза помогают:
— наличие соответствующего эпидемиологического анамнеза;
иногда — сведения о предшествовавшем (за 1—2 мес) эпизоде «беспричинных» аллергических реакций;
наличие дисфункций кишечника различного характера и степени выраженности;
признаки общей интоксикации (слабость, повышенная утомляемость, снижение работоспособности);
— умеренная эозинофилия в крови.
Подтверждается диагноз обнаружением яиц гельминта или аскарид различной зрелости в фекалиях.
Дифференциальный диагноз. Острую (миграционную) фазу аскаридоза следует дифференцировать с ОРВИ, бактериальной пневмонией, бронхиальной астмой, туберкулезом, медикаментозной аллергией.
Общими для ОРВИ и аскаридоза в этой фазе являются острое начало, лихорадка, катаральные явления. Отличают ОРВИ (грипп, парагрипп, аденовирусные заболевания):
отсутствие кожных аллергических проявлений (сыпь, зуд);
отсутствие эозинофилии и тем более гиперэозинофилии;
контагиозность;
сезонность (зимнее время — период распространения ОРВИ, весной и летом чаще заболевают геогельминтозами);
изменения в легких (может выявляться усиление сосудистого рисунка при неосложненном течении, но не «летучие» инфильтраты);
— лейкопения.
Для пневмонии характерны:
— обычно не мелкие инфильтраты, а 1—2 постоянных очага, не меняющих своего расположения;
отсутствие зуда, высыпаний;
в крови — нейтрофильный лейкоцитоз без эозинофилии;
— хороший эффект от антибактериальной терапии. Для туберкулеза легких характерны:
— локализация очагов преимущественно в области верхушек легких, они не склонны к рассасыванию без применения туберкулостати-ков;
— длительное, упорное течение;
— отсутствие гиперэозинофилии, кожных проявлений. При медикаментозной аллергии:
отмена препарата, вызвавшего соответствующую кожную реакцию, быстро приводит к купированию этих проявлений;
отсутствуют характерные для аскаридоза изменения в легких.
Астматический компонент может быть одним из проявлений медикаментозной аллергии и миграционной фазы аскаридоза. Поэтому в дифференциальной диагностике существенная роль принадлежит:
— выявлению факторов, провоцирующих медикаментозозависимую бронхиальную астму;
отсутствию при этом характерного для аскаридоза синдрома Леффлера;
редко возникающему астматическому синдрому при аскаридозе, кратковременности его существования.
Во всех случаях решающим для установления диагноза является обнаружение личинок аскарид, соответствующих маркеров при ОРВИ, микобактерий туберкулеза в мокроте при туберкулезе, провоцирующего антигена при бронхиальной астме.
Кишечная фаза аскаридоза может давать клинику различных хронических заболеваний дигестивной системы (гастрит, панкреатит, колит и др.). О глистной инвазии заставляет подумать стойкая эозинофилия. Но клинически провести дифференциальную диагностику с другими гельминтозами в большинстве случаев не представляется возможным. Решающим являются паразитологические исследования (повторные).
Лечение. Госпитализация больных аскаридозом не обязательна, поскольку они не представляют непосредственной опасности для окружающих. Основанием для проведения лечения в условиях стационара может служить наличие тяжелых заболеваний пищеварительного тракта, печени, ЦНС, почек и т.д., так как они могут ограничивать выбор лечебного препарата, способствовать возникновению неблагоприятных реакций и осложнений в процессе лечения. Если во время амбулаторного лечения возникают побочные реакции (тошнота, рвота, головокружение, сыпь), лечение следует прекратить или при необходимости продолжить его в стационаре.
Этиотропную терапию при миграционной фазе аскаридоза проводят противонематодозными препаратами широкого спектра действия — вермоксом или тиабендазолом.
При кишечной фазе выбор препаратов велик. Дозы и схемы применения различных антигельминтных препаратов изложены в разделе «Лечение нематодозов».
Отхождение аскарид во время лечения или сразу после окончания курса дегельминтизации не является показателем его эффективности, поскольку погибнуть могли не все гельминты. Через 2—3 нед следует провести гельминтологическое исследование (3—4 раза). Отсутствие яиц в фекалиях в эти сроки свидетельствует об эффективности лечения.
Патогенетическая терапия. В миграционную фазу, а в некоторых случаях и в кишечную может возникнуть необходимость в кратковременном назначении антигистаминных препаратов (на период, необходимый для проведения исследований в целях уточнения диагноза и дегельминтизации) . Если погибшие гельминты не удалены из кишечника, а подвергаются перевариванию, аллергические и токсические реакции могут усилиться. Поэтому следует очистить кишечник (назначить солевое слабительное, очистительную клизму). Антибиотики не показаны.
Профилактика. В основе профилактики лежат мероприятия по выявлению и оздоровлению очагов аскаридоза. Очаги аскаридоза в зависимости от уровня пораженное™ населения подразделяют на три типа: интенсивные (пораженность свыше 30 %), средней интенсивности (6—30 %), низкой интенсивности (ниже 6 %).
Работа по борьбе с аскаридозом состоит в проведении санитарно-гигиенических и лечебно-профилактических мероприятий. Санитарно-гигиенические мероприятия включают охрану почвы от загрязнения экскрементами больных, обезвреживание фекалий, используемых в качестве удобрений.
Лечебно-профилактические мероприятия включают обследование населения в целях выявления лиц, инвазированных аскаридами, их своевременное лечение и контроль его эффективности. При излечении больных поступление яиц паразита в окружающую среду прекращается, что ведет к предупреждению новых заражений.
В оздоровлении очагов аскаридоза значительная роль принадлежит санитарно-просветительной работе среди населения.
СПЕЦИАЛЬНАЯ ЧАСТЬ 774
анкилостомидозы
Анкилостомидозы — антропонозы, перкутанные и перо-ральные геогельминтозы, характеризующиеся хроническим течением, поражением тонкой кишки и развитием железодефицитной анемии (лат. — ancylostomidosis, англ. — ancylostomiasis).
Анкилостомидозы объединяют два гельминтоза, сходных по эпидемиологическим и клиническим проявлениям, — анкилостомоз и нека-тороз.
В настоящее время в зарубежной литературе часто встречается термин «анкилостомидозная болезнь» для обозначения инвазий, сопровождающихся клиническими проявлениями.
Клиническая картина болезни, сходная с анкилостомидозами, описывалась в египетских папирусах еще до нашей эры. Анкилостомоз был подробно описан Dubini (1838) в Италии. До обнаружения возбудителя болезнь называли «египетский хлороз», «тропический хлороз».
Актуальность и географическое распространение. Анкилостомидозы распространены в странах с тропическим и субтропическим климатом. По данным ВОЗ, около 25 % всего населения земного шара поражено анкилостомидами. Распределение их определяется климатическими условиями: в странах, преимущественно субтропического пояса, распространен анкилостомоз, а в странах субэкваториального пояса — некатороз.
Эпидемические очаги анкилостомидозов имеются в отдельных регионах Кавказа, Средней Азии. В Украине анкилостомидозы регистрируются преимущественно в виде завозных случаев, что имеет в настоящее время особо важное значение, так как усиливается миграция людей из Пакистана, Турции, Ирана и южных республик бывшего Советского Союза.
Этиология, жизненный цикл. Возбудитель анкилостомоза — анкилостома, или кривоголовка двенадцатиперстной кишки (Ancylostoma duodenale; Dubini, 1843), некатороза — некатор (Necator americanus; Stiles, 1902). Как выяснилось, в организме человека может паразитировать и анкилостома кошек (Ancylostoma ceylanicum).
Анкилостомиды — мелкие гельминты бледно-розового цвета. Тело паразита покрыто поперечно исчерченной кутикулой. Размеры самки A.duodenale — 10—13*0,4—0,6 мм, самца — 8—11 *0,4—0,5 мм; размеры самки N.americanus — 7,6—13,5*0,3—0,35 мм, самца — 5,5— 10*0,2—0,25 мм.
Головной конец тела паразитов снабжен ротовой капсулой, вооруженной хитиновыми зубами (у анкилостомы) или режущими пластинками (у некатора). С помощью ротовой капсулы гельминт прикрепляется к слизистой оболочке тонкой кишки. Головной конец гельминта резко загнут дорзально.
Оплодотворенные самки анкилостом за 1 сут откладывают до 30 ООО яиц, а некатора — до 10 ООО. По внешнему виду эти яйца практически неразличимы: все они овальные, с тонкой прозрачной оболочкой. С фекалиями яйца попадают в окружающую среду.
Дальнейшее развитие яиц происходит в почве при температуре воз- духа не ниже + 14... + 16 °С (оптимальная Ь27 °С), достаточной вла- жности и аэрации. Вылупившаяся из яйца рабдитовидная личинка, пройдя стадию стронгилоидной личинки, превращается в филяриевид- ную, уже инвазионную личинку. Весь процесс при оптимальных усло- виях занимает 7—10 дней и происходит в почве.
Инвазионная личинка при благоприятных условиях окружающей среды (теплая, влажная почва) может вести свободный образ жизни в течение нескольких месяцев, иногда до 2 лет. Личинки живут обычно в верхних слоях почвы, но при неблагоприятных условиях возможна их миграция в глубину до 1 м с последующим выходом на поверхность. По увлажненным стеблям растений личинки могут подниматься на высоту до 30 см.
Инвазионные личинки имеют толстый слой мышечных волокон под наружной оболочкой и два острых отростка на головном конце, что облегчает им активное внедрение в организм человека.
Эпидемиология. Источник инфекции — больной человек, выделяющий в окружающую среду незрелые яйца анкилостом, где они и созревают. Таким образом, непосредственный контакт с больным опасности для окружающих не представляет. Строгие требования к условиям, при которых созревает личинка, определяют зону распространения этих гельминтозов — местности с переувлажненной почвой, хорошей аэрацией и достаточно высокой температурой. Благоприятные условия создаются в глубоких шахтах каменноугольной и горнорудной промышленности. В связи с этим выделяют наземные очаги анкилостоми-дозов и подземные. В шахтах чаще встречается A.duodenale.
Способствуют распространению яиц гельминтов мухи, а также пти-цы-копрофаги, через пищеварительный тракт которых яйца проходят, не теряя способности к дальнейшему развитию.
Основной путь заражения — перкутанный. При ходьбе босиком по местности, зараженной личинками, они могут очень быстро вбуравли-ваться в незащищенную кожу стоп. Поднявшиеся по стеблям растений личинки могут внедряться в кожу голеней даже через чулки. Личинки, попавшие с пищей в рот, внедряются через слизистую оболочку ротовой полости (таким образом, возможна реализация энтерального механизма заражения).
Доказана способность анкилостомид проникать через плаценту в период их миграции по организму человека, таким образом обеспечивая трансплацентарное заражение плода.
Восприимчивость к анкилостомидозам — всеобщая.
Так как анкилостомидозы распространены преимущественно в субтропиках и тропиках, четкой сезонности нет, но периоды дождей — наиболее благоприятное время для созревания личинок и заражения человека.
Патогенез. При анкилостомозе, как и при аскаридозе, выделяют острую (миграционную) и хроническую (кишечную) фазы.
Проникновение личинок анкилостом через кожу, особенно при интенсивной инвазии, может сопровождаться повреждением кожи в месте внедрения их с последующим инфицированием различными микроорганизмами, развитием местной воспалительной или аллергической реакции. Личинки, попавшие в кровь, мигрируют, достигая легких. Миграция сопровождается сенсибилизацией организма продуктами жизнедеятельности и распада гельминтов. В настоящее время имеются данные, что независимо от способа внедрения (перкутанно или перорально) обязательно имеется миграционная фаза. Анкилостома — гема-тофаг, даже миграционная фаза сопровождается развитием анемии различной интенсивности. Проникновение личинок в легкие вызывает местную реакцию в виде периваскулярной инфильтрации, возникают воспалительные очаги («летучие» инфильтраты), как при аскаридозе. В отдельных случаях могут возникать геморрагии. С мокротой при кашле личинки попадают в полость рта, заглатываются и проникают в желудок, а затем в кишечник. N.americanus локализуется преимущественно в тощей кишке, A.duodenale — в тощей и начальном отделе подвздошной кишки. С этого момента начинается кишечная (хроническая) фаза.
Прикрепление анкилостом к слизистой оболочке кишки сопровождается местным повреждением тканей, возникновением микрокровотечений, что обеспечивает паразитам-гематофагам условия для существования. За 1 сут одна анкилостома поглощает до 0,15—0,3, а некатор до 0,05 мл крови. Кроме того, эти гельминты выделяют вещества типа антикоагулянтов, что препятствует свертыванию крови. В результате человек теряет крови больше, чем нужно гельминту для питания, что усугубляет анемию. Повреждение слизистой оболочки кишечника приводит к развитию диарейного синдрома, нарушению процессов переваривания пищи и всасывания питательных веществ. Анемия в сочетании с нарушением питания сопровождается нарушением функции многих органов и систем.
Длительность паразитирования анкилостом — до 20 лет. Этот процесс сопровождается выработкой специфических антител, в результате чего повторные заражения в эндемических очагах протекают менее бурно (так как развивается частичный иммунитет). Обычно процесс заканчивается в результате физиологической гибели паразитов.
Патогенез некатороза сходен с патогенезом анкилостомоза.
Клиника. При заражении через кожу в месте проникновения личинок на 2—3-й день возникают зуд, папулезные и эритематозные высыпания, умеренная отечность, которые исчезают через 1,5—2 нед. При повторных заражениях сильнее выражена местная кожная реакция, возможно появление крапивницы, пузырьков и даже отека Квинке. Вероятно, это обусловлено более активной гибелью циркулирующих в крови анкилостом под действием специфических антител. На фоне миграции в это же время нередко появляются признаки поражения бронхов и легких. Возникает кашель, иногда с астматическим компонентом, появляется мокрота, в которой могут быть даже прожилки крови. Эти явления протекают на фоне выраженной общей аллергической реакции — температуры до 38—40 °С, озноба, кожных высыпаний различного характера и даже отека Квинке. Периодически сыпь возникает снова. Постоянным симптомом является гиперэозинофилия до 40— 60 % и более, которая сочетается с наличием характерных «летучих» эозинофильных инфильтратов (то есть возникает синдром Леффлера, как при аскаридозе). Появляющаяся уже в этот период анемия проявляется слабостью, головокружениями. Такие явления могут сохраняться 2—4 нед, затем постепенно исчезают — нормализуется температура тела, уменьшается эозинофилия, исчезают или значительно ослабевают кожные аллергические проявления, но нарастают слабость, головокружение, что связано с прогрессированием анемии. Но миграционная фаза анкилостомидозов может протекать и без выраженных клинических проявлений, если интенсивность инвазии невелика.
Хроническая фаза (паразитирование половозрелых гельминтов в кишечнике) проявляется через 30—60 дней после заражения. Она характеризуется тошнотой, рвотой, болью в надчревной области, метеоризмом. Боль бывает настолько сильной, что заставляет думать о язвенной болезни двенадцатиперстной кишки. Периодически возникают поносы. У лиц, инвазированных анкилостомидами, показатели желудочной секреции, как базальные, так и после максимальной стимуляции гиста-мином, ниже, чем у здоровых, вместе с тем при фиброгастроскопии не всегда выявляют какие-либо макроскопические изменения.
Анемия развивается постепенно, но уже через 3—6 мес она выявляется у всех больных, становясь едва ли не ведущим симптомом. Количество эритроцитов может при этом снижаться до критических показателей, содержание гемоглобина — до 40—60 г/л.
Степень анемизации зависит от интенсивности и длительности инвазии, вида паразитирующего гельминта (при анкилостомозе анемия более выражена, нарастает быстрее), преморбидного фона и других факторов.
Большинство больных отмечают повышенную утомляемость, одышку. У некоторых могут появляться приступы стенокардии, многие жалуются на боль в бедрах или икроножных мышцах при ходьбе. Отмечаются бледность слизистых оболочек и кожи, одутловатость лица. Кожа сухая, ногти и волосы ломкие в результате дефицита железа.
Наряду с анемией другим важнейшим проявлением анкилостомидо-зов является дефицит белков. Гипоальбуминемия обусловлена значительной потерей крови, ограниченной возможностью синтеза альбуминов вследствие недостаточной реабсорбции в кишечнике образующихся аминокислот. Клинически это проявляется одутловатостью лица, отечностью нижних конечностей, а в отдельных случаях даже асцитом, хотя функция почек не нарушена. У некоторых больных в результате развития каротинемии появляется желтоватая окраска кожи. Но при этом склеры не желтеют, уровень билирубина в крови остается нормальным.
У женщин возникают нарушения менструального цикла, иногда бывают обильные кровотечения. Нарушается (вплоть до утраты) детородная функция, может развиться ранний климакс. У мужчин иногда возникает импотенция.
Гипоксия вызывает нарушение функции ЦНС — появляются головная боль, бессонница, раздражительность, при длительной и интенсивной паразитемии может наблюдаться снижение интеллекта.
Лихорадка для кишечной фазы не характерна, но у некоторых больных возникает длительный стойкий субфебрилитет и даже периодические повышения температуры до 38—39 "С.
Осложнения. Наиболее серьезным осложнением в начальной стадии анкилостомидозов является инфицирование кожи в области входных ворот различными микроорганизмами с развитием местных воспалительных реакций, септических заболеваний и т.д. (сепсис, столбняк, рожа, карбункул). В фазе миграции могут возникать тяжелые аллергические проявления вплоть до отека Квинке, ларингоспазма, в хронической фазе — прогрессирующая гипохромная анемия. При длительном паразитировании, кроме того, может возникнуть тяжелое истощение, а у детей к тому же — задержка физического и умственного развития.
Исход в значительной мере определяется длительностью инвазии.
Методы диагностики. Общеклинические методы. В миграционную стадию в общем анализе крови выявляют лейкоцитоз, иногда гиперлейкоцитоз (до 20* 109/л), эозинофилию, увеличенную СОЭ, уменьшение количества эритроцитов, снижение цветового показателя.
Для хронической фазы характерны нормоцитоз или небольшой лейкоцитоз, прогрессирующая гипохромная анемия, СОЭ нормальная или умеренно увеличенная. Обращают на себя внимание анизоцитоз, пой-килоцитоз, микроцитоз, увеличенное количество ретикулоцитов.
При исследовании кала (копроцитограмма) могут обнаруживаться эритроциты. Реакция Грегерсена практически всегда положительная.
Биохимические исследования выявляют уменьшение общего количества белка (главным образом альбумина), содержания железа в сыворотке крови. Анемия и желтушность не сопровождаются повышением уровня билирубина (прямого и непрямого) и заметным нарушением функции печени.
Специфические методы. Диагноз подтверждают обнаружением яиц гельминтов в фекалиях. Личинки в крови и мокроте в миграционную фазу удается обнаружить с большим трудом.
Серологическая диагностика не разработана.
Критерии диагноза. О возможности анкилостомидозов свидетельствуют следующие признаки:
пребывание в местности, эндемичной по этому заболеванию;
появление зуда, высыпаний, повреждений в области стоп и голеней (как первые проявления болезни);
наличие на этом фоне выраженных общих аллергических реакций (сыпь, лихорадка, одутловатость лица);
легочные проявления по типу синдрома Леффлера;
признаки нарушения функции пищеварительного тракта, постепенно усиливающиеся, с локализацией боли в надчревной области и области пупка;
прогрессирующая гипохромная анемия, эозинофилия (особенно выраженная в начальный период болезни).
Подтверждает диагноз лишь обнаружение яиц гельминтов в кале.
Дифференциальный диагноз. Миграционная фаза аскаридоза и анкилостомидозов дает весьма сходную клиническую симптоматику. Главными отличиями миграционной фазы аскаридоза являются:
отсутствие заметной анемии (во все периоды болезни и тем более в миграционную фазу);
отсутствие изменений на коже голеней и стоп, обусловленных перкутанным внедрением анкилостом;
длительность течения болезни (не превышает 1 года);
даже при тяжелой инвазии в кишечной фазе не возникают резкая гипопротеинемия с пастозностью, тенденция к кровоточивости.
Для медикаментозной аллергии в отличие от аллергических проявлений миграционной фазы не характерны:
синдром Леффлера;
кожные проявления на голенях, стопах, столь типичные для анкилостомидозов (тем более что при анкилостомидозах они могут быть односторонними) ;
прогрессирующая анемия.
Как правило, после отмены препарата, вызвавшего аллергию, проявления ее быстро стихают.
В хронической фазе анкилостомидозы прежде всего приходится дифференцировать с язвенной болезнью, опухолями панкреатодуоде-нальной зоны (упорная боль, похудание до кахексии, анемия). Исключают эти заболевания результаты фиброгастродуоденоскопии, УЗИ, при необходимости — компьютерное и рентгенологические исследования.
Лечение. Так как врачу обычно приходится иметь дело с запущенными случаями заболевания, при которых бывает необходима комбинированная терапия (этиотропная и патогенетическая), лечение лучше проводить в стационаре.
Этиотропная терапия — см. раздел «Лечение нематодозов».
Патогенетическая терапия. Для лечения железодефицитной анемии назначают препараты железа внутрь или (что эффективнее) — парентерально (феррум-лек, эктафор). Дозы, длительность курсов лечения определяют индивидуально. Целесообразно одновременно назначать фолиевую и аскорбиновую кислоты.
Дефицит белка лучше восполнять постепенно, вводя его с пищей (растительные и животные белки, сбалансированные с углеводами и жирами). Пища должна содержать много овощей и фруктов (при хорошей переносимости), полезны фруктовые соки.
При выраженных аллергических реакциях показаны антигистамин-ные препараты (диазолин, тавегил), глюконат кальция, а в отдельных случаях и глюкокортикостероиды.
Профилактика. Профилактика анкилостомидозов включает комплекс мер по выявлению и проведению дегельминтизации инвазирован-ных. Важным является проведение общесанитарных мероприятий, предупреждающих фекальное загрязнение окружающей среды, соблюдение мер личной гигиены. В очагах анкилостомидозов проводят санитарное благоустройство. Для обеззараживания почвы используют крутой кипяток или натрия хлорид из расчета 0,5—5 кг/м2 один раз в 10 дней в течение эпидемического сезона. Инвазированные анкилосто-мидозами лица не могут работать на строительстве подземных сооружений, в шахтах.
стронгилоидоз
Стронгилоидоз — антропоноз, перкутонный и перораль-ный геогельминтоз, для ранней стадии которого характерны диспепсический, легочный, кожный, астенический и болевой синдромы, в поздней стадии преобладают признаки поражения пищеварительной и нервной систем (лат. — strongyloidosis, англ. — strongyloidiasis).
Краткие исторические сведения. В 1876 г. французский врач M.Nor-mand описал гельминта, обнаруженного в фекалиях больных солдат, возвратившихся из Кохинхины (Вьетнам) и страдающих упорными поносами, назвав это состояние "кохинхинской диареей". A.Bavay (1877) в стенке тонкой кишки людей, погибших от такой диареи, выявил микроскопические нематоды, которые морфологически отличались от ранее обнаруживавшихся в фекалиях. R.Leuckart (1882) доказал, что паразиты, найденные в стенке кишки и в фекалиях, являются стадиями развития одного и того же гельминта, и дал им название Strongyloides stercoralis (угрица кишечная).
В конце XIX ст. случаи стронгилоидоза были выявлены и в странах с умеренным климатом. В 1880 г. E.Perroncito описал стронгилоидоз у строителей туннеля в Италии. В России впервые это заболевание диагностировано С.И.Спасокукоцким (1896) у крестьянина Смоленской губернии.
Van Durme (1902), B.Ransom (1907), F.Fulleborn (1914) установили на-чилие миграционной фазы в жизненном цикле развития паразита. L.Baerman (1917) разработал методику выделения личинок паразита из фекалий. В 1924 г. К.И.Скрябин, Г.Ф.Вагнер и T.Thira почти одновременно сообщили о возможности аутоинвазии при стронгилоидозе.
Об особенностях распространения стронгилоидоза в Восточной Европе, в том числе в России, стало известно благодаря работам известного гельминтолога академика К.И.Скрябина.
Актуальность и географическое распространение. Стронгилоидоз распространен преимущественно в странах тропического и субтропического пояса, но встречается и в районах умеренного климата. Значительная пораженность людей стронгилоидозом отмечена в странах Восточной и Южной Африки (до 25—30 %), Юго-Восточной Азии (до 18 %), в странах Южной Америки (от 4 до 31 %). В странах Европы показатели пораженное™ населения стронгилоидозом составляют 1—2 %, и только в отдельных зонах (Румыния) достигают 20 %.
Случаи стронгилоидоза зарегистрированы во многих регионах Украины, но наибольшая распространенность его отмечена в лугостепной зоне Приднестровья, Закарпатья, Полесской низменности, на Волыни.
Работами Е.А.Шабловской (1969) показано, что влажный климат равнинных территорий западных областей Украины создает благоприятные условия для развития почвенных стадий паразита, прохладный режим горных Карпат тормозит этот процесс. Таким образом, распространение гельминтоза определяется климатогеографической характеристикой зон.
Этиология, жизненный цикл. Возбудитель заболевания — кишечная угрица (Strongyloides stercoralis). Гельминты обычно паразитируют в верхних отделах тонкой кишки, а при интенсивной инвазии могут обнаруживаться в пилорическом отделе желудка и во всей тонкой кишке. Паразит имеет сложный цикл развития с возможным чередованием свободноживущих и паразитирующих поколений половозрелых червей. Самка гельминта паразитирующего поколения является бесцветной, нитевидной нематодой размером 2,2 • 0,03—0,07 мм, самцы имеют меньшие размеры — 0,7 • 0,05 мм. Размеры свободноживущей самки — 1,0 • 0,06 мм, самца — 0,7 • 0,04 мм. Развитие гельминта идет без промежуточного хозяина.
Оплодотворенные самки, паразитирующие в слизистой оболочке тощей кишки, откладывают туда яйца овальной формы, прозрачные, размерами 0,05 • 0,03 мм, из которых в просвет либеркюновых желез, а затем и кишечника выходят рабдитовидные личинки длиной 0,2—0,3 мм. Иногда личинки вылупливаются в полости матки самки, в этом случае самка рождает живые личинки.
У рабдитовидных личинок, попавших в просвет кишечника, есть различные пути развития.
I. Вместе с фекалиями личинка попадает в окружающую среду (в почву), где рабдитовидные личинки превращаются в инвазивные филя- риевидные, которые способны, пенетрируя кожу человека, инвазиро- вать его.
При наличии внешних благоприятных условий (температура + 26...+ 28 °С и достаточная влажность) развивается свободноживущее поколение гельминтов: из рабдитовидных личинок, попавших с фекалиями в почву, формируются половозрелые формы, которые могут не только жить, но и размножаться в окружающей среде. При определенных условиях (снижение температуры окружающей среды ниже + 25 °С) свободноживущие рабдитовидные личинки могут превращаться в инвазивные филяриевидные формы и проникать в организм человека перкутанно.
Цикл превращения рабдитовидных личинок в филяриевидные может завершаться уже в кишечнике. В этом случае филяриевидная личинка, пробуравливая слизистую оболочку кишки, проникает в кровь. Таким образом, процесс развивается по типу аутоинвазии, фаза развития в почве отсутствует.
Именно такая особенность жизненного цикла гельминта объясняет формирование стойких очагов в природе и длительность инвазии у человека (до 20 лет).
Эпидемиология. Основным источником инвазии является больной стронгилоидозом человек, в испражнениях которого содержатся личинки. Крайне редко возможно заражение от обезьян (F.Fulleborn).
Стронгилоидоз — контактный гельминтоз, поскольку человек может выделять не только рабдитовидные, но и инвазионные филярие-видные личинки. Факторами передачи служат зараженные личинками почва, вода, овощи, фрукты. Личинки проникают в организм человека активно через кожу или слизистые оболочки ротовой полости или пассивно через пищеварительный тракт (при попадании с пищей, водой). Филяриевидные личинки сохраняются в почве до 3—4 нед. Снижение температуры ниже 0°С, высыхание почвы способствуют быстрой их гибели.
В странах с теплым и влажным климатом развитие личинок паразита до инвазионной стадии в открытом грунте совершается круглый год. В зонах с умеренным климатом периоды распространения этой инвазии лимитируются сроками теплого периода года.
Стронгилоидоз может распространяться среди шахтеров, землекопов в случаях нарушения санитарно-гигиенического режима.
Патогенез. При заражении через кожу личинка, пробуравливая эпидермис, через потовые железы и волосяные фолликулы проникает в глубь тканей, а оттуда — в кровеносные и лимфатические сосуды. С током крови и лимфы личинки попадают в сердце, а затем — в легкие.
Миграционная фаза (стадия) стронгилоидоза сопровождается развитием аллергических и общетоксических реакций. Продвигаясь через альвеолы, бронхи, трахею, личинки попадают в полость рта, а затем, заглатываясь, в кишечник, где внедряются в ворсинки. До сих пор существуют разные точки зрения на то, где происходит созревание личинок и оплодотворение самок. Согласно одной теории, дифференциация полов идет во время миграционной фазы, а оплодотворение самок — еще в трахее и бронхах. Вместе с тем, имеются сведения о том, что в миграционной фазе половой дифференциации не происходит, а созревание и копуляция гельминтов происходят в верхнем отделе тонкой кишки в кишечной фазе.
Самки, обитающие в слизистой оболочке, откладывают яйца на дне либеркюновых желез (до 50 яиц в сут), из которых выходят личинки. Они либо выделяются в окружающую среду с фекалиями, либо, превращаясь в инвазивные личинки в просвете кишечника, обусловливают процесс аутоинвазии. При аутоинвазии также всегда есть миграционная фаза. Она может совершаться таким же путем, как при экзогенном заражении, но, кроме того, личинка при аутоинвазии может через капилляры кишечника проникать в систему воротной вены, а затем — в печень или путем прободения кишечной стенки попадать в брюшную полость и печень. Полагают, что для развития аутоинвазии необходимо, чтобы рабдитовидные личинки задерживались в кишечнике не менее чем 24 ч (время, необходимое для образования инвазивных филя-риевидных личинок). Такие условия возникают при запорах, наличии отечных складок в кишечнике, где задерживаются личинки.
Кишечная фаза стронгилоидоза развивается спустя 20—30 дней после заражения. Паразитирование гельминтов в слизистой оболочке сопровождается повреждением ее: возникают кровоизлияния, эозино-фильная инфильтрация, эрозии и нередко изъязвления слизистой оболочки. Яйца, которые самки откладывают в подслизистом слое, вскрываются вблизи эпителиального слоя, вызывая дополнительные местные повреждения тканей. Кишечные повреждения проявляются синдромами нарушения всасывания жира и ксилозы. Энтеропатия сопровождается потерей белка, что вызывает гипопротеинемию. Гранулемы могут обнаруживаться не только в кишечнике и желудке, но также в печени и других органах. Они содержат гигантские многоядерные клетки, что подтверждает развитие гиперергических состояний.
При развивающемся иммунодефиците инвазия может приобретать генерализованный характер с миграцией личинок и образованием очагов поражения в сердце, печени, мозге с развитием соответственно миокардита, гепатита, менингоэнцефалита и др. Возможность аутоинвазии затрудняет процесс очищения организма от паразита, инвазия может сохраняться пожизненно. При этом клинические проявления миграционной стадии сочетаются с симптомами поражения дигестивной системы, нарушением функции печени и других органов. Но при стронгилоидозе возможна выработка антител против личинок паразита, что способно ослаблять интенсивность процесса аутоинвазии и даже приводить (как доказано в эксперименте) к самоизлечению.
Клиника. Стронгилоидоз характеризуется длительным течением. В результате поражений различных органов и систем наблюдается значительный полиморфизм клинических проявлений. Явления аутоинвазии способствуют хроническому течению болезни с периодами ремиссий и обострений.
В клиническом течении стронгилоидоза различают раннюю (острую, миграционную) и позднюю (хроническую, кишечную) стадии проявления болезни.
Инкубационный период короткий, уже через 1—2 дня возникают кожные проявления, свидетельствующие о начале ранней, миграционной стадии. Она характеризуется неспецифическими проявлениями общеаллергического характера. При этом на коже в месте проникновения личинок появляются легкий зуд, эритематозные и папулезные высыпания. Уже через 30—40 мин эти явления исчезают. При повторных заражениях местные поражения на коже более выражены и сохраняются длительнее. На 3—4-й день возникают миалгия, артрал-гия, лихорадка неправильного типа. Миграция личинок сопровождается появлением кожного зуда, крапивницы, пятнистой эритемы. При проникновении их в легкие (4—5-й день) появляются кашель с мокротой, сухие и влажные хрипы, возможны проявления бронхита с астматическим компонентом. Рентгенологически в легких выявляют «летучие» инфильтраты, пневмонические очаги. Постоянными признаками ранней стадии стронгилоидоза являются повышение уровня эози-нофилов в крови до 30—60 %, лейкоцитоз, увеличение СОЭ. Развивается синдром Леффлера, как и при анкилостомидозах. Иногда, особенно при пероральном заражении, уже в первые дни болезни появляются диспепсические расстройства, боль в животе, жидкий стул. Диагностика ранней стадии трудна, и в большинстве случаев болезнь остается нераспознанной.
В поздней (кишечной, хронической) стадии болезни, признаки которой возникают через 4—5 нед, появляется разлитая боль в животе, усиливающася в течение последующих 2—3 нед.
В зависимости от преобладания клинических симптомов выделяют несколько клинических форм стронгилоидоза: кишечную, аллерготокси-ческую, дуодено-желудочно-пузырную, смешанную и др.
По степени тяжести выделяют легкое, среднетяжелое и тяжелое течение стронгилоидоза. Существует и бессимптомная форма.
При кишечной и дуодено-желудочно-пузырной формах болезни преобладают нарушения деятельности кишечника и билиарной системы. Больные жалуются на снижение аппетита, отрыжку, изжогу, тошноту, рвоту, боль в различных отделах живота, расстройство стула. Боль чаще локализуется в надчревной области и в правом подреберье, иногда она бывает разлитой, характер боли — ноющий, схваткообразный. Нередко возникает чувство тяжести в надчревной области. Диарея является основным симптомом. Стул может быть частым, до 15—20 раз в сутки, а иногда бывает чрезмерное учащение стула, получившее определение в старой специальной литературе как «непобедимая диарея». Чаще стул водянистый, иногда — с примесью слизи и крови. При длительном хроническом течении стронгилоидоза бывает чередование поносов с запорами, способствующими аутоинвазии. При тяжелом течении стронгилоидоза диарея становится непрерывной, а стул приобретает гнилостный запах и содержит много остатков непереваренной пищи, слизь и кровь. Развиваются эксикоз, тяжелая вторичная анемия, кахексия. При осмотре больных выявляют увеличение печени, а нередко и желтушность кожи.
Рентгенологическое исследование органов пищеварительной системы позволяет выявить признаки хронического гастрита, дуоденита, пе-ридуоденита, дискинезии двенадцатиперстной кишки, спастического колита.
При фиброгастродуоденоскопии обнаруживают геморрагический, эрозивный или язвенный гастродуоденит.
Аллерготоксическая форма характеризуется явлениями упорно рецидивирующей крапивницы различного вида (прямолинейных или серпантинных линий, колец, пятен, пузырей и т.п.), кожного зуда, ми-алгии, артралгии. У некоторых больных возникают аллергический миокардит, бронхит астматического характера, астеновегетативный синдром, полиартралгия как проявление аллергии.
Описаны поражения органа зрения аллергического и трофического характера: конъюнктивит, ангиоретинопатия, макулит, изъязвления роговицы.
Поражение пищеварительного тракта при этой форме болезни проявляется умеренно выраженными диспепсическими расстройствами и абдоминальной болью.
Для смешанной формы характерен значительный полиморфизм клинических проявлений, включающий симптомы кишечной и аллергото-ксической форм. Описываются поражения слизистой оболочки мочевого пузыря с дизурическими явлениями.
Осложнения. Из осложнений наиболее часто наблюдаются язвенные поражения кишечника, перфоративный перитонит, некротический панкреатит, кишечные кровотечения, миокардит, менингоэнцефалит, астенический синдром, кахексия.
Исходы. Прогноз при стронгилоидозе обычно благоприятный, если проводится соответствующая этиотропная терапия в наиболее ранние сроки. При возникновении осложнений (перфорация язвы при язвенном гастродуодените, кровотечение и др.), реинвазии и аутоинвазии, развитии интеркуррентных заболеваний на фоне сниженной реактивности организма (туберкулез, воспалительные неспецифические заболевания и др.) прогноз может быть весьма серьезным. Особенно тяжело протекает стронгилоидоз у больных СПИДом, так как сопровождается выраженными деструктивными изменениями в стенке кишки, иногда приводящими к перфорации, генерализации инвазии с поражением многих органов и систем, прежде всего ЦНС.
Методы диагностики. Общеклинические методы. При исследовании крови наиболее характерным (а иногда и единственным) проявлением стронгилоидоза является эозинофилия. Наиболее отчетлива она в ранней (миграционной) фазе и при аллерготоксической форме (достигает 40 %), менее выражена в поздней (хронической, кишечной) фазе, не сопровождающейся явлениями аутоинвазии. В поздней фазе могут развиться умеренная анемия, увеличиться СОЭ.
При поражении слизистой оболочки мочевого пузыря могут возникать альбуминурия, гематурия, в моче обнаруживают личинки паразитов.
Биохимические исследования позволяют обнаружить диспротеи-немию, иногда — повышение уровня билирубина, нарушение антитоксической функции печени.
Специфическая диагностика. Достоверным доказательством стронгилоидоза служит обнаружение личинок паразита в исследуемом материале (мокрота, дуоденальное содержимое, фекалии).
Для обнаружения личинок гельминта широко используют методы Бермана или (реже) Шульмана, которые основаны на термотропности личинок паразита, то есть их способности активного выхода из фекалий в теплую воду.
Дуоденальное содержимое предварительно центрифугируют, осадок изучают под микроскопом. Наибольшее количество личинок содержится в порции А.
Для обнаружения личинок в мокроте производят исследование ее в нативном мазке.
Следует учитывать, что рождение личинок самками происходит периодически, поэтому требуются повторные исследования фекалий и дуоденального содержимого для подтверждения диагноза.
Серологические методы диагностики стронгилоидоза в настоящее время только разрабатываются в экспериментальных лабораториях.
Критерии диагноза. О стронгилоидозе заставляют думать:
эпидемиологический анамнез (проживание или пребывание в неблагоприятных по стронгилоидозу регионах);
кратковременные, внезапно, без видимой причины возникающие кожные аллергические проявления на ногах, пальцах рук;
быстро развивающиеся вслед за этим общетоксические реакции;
наличие синдрома Леффлера;
полиорганность поражений;
рецидивирующая аллергия, особенно сочетающаяся с кишечными проявлениями;
стойкий диарейный синдром, сопровождающийся диспротеине-мией.
Диагноз подтверждают обнаружением личинок паразитов.
Дифференциальный диагноз. Полиморфизм клинических проявлений стронгилоидоза обусловливает большие сложности в проведении дифференциальной диагностики.
Хроническую стадию инвазии необходимо дифференцировать с язвенной болезнью желудка и двенадцатиперстной кишки. Для стронгилоидоза, сопровождающегося деструктивными изменениями в желудке и двенадцатиперстной кишке, характерны:
— упорное, длительное течение без выраженной сезонности обострений;
— частое снижение кислотности желудочного содержимого;
— инфильтрация пораженных участков слизистой оболочки кишки эозинофилами (уточняется при биопсии);
— эозинофилия.
После проведенной дегельминтизации отмечают стойкое рубцевание язв, быстрое и значительное улучшение течения язвенного процесса, что помогает уточнить генез этих поражений.
Дифференциальная диагностика миграционной стадии такая же, как аскаридоза и анкилостомидозов. Аскаридоз в миграционной стадии от стронгилоидоза отличает отсутствие ранних кожных проявлений на стопах и пальцах. При анкилостомидозах анемия развивается уже на ранних стадиях (в отличие от стронгилоидоза).
Лечение. Больные стронгилоидозом подлежат лечению в стационаре. В миграционной стадии показана патогенетическая терапия, включающая антигистаминные, антипиретические препараты, а при необходимости — сердечные гликозиды, седативные средства и др.
В хронической стадии наиболее широко в настоящее время применяют минтезол (тиабендазол) или медамин (карбендазим) (см. Лечение нематодозов). При лечении минтезолом могут возникать побочные явления: головокружение, тошнота, рвота, боль в области сердца. Иногда усиливаются аллергические реакции: повышается температура, появляются зуд кожи, высыпания, нарастает уровень эозинофилов крови. Медамин значительно лучше переносится больными.
В комплекс лечебных средств включают десенсибилизирующие препараты, спазмолитики. У большинства больных излечение достигается проведением 1—2 курсов этиотропной терапии. Лечение считается эффективным, если при повторных исследованиях фекалий и дуоденального содержимого, произведенных с интервалом 1—2—3 мес после лечения, личинки паразита не обнаруживают.
За переболевшими устанавливается диспансерное наблюдение в течение 6 мес с ежемесячным контрольным обследованием и дегельминтизацией в случае обнаружения личинок паразита.
Профилактика. Профилактические мероприятия при стронгилоидо-зе направлены на выявление и обезвреживание источника инвазии, а также на разрыв механизма передачи паразита. Активное выявление и лечение больных стронгилоидозом затруднено вследствие полимор
физма клинической картины болезни. В целях улучшения этой работы следует шире внедрять в практику здравоохранения метод Бермана, особенно при обследовании больных с выраженной эозинофилией крови, которую нельзя объяснить иными причинами.
Немаловажное значение имеют общесанитарные мероприятия, предупреждающие загрязнение окружающей среды фекалиями человека, соблюдение мер личной гигиены в целях исключения пищевого и контактного путей заражения личинками паразита. Для этого в эндемичных по стронгилоидозу регионах нужно тщательно мыть овощи и зелень, для питья использовать только кипяченую воду, предпринимать меры по защите открытых частей тела от внедрения личинок.
Обеззараживания объектов окружающей среды, в частности почвы, от личинок возбудителя стронгилоидоза достигают путем обработки ее 10 % раствором хлорида натрия, азотными, калийными, минеральными удобрениями, а также пестицидом — 2 % раствором карбатиона, вызывающего гибель личинок и половозрелых свободноживущих паразитов.
трихинеллез
Трихинеллез — лероральныи биогельминтоз, паразитарная болезнь человека и млекопитающих, клинически характеризующаяся лихорадкой, мышечной болью, выраженными аллергическими проявлениями (лат. — trichinellosis, англ. — trichiniasis, trichinosis).
Краткие исторические сведения. Еще в прошлом столетии Peacock (1828) и Hylton (1833) обнаружили инкапсулированные личинки трихинелл в мышцах человека. Трихинеллез как заболевание впервые описал Zenker в 1860 г. Впервые живые личинки выявил Ю.Кнох (1873) в кусочке двуглавой мышцы, вырезанной у больного трихинеллезом. Во второй половине XX ст. был изучен биологический цикл трихинелл.
Актуальность и географическое распространение. Трихинеллез широко распространен во всех климатических поясах. В настоящее время в некоторых районах Беларуси, Украины (Винницкая, Хмельницкая, Одесская области), на Северном Кавказе, в центральных областях Европейской части России, Приморском крае сформировались эндемичные очаги трихинеллеза. Этому способствуют бесконтрольный выпас свиней из личных хозяйств и использование мясных продуктов без тщательной санитарно-ветеринарной экспертизы, особенно в сельской местности. Возросло число случаев заболевания трихинеллезом в результате употребления в пищу инвазированного мяса диких животных.
Этиология, жизненный цикл. Возбудитель трихинеллеза — Trichinella spiralis (Owen, 1835). Это раздельнополый гельминт. Длина тела самки — 1,5—0,8 мм до оплодотворения и 4,4 мм — после оплодотворения, длина самца — около 2 мм. Тело паразита округлое, равномерно суженное спереди. Самцы после оплодотворения самок погибают. Самки, паразитируя в складках слизистой оболочки тонкой кишки, рождают там личинок, которые с лимфо- и кровотоком разносятся по организму, оседая в исчерченной мышечной ткани. Личинка по мере роста закручивается в спираль и через 3—4 нед инкапсулируется. Инкапсулированная личинка имеет овальную форму, размеры ее 0,5*0,2—0,6*0,3 мм. Капсула постепенно обызвествляется, однако личинки могут оставаться жизнеспособными в течение многих лет. Они в этом состоянии весьма устойчивы к действию высоких и низких температур. Так, при варке куска мяса толщиной 8 см и более трихинелла погибает лишь через 2—2,5 ч.
Описано несколько видов трихинелл.
Эпидемиология. Источником трихинеллеза для человека могут быть домашние и дикие животные. Существуют природные и синантропные очаги инвазии. В природных очагах источником трихинеллеза яляются дикие животные, преимущественно плотоядные (волки, лисицы, барсуки, кабаны, медведи и др.). Циркуляция трихинеллезной инвазии в природе обусловливается хищничеством и поеданием падали. Синантропные очаги трихинеллеза формируются преимущественно в результате заноса инвазии из природных очагов. Заражение домашних животных (свиней, собак, кошек) происходит при поедании ими падали и синантропных грызунов (крыс, мышей), пищевых отходов и продуктов убоя, содержащих личинки трихинелл. Заражение человека происходит только при употреблении в пищу сырого или недостаточно термически обработанного мяса инвазированных животных, домашних (свиньи) или диких (кабаны, медведи).
Таким образом, трихинеллез — неконтактный гельминтоз, общение с больным человеком опасности не представляет. При трихинеллезе полный цикл развития паразита — от инкапсулированной юной трихинеллы до половозрелых форм и следующей генерации юных гельминтов — происходит в одном и том же организме, который служит и окончательным, и промежуточным хозяином трихинелл.
Трихинеллез распространен повсеместно. Заболеваемость регистрируется в виде спорадических случаев и групповых, нередко семейных вспышек.
Восприимчивость человека к трихинеллезу высокая. Сезонность определяется периодом убоя сельскохозяйственных животных и охоты на диких животных (осень, зима), но могут регистрироваться заболевания в любое время года.
После перенесенной инвазии остается ненапряженный и непродолжительный иммунитет. Повторные заболевания возможны, они, как правило, протекают легко.
Патогенез. В развитии инвазии следует различать две стадии: первую — кишечную — с момента проникновения в пищеварительный канал личинок, созревания их и до рождения потомства и вторую — генерализованную (миграционную) — со времени проникновения личинок за пределы пищеварительного канала до момента фиксации их под сарколеммой мышечных волокон исчерченной мышечной ткани. Каждой стадии соответствуют свои клинические проявления, обусловленные как местным механическим, так и общим токсико-аллергическим воздействием гельминтов на организм инвазированного.
При поедании человеком инвазированного мяса, содержащего инкапсулированные личинки трихинелл, в кислой среде желудка мышечные волокна перевариваются, личинки освобождаются от капсул и, достигнув тонкой кишки, внедряются в слизистую оболочку ее — начинается кишечная стадия. На выживаемость личинок в кишечнике, активность размножения трихинелл существенное влияние оказывает состав кишечной микрофлоры (лактобактерии являются их антагонистами, кишечная палочка стимулирует рост трихинелл). В течение 2 сут личинки созревают в кишке, дифференцируются. На 4-е сутки после оплодотворения (то есть через 6 дней после заражения) самки начинают рождать личинок, которые проникают в лимфатическую и кровеносную системы. В месте паразитирования половозрелых гельминтов (слизистая оболочка тонкой кишки) развивается местная воспалительная реакция, постепенно приводящая к гибели гельминтов уже через 3—6 нед (зависит от интенсивности инвазии).
С момента проникновения личинок в кровяное русло начинается генерализованная стадия гельминтоза. Током крови личинки разносятся по всему организму, проникая практически во все органы, но жизнеспособными остаются лишь те, которые внедряются в исчерченную мышечную ткань. Миграция личинок сопровождается общими аллергическими реакциями, которые становятся еще более бурными в период формирования специфического иммунитета, так как массовая гибель личинок, наступающая в результате действия антител, приводит к появлению в крови большого количества различных антигенов. На этом фоне развиваются гемокоагуляционные нарушения, повышается проницаемость сосудов, возникает отек тканей. Такие изменения могут наблюдаться в различных органах и тканях (сердце, легкие, ЦНС и др.). Выраженность этих изменений (от незначительных до тяжелых с развитием менингоэнцефалита, миокардита, гепатита, пневмонии со злокачественным течением) определяется в значительной мере интенсивностью инвазии. При выздоровлении ин-фильтративные процессы проходят бесследно, медленнее восстанавливаются изменения в тканях, обусловленные дистрофическими процессами.
В местах оседания личинок (скелетные мышцы) тоже образуются клеточные инфильтраты, формирующие затем вокруг личинки весьма своеобразную соединительнотканную капсулу, ограничивающую поступление метаболитов личинок в кровь. Таким образом, постепенное стихание активности процесса происходит в результате прекращения поступления новых личинок в кровь (так как половозрелые особи в кишечнике постепенно отмирают), гибели мигрирующих личинок под действием специфических антител и инкапсуляции тканевых личинок.
Капсула имеет развитую сосудистую сеть, что способствует сохранению жизнеспособности личинок длительное время. Внутри капсулы личинка проходит последовательно очередные стадии развития, достигая стадии инвазионной личинки. Именно на этой стадии она сохраняется в организме зараженного человека или теплокровного плотоядного животного годы, т.е. до тех пор, пока этот зараженный объект не по-
служит для кого-то пищей. Личинка может сохраняться годы, но через несколько лет (3—5 и позже) начинается обызвествление ее капсулы, что приводит к гибели находящихся в ней личинок.
Как видим, трихинелла — весьма своеобразный паразит, при заражении которым в одном организме паразитируют личиночная и половозрелая стадии гельминта, т.е. зараженный человек (или животное) становятся одновременно окончательным и промежуточным хозяином трихинелл.
Клиника. Инкубационный период при трихинеллезе варьирует от 1 дня до 4—5 нед в зависимости от интенсивности инвазии. Как правило, длительность инкубационного периода обратно пропорциональна тяжести болезни: чем он короче, тем тяжелее протекает трихинеллез. Заболевание обычно начинается внезапно, бурно, что связано с появлением в крови мигрирующих личинок.
Кардинальными признаками трихинеллеза являются отеки век и лица (синоним трихинеллеза — «одутловатка»), мышечная боль, лихорадка, полиморфная зудящая сыпь, значительное повышение содержания эозинофилов в крови. Нередко появляется сухой кашель с астматическим компонентом. Характерны миалгия различной локализации, появляющаяся уже в первые дни болезни: больных беспокоят сильная боль в мышцах глазных, жевательных, языка, спины, нижних конечностей. Эта боль, как правило, отсутствует в покое и возникает при малейшем движении больного или пальпации мышц.
Одновременно появляется лихорадочная реакция, достигающая 39—40 °С уже в первые дни болезни, она может сохраняться в течение 2—3 нед. Лихорадка чаще ремиттирующего, реже — постоянного или интермиттирующего типа. Иногда заболевание протекает с субфебрилитетом. Кожные высыпания эритематозно-папулезного характера, иногда геморрагического, как правило, локализуются они на внутренней поверхности конечностей, на туловище. Отеки с области лица, шеи быстро распространяются на туловище и конечности.
Различают стертое, легкое, среднетяжелое и тяжелое течение болезни.
При стертом течении на фоне кратковременного субфебрилитета и незначительной мышечной боли появляются небольшая пастоз-ность лица, невысокая эозинофилия. Кишечные проявления отсутствуют.
При легком течении заболевание начинается с внезапного повышения температуры (иногда до 39 °С), которая может сохраняться на более низком уровне еще в течение 7—10 дней. В течение всего периода болезни (до 2 нед) держатся умеренная мышечная боль, одутловатость лица, иногда больные отмечают першение и даже боль в горле. Количество эозинофилов в крови может достигать 20 %.
При среднетяжелом течении внезапно возникающая высокая температура держится 7—8 дней, а затем еще 7—10 дней бывает субфебрилитет. Боль в мышцах интенсивная, затрудняющая движение. Пас-тозность кожи, особенно лица, часто сочетается с зудящими высыпаниями и конъюнктивитом. Появляются признаки поражения других органов — легких (кашель, хрипы), сердца (преимущественно глухость тонов, снижение АД, тахикардия). Могут увеличиваться лимфатические узлы. Появляется боль в животе, иногда — послабление стула. Число эозинофилов может достигать 40 %. Длительность заболевания — до 3—4 нед.
При тяжелом течении болезнь может начинаться уже через 1—2 дня после заражения с признаков поражения пищеварительного тракта — тошноты, рвоты, диареи, боли в животе. С первых дней заболевания отчетливо выражен интоксикационный синдром: возбуждение, бред, бессонница, галлюцинации, иногда развивается менингеальный синдром. В дальнейшем на фоне кожных аллергических проявлений (отечность, сыпь), высокой лихорадки, гиперэозинофилии (до 80— 90 %) и интенсивной, порой мучительной, мышечной боли четко проявляются признаки поражения различных органов — легких, сердца, пищеварительного тракта.
Отеки обширные, что обусловлено не только действием аллергенов, но и быстро прогрессирующей гипопротеинемией. Отек мозговых оболочек усиливает нарушение функции ЦНС. Высыпания обильные, они могут приобретать геморрагический характер. Лихорадка упорная, сохраняется до 3 нед, температура достигает 40—41 °С. Боль в животе может отсутствовать, иногда она бывает приступообразной.
Уже в первые дни болезни при тяжелом течении возникают признаки поражения миокарда аллергической природы (чаще у женщин) — тахикардия, глухость тонов, нарушение сердечного ритма, ослабление сердечной деятельности. По мере усугубления сердечно-сосудистой недостаточности нарастают периферические отеки, появляется выпот в серозные полости, усиливаются застойные явления в легких, функция которых и без того нарушена. В легких возникают очаговая мигрирующая пневмония, геморрагии, появляется выпот в плевру, нарушение функции дыхания усугубляется развитием астматического компонента.
Примерно в те же сроки, когда поражаются сердце и легкие, возникают нарушения деятельности ЦНС (чаще у мужчин), в основе которых вначале на фоне отека лежат циркуляторные расстройства, в дальнейшем — органические. У больных выявляются симптомы менингита, энцефаломиелита, очаговые поражения ЦНС (клинические проявления определяются преимущественной локализацией зоны поражения).
При любой степени тяжести трихинеллеза аллергический гепатит и поражение почек возникают редко.
Процесс выздоровления идет быстро (при легком и стертом течении) и может затягиваться до 6—12 мес (при тяжелом течении).
Иногда (редко) через 3—6 мес после выздоровления наступает рецидив трихинеллеза (повышение температуры, отеки, усиление мышечной боли), обусловленный личиночными формами. Протекает рецидив, как правило, легче.
Осложнения. Осложнения развиваются в основном при тяжелом течении трихинеллеза. Угнетение иммунной системы, особенно выраженное в ранней стадии, может сопровождаться присоединением или активацией бактериальной инфекции. Сердечно-сосудистая недостаточность, циркуляторные коллапсы чаще возникают у людей пожилого возраста. Тяжелое поражение сердца, легких, ЦНС является основной причиной смерти. Могут развиваться длительно сохраняющиеся психические расстройства на фоне дистрофических изменений в ЦНС. При тяжелом течении почти закономерно возникают изменения в печени в виде белковой и жировой дистрофии, но в большинстве случаев они полностью исчезают после соответствующего лечения. Очаговые изменения в легких могут завершаться формированием фиброза.У отдельных больных выявляются признаки эрозивно-язвенного гастро-дуоденита. При тяжелом течении могут возникать флеботромбоз сосудов конечностей, тромбоз сосудов головного мозга с развитием геми- и параплегии.
Исходы. При неосложненном трихинеллезе прогноз вполне благоприятен. При тяжелом течении с органными и системными поражениями летальность может достигать 10—30 %.
Методы диагностики. Общеклинические методы. При исследовании крови выявляют эозинофилию — от 10—12 % (при легком течении) до 80—90 % (при тяжелом). Рецидивы и кризы сопровождаются нарастанием эозинофилии. Повышенное количество эозинофилов может сохраняться и после исчезновения клинических симптомов. При легком течении число лейкоцитов остается нормальным, при тяжелом — определяют лейкоцитоз и даже гиперлейкоцитоз (до 30 • 109/л—40 • 109/л) в сочетании с резко увеличенной СОЭ.
При исследовании мочи обнаруживают лихорадочную протеинурию и альбуминурию.
В кале при тяжелом течении могут появляться слизь, кровь (может обнаруживаться даже макроскопически).
Биохимические исследования позволяют выявить гипопротеине-мию (в основном за счет уменьшения количества альбуминов), повышение активности альдолазы. Уровень трансаминаз существенно не изменяется даже при тяжелом течении трихинеллеза. Тяжелое течение сопровождается выраженными изменениями в системе гемостаза. Биохимические показатели отражают тенденцию к гиперкоагуляции. При особо тяжелом течении может развиться ДВС-синдром с соответствующей динамикой показателей.
Специфическая диагностика. Подтвердить диагноз можно обнаружением личинок трихинелл в мясе от подозреваемого источника заражения или в биоптате мышцы больного (что редко практикуется). Из серологических методов применяются РСК на холоду (с 4—5-й недели), РНГА, РИФ, РЭМА, реакция кольцепреципитации (положительная со 2—3-й недели заболевания), реакция микропреципитации на живых личинках. Серологические реакции обязательно должны ставиться в динамике. Максимальное содержание антител выявляют на 4—12-й неделе болезни.
Дополнительные методы. При рентгеноскопии можно обнаружить мигрирующие очаги в легких. В отдаленный период (спустя 3 года и позже после перенесенного заболевания) при рентгенографии мышц можно выявить инкапсулированные личинки в виде мелких обызвествленных образований. КГ позволяет определить характер и степень тяжести повреждения мышцы сердца.
Критерии диагноза. Основанием для постановки диагноза «трихинеллез» могут послужить следующие признаки, особенно при сочетании их:
— соответствующий эпидемиологический анамнез (употребление в пищу термически слабо обработанного мяса диких животных или домашних животных, не прошедшего санитарного контроля);
групповой характер заболевания (чаще семейный);
острое внезапное начало, лихорадка;
— выраженный аллергический компонент, при котором одутловатость лица встречается чаще, чем кожные высыпания;
— выраженная мышечная боль;
— полисистемность поражений с преобладанием симптомов поражения сердца, легких, ЦНС над кишечными проявлениями;
— эозинофилия (гиперэозинофилия) с лейкоцитозом. Гельминтологические исследования безрезультатны. Подтверждают
диагноз лишь серологическими исследованиями в динамике, исследованием биоптатов мышц больных (редко), а если возможно — исследованием мяса животного, послужившего причиной заболевания (трихи-неллоскопия).
Дифференциальный диагноз. В острой стадии трихинеллез необходимо дифференцировать с другими гельминтозами. Основными отличиями трихинеллеза от миграционной стадии других нематодозов являются:
— наличие соответствующего эпидемиологического анамнеза;
— часто групповой характер заболевания (преимущественно семейный) ;
— наличие в клинической картине отека лица, миалгии, системного
ТРИХИНЕЛЛЕЗ
васкулита с геморрагиями в кожу, глаза, появление общих неврологических расстройств, что не характерно для других нематодозов.
Особые трудности возникают при дифференциальной диагностике трихинеллеза с острой стадией трематодозов, протекающих в виде групповых заболеваний. Однако, кроме различий в эпидемиологическом анамнезе, трематодозы имеют и клинические отличия;
— значительно менее выражены отечный синдром и миалгия;
— типичные, обусловленные локализацией возбудителя, органные поражения (при описторхозе, фасциолезе, клонорхозе наблюдаются признаки диффузного поражения печени, а при парагонимозе — значительные и стойкие поражения легких).
В случаях возникновения одиночных заболеваний трихинеллезом дифференциальную диагностику проводят с заболеваниями, сопровождающимися различными аллергическими реакциями (крапивницей, отеком Квинке, дерматомиозитом и т.д.). Отличительными особенностями отека Квинке является отсутствие лихорадки, признаки поражения различных органов и общетоксические проявления более ограничены. При дерматомиозите развитие болезни более постепенное, появляется своеобразная гиперемия лица, не характерная для трихинеллеза; позже развиваются дистрофические изменения в коже, отсутствуют личинки трихинелл.
Лечение. Больные трихинеллезом подлежат госпитализации. Показаниями к назначению этиотропной терапии является выраженная клиническая картина: высокая температура, значительные отеки, интенсивная мышечная боль. Препаратами выбора являются вермокс (мебендазол) и минтезол (тиабендазол) (см. Лечение нематодозов). Препараты действуют на паразитов на всех стадиях их развития, но значительно слабее на инкапсулированных личинок. Поэтому более выраженный терапевтический эффект получают при назначении препаратов в первые 2—3 нед инвазии. На фоне назначения этиотропных препаратов наблюдается массовая гибель трихинелл в мышцах и кишечнике, что может проявиться усилением клинических проявлений болезни (увеличение отека, миалгии и др.).
В связи с этим рекомендуют назначать одновременно глюкокорти-костероиды — преднизолон в суточной дозе 30—80 мг или дексамета-зон в суточной дозе до 6—10 мг. В качестве десенсибилизирующих средств применяют димедрол, супрастин, пипольфен.
Порядок выписки из стационара. Реконвалесцентов выписывают из стационара после исчезновения отечного и аллергического синдромов, восстановления двигательной способности, нормализации показателей ЭКГ, исчезновения изменений в легких.
После тяжелого течения инвазии, а также при наличии остаточных клинических признаков болезни и изменений ЭКГ больные подлежат
диспансерному наблюдению в течение 12 мес или до нормализации соответствующих показателей.
Профилактика. Необходима тщательная трихинеллоскопия всех туш свиней на мясокомбинатах и убойных пунктах. При обнаружении в мясе личинок трихинелл всю тушу направляют на техническую утилизацию. Важным мероприятием является ограничение возможности заражения трихинеллезом свиней, что достигается проведением на свинофермах систематической дератизации, своевременного захоронения трупов павших животных. Для исключения случайного заражения свинину или мясо диких животных следует употреблять только после тщательной термической обработки: куски не толще 2,5 см варить в течение 3 ч. Основным в профилактике трихинеллеза является разрыв эпидемиологических и эпизоотологических звеньев в круговороте трихинелл.
