
- •Болезни в трех томах
- •Общая часть
- •8 Список сокращений
- •Основные сведения об инфекционных болезнях
- •Классификация инфекционных болезней
- •2 Ж. Возианова
- •Принципы лечения инфекционных болезней
- •Характер взаимодействия с микро-и макроорганизмом
- •Возможные побочные реакции
- •II. Аминогли-козиды
- •III. Тетрацик-лины
- •Специфическая профилактика инфекционных болезней
- •Заболевания преимущественно с воздушно-капельным механизмом передачи
- •1Ейраминидаза
- •Действие на факторы клеточного и гуморального иммунитета
- •Формирование антитоксического иммунитетаСтимуляция местных факторов защиты, в том числе завершенного фагоцитоза
- •Функциональные нарушения
- •Механизмов защиты
- •Внедрение микоплазм в слизистую оболочку дыхательных путей
- •Заболевания преимущественно с фекально-оральным механизмом передачи
- •Размножение сальмонелл в тонкой кишке
- •Вегетативная нс
- •Заболевания, вызываемые иерсиниями
- •Желудке (высвобождение эндотоксина при этом незначительное)
- •Непосредственное повреждающее действие шигелл на слизистую оболочку толстой кишки
- •Серогруппа 01 (холерные)
- •Всасывание фрагментов вибрионов в кровь Образование различных факторов агрессии
- •Выработка вибриоцидных антител
- •Структура и функции печени
- •Методы диагностики, использующиеся при обследовании больных вг, и их оценка
- •21 Ж. Возианова
- •Особенности лечения больных вирусным гепатитом с затяжным течением
- •Заболевания, вызываемые вирусами
- •Энтеровирусами Паралитические формы (полиомиелитоподобные заболевания)
- •Асептический серозный менингит
- •Энтеровирусный энцефалит
- •Синдром Гийена—Барре (полирадикулоневрит)
- •Острые респираторные заболевания («летний грипп»)
- •Лихорадка с экзантемой
- •Везикулярный стоматит с экзантемой (ящуроподобный синдром)
- •Герпетическая ангина (герпангина)
- •Эпидемический конъюнктивит
- •Энтеровирусная диарея (летние гастроэнтериты)
- •Энтеровирусный гепатит
- •Эпидемическая миалгия (плевродиния, борнхольмская болезнь)
- •Энтеровирусная инфекция у новорожденных
- •Бессимптомная инфекция
- •Лечение нематодозов
- •Лечение цестодозов
- •Протозойные заболевания
- •1Нфекц1йн1 I паразитарн1 хвороби
Всасывание фрагментов вибрионов в кровь Образование различных факторов агрессии
т
т
Выработка вибриоцидных антител
Экзотоксин-холероген и нейраминидаза
Фактор проницаемости (токсин III типа)
А Активность аденилатциклазы знтероцитов
I
▲ Уровень цАМФ
▼ Всасывание
жидкости (нижние отделы)
▲ — увеличение,
повышение
▼ -
уменьшение, снижение
А Секреция кишечного сока (верхние отделы)
I
|
|
|
Диарейный синдром | |
|
|
| ||
|
|
г |
| |
|
Потеря жидкости и электролитов, |
|
Гиповолемический | |
|
метаболический ацидоз |
|
шок | |
Рис. 24
Схема патогенеза, холеры
Увеличение
резорбции НгО
из
почечных канальцев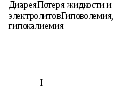

Сгущение крови
Выключение периферических сосудов, перераспреде-ление крови
Нарушение
микроцирку-ляции
Гемическая
гипоксия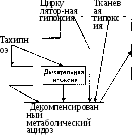
Тахикардия, аритмия
Анурия
ОПН
Азотемия
Острая сердечная недостаточность
Токсическое действие на ЦНС
Рис. 25
Компенсаторно-приспособительные и патологические реакции при холерной гиповолемии и гипокалиемии
холерой, приводят в действие различные компенсаторно-приспособительные механизмы, которые далеко не всегда способны самостоятельно справиться с возникшими нарушениями, следствием чего являются декомпенсация и тяжелые патологические реакции (рис. 25).
Течение
холеры сопровождается быстрым развитием
клинических симптомов, в основе появления
которых лежат, как видно из табл. 25,
все те же основные пусковые механизмы — обезвоживание с потерей солей, ацидоз, различные виды гипоксии.
Клиника. Инкубационный период длится от б ч до б дней. Начало заболевания — острое, часто внезапное.
Первым симптомом обычно является диарея. Позывы на дефекацию появляются внезапно, как правило без боли, лишь иногда возникают неприятные ощущения в животе без четкой локализации. Стул обильный, сначала носит каловый характер, а затем приобретает водянистый вид, обычно он не имеет запаха, но иногда появляется весьма своеобразный запах сырости, рыбы, спермы. Своеобразие выделениям придают большое количество жидкости (в результате чего концентра-
ция желчных пигментов уменьшается и стул теряет окраску), наличие плавающих хлопьев (комочки слизи и клетки эпителия), напоминающих рисовый отвар. Однако такой стул бывает лишь при очень большой потере жидкости. При умеренной дегидратации (I—II степень) он может быть окрашенным.
Иногда первым признаком заболевания может быть резкая общая слабость или даже коллапс. Это связывают с циркуляторными нарушениями, возникающими в результате транссудации жидкости в кишечник при запаздывании диарейного синдрома. Не исключается возможность на ранних этапах заболевания кратковременного действия эндотоксина, всосавшегося в кровь из желудка.
Дальнейшее развертывание патологического процесса определяется быстротой потери жидкости и электролитов. Возможны варианты: от незначительного диарейного синдрома (одно-, двукратное послабление стула в течение 1—2 дней) до молниеносного течения болезни, когда смерть может наступить уже через несколько часов после появления первых симптомов.
При стертой форме холеры наблюдается лишь одно,- трехкратное послабление стула в течение одного или нескольких дней. Стул жидкий, необильный, сохраняет каловый характер, окрашен. Температура тела, как правило, не повышается, боль в животе не беспокоит, цирку-ляторных расстройств нет. Такие больные обычно даже не обращаются к врачу.
В типичных случаях объем каловых масс при одной дефекации у холерного больного составляет около 500 мл, поэтому в большинстве случаев частота стула и тяжесть течения находятся в прямой зависимости. Но частота стула и степень дегидратации не всегда коррелируют. Иногда тяжелая дегидратация и циркуляторные нарушения развиваются уже после 2—5 дефекаций, при этом больной за короткое время может потерять до 3—5 л жидкости. Иногда стул становится непрерывным.
Потеря жидкости и электролитов сопровождается рядом субъективных признаков (слабость, головокружение, мышечные подергивания, уменьшение количества мочи вплоть до анурии, жажда) и объективных (снижение температуры тела до субнормальной, снижение АД, тахикардия, одышка, бледность кожи, акроцианоз, снижение тургора кожи). Эти симптомы быстро нарастают, если диарея продолжается. При выраженной гипокалиемии и наступающем вследствие этого парезе кишечника частота стула может уменьшаться, но присоединяется рвота. Она имеет свои особенности:
появляется, как правило, после диареи;
возникает без предшествующей тошноты, внезапно;
обычно очень обильная, фонтаном;
не сопровождается болью в животе.
Рвота существенно усугубляет тяжесть состояния больного, способствуя более быстрому вхождению его в тяжелую гиповолемию. Рвота может появиться уже через 1—2 ч или даже через сутки после возникновения диареи. Это грозный прогностический признак. Характерно для холеры то, что она практически никогда не начинается с рвоты, хотя описаны случаи, когда холера начинается именно с этого симптома. Можно предположить, что в тех случаях, когда очень рано наступает парез кишечника, рвота может возникать одновременно с диареей или даже несколько опережать ее появление. Кроме того, рвота может быть первым симптомом при массивном распаде в желудке вибрионов с выделением эндотоксина. Следует помнить и о том, что холера может протекать как микст-патология в сочетании с другими инфекционными заболеваниями (например, с шигеллезом, сальмонеллезом), что сказывается на очередности появления и выраженности отдельных клинических симптомов. При этом рвота не является абсолютно достоверным признаком тяжелого течения холеры. Дегидратация III—IV степени, результатом которой бывает нередко летальный исход, может наступить и без рвоты.
Обычно первые порции рвотных масс содержат остатки пищи, окрашенные желчью. В дальнейшем рвота может стать многократной, иногда неукротимой (угрожающий признак, который нередко сочетается с ОПН). Любая попытка при этом напоить больного жидкостью, дать лекарство per os приводит к усилению рвоты.
Рвота может возникать и после прекращения диареи, когда удается восполнить дефицит жидкости и электролитов (то есть в период рекон-валесценции). Однако в этом случае она может быть проявлением тяжелой ОПН или даже отека мозга на фоне гипергидратации.
В результате выраженных нарушений гемодинамики и спазма периферических сосудов у больных холерой наступает похолодание конечностей и кожи туловища. При этом температура тела бывает нормальной или даже пониженной тем значительнее, чем резче выражено обезвоживание. Но это характеризует температурную реакцию при традиционном измерении ее в аксиллярной области. Ректальная же температура у больных холерой даже повышена. Иногда в первые часы болезни может повышаться температура до 38 °С и выше и в аксиллярной области. Наиболее убедительным объяснением этого является наличие у больного микст-патологии. Вряд ли можно исключить категорически и вероятность действия на ранних этапах болезни эндотоксина.
Кожа у больного холерой не только холодная, но иногда и покрыта липким потом. Окраска ее бледная, сероватая. На отдельных участках (спина, ягодицы, если больной лежит на спине) появляются синюшные пятна (за счет стазов крови). При тяжелом обезвоживании кожа теряет свою эластичность, она сморщивается, собранная в складку кожа рук не расправляется («рука прачки»). Черты лица заостряются, западают глаза (facies hippocratica), становятся цианотичными губы, кончик носа, ушные раковины.
Язык сухой, обложен сероватым налетом, слизистые оболочки полости рта сухие, голос тихий, вплоть до полной афонии за счет сухости и несмыкания голосовых связок, их судорожного сокращения. Этот признак выражен тем сильнее, чем значительнее обезвоживание.
Пальпация живота безболезненна, он бывает запавшим (на фоне продолжающейся диареи) или вздутым (если возникает парез кишечника). При пальпации определяют переливание жидкости в кишечнике, шум плеска. Иногда активная пальпация может спровоцировать рвоту «фонтаном». Печень и селезенка не увеличены.
Характерно нарушение функции почек, клинически проявляющееся олигурией или даже анурией. На ранних этапах заболевания это проявление компенсаторной реакции (см. Патогенез), при резком снижении АД до 60 мм рт.ст. и ниже — свидетельство преренальной почечной недостаточности, в дальнейшем связано с развитием дистрофических изменений в почках. Если на фоне стабилизации АД выше 80 мм рт. ст. и прекращения диареи анурия сохраняется более суток, это свидетельство тяжелого, часто необратимого процесса в почках.
Тахикардия, одышка, падение АД — выраженность этих проявлений коррелирует со степенью обезвоживания и метаболических нарушений.
Обезвоживание, гипокалиемия, ацидоз могут быть причиной возникновения судорог. Выраженность их различна — от непроизвольных сокращений жевательных и икроножных мышц до распространенных генерализованных судорог. Спастические сокращения мелких мышц пальцев кисти приводят к появлению характерного симптома — «руки акушера», икроножных мышц — «конской стопы», прямых мышц живота — напряжению брюшного пресса, мышц диафрагмы — икоты, мимических мышц — сардонической улыбки, мышц шеи — запрокидыванию головы.
Провести четкую грань на основании клинических проявлений между дегидратацией различной степени (кроме IV) не всегда просто, тем не менее в табл. 26 представлены данные, позволяющие в большинстве случаев по совокупности симптомов сделать это.
ВОЗ (1992 г.) предлагает упрощенные критерии, позволяющие судить о степени дегидратации при холере (табл. 27).
Очень быстрое нарастание клинических симптомов при дегидратации III и особенно IV степени дает основание полагать, что для холеры характерна не столько стадийность течения процесса (от дегидратации I степени к IV), сколько изначально предопределенная острота, находящая свою реализацию в степени дегидратации.
В.И.Покровский, В.В.Малеев (1978 г.) обращают внимание на следующие возможные варианты течения холеры.

 Молниеносная
холера, при
которой все клинические проявления
нарастают столь стремительно, что от
момента появления первых симптомов
до смерти при явлениях тяжелейшего
гиповолемического шока проходит
несколько часов.
Молниеносная
холера, при
которой все клинические проявления
нарастают столь стремительно, что от
момента появления первых симптомов
до смерти при явлениях тяжелейшего
гиповолемического шока проходит
несколько часов.Сухая холера, для которой характерна смерть при явлениях цир-куляторной и дыхательной недостаточности без диареи и рвоты. При этом клинические проявления характерны для гиповолемического шока, кишечник переполнен жидкостью (как выясняется на секции), но диарея развиться не успевает из-за стремительно наступающих пареза кишечника, циркуляторных расстройств и смерти.
Такие случаи весьма сложны для диагностики, но встречаются крайне редко, главным образом у резко ослабленных, истощенных лиц.
3. Геморрагическая холера. При некоторых соматических заболева- ниях печени, сосудов, пищеварительного тракта (язвенная болезнь, не- специфический язвенный колит) в кале и (или) рвотных массах появ- ляется примесь крови (стул вида «мясных помоев», сгустки крови). Это дает основание некоторым клиницистам выделять особый вариант те- чения холеры — геморрагическую холеру. Аналогичные проявления могут быть и при микст-инфекции (холера + шигеллез). Вероятно, и диагноз должен формулироваться соответствующим образом с тща- тельным изучением причин возникновения геморрагического синдро- ма, а в диагнозе следует давать ему оценку либо как осложнению, либо как микст-инфекции.
На
тяжесть течения заболевания существенно
влияют дисбактериоз (быстрее развивается
обезвоживание, медленнее идет очищение
орга
низма от возбудителя), хронический алкоголизм (характерно бурное течение, быстрая дегидратация III—IV степени, делирий, отек мозга), сахарный диабет (быстро нарастают метаболический ацидоз, декомпенсация), ИБС (признаки сердечной недостаточности могут возникнуть уже при дегидратации I—II степени) и т.д.
Холера — чрезвычайно бурно протекающее заболевание, которое заканчивается выздоровлением или смертью в течение нескольких дней или даже часов. При этом клиническое выздоровление по времени не всегда совпадает с очищением организма от возбудителя. Иногда процесс этот может затягиваться на 2—3 нед, что обусловливает необходимость диспансерного наблюдения за переболевшими (носители — реконвалесценты).
Признается возможность инфицирования холерным вибрионом желчного пузыря, что требует дуоденального зондирования с последующим бактериологическим исследованием желчи (особенно при длительно сохраняющемся выделении холерных вибрионов).
Вибрион может обнаруживаться и у лиц, у которых отсутствовала дисфункция кишечника (бессимптомные вибриононосители). Однако закономерное повышение в их сыворотках вибриоцидных антител и кратковременность такого вибриононосительства свидетельствуют больше в пользу субклинической инфекции. Главный предрасполагающий фактор — наличие хронических заболеваний дигестивной системы, сочетание с другими инфекционными заболеваниями (главным образом кишечника).
Осложнения. Осложнения могут возникать на разных стадиях заболевания, но из-за быстротечности холеры не всегда могут своевременно распознаваться.
Гиповолемический шок рассматривается часто не как осложнение, а как вариант тяжелого течения холеры, это — основной критерий тяжести.
ОПН обычно возникает при III—IV степени дегидратации, особенно при несвоевременно начатом лечении или неэффективности проводимых мероприятий (нерациональная терапия).
Длительная инфузионная терапия, проводимая путем пункции куби-тальных вен или вен голени, может привести к образованию флебита под инъекционной иглой (реже — под катетером).
Необходимость пребывания больного в фиксированном положении в период осуществления регидратации в сочетании с нарушением микроциркуляции могут привести к развитию гипостатической пневмонии, которая, как правило, своевременно не распознается, тем более, что температура может повышаться незначительно, а кашель и мокрота появляются часто лишь после прекращения инфузионной терапии. Существенную помощь в распознавании такой пневмонии оказывает рентгенологическое исследование.
В разгар холеры или даже в период реконвалесценции у ряда больных обнаруживают признаки обострения различных соматических заболеваний (ИБС, хронические болезни почек и дигестивной системы).
Описывают при холере и гемолитико-уремический синдром.
Ряд осложнений может быть связан с инфузионной терапией,
если нарушаются правила ее проведения (приготовление и хранение растворов, дозировка инфузионной жидкости и ее компонентов).
Наиболее часто, если приходится вливать большие (10—15 л в сутки и более) количества растворов, возникают пирогенные реакции (озноб, повышение температуры тела до 38—40 °С, тахикардия, одышка, возбуждение). Для предотвращения таких реакций следует вводить только подогретые до 38—40 "С растворы.
Стремление слишком быстро восполнить дефицит жидкости без учета состояния сердечно-сосудистой системы и почек и допустимых норм введения жидкости в единицу времени может закончиться острой сердечной недостаточностью и остановкой сердца.
Передозировка общего количества введенной жидкости может привести к отеку легких, мозга. Основными признаками общей гипергидратации являются головокружение, головная боль, рвота.
Недостаточно четкий контроль за уровнем электролитов в плазме крови на фоне инфузионной терапии без ее своевременной коррекции может привести к гипокалиемии (тахикардия, нарушение сердечного ритма, падение АД, парез кишечника) или гипернатриемии (повышение температуры, жажда, боль в области сердца, сердцебиение).
Исходы. В подавляющем большинстве случаев при своевременном лечении холера заканчивается полным выздоровлением. Летальность в различных регионах составляет 0,1 — 1 %. Больше шансов на благоприятный исход у больных с обезвоживанием III—TV степени на фоне субнормальной температуры, значительно меньше — при высокой температуре. Обусловлено это тем, что при наличии лихорадки мозг тяжелее переносит гипоксию и быстрее «сгорает». Кроме того, высокая температура при холере обычно бывает следствием присоединения вторичной инфекции.
Вибриононосительство обычно кратковременное: у 90 % лиц, перенесших холеру, оно прекращается в ближайшие недели после клинического выздоровления. Однако описаны случаи длительного (месяцы и даже годы) вибриононосительства, главным образом у людей с заболеваниями дигестивной системы (гельминтозы, дисбактериоз, анацид-ный гастрит и др.).
Методы диагностики. Общеклинические методы. Общий анализ крови отражает сгущение ее: эритроцитоз, высокий уровень гемоглобина, лейкоцитоз. Эти показатели выражены тем значительнее, чем сильнее сгущение крови. Поэтому, для того чтобы правильно оценить гемограмму больного холерой, следует одновременно исследовать ге-матокрит. Это тем более важно, что в первые часы, а при обезвоживании I—II степени даже первые дни болезни (то есть при начальной стадии дегидратации) возникает компенсаторная гемодилюция, поэтому сгущение крови отсутствует, несмотря на выраженный диарейный синдром. В этом случае гематокрит может быть ниже нормы. Следовательно, высокий лейкоцитоз при холере отражает не активность воспалительного процесса, а свидетельствует об уменьшении или даже истощении запасов внесосудистой жидкости. Это подтверждается высоким гематокритом (норма 0,40—0,45), высокой относительной плотностью плазмы крови (норма 1,024—1,026). Эти показатели обязательно определяют при поступлении больного в стационар и затем контролируют постоянно в ходе регидратационной терапии, при тяжелом течении — каждый час.
В формуле крови в первые дни болезни выявляют небольшой нейтрофилез, возможна анэозинофилия, СОЭ обычно увеличена незначительно.
Изменения в моче также зависят от степени обезвоживания, возможности повреждения паренхимы почек. При обезвоживании I—-II степени они минимальны — следы белка, единичные эритроциты и лейкоциты, может незначительно повышаться относительная плотность мочи. Наиболее тяжелые нарушения развиваются при IV степени дегидратации — высокое содержание белка, относительная плотность мочи достигает 1030 и более. Изменения прогрессируют, если возникают необратимые изменения в почках. В фазе полиурии (в период реконвалесценции) в течение 1—2 нед может сохраняться гипоизо-стенурия.
При исследовании водянистых выделений из кишечника больных холерой никаких особых изменений в осадке не обнаруживают.
Биохимические методы. Обязательным является исследование уровня некоторых электролитов при поступлении больного в стационар и в процессе водно-солевой терапии. В плазме крови нарушается соотношение Na+, К + , С1_ и других электролитов, снижается коэффициент Na/K. Степень нарушения этих показателей коррелирует со степенью дегидратации.
Показатели КОС необходимо определить для уточнения степени ацидоза (компенсированного при II степени дегидратации, субкомпен-сированного при III, декомпенсированного — при IV степени).
При наличии признаков олигурии, и тем более анурии, обязательно исследуют функциональное состояние почек — уровень остаточного азота крови, содержание креатинина сыворотки крови.
В сыворотке крови значительно повышается содержание белка, так как теряется лишь жидкость и электролиты. При этом значительно преобладают а- и (3-глобулины, а не у-глобулины.
Специфическая диагностика. Материалом для исследования могут быть испражнения и рвотные массы больных, желчь (берется в период реконвалесценции у переболевших при дуоденальном зондировании), инфицированные пищевые продукты, объекты окружающей среды; у лиц, погибших от холеры, исследуют отрезок тонкой кишки и желчный пузырь.
При микроскопии нативных мазков, окрашенных по Граму или фуксином, можно обнаружить вибрионы, но решить вопрос о том, холерные ли они, не представляется возможным (морфологически все вибрионы сходны).
Основным методом диагностики холеры является бактериологический. Посев исследуемого материала производят на жидкие и твердые питательные среды (пептонная вода, щелочной агар и др.) для выделения чистой культуры.
Исследуемый материал собирают в чистую стерильную (стерилизацию производят кипячением) посуду или сразу засевают на среду обогащения (1 % пептонная вода и 1% пептонная вода с теллуритом калия). Существуют специальные очень детальные инструкции и приказы Министерства здравоохранения о порядке забора и доставки материала для исследования на холеру, которыми следует руководствоваться.
Исследование доставленного материала начинают немедленно, не позднее чем через 3 ч после его забора. Желательно, чтобы фекалии и рвотные массы брали на исследование до назначения антибактериальной терапии, поскольку даже однократный прием антибиотика существенно уменьшает вероятность бактериологического подтверждения диагноза.
При наличии холерных вибрионов в исследуемом материале на пеп-тонной воде уже через 3—6 ч появляется нежная голубоватая пленочка.
Пленку и характерные колонии исследуют (подвижность, биохимическая активность выделенных возбудителей), ставят реакцию агглютинации с противохолерной 01-сывороткой, реакцию со специфическим фагом. Все это позволяет идентифицировать истинные холерные вибрионы. Положительный ответ можно получить уже через 18—24 ч, при необходимости повторных пересевов окончательный ответ может быть представлен не позднее чем через 36 ч.
Существуют ускоренные методы диагностики холеры:
а) метод иммобилизации и микроагглютинации холерных вибрионов под влиянием специфической противохолерной 01-сыворотки. Для этого нативные мазки кала на стекле обрабатывают сывороткой и про- сматривают затем в фазовоконтрастном микроскопе. Ответ можно по- лучить уже через несколько минут;
б) метод макроагглютинации вибрионов под действием специфиче- ской противохолерной 01-сыворотки, которая добавляется в бульон с холерными вибрионами. Материал подращивают в течение 3—4 ч, за- тем исследуют (в бульоне с сывороткой появляются беловатые комки);
в) люминесцентно-серологический метод. Нативные мазки кала об- рабатывают специфической люминесцирующей сывороткой и рассма- тривают под люминесцентным микроскопом. Реакцию считают поло- жительной, если в препарате обнаруживают хотя бы единичные виб- рионы с ярким флюоресцирующим ободком. Ответ можно получить уже через 1,5—2 ч от начала исследования.
г) иммобилизация вибрионов под влиянием типовых холерных бакте- риофагов, ответ может быть дан уже через 15—-20 мин. Добавление к капле исследуемого материала одной капли неразведенного диагностического бактериофага приводит через 2—3 мин к потере подвижности холерных вибрионов, а затем к их лизису.
Серологические методы используют главным образом для ретроспективной диагностики, а также для определения напряженности иммунитета у переболевших. Определяют агглютинирующие антитела в РА и РПГА, но их можно обнаружить не ранее чем на 6—7-й день болезни.
РА и РПГА считаются положительными в титре 1:40 и выше. Еще более специфичны методы, основанные на определении титра вибрационных антител или антитоксических антител (антитоксинов к холеро-гену).
Дополнительные методы. Для оценки тяжести состояния больного при наличии соответствующей аппаратуры можно исследовать такие показатели, как:
—- минутный объем сердца (в норме составляет 5—7 л/мин), при тяжелом течении заболевания снижен, а при умеренной дегидратации может даже слегка повышаться (свидетельство компенсаторных реакций);
ударный объем сердца (норма — 70—80 мл), снижен при дегидратации;
центральное венозное давление — ПВД (в норме оно равно давлению крови в правом предсердии или незначительно его превышает), снижается при дегидратации.
Врача должны насторожить такие комплексные показатели: тахикардия более 100/мин, ЦВД менее 3 см вод.ст., наличие метаболического ацидоза (рН менее 7,33), дефицит оснований более 3 ммоль/л (особенно в сочетании с олигурией).
Критерии диагноза. Диагноз холеры основывают на следующих данных:
—- эпидемиологический анамнез, свидетельствующий о пребывании заболевшего в неблагополучной по холере местности или общение его с прибывшими оттуда больными в течение последних 6 дней до начала болезни; употребление некипяченой воды из неблагополучных в эпидемиологическом отношении водоисточников, купание в запрещенных по эпидемиологическим показаниям местах;
острое внезапное начало заболевания с расстройства стула;
отсутствие боли в животе, ложных позывов;
частый, обильный, водянистый стул, при тяжелом течении принимающий вид рисового отвара;
рвота может отсутствовать или присоединяется позже, на фоне выраженной диареи; она внезапная, обильная («полным ртом»), без тошноты;
температура при измерении ее в аксиллярных областях нормальная или даже субнормальная (при тяжелом течении);
характерно очень быстрое прогрессирование обезвоживания, метаболических нарушений;
рано выявляются циркуляторные расстройства — тахикардия, падение АД, бледность кожи, цианоз, синюшные пятна;
лейкоцитоз крови обусловлен ее сгущением.
Диагноз подтверждают обнаружением холерного вибриона.
Всегда следует помнить, что при наличии микст-патологии холера может приобретать несвойственные ей черты: начало с рвоты, боль в животе, примесь крови в кале, повышение температуры тела и т.д. Но все же удельный вес таких случаев невелик. И тем большее значение приобретает такой признак, как быстрота развития патологического процесса, особенно степени дегидратации.
Дифференциальный диагноз. Холеру необходимо дифференцировать в первую очередь с ПТИ различной этиологии, дизентерией, саль-монеллезом, иерсиниозом (но всегда помнить о возможности сочетания с этими заболеваниями!).
Дифференциальный диагноз с ПТИ иногда бывает наиболее сложен, поскольку при этих заболеваниях встречается холероподобное течение с быстрым обезвоживанием, коллапсом, могут отсутствовать температура и рвота (Cl.perfringens, Proteus vulgaris). Поэтому при постановке диагноза особое значение приобретает знание эпидемической ситуации, тщательное изучение очередности и выраженности клинических симптомов, поскольку в каждом случае можно выявить какие-либо признаки, которые при холере отсутствуют. Например:
ПТИ могут протекать с явлениями ИТШ;
боль в животе, иногда очень сильная, — наиболее постоянный признак;
часто бывает повышение температуры, характерны для ПТИ тошнота и обильная, нередко многократная, рвота (наиболее часто именно с этих симптомов начинается заболевание);
после промывания желудка общее состояние больного быстро улучшается.
Острый шигеллез имеет такие отличительные признаки:
может начинаться постепенно, с явлений общей интоксикации; обезвоживание не характерно для колитической формы, хотя и может возникать при относительно редко встречающейся гастроэнтероколитической форме;
характерна схваткообразная боль в левой подздошной области, при пальпации определяют спазм сигмовидной кишки;
стул скудный, со слизью и кровью; по мере прогрессирования заболевания он становится все более скудным, приобретая вид ректального плевка;
высота температурной реакции соответствует тяжести течения заболевания (в типичных случаях);
при ректороманоскопии в прямой кишке выявляют отек, гиперемию, кровоизлияния, а при тяжелом течении — эрозии и даже язвы.
Гастроинтестинальную форму сальмонеллеза отличают:
острое начало, обычно с озноба, тошноты и рвоты, часто многократной, приносящей кратковременное облегчение;
наличие боли в животе, чаще локализующейся в надчревной области;
наличие температуры, которая поднимается до 38 °С и выше, что сочетается с другими выраженными симптомами общей интоксикации (ломотой в теле, головной болью);
обильный, зеленоватого цвета, зловонный стул. Для кишечной формы иерсиниоза характерны:
лихорадка;
постоянная или схваткообразная боль в животе;
тошнота и рвота (могут быть первыми симптомами);
стул со слизью, гноем, иногда — с кровью;
нередко — появление характерной сыпи;
длительное течение.
Следует помнить, что даже в тех случаях, когда при перечисленных заболеваниях возникает обезвоживание IV степени, как при холере, и падает температура, никогда развитие болезни не бывает столь стремительным, а в начальный период можно выявить признаки, характерные для каждого из этих заболеваний, позволяющие отличить их от холеры.
Окончательно вопрос решается после бактериологического исследования.
Холероподобный синдром (диарея, обезвоживание) может возникать при тяжелой форме отравления солями тяжелых металлов и мышьяка. Но при этом возникают многократная рвота, тошнота, разлитая сильная боль в животе, боль при глотании, возможны ранние пищеводные, желудочные и кишечные кровотечения; могут развиться тяжелая токсическая энцефалопатия с эйфорией, спутанностью сознания, токсическая нефропатия, гемолиз.
Иногда больные холерой попадают в хирургическое отделение с диагнозом «острый аппендицит», «кишечная непроходимость». Это бывает чаще при обезвоживании III степени, когда прекращается диарея (парез кишечника), возникают боль в животе (спазм мышц), беспокойство, лейкоцитоз (сгущение крови). В таких случаях следует обратить внимание на внешний вид больного (признаки обезвоживания), определить гематокрит, тщательно собрать анамнез (начало с диареи).
Лечение. Все больные холерой и вибриононосители подлежат обязательной и немедленной госпитализации.
При холере регидратации —ведущее звено в цепи всех лечебных мероприятий, поэтому описание их мы начинаем с патогенетической терапии.
Приняв больного холерой в стационар, врач немедленно должен:
оценить степень дегидратации и тяжесть состояния больного. Для этого необходимо взвесить больного, сопоставить массу тела его при поступлении с той, которая была до заболевания, определить пульс, АД, гематокрит, КОС, относительную плотность плазмы крови, содержание в ней К+, Na+, С1~;
не дожидаясь ответа из лаборатории (все исследования делаются cito!), начать регидратационную терапию, основываясь пока лишь на данных объективного исследования и критериях ВОЗ (см. табл. 27). В ходе лечения тщательно фиксировать объем и состав вводимой жидкости, способ ее введения, возникающие реакции, длительность регидратации. Обязательно определять в динамике, на фоне лечения состав электролитов крови, контролировать пульс, АД. При дегидратации HI—IV степени и продолжающейся потере жидкости необходимые лабораторные исследования повторять каждый час.
Осуществляют строжайший контроль за водным балансом (соотношением потерянной жидкости и введенной). При проведении водно-солевой (регидратационной) терапии врач должен ответить на основные вопросы: что, куда, как и сколько нужно вводить больному.
Что и куда вводить. При обезвоживании I степени рвота обычно отсутствует, поэтому регидратацию можно осуществлять перорально.
Наиболее оптимальным средством для пероральной регидратации является глюкозосолевая смесь "Оралит", навеска которого на 1 л воды содержит:
хлорида натрия — 3,5 г,
натрия гидрокарбоната — 2,5 г,
калия хлорида — 1,5 г,
глюкозы — 20 г.
Сухую навеску оралита растворяют в теплой (39—40 °С) воде и дают пить больному. Глюкоза улучшает всасывание жидкости в кишечнике.
Существуют различные составы растворов для оральной регидратации, но в любом случае в них выдержано оптимальное соотношение электролитов.
При необходимости проведения внутривенной регидратации (III—IV степень дегидратации, реже II степень или рвота независимо от степени дегидратации) можно вводить растворы, представленные в табл. 28.
Компоненты
солевых растворов рассчитаны таким
образом, чтобы при всасывании избежать
грубых нарушений электролитного
баланса. Однако не все предлагаемые
растворы равноценны по составу. Так, в
растворе Филлипса имеются все необходимые
ингредиенты, однако
натрия гидрокарбонат, который он содержит, нестабилен, легко разрушается и способствует возникновению алкалоза вместо ацидоза, а также усиливает пирогенные реакции.
Противопоказан для введения изотонический раствор натрия хлорида, не содержащий других солей (калий, кальций и т.д.). Он усиливает дисбаланс электролитов в организме, что может ускорить смерть больного.
В настоящее время существуют десятки растворов для пероральной и инфузионной регидратации. Список их постоянно пополняется, каждый из них имеет свои достоинства и недостатки. Выбор раствора зависит от тяжести состояния больного, возможных реакций на введение большого количества жидкости и т.д. Избежать нежелательных реакций удается далеко не всегда. Прежде часть из них связывали с ги-перкалиемией, якобы возникающей при вливании большого объема солевых растворов. Но при использовании их гиперкалиемия бывает очень редко, иногда даже возникает необходимость добавлять 1 % раствор калия хлорида внутривенно (расчет нужного количества см. дальше по тексту). Если у больного все-таки возникает гиперкалиемия, следует переходить на введение раствора «Дисоль».
При проведении регидратации не следует переливать плазму крови (у больного и без того высока концентрация белка в крови), вводить глюкозу вместо полиионных растворов (нет необходимых ингредиентов), полиглюкин, реополиглюкин. Глюкозу (10—20 % растворы) можно добавлять при наличии явной гипогликемии.
Как вводить. Перорально растворы вводят только при нерезко выраженной (I степень, реже — II) дегидратации, при отсутствии рвоты, а также по окончании парентеральной водно-солевой терапии, если еще есть необходимость ее какое-то время продолжать.
Регидратация осуществляется в течение всего времени, пока у больного продолжается диарея.
При проведении парентеральной регидратации необходимо:
а) решить вопрос о том, что предпочтительнее — венепункция или венесекция. Венепункция допустима лишь при необходимости кратко- временной регидратации (II, реже III степень обезвоживания), при этом игла должна быть с достаточно широким просветом (сгущение крови!). Пунктируют крупную вену (кубитальную), а иногда приходит- ся вводить жидкость одновременно в 2—3 сосуда. При дегидратации IV (а иногда и III) степени целесообразно идти на катетеризию подклю- чичной артерии;
б) во избежание возможных пирогенных реакций пользоваться только разовыми системами. Раствор должен быть подогрет до темпе- ратуры 37—39 "С. Желательно эту температуру раствора поддерживать на протяжении всей инфузионной терапии. Грелку прикладывать мож- но только к емкости с раствором, но не к телу больного в месте вхож- дения иглы;
в) нельзя рано отменять непрерывную инфузионную терапию, она должна продолжаться еще не менее 12 ч после прекращения диареи и рвоты, так как возобновившуюся после отмены инфузионной терапии диарею купировать гораздо сложнее. Вместе с тем, существует мнение, что инфузионная терапия должна быть закончена как можно быст- рее — в течение нескольких часов, пролонгированная инфузионная те- рапия увеличивает частоту осложнений. Вопрос о длительности инфу- зионной терапии следует решать индивидуально с учетом особенно- стей течения холеры у конкретного больного и эффективности лече- ния. Главными критериями, указывающими на возможность прекра- щения внутривенной регидратации, являются:
исчезновение рвоты;
выведение больного из шока;
появление мочи (если у больного была до начала лечения анурия);
г) в ходе инфузионной терапии нужно строго следить за водным ба- лансом, содержанием электролитов и другими жизненно важными по- казателями. Вопрос о том, как часто необходимо повторять анализы, решается индивидуально. Кроме того, врач постоянно контролирует общее состояние больного.
Сколько вводить. Раствор оралита и другие растворы для пероральной регидратации вводят в количестве, в 1,5 раза превышающем объем потерь жидкости с калом и мочой.
Учитывается, что человек теряет за сутки при дыхании и с потом около 1 —1,5 л воды. При повышении температуры тела больного на 1 °С организм теряет еще около 1 л жидкости, учащении дыхания в 2 раза — до 500 мл.
Самый простой расчет количества необходимой жидкости производят по формуле:
1000
где V — объем необходимой жидкости (в литрах); Р — масса тела больного до заболевания (в граммах); Pt — масса тела больного при поступлении в стационар (в граммах). Этой формулой можно пользоваться при массовом поступлении больных.
В отделениях, куда поступают больные с обезвоживанием II—IV степени, более информативна формула Филлипса:
V = 4«103«(D-1,025)«P,
где V — объем вводимой жидкости (в миллилитрах); Р — масса тела больного (в килограммах); D — относительная плотность плазмы больного; 1,025 — норма относительной плотности плазмы крови.
Важно следить за уровнем электролитов. При дефиците калия его добавляют внутривенно в виде 1% раствора, рассчитав необходимое количество по формуле:
V= Р*1,44*(5—К),
где V — необходимый объем 1 % раствора калия хлорида (в миллилитрах); Р — масса тела больного (в килограммах); 1,44 — коэффициент; К — содержание калия в плазме крови пациента (ммоль/л); 5 — нормальное содержание калия в плазме крови (ммоль/л).
Дополнительную потребность в щелочном буфере также можно рассчитывать по формуле (для 5 % раствора NaHC03):
V= 0,3«Р«ВЕ,
где V — искомый объем 5 % раствора NaHC03 (в миллилитрах); Р — масса тела больного (в килограммах); BE — дефицит оснований. Регидратацию осуществляют в 2 этапа:
— первый этап — восполнение потерь жидкости и электролитов, наступивших до начала инфузионной терапии;
— второй этап — восполнение продолжающихся потерь жидкости.
Восполнение потерь жидкости должно быть произведено как можно быстрее, пока не наступили тяжелые, иногда необратимые, изменения. Но попытка слишком быстро их восполнить может привести к острой сердечной недостаточности. Обычно скорость инфузии необходимо рассчитывать таким образом, чтобы в течение 1-го часа больной с дегидратацией III—IV степени получил количество жидкости, равное 10 % массы своего тела, что составляет примерно 5 л жидкости. При этом обязательно нужно учитывать фоновое состояние сердечно-сосудистой системы. Для лиц, страдающих ИБС, гипертонической болезнью, хроническими легочными заболеваниями, это количество должно быть уменьшено соответственно тяжести этих заболеваний, то есть следует восполнение потерь проводить медленнее. Первые 1,5—2 л раствора можно вводить струйно со скоростью 100—120 капель в 1 мин, затем скорость инфузии следует уменьшать таким образом, чтобы еще около 3—3,5 л можно было ввести за оставшиеся 45—50 мин. В дальнейшем скорость инфузии следует уменьшать до 50—70 капель в 1 мин до тех пор, пока не удастся восполнить потери полностью. Очень внимательно необходимо следить за тем, как больной переносит инфузию. Если продолжается профузная диарея, может возникнуть вопрос о необходимости увеличения объема вводимой в 1-й час жидкости. Лучше этого не делать, а постараться восполнить дефицит в последующие часы (с учетом продолжающихся потерь!). От объема невосполненных и продолжающихся потерь жидкости, а также от функциональных возможностей сердечно-сосудистой системы и будет зависеть дальнейшая скорость инфузии. Иногда за 3—5 дней лечения больному приходится вводить несколько десятков литров солевых растворов. О достаточном восполнении потерь жидкости у больного с дегидратацией IV степени можно судить по цвету кожи, губ, потеплению конечностей, появлению пульса на периферических сосудах, уменьшению числа сердечных сокращений, появлению мочеотделения. О необходимости уменьшить скорость инфузии или даже объем вводимой жидкости свидетельствуют усиливающиеся одышка, тахикардия (а иногда и аритмия), хрипы в легких, беспокойство больного.
При повышении температуры тела иногда бывает достаточно уменьшить скорость инфузии. Можно также назначить глюкокортикостеро-иды (преднизолон по 30—60 мг внутривенно 1—2 раза в сутки) на 1—2 дня.
Сердечные, сосудистые препараты при холере назначать не следует.
При тяжелом течении заболевания в мочевой пузырь вводят катетер, иначе трудно судить о количестве выделенной мочи и о восстановлении диуреза. Преобладание объема мочи над объемом испражнений — один из признаков эффективной регидратации и начала реконвалесценции.
Этиотропная терапия. Антибактериальная терапия не играет решающей роли в лечении больных холерой, но антибиотики повышают эффективность патогенетической терапии, сокращают продолжительность диареи и вибрионовыделения. Антибактериальные препараты назначают при легком течении холеры и отсутствии рвоты с первого дня болезни, а при тяжелом — после исчезновения рвоты и стихания диарейного синдрома.
ВОЗ (1992 г.) для лечения больных холерой предлагает следующие антибактериальные препараты и схемы их применения (табл. 29).
Таблица 29. Антибактериальные препараты, применяемые при лечении холеры (ВОЗ, 1992)
|
Препарат |
Дети |
Взрослые |
|
Доксициклин, однократно |
Не назначают |
300 мг** |
|
Тетрациклин, 4 раза в сутки в течение 3 сут |
12,5 мг/кг |
500 мг |
|
Триметоприм-сульфаметоксазол 2 раза в сутки в течение 3 сут |
Триметоприм* 5 мг/кг Сульфаметоксазол 25 мг/кг*** |
Триметоприм 160 мг Сульфаметоксазол 800 мг |
|
Фуразолидон 4 раза в сутки в течение 3 сут |
1,25 мг/кг |
100 мг**" |
|
Примечание: * В тех случаях, когда указанных препаратов нет или когда Vibrio cho-lerae 01 резистентен к ним, можно принимать эритромицин или хлорам-феникол. ** Доксициклин является предпочтительным антибиотиком для взрослых (за исключением беременных женщин), потому что требуется лишь одна доза. *** Триметоприм-сульфаметоксазол является предпочтительным антибактериальным препаратом для детей. Тетрациклин столь же эффективен, однако в некоторых странах его нет в фармацевтических формах, применяемых в педиатрии. **** Фуразолидон является предпочтительным антибактериальным препара-[ том для беременных женщин. | ||
Но чувствительность холерного вибриона к антибактериальным препаратам различна в разных регионах. Так, во время последних вспышек холеры на юге Украины (1994 и 1995 гг.) наиболее эффективными оказались эритромицин и производные фторхинолона —■ нор-флоксацин, заноцин и др. Исходя из этого, Министерство здравоохранения Украины рекомендует (1995):
при легком течении холеры назначать тетрациклин (по 0,5 г 4 раза в сутки) или доксициклин (200 мг 1 раз в сутки) в течение 5 дней;
при тяжелом и среднетяжелом течении предпочтение отдавать эритромицину (по 0,5 г 4 раза в сутки), курс лечения — 5 дней. Можно также назначать норфлоксацин по 400 мг 2 раза в сутки в течение 5 дней.
По схеме лечения холеры с легким течением проводят санацию виб-риононосителей. Следует отметить, что в этом вопросе мнения наших специалистов и экспертов ВОЗ не совпадают: последние считают, что санация вибриононосителей нецелесообразна, так как организм сам быстро очищается от вибриона, но зато нужно обеспечить наблюдение за вибриононосителями до полной их естественной санации.
При неэффективности антибактериальной терапии рекомендуют проводить лечение биоспорином (по 2 дозы в течение 5 дней).
Схемы лечения больных могут ежегодно меняться с учетом чувствительности выделенных в отдельных регионах штаммов. Поэтому следует все выделенные штаммы проверять на чувствительность к антибиотикам. Но помнить необходимо также и о том, что результаты in vivo и in vitro могут не совпадать. На выбор антибиотика существенное влияние может оказать также характер имеющихся сопутствующих заболеваний (тем более микст-инфекции).
Больные холерой не нуждаются в специальной диете. После прекращения рвоты и нормализации стула они могут принимать обычную пищу (общий стол). Для восполнения запасов калия рекомендуется включать в рацион на ближайшее время продукты, богатые калием, — курагу, бананы, апельсины и др.
Порядок выписки из стационара. Основанием для выписки рекон-валесцентов являются исчезновение диарейного синдрома, нормализация биохимических показателей и отрицательные результаты бактериологических исследований испражнений и желчи (бактериологические исследования фекалий производят через 24—36 ч после окончания лечения антибиотиками 3 дня подряд). В это же время однократно делают посев желчи (порции В и С). У лиц, относящихся к декретированной группе населения (работники пищевой промышенно-сти и торговли продовольственными товарами, общественного питания, головных сооружений водопроводов и других коммунальных объектов, детских и лечебно-профилактических учреждений), а также у больных с хроническими заболеваниями печени и желчевыводя-щих путей, дисбактериозом делают 5 контрольных посевов испражнений и однократно — желчи.
Реконвалесценты подлежат диспансерному наблюдению в течение 1 года. В процессе диспансерного наблюдения производят бактериологические исследования: в течение 1-го месяца после выписки — 1 раз в 10 дней кала и однократно желчи, в дальнейшем — 1 раз в месяц кала в течение года. Материал для посева берут после приема слабительного (30 г магния сульфата).
С целью профилактики длительного вибриононосительства проводят лечение воспалительных процессов в желчевыводящих путях.
При выявлении вибриононосительства у реконвалесцентов их госпитализируют для лечения с последующим обследованием. При повторном высеве возбудителя их рассматривают как хронических вибри-ононосителей. В этих случаях работники декретированных групп должны менять профессию.
Профилактика, Общая профилактика включает мероприятия, направленные на предупреждение заноса холеры в страну из неблагополучных регионов, осуществление эпидемиологического надзора и улучшение санитарно-коммунального состояния населенных мест. Особое внимание уделяют лицам, прибывшим из стран, неблагополучных по холере, за ними осуществляют медицинское наблюдение в течение 5 дней со дня приезда, производится однократное бактериологическое исследование фекалий. При первых симптомах кишечного заболевания эти лица подлежат госпитализации.
Важнейшим способом профилактики холеры является санитар-но-просветительная работа. Проводят комплекс санитарно-гигиенических мероприятий по улучшению санитарного состояния населенных пунктов, особенно системы водоснабжения, учреждений общественного питания, объектов торговли, осуществляют систематический бактериологический контроль за лицами, работающими в детских и лечебных учреждениях, в сфере общественного питания, а также коммунального хозяйства (бани, парикмахерские и др.).
В случаях угрозы возникновения холеры на определенной территории осуществляют немедленную госпитализацию всех больных с острыми кишечными инфекциями с обязательным соответствующим бактериологическим исследованием.
В очаге холеры после госпитализации больных и вибриононосите-лей проводят заключительную дезинфекцию. Контактных изолируют на срок 5 дней для наблюдения и бактериологического обследования.
Для специфической профилактики могут быть использованы различные типы вакцин для парентерального применения, холероген-анаток-син и энтеральная химическая вакцина.
Холерную вакцину вводят подкожно, внутримышечно и даже внут-рикожно (способ введения и разовая доза зависят от особенностей вакцины, возраста пациента) двукратно с интервалом 7—10 дней. Холер оген-анатоксин вводят подкожно однократно. Так как продолжительность поствакцинального иммунитета не более 6—8 мес, поддерживающую дозу приходится при необходимости вводить каждые 6 мес. Многие страны требуют, чтобы люди, приезжающие из стран, неблагополучных по холере, имели международный сертификат о прививке против нее, срок действия этого сертификата — 6 мес.
Химическая бивалентная энтеральная вакцина состоит из анатоксина и соматических антигенов серотипов Инаба и Огава. Она тоже обеспечивает лишь кратковременный иммунитет.
Вакцинация не дает полной гарантии защиты (кратковременный иммунитет на срок 3—6 мес развивается у 50—90 % привитых), к тому же она не предотвращает формирования носительства. Поэтому применяют ее лишь в очагах холеры, а также при выезде в неблагополучные регионы.
Для экстренной профилактики лицам, тесно общавшимся с больным холерой, назначают тетрациклин (300 ООО ЕД 3 раза в сутки) или доксициклин (0,2 г 1 раз в сутки) в течение 4 дней. Массовая химио-профилактика себя не оправдала из-за увеличения резистентности вибрионов к антибиотикам, роста числа носителей.
ВОЗ (1992) очень четко формулирует три основных правила предупреждения холеры:
подвергать пищу термической обработке;
кипятить воду;
мыть руки.
Вирусные гепатиты
(общая характеристика)
Вирусные гепатиты — группа антропонозных вирусных заболеваний, объединенных преимущественной гепато-тропностью возбудителей и ведущими клиническими проявлениями — гепатоспленомегалией, желтухой, интоксикацией (лат. — hepatites vira/is, англ. — viral hepatitis).
В настоящеее время известно уже 7 различных вирусов — возбудителей вирусных гепатитов (ВГ).
Вирус гепатита А — hepatitis A virus (HAV) — вызывает вирусный гепатит А (ВГА).
Вирус гепатита В — hepatitis В virus (HBV) — вызывает вирусный гепатит В (ВГВ).
Вирус гепатита С — hepatitis С virus (HCV) — вызывает вирусный гепатит С (ВГС).
Вирус гепатита D — hepatitis D virus (HDV) — вызывает вирусный гепатит D (ВГО).
Вирус гепатита Е — hepatitis Е virus (HEV) — вызывает вирусный гепатит Е (ВГЕ).
Вирус гепатита F — hepatitis F virus (HFV) — вызывает вирусный гепатит F (BrF).
Вирус гепатита G — hepatitis G virus (HGV) — вызывает вирусный гепатит G (ВГС).
Широко обсуждается вопрос о роли вируса пекинских уток в патологии человека.
Краткие исторические сведения. Описания инфекционной желтухи известны еще со времен Гиппократа, позже — Авиценны, однако лишь в 1888 г. С.П.Боткин высказал предположение о ее инфекционной природе, назвав ее «катаральной желтухой» (с 1898 г. — «болезнь Боткина»). Увеличение числа больных желтухами закономерно наблюдалось при ухудшении социально-бытовых условий, во время войн: известны большие эпидемии ее в войсках Наполеона, во время гражданской войны в Северной Америке. Во время первой мировой войны отмечалась пандемия желтухи, охватившая все страны Центральной, Восточной Европы и США. Во время второй мировой войны наблюдался резкий подъем заболеваемости желтухой в некоторых странах Европы, в Северной Америке, на советско-германском фронте. Серия исследований на добровольцах, проведенных в это время, позволила получить достоверные доказательства вирусной природы желтухи и уточнить механизм ее передачи — фекально-оральный.
Однако с распространением прививочного дела стало ясно, что есть и другие виды желтух, более тяжело протекающих, с другим механизмом передачи. Настоящие эпидемии возникали в войсках после вакцинаций, переливаний крови, инъекций.
В 1962 г. американский генетик B.Blumberg в крови австралийских аборигенов обнаружил какое-то вещество, которое он назвал «австралийский антиген». Позже была доказана связь этого антигена с ВГ, возникающим после инъекций и гемотрансфузий. А в 1970 г. D.Dane из сыворотки крови и печени больных желтухой удалось выделить вирус, получивший название «частица Дейна». Как выяснилось в ходе последующих исследований, «австралийский антиген» был не самостоятельным возбудителем сывороточного гепатита, а фрагментом вируса — частицы Дейна.
В 1971 г. S.Feinstone из фекалий больных желтухой выделил вирус, отличавшийся по своим свойствам от частицы Дейна и вызывавший заболевание, передававшееся фекально-оральным путем (инфекционный гепатит).
В 1973 г. ВОЗ приняла решение о необходимости раздельной регистрации сывороточного и инфекционного гепатита.
С этого времени термин «болезнь Боткина» употреблять перестали, и заболевания стали обозначать ВГВ и ВГА соответственно.
В последующие годы, по мере изучения клиники желтух, свойств вирусов, стало ясно, что должны существовать еще и другие возбудители желтух. Но так как эти возбудители еще не были расшифрованы, такие желтухи неуточненной этиологии в 1975 г. были объединены под общим названием «ни А, ни В гепатиты» — (ГНАНВ). Позже эта группа была частично расшифрована: в конце 80-х годов от больных ГНАНВ с коротким инкубационным периодом был выделен HEV, а от больных с длительной инкубацией — HCV. Еще раньше (1977) был обнаружен уникальный дефектный HDV, возбудитель ВГО (M.Rizzetto). Считается, тем не менее, что этиология ВГ еще не расшифрована до конца. Вероятно, и новые вирусы F и G, обнаруженные в последнее десятилетие у больных желтухой, не исчерпывают всего множества претендентов на место в группе гепатотропных вирусов — возбудителей ВГ. Работы по дальнейшей расшифровке этиологии ВГ продолжаются.
Исследования показали, что все известные возбудители ВГ существенно различаются между собой по своим свойствам (табл. 30).
В данную таблицу не включены сведения о BTF и ВГС, поскольку данные о них пока недостаточно полные, иногда противоречивые. В соответствующих разделах, посвященных особенностям каждого ВГ, будут приведены современные представления о BTF и ВГС
Существует ряд признаков, которые позволяют объединить эти забо-

 левания
в единую группу, несмотря на существенные
различия между ними:
левания
в единую группу, несмотря на существенные
различия между ними:
1. Все ВГ — антропонозы.
Существует два основных пути заражения — парентеральный и фекально-оральный.
Все возбудители — вирусы, достаточно устойчивые в окружающей среде.
Основным (а иногда и единственным) органом-мишенью для всех вирусов является печень, то есть это гепатотропные вирусы.
В основе поражения печени и развития болезни лежит цитолиз гепатоцитов, хотя механизм их повреждения различен.
Для типичных случаев характерна цикличность течения болезни. Различают такие периоды болезни: инкубационный, преджелтушный, желтушный (в котором выделяют период нарастания желтухи, период разгара, угасания желтухи), реконвалесценции, остаточных явлений.
Ведущие клинические симптомы сходны, как и патогенез большинства из них.
Однотипны особенности изменения многих биохимических показателей, их динамика, диагностическая и прогностическая оценка.
Закономерно в большинстве случаев вовлечение в патологический процесс в различной степени других органов и систем (преимущественно дигестивной).
10. Сходны основные принципы лечения.
11. После перенесенного заболевания возникает стойкий типоспе- цифический иммунитет, перекрестный иммунитет отсутствует.
Все вышеизложенное послужило основанием для того, чтобы сведения о всех ВГ излагать вместе, несмотря на некоторые эпидемиологические и патогенетические различия между ними. Это позволит врачу четче разобраться в этих различиях, более грамотно обосновывать выбор лечебной тактики на различных этапах ведения больных.
Поражение печени могут вызывать и другие вирусы (вирус Эпштейна—Барр, цитомегаловирусы, аденовирусы, герпес-вирусы и др.), однако при этом печень — обычно лишь один из органов, который вовлекается в патологический процесс наряду с другими системами и органами (или даже в меньшей степени). Отсюда существенные различия в патогенезе, характере поражений и клинических проявлений, лабораторных данных и многих других показателей, что позволяет эти заболевания рассматривать как отдельные самостоятельные нозологические формы.
Общность многих патогенетических механизмов, клинических проявлений, подходов к обследованию и лечению больных дало нам основание излагать материал, касающийся ВГ, не по традиционной схеме.
Актуальность. ВГ пока остаются одной из актуальнейших проблем здравоохранения всех стран. Основные причины этого следующие:
— широкое распространение ВГ на земном шаре. Занимая, по официальным данным, 2-е место по числу пораженных после гриппа, ВГ значительно опережают его по числу тяжелых форм, экономическим затратам, неблагоприятным исходам. А если учесть то, что регистрируются далеко не все случаи ВГ (безжелтушные и стертые формы, как правило, не диагностируются), то вряд ли ВГ уступают гриппу и другим ОРЗ и по распространенности;
— ВГВ, ВГС, ВГГЗ дают высокий (от 10 до 70%) процент хронизации.
Более 300 ООО населения земного шара переносят ВГВ в хронической форме или в виде носительства. Достоверных сведений о частоте носительства HCV и HDV пока нет. Но при хронических заболеваниях печени маркеры ВГ обнаруживаются у 60—75% больных, что подтверждает связь этой патологии с гепатотропными вирусами;
среди больных ВГВ, ВГО и ВГС наиболее велика частота возникновения первичного рака печени;
большое число носителей вирусов гепатитов на земном шаре создает реальную угрозу распространения инфекции. Выявление инфицированных (больных и вирусоносителей) часто затруднено из-за способности многих вирусов к мутациям;
тяжело протекает ВГ у беременных, при ВГЕ у них летальность достигает 20—40 %;
в последние годы все чаще встречаются микст-гепатиты, что неблагоприятно влияет на течение и исходы заболеваний;
значительный рост заболеваемости ВГ с парентеральным и половым (ВГВ и ВГС) механизмом передачи обусловлен резким ростом наркомании, проституции в последние годы;
увеличился риск инфицирования больных, которым неоднократно переливают кровь и ее препараты, а также пациентов отделений гемодиализа, реципиентов трансплантатов органов. Степень инфицированное™ пациентов может достигать 60—90 %;
отсутствуют надежные этиотропные средства для лечения больных В Г;
не разработаны универсальные методы специфической профилактики всех ВГ, а внедрение в практику специфической профилактики ВГВ и ВГА только начинается во многих странах;
отсутствие перекрестного иммунитета позволяет человеку неоднократно в течение жизни болеть ВГ различной этиологии, что не только способствует формированию хронических заболеваний печени, но и приводит к возникновению других хронических заболеваний (холецистит, панкреатит, гастрит и т.д.);
доказана связь HBV и HCV с ВИЧ: HBV активирует репликацию ВИЧ.
В Г — одна из важнейших проблем не только инфектологии, но и гастроэнтерологии, аллергологии, онкологии, трансплантологии.
