
Zakpita travma jivota
.pdf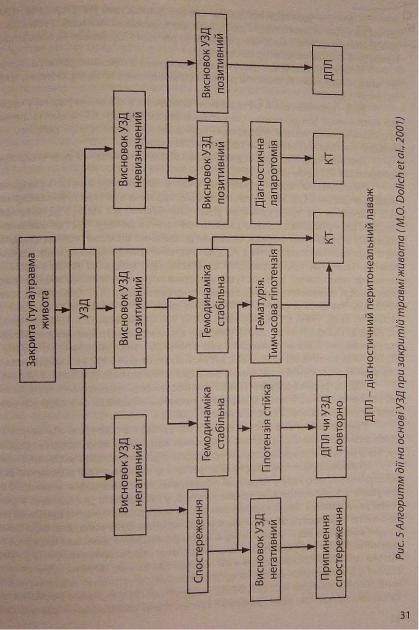
У 80-85% удається провести топічну діагностику (W. Ertel et Щ 1997) Дослідженнями авторів доведено, що травмованим навіть із стабільноіо
гемодинамікою, але з високим ризиком за даними УЗД (більше 3), обов'язково необхідне оперативне втручання.
Особливо цінне ультразвукове дослідження в режимі доплерангіогра-
фії, ЩО дає МОЖЛИВІСТЬ ВИЯВИТИ ДІЛЯНКИ пошкодження (розрив, ОКЛЮЗІЯ, тром-
бування) судин.
УЗД — скринінговий метод в основному для виявлення рідини у черевній порожнині. Він дозволяє селективно застосовувати КТ та діагностичний перитонеальний лаваж (лапароцентез) з метою діагностики розриву від. повідно паренхіматозного чи порожнистого органів.
Діагностованийгідроперитонеум>500мл-показання для екстренної лапаротомії [P.J Bode et al., 1999].
Недоліки методики: необхідна участь лікаря спеціаліста із ультразвукової діагностики [J.E. Lim-Dunham et al., 2000], хоча в деяких клініках Германії' [G.S. Rozycki et al., 1993] та Китаю [Hsin-Chih-Shin et al., 1999] УЗД проводять хірурги, що пройшли недовготривале навчання з методу УЗД і це має велику перевагу в ургентних умовах, оскільки дозволило відмовитися від цілодобового чергування спеціалістів з УЗД; затруднене трактування при дослідженні повних пацієнтів, при підшкірній емфіземі, при роздутих газом петлях кишечника; неможливо діагностувати розрив порожнистого органа; обмежені можливості виявлення заочеревинного крововиливу [А.С. Ермолов и соавт., 1999; А.А. Чумаков и соавт., 1999; W. Ertel et al., 1997; B.J. Bode et al., 1999; J.P. McGahan et al., 1999; B.D. Coley et al., 2000; K.F. Udobi et al., 2001; M.A. Brown et al., 2001; M.O. Dolich, et al., 2001 L y зв'язку з чим може затриматися оперативне втручання, яке інколи проводять уже з появою ознак перитоніту [PJ. Bode et al., 1999; P.R. Kemmeteretal., 2001; J.P. McGahant etal., 1999]; не завжди виявляють рідину в черевній порожнині, зокрема гемоперитонеум більше 500 мл.
УЗД затруднено в деякій мірі при обстеженні травмованої вагітної жінки, оскільки при вагітності в черевній порожнині завжди виявляється невелика кількість рідини [Н. Goodwin etal., 2001].
Рентгенологічне обстеження. У потерпілих з підозрою або явною абдомінальною травмою, з метою з'ясування характеру пошкодження внурішніх органів чи анатомічних структур доцільне рентгенологічне обстеження.
Оглядова рентгенографія. Діагностичне значення має виявлення вільної рідини та / або газу у черевній порожнині. Рентгенографію необхідно виконувати у тому положенні травмованого, у якому його доставлено в рентгенівський кабінет. Якщо хворий лежить на боці, то обстеження доцільно розпочинати з латерографії. При цьому рідина може бути виявлена в боковому каналі живота, а газ - у найбільш високо розміщених ділянках черевної порожнини. Потім хворого повертають на спину і проводять рентгенографію в прямій проекції. Такий методичний прийом дає більше можливостей виявити рідину в боковому каналі до того, поки вона розтечеться по черевній порожнині [В.М. Черемисин и соавт., 2003]. На рентгенограмах рідина розпізнається смужкою (шириною один-декілька сантиметрів) затемнення з рівним лате-
32
ральним контуром (на фоні світлої ділянки передочеревинної клітковини) і поліцикпічним медіальним (за рахунок роздутої газом товстої кишки). Якщо на першій прямій рентгенограмі інформація сумнівна, травмованому придають позицію "на боку", щоб в цей боковий канал перемістилася рідина, після чого затемнення стане більш чітким. При наявності гемоперитонеуму на фоні затемнення в нижніх відділах живота центрально розміщуються петлі тонкої кишки - «симптом плаваючих петель кишечника». Цю рентгенологічну діагностичну ознаку раніше, до впровадження УЗД, вважали [Г.А. Баиров и соавт., 1982] досить інформативною.
При оглядовій рентгенографії грудної клітки і черевної порожнини можна виявити перелом нижніх ребер (можлива травма печінки, селезінки, нирок; гемо-, і/або пневмоторакс), травматичну діафрагмальну грижу, зміщення газового міхура шлунка, високе розміщення купола діафрагми з обмеженою екскурсією, пневмоперитонеум (виявляється у 25-43% з пошкодженнями шлунково-кишкового тракту), гідроперитонеум, ретропневмоперитонеум (газ навколо нирки, частіше правої - патогномонічна ознака розриву ретроперитонеального відділу ДПК). При травмі ПЗ тінь та контури поперекового м'яза відсутня або не чітка. Переломи поперечних відростків поперекових хребців можуть свідчити про травму нирки, селезінки. Перелом кісток таза часто ускладнюється травмуванням як сечового міхура і уретри, так і органів черевної порожнини.
Характерна рентгенологічна картина при пізніх гнійних ускладненнях (піддіафрагмальний абсцес, гнійники в печінці та інше). Діагностична достовірність оглядової рентгенографії при виявленні гідроперитонеуму невисока - чутливість складає 10,1%, специфічність - 32,6% [В.М. Черемисин и соавт., 2003], Крім того, рентгенологічний метод займає багато часу.
Ангіографія - введення в судини рентгеноконтрастної рідини. Ангіографію вважають [Л.С. Зингерман и соавт., 1986] необхідною при найменшій підозрі на пошкодження паренхіматозного органа живота. Автори стверджують, що ангіографія не ускладнює стан хворого і при відповідній організації не подовшує процес діагностики. Та все ж таки методику слід виконувати при стабільній гемодинаміці потерпілого. При тяжкому стані травмованого
вперші години вона протипоказана. На першому етапі ангіографічного дослідження проводять [Л.С. Зингерман и соавт., 1986] оглядову аортографію
вартеріальну, паренхіматозну і венозну фази, що дає можливість вияснити необхідність селективної артеріографії [S.L.A. Sclafani et al., 1995]. Ангіографія застосовується, в основному/у вигляді артеріогепатографи. Вона дає можливість при затіканні контрастної речовини за межі судин розпізнати пошкодження печінки, його локалізацію, ступінь. Ангіографія абсолютно показана при гемобіліїконтрастна речовина із судин попадає у жовчні протоки. При цьому ускладненні після артеріогепатографії виконують, як правило успішно, рентгеноендоваскулярну оклюзію. Метод ендоваскулярного гемостазу емболізацією або балонуванням судин розширює також можливості хірургічного лікування травмованих з тяжкими пошкодженнями паренхіматозних органів чи магістральних судин [Г.Е. Белозеров и соавт., 1999; М.М. Абакумов
33
и соавт., 2001; S.L.A. Sclafani et al., 1995].
Із-за відсутності ангіографіє у більшості лікарень, при абдомінальних пошкодженнях ангіографія практично не використовується.
Комп'ютерна томографія (КТ) живота - це поперечні "зрізи" через кожні 1-2 см ділянки тіла для діагностики абдомінальних пошкоджень
Впроваджена у 80-х роках. Вона дає змогу оцінити стан всіх паренхіматозних органів (печінки, селезінки, нирок, підшлункової залози) і не тільки виявити гемоперитонеум, але і провести топічну діагностику джерела кровотечі з'ясувати характер пошкодження органа. На відміну від УЗД, проведенню КТ не перешкоджають пов'язки на тілі постраждалого, значний підшкірний жировий шар, підшкірна емфізема, гіперпневматоз кишечника [М.А. Brown etaІ 2001].
КТ показана, коли гемодинаміка стабільна (AT не нижче 100 мм рт.ст.), а результати УЗД сумнівні [А.И. Ишмухаметов и соавт., 1992; А.С. Ермолов и соавт., 1999; W. Ertel et al, 1977; J.P. Mc Gahan et Щ1999; B.G. Garber et al., 2000; A.K. Malhotra et al., 2001; K.F. Udobi et al., 2001]. При необхідності КТ повторюють, щоб контролювати накопичення рідини в черевній порожнині та змінив паренхіматозних органах. Потерпілих з нестабільною гемодинамікою транспортують не в хірургічне відділення, а в операційне.
За іншими авторами [Ю.Н. Белокуров и соавт., 1997; А.А. Чумаков и соавт., 1999] при неоднозначних результатах УЗД чи виявленні в черевній порожнині до 250 мл крові доцільніші інвазивні методи дослідження - лапароскопія [А.А. Чумаков и соавт., 1999; Ю.Н. Белокуров и соавт., 1997] або (під час важкого шоку) лапароценгез [J.P. McGahan et al., 1999].
Інформативну цінність (загальну точність) КТ при травмі паренхіматозних органів більшість авторів [А.И. Ишмухаметов и соавт., 1999; KJ. Brasei et al., 1998; J J. Hewett et al., 2001; A.K. Malhotra et al., 2001 ] вважає близько 100%. Висока чутливість і специфічність КТ робить її ідеальним скринінговим тестом. Але в діагностиці травми ПЗ чутливість КТ вкрай низька [P.G. Newman et aL, 1999; Н. Rabl, 1999]. Малоінформативна КТ також в розпізнаванні пошкодження кишечника [R.E. Stafford et al., 1999], але цінність дослідження суттєво зростає при застосуванні спіральної КТ [A.K. Malhotra et al., 2000,2001]. Можливості КТ розширюють рентгеноконтрастні речовини, які вводять довенно чи per os. Це дає змогу візуалізувати як паренхіматозні, так і порожнисті органи [P.O. Udekwu et al., 1996; K.J. Brasei et al., 1998; R.E. Stafford et aL, 1999; J. Uecker etal., 2001].
Одна із суттєвих переваг КТ - це можливість з'ясувати ступінь пошкодження паренхіматозних органів.
УЗД та КТ дають змогу оцінити величину гемоперитонеуму. При відсутності перитоніту, КОЛИ гемоперитонеум величиною не більше 500 МЛ, лікування може і повинно бути консервативним [C.S. Coconour et. al., 2000; K.R Krause et al., 2000]. R.P. Gonzalez etal. [2001*] стверджують, що завдяки КТ навіть коли перитонеальний лаваж позитивний, інколи можна відмовитися від діагностичної лапаротомії, зменшивши таким чином кількість невиправданих операцій. Діагностична достовірність зростає при доповненні лаважу
34
КТ. На вибір між консервативним і хірургічним лікуванням впливає не стільки величина гемоперитонеуму, скільки стабільність гемодинаміки травмованого [R.P. Gonzalez et al., 2001 *].
Метод КТ застосовується обмежено [P.O. Udekwu et al., 1996; W. Ertel et. al., 1997; S.W. Branney et. al., 1997; J. J. Hevett et al., 2001; J. Uecker et al., 2001 ] ізза: а) відсутності дуже дорогої апаратури; б) довготривалості обстеження; в) наявності протипоказань - неможливості транспортування тяжкотравмованого (проводять реанімаційні заходи, порушено дихання, нестабільна гемодинаміка, психомоторне збудження) для комп'ютерної чи магнітно-резонан- сної томографії у спеціальне приміщення; г) дорожнечу КТ.
Потрібно зважувати все ж таки на високу вартість цього дослідження. Так, у США (штат Вірджінія) вартість комп'терної томографії на $ 762 більше, ніж вартість перитонеального лаважу [О. Blow et al., 1998]. А в Південній Алабамі ця різниця сягає м а й ж е $ 1300 [R.P. Gonzalez et al., 2001]: компьютерна томографія коштує $ 1610 (само дослідження - $ 1334, інтерпретація томограм радіологом І $ 276), л а в а ж перитонеальний - $ 302 (проведення хірургічної процедури л і к а р е м -$ 165, використання інструментів - $ 27, лабораторне дослідження J $ 110). Крім того, значно нижча чутливість КТ (74,3%) у порівнянні з п е р и т о н е а л ь н и м л а в а ж е м - 95,9% [О. Blow et al., 1998].
Нарешті, я к щ о велика кількість постраждалих з підозрою на абдомінальні пошкодження, при наявності л и ш е одного комп'ютерного томографа,
то їм усім КТ неможлива .
Магнітно-резонансна томографія (МРТ) - найбільш інформатив-
ний метод. П р и поєднаній закритій травмі живота поліпшує розпізнавання супутнього п о ш к о д ж е н н я хребта, що важливо для лікування у майбутньому. Застосування методу о б м е ж у є складність, тривалість, дорожнеча обстежен-
ня, а також наявність протипоказань (як при КТ).
Лапароцентез. Діагностичний прокол передньої черевної стінки (лапароцентез) має в ж е більш ніж 125-ти літню історію | у 1880 p. Miculicz п е р ш и м п р о к о л о в живіт троакаром хворому з підозрою на перфоративну виразку шлунка. П р и закритій травмі живота лапароцентез, як діагностичну процедуру, в п е р ш е застосував у 1887р. J.Dixon [И.З. Козлов и соавт., 1988]. А л е широкого в п р о в а д ж е н н я метод набув л и ш е з 60-х років, коли H.D. Root et al. [1965] його в п е р ш е описав як діагностичний перитонеальний лаваж для в и я в л е н н я внутрішньочеревного крововиливу. При закритій травмі живота і насьогодні метод залишається основним у клінічній діагностиці. Переваги лапароцентезу: простий і доступний метод об'єк-тивного обстеження у будь якій лікарні; економічно вигідний; для його виконання потрібно лише декілька хвилин; цю хірургічну операцію-процедуру може здійснити навіть ще малодосвідчений лікар; інтерпретація результатів дослідження як правило проста; метод високоінформативний (виявляється навіть невелика кількість рідини). Лапароцентез вважають [Ф.Х. Кутушев и соавт., 1984; М.С. Кравец і співавт., 2000; А.В. К р а в е ц и соавт., 2003; О. Blow et al., 1998; N.F. Hodgson et al., 2000] методом вибору. При поєднаних та множинних, особливо закритих торакоабдомінальних, пошкодженнях діагностичний лапароцентез і пошу-
ковий "нишпорячий катетер" показаний і необхідний у всіх постраждалих навіть при відсутності клінічних симптомів "внутрішньочеревної катастрофи" [Н.Н. Барамия и соавт., 2000; Д.М. Длугоканский, 2000].
Матеріали університету і регіонального центру травми Північної Кароліни США [M.R. Brownstein et pf 2000], які базуються на аналізі анкет-від- повідей 328 респондентів-хірургів, свідчать, що перитонеальний діагностичний лаваж показаний в першу чергу: а) пацієнтам з поєднаними пошкодженнями живота і голови; б) при травмі живота і алкогольній інтоксикації; в) якщо комп'ютерною томографією виявлена рідина в черевній порожнині.
Коли гемодинаміка нестабільна, М.П. Павловський і співавт. [2004], J.A. РгаІІ et al. [1994] у комплексному обстеженні першим проводять лапароцентез, який відносять до способів експрес-діагностики, оскільки результат дослідження відомий зразу ж і дуже високі чутливість (87-100%), специфічність (86-96%) та діагностична точність (90-100%) [N.F. Hodgson et al., 2000; M.R. Brownstein et al., 2000; P. L Henneman , 1990; O. Blow et al., 1998]. Але бувають, все ж таки, хибно негативні і хибно позитивні дослідження [М.П. Павловський і співавт., 2004; R.P. Gonzalez et. al., 2001]. Головна причина хибно позитивних результатів, вважають М.П. Павловський і співавт. [2004], в заочеревинній гематомі, із якої кров поступає в черевну порожнину. У таких травмованих для диференційної діагностики внутрішньочеревної кровотечі і крововиливу в заочеревинний простір з проникненням рідкої частини крові через неушкоджену очеревину в черевну порожнину автори пропонують порівнювати гематокрит рідини із черевної порожнини, отриманої при лапароцентезі і крові із вени. Якщо різниця показників гематокриту суттєва, то у пацієнта заочеревинний крововилив. Лапароцентез абсолютно інформативний лише при позитивному дослідженні. "Суха" пункція не виключає пошкодження заочеревинного відділу ДПК чи товстої кишки, розриву нирки, підкапсульних розривів печінки, селезінки [Н.К. Голобородько, 1983]. Недоліки методики (інвазивність, небезпека ускладнень) не часті - менше 1,0% [R.P. Gonzalez et al.f 2001].
Показання:
а) нечітка клінічна картина пошкодження органів черевної порожни-
ни;
б) виявлення при УЗД у черевній порожнині до 100-150 мл вільної рі-
дини;
в) мікросимптоматика пошкодження живота, в першу чергу у дитини, особливо коли незважаючи на протишокову терапію наростають симптоми шоку (анемізація, тахикардія, лейкоцитоз, зниження діурезу);
г) потерпілий у непритомному стані внаслідок тяжкої супутньої череп- но-мозкової травми і неможливо виключити пошкодження органів черевної порожнини, а лапаротомія небезпечна;
д) тяжка поєднана травма іншої ділянки тіла (таз, грудна клітка, хребет) симулює "гострий живіт";
е) коли характер пошкодження не відповідає тяжкості шоку і всі протишокові засоби неефективні, гемодинаміка не стабільна;
36
є) підозра на травму живота у хворого, який у стані сильного алкогольного сп'яніння.
Відомо, що в стані алкогольного сп'яніння пацієнти неадекватно оцінюють свій стан і саме тому несвоєчасно звертаються за допомогою.У таких травмованих пошкодження внутрішніх органів нерідко є знахідкою.
У потерпілих з тяжкою черепно-мозковою травмою, коли контакт неможливий, лапароцентез є основним методом діагностики пошкодження органів черевної порожнини. Основна роль лапароценезу не стільки для виявлення крововиливу в черевній порожнині, скільки для швидкого підтвердження дефектів порожнистих органів.
Крім того, дані лапароцентезу можна використати як критерій глибини поранення черевної стінки. Так, R.P. Gonzalez etal. [2001] вважають поранення не проникаючим (очеревина ціла), якщо в перитонеальній рідині при лапароцентезі еритроцитів менше 1000/ ммз.
Протипоказання:
а) злукова хвороба черевної порожнини; б) виражений метеоризм; в) великий строк вагітності.
Ні травматичний шок різних ступенів, ні коматозний стан внаслідок черепно-мозкової травми не можуть бути протипоказанням для лапароцентезу.
Лапароцентез бажано проводити в операційній, щоб зразу ж при необхідності розпочати лапаротомію. Але якщо травмований знаходиться в реанімаційному відділенні у дуже тяжкому стані і йому проводяться противотоков! засоби, то лапароцентез можна виконати і в реанімаційному залі.
Техніку лапароцентезу і лаважу черевної порожнини розробляло багато авторів, зокрема В.В. Тищенко [1999], у якого величезний досвід таких досліджень ( більше 700 хворих). На операційному столі (у виключних ситуаціях у перев'язочній або в ліжку) у положенні хворого "на спині" в асептичних умовах проводять загальне знеболення, або місцеву анестезію. У шкіру і клітковину в ділянці пупка та на 2-3 см нижче нього по середній лінії вводять 35-40 мл 0,5% розчину новокаїну. Однозубим гачком чи цапкою захоплюють пупкове кільце і передню черевну стінку підтягують вверх якомога вище, щоб попередити пошкодження органів при введенні троакару. У місці анестезії нижче пупка скальпелем роблять розріз-прокол до 1см шкіри і апоневрозу. У цей отвір під кутом 45°спереду-назад у напрямку грудини повільно обертаючими рухами до відчуття провалювання проводять троакар із стилетом, який відразу ж після проникнення видаляють. Коли із трубки троакара витікає до 10 мл крові, це свідчить про значну внутрішньочеревну кровотечу і терміново розпочинають лапаротомію. Якщо ж із троакару нічого не поступає ("суха" пункція), то через нього в черевну порожнину вводять катетер 4-5 мм діаметром, як правило, поліхлорвінілову трубочку від системи переливання крові одноразового використання довжиною до 40-50 см ("пошуковий" чи "блукаючий" катетер) з боковими (5-7) отворами на кінці. Трубку троакару і катетер у ній спочатку направляють до печінки, потім до селезінки, у фланки, нарешті
37
в малий таз. Коли ж не аспіровано ні крові, ні жовчі, ні шлунково-кишково го вмісту, ні сечі, то через катетер у черевну порожнину при опущеному на 10-15° головному кінці столу з допомогою шприца Жане без поршня вводять самопливом 1-2 л (дітям - 500 мл, а грудним малюкам - 10 мл/кг) ізотонічного розчину натрію хлориду - діагностичний перитонеальний лаваж, який, як доведено, дає позитивний результат вже при наявності ЗО мл крові. Коли об'єм перфузату менше 1000 мл, то не відбувається рівномірного зрошення черевної порожнини. Через 1 хв піднімають на 20-25° головний кінець столу (положення Фовлера). Якщо ж і після цього виливається візуально чистий розчин, то катетер залишають до 6-48 годин для динамічного спостереження ("сигнальний" катетер), через який періодично фракційно вводять у черевну порожнину ізотонічний розчин натрію хлориду, повертаючи хворого з боку на бік при відсутності протипоказань.
Отриману при лапароцентезі рідину досліджують лабораторно на можливі домішки еритроцитів, лейкоцитів, амілази, жовчі, сечі, кишкового вмісту. Наявність у ній великої кількості лімфоцитів свідчить про пошкодження селезінки; крові і жовчі - про травму печінки і жовчних протоків; лише жовчі - про пошкодження жовчних протоків; аміаку «про внутрішньочеревний розрив сечового міхура; харчових домішок або фекалій - про пошкодження шлунково-кишкового тракту. Рожеве забарвлення рідини може свідчить також про значних розмірів заочеревинний крововилив, кров із якого через листок очеревини пропотіває у черевну порожнину.
Абдомінальний перитонеальний лаваж вважають [ВА McLellan et al., 1985; P.L Henneman et al;, 1990; O. Blow et al., 1998; J.R. Richards et al., 1999; R.P. Gonzalez et al., 2001; M.O. Dolich et al., 2001 ] позитивним при наявності хоча б одного із критеріїв:
1) самостійне виділення чи при аспірації 5-10 мл крові і більше по трубці із черевної порожнини;
2)в 1 мм3 аспірованої рідини не менше 100000 еритроцитів (є пропозиції, що цей пороговий критерій доцільно знизити до 10000 еритроцитів);
3)в 1 мм3 рідини 500 лейкоцитів і більше;
4)бактерії, забарвлені по Граму, що свідчить про критичний рівень запалення очеревини;
5)витікання через катетер або при аспірації шприцем шлунково-киш- кового вмісту, жовчі, сечі, ексудату з амілазою (при лабораторних дослідженнях).
Це достовірні ознаки пошкодження органів і абсолютне показання для невідкладної операції.
Для раннього розпізнавання розриву кишечника перитонеальний лаваж має переваги перед УЗД [W. Ertel et al., 1997].
При сумнівних результатах лапароцентезу для визначення кількості крові запропонована [ПК. Бугулов и соавт., 1989] наступна спроба: в черевну порожнину вводять 500-600 мл фізіологічного розчину чи 0,25% розчину новокаїну з антибіотиками і через декілька хвилин рідину забирають. Якщо вона забарвлена кров'ю, її кількість визначають за формулою:
38

де К - кількість крові в черевній порожнині; Нв - гемоглобін геморагічної рідини із черевної порожнини; Нв - гемоглобін циркулюючої крові; Р - кількість рідини, яку вливали в черевну порожнину.
Даний метод автори вважають досить точним.
В.В. Тищенко [1999] об'єм гемоперитонеуму визначає за формулою:
де Vx - об'єм гемоперитонеуму; п- об'єм промивної рідини, л;
а - концентрація еритроцитів у промивній рідині; 4.0 Ч 1012 в 1л 1 середньофізіологічна концентрація еритроцитів у
крові.
Для достовірного визначення величини гемоперитонеуму, як стверджує автор, об'єм перфузату повинен бути не менше 20-50% уведеної в черевну порожнину рідини.
При виявленні гемоперитонеуму, а стан потерпілого вкрай тяжкий, необхідно знати чи продовжується, чи вже зупинилася кровотеча. Для цього за^ стосовують пробу Рувілуа-Грегуара: кров, що взяли з черевної порожнини у пробірку (в шприц) згорнулася - кровотеча продовжується або відновилася, не згорнулася — кровотеча зупинилася.
З метою підвищення інформативності лапароцентезу І.Р. Трутяк [2005] опрацювали експрес-метод визначення навіть незначної кількості жовчі в рідині, аспірованої із черевної порожнини. Для цього розчин Люголя добавляють до аспірованої із черевної порожнини рідини і якщо між рідинами появляється зелене кільце, це свідчить про наявність жовчі.
Необхідно наголосити, що результати лапароцентезу не потрібно пе- реоцінювати-він не завжди інформативний (у 4-9% хибно негативний-"суха пункція") І навіть при значній кількості крові в черевній порожнині інколи її не отримують у катетер. Причини помилок:
а) порушення техніки проведення даного дослідження (катетер звертається в кільце; він знаходиться під черевною стінкою поверх сальника, а не опускається в пологі місця черевної порожнини, де накопичилася кров; катетер із-за різко вираженого злукового процесу неможливо провести в напрямку печінки, селезінки або в таз; трубочка може закупоритися згустками крові);
б) при від'ємному результаті лапароцентезу недооцінені клінічні озна-
ки;
в) можливе двохмоментне пошкодження органа черевної порожни-
ни;
39
г) пошкодження екстрачи мезоперитонеально розміщеного органа; д) початковий (дотравми) стан анемії.
Технічних помилок можна уникнути, якщо проводити ревізію черевної порожнини (піддіафрагмальний простір, латеральні канали, порожнина малого тазу) катетером з алюмінієвим провідником, якому придають дугоподібну форму [А.Г. Гринцов и соавт., 1998], а ще ліпше спеціально виготовленим у 1981 р. професором М.К. Голобородько (інститут загальної та невідкладної хірургії АМН України, Харків) троакаром з керованим металевим спіралеподібним катетером [В.Т. Зайцев и соавт., 1989],
Щоб запобігти хибно негативного результату лапароцентезу, тобто ракової помилки, в останні роки пропагується методика мікролапаротомії: через розріз черевної стінки довжиною 3-4 см у різних напрямках черевної порожнини (до печінки/ селезінки, в таз) на корнцангу вводять тупфер і по його забарвленні приймають відповідне рішення.
Недоліки ("Ахілесова п'ята") лапароцентезу: а) дослідження інвазивне; б) можливі (у 1-5%) ускладнення - існує потенційна небезпека пошкодження судин, кишечника [В .А. Мс Lellan et al., 1985; J.I. Cue et al., 1990]; в) виявляються лише непрямі ознаки пошкодження (кров, патологічні домішки); г) неможливо діагностувати ретроперитонеальні пошкодження (ПЗ, нирок, ДПК, заочеревинних відділів товстої кишки, заочеревинні гематоми) [О. Blow et al., 1998].
Діагностична оцінка лапароцентезу не однозначна. Впровадження в практику лапароцентезу дало змогу знизити кількість діагностичних помилок при травмах живота в 4 рази - із 19,3% до 4,8% [Г.И. Бугулов, 1997]. За даними И.З. Козлова и соавт. [1988] точність лапароцентезу лише 88,5%. Згідно досліджень інших авторів чутливість - 89%, специфічність - 91%, точність - 91 % [А.Б. Молитвословов и соавт., 2002]; відповідно 83%, 92%, 93% [С.М. Тесленко, 2005]; відповідно 97%, 90%, 94,6% [А.С. Ермолов и соавт., 2003]. Високо оцінюють діагностичні можливості " пошукового" катетеру, оскільки вірний діагноз за його допомогою встановлено в 95% травмованих [В.О. Шапринський і співавт., 2005] і навіть у 98% дітей [В.Н. Грона и соавт., 2007].
Лапароскопія. Про закриту травму органів черевної порожнини більше інформації можна отримати при лапароскопії.
Методику лапароскопії винайшов, розробив і запровадив у практику акушер-гінеколог директор Петербурзького клінічного повивального інституту професор Дмитро Оскарович Отт (1855-1929). Вперше свій метод Д.О. Отт застосував у 1899р. Але датою народження лапароскопії прийнято вважати 19. VI. 1901р., коли про неї вперше автор повідомив на засіданні СанктПетербургського акушерсько-гінекологічного товариства. Д.О. Отт свій метод назвав вентроскопією (лат. Venter - живіт і гр. окопєо - огляд, тепер від лапара (живіт) називають метод лапароскопію). Перша публікація "Освещение брюшной полости (ventroscopia) как метод при влагалищном чревосечении" Д.О. Оттом була зроблена в 1901 р. (цит. СП. Глянцев и соавт., 2005).
Освітлення і огляд органів черевної порожнини проводилося через зроблений кольпотомічний отвір.
40
