
Zakpita travma jivota
.pdfДо речі, не всі автори розділяють думку про доцільність турнікету пе- чінково-дванадцятипалої зв'язки, зокрема Ю.Г. Шапкин и соавт. [2003] вважають, що перетиснення цієї зв'язки не дає належного ефекту.
На етапі тимчасового гемостазу з'ясовують характер пошкодження, виявляють джерело кровотечі, частково заміщають крововтрату, в т.ч., якщо не протипоказано, проводять реінфузію крові [К.М. Курбонов и соавт., 2007], приймають рішення про методику операції.
Вибір об'єму оперативного втручання залежить від локалізації, розмірів розриву печінки, величини крововтрати та ступеня тяжкості стану потерпілого [А.Е. Борисов и соавт., 2006].
Надзвичайно складна хірургічна ситуація (дуже утруднений гемостаз, найвища летальність) виникає при пошкодженні печінкових вен поблизу нижньої порожнистої вени та її самої. Це проявляється масивною венозною кровотечею і розпізнається, як правило, лише під час втручання.
Перша дія хірурга - притиснути пальцем або тампоном місце кровотечі. Дещо знижує навальний кровотік тимчасове притиснення цього венозного стовбура до хребта. Накладати затискач дуже небезпечно, щоб не збільшити розрив стінки судини. Оскільки розгледіти місце пошкодження у судині неможливо (кров заливає рану), єдиний вихід - тимчасове виключення печінки із кровообігу. Допустимий термін - не більше 20 хв [А.С. Ермолов и соавт., 2004].
Існує декілька способів. Найбільш простий - це турнікети на гепатодуоденальну зв'язку та нижню порожнисту вену нижче і вище печінки. Остання процедура досить складна і небезпечна, особливо без діафрагмотомії із-за короткого надпечінкового сегмента вени (між. печінкою і діафрагмою, а також між діафрагмою та перикардом). Форсоване виділення "всліпу" сегмента нижньої порожнистої вени вище печінки може привести до вкрай небезпечного ускладнення - розриву задньої стінки вени із смертельною кровотечею [О.Е. Бобров и соавт., 1998]. Про це свідчить анатомічний на трупах експеритмент В.С. Земскова и соавт. [1985]: із 10 спроб підвести турнікет навколо надпечінкового сегменту НПВ у 8 закінчилися розривом її задньої стінки. Але після мобілізації печінки, перерізавши всї її зв'язки, ця маніпуляція, як вважають автори, можлива.
Проксимальний турнікет на нижню порожнисту вену інколи вимушено накладають внутрішньоперикардіально (Рис. 15,16)
201
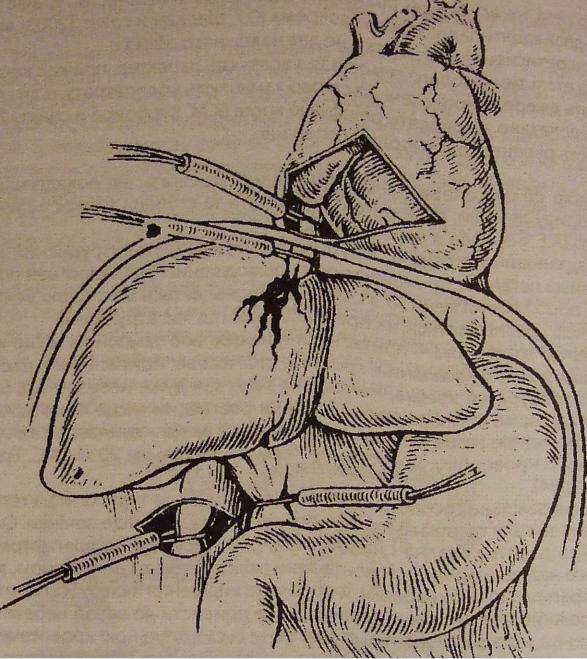
Рис 15. Тимчасове виключення пошкодженої печінки із кровообігу (за
В.Г. Акопяном, 1982): турнікети накладено на н и ж н ю п о р о ж н и с т у вену нижче і в и щ е печінки (трансперикардіально) та на печінково-дванадцятипалу зв'язку.
Щ о б виключити депонування крові у нижній половині тіла, турнікетом перетискують і аорту. Більш прогресивна, але і з н а ч н о складніша методика
в и к л ю ч е н н я печінки - це різні варіанти ш у н т у в а н н я н и ж н ь о ї порожнистої вени. В неї н и ж ч е або вище печінки (через вушко правого передсердя) вводиться товстий кавальний катетер, на я к о м у вена п е р е в ' я з у є т ь с я або блокується роздувним б а л о н о м і завдяки цьому зберігається к а в а л ь н и й кровоток. Виконують трансстеральне атріокавальне ш у н т у в а н н я т а к о ж за допомогою імпровізованої інтубаційноїтрубки [Б.А. Сотниченко и соавт., 2003]. Якщо
202
• на |
мин |
шшш |
катетер без балона, то на ньому вену перев'язують і нижче печінки, проксимальніше місця впадіння ниркових вен (Рис. 16). Після гемостазу катетер видаляють і каватомний отвір чи в передсерді зашивають [R. Reed, 1994].
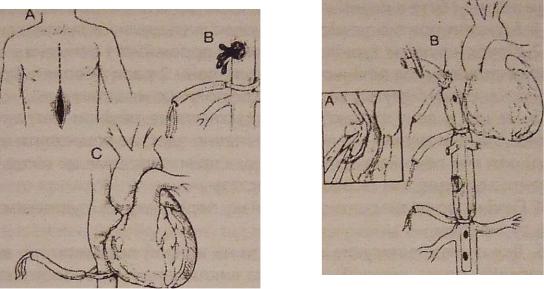
Рис.16 Атріокавальний шунт при пошкодженні запечінкового відділу нижньої порожнистої вени з метою тимчасового гемо-стазу (за D.V. Feliciano, G.S. Rozycki, 2002):
I
А - серединна лапаротомія доповнена серединною стернотомі-єю; турнікети накладено на НПВ проксимальніше вен нирок (В) та інтраперикардіально(С);
II
А - на вушко правого передсердя накладено затискач Сатинсь-кого і кисетний шов; розрізається стінка передсердя; В - через розріз передсердя в НПВ нижче впадіння ниркових вен прове-дена трубка з боковими отворами на обох кінцях; турнікетами перетиснута НПВ вище і нижче дефекту і затягнуто кисетний шов передсердя на трубці, по якій здійснюється кровотік.
В травм-центрах США за останні 25 років трансатріальний шунт застосовується найбільш часто [D.V. Feliciano et al., 2002]. Саме завдяки такій методиці оперування авторам удалося врятувати 6 хворих із 18 з розривом ретропечінкового сегменту нижньої порожнистої вени. При розривах печінки також пропонується [D.B. Pilcher, 1977] використовувати ретропечінковий з внутрішнім просвітом балонний шунт, який у нижню порожнисту вену вводять через сафенофеморальний сегмент на стегні.
При пошкодженні печінкових вен також застосовують двобалонну оклюзію, завдяки якій із 8 травмованих удалося врятувати З [А.Е. Борисов и соавт., 2006].
На відміну від таких пропозицій J.A. Asensio et al. [2000] із 22 хворих лише з IV (у 13) - V (у 9) ступенями розриву печінки і крововтратою в середнь-
203
ому 4600 мл та типовими ускладненнями (геморагічний шок, гіпотермія доз, коагулопатія) атріокавальне шунтування не застосовували. Для к о ? лю за гемостазом у 13 пацієнтів виконана релапаротомія. Із 22 травмован померло З (13,6%). их
У надзвичайно складній, як правило критичній, ситуації дії операційно* бригади повинні бути в певній послідовності [Э.И. Гальперин и соавт., 1987]'
1 . Асистент притискує місце кровотечі пальцями чи тампоном;
2.Хірург накладає турнікет на нижню порожнисту вену вище впадіння вен нирок спочатку під печінкою (навколо вени 2 рази обводять крайку від гумової рукавички і беруть у затискач, але поки що не затягують);
3.На цю ж вену турнікет накладають вище печінки (інтра-перикар- діально), що більш зручно і менше небезпечно (щоб не пошкодити венозний стовбур) ніж між печінкою і діафрагмою, а крім того, саме це місце, що кровить, притиснуто для тимчасового гемостазу.
4.Печінково-дванадцятипалу зв'язку перетискують судинним затискачем або турнікетом.
5.Для оклюзії затягують турнікети на нижній порожнистій вені (спочатку нижній, потім верхній) - печінка виключена із кровообігу внаслідок тотальної судинної Ізоляції.
6.Достовірно з'ясовують характер пошкодження і швидко (потрібно
встигнути за 10-15 хв.) проводять гемостаз:
а) на розірвану стінку порожнистої чи печінкової вени накладають атравматичний шов;
б) при відриві правої чи лівої печінкової вени від порожнистої вени отвір у ній зашивають, а частку печінки, від якої кров не відтікає, вимушено видаляють методом''резекції-обробки".
Пошкодженнятрубчастих структур печінково-дванадцятипалоїзв'язки
супроводжується масивною кровотечею та/або значним жовчевиділенням.
Крім того, існує небезпека повітряної емболії (при вдиху внаслідок негативного внутрішньогрудного тиску і аналогічного тиску в порожнистій і печінкових венах через рану в них повітря може проникнути в праві відді- ли серця і в капіляри легень). З метою профілактики повітряної емболії при підозрі на пошкодження порожнистої вени чи магістральних вен печінки доцільно:
а) оперувати в положенні хворого за Тренделенбургом; б) в наркозній системі постійно підтримувати позитивний тисо-
ві при розділенні паренхіми печінки обережно препарувати вени, які
можна перерізати лише після перев'язки.
Для тимчасової зупинки кровотечі із печінки перетискують печінко- во-дванадцятипалу зв'язку. Це стандартна процедура [Th. Berney et а!., 2000]. Перед накладанням турнікету в неї вводять 30-40 мл 0,5% розчину новокаїну. Цілість травмованої ворітної вени чи печінкової артерії слід прагнути відновити судинним швом або замістити дефект аутовеною. Якщо неможливо відновити кровоплин по цим магістральним судинам, то печінковий кінець ворітної вени перев'язують, а нижній вшивають у нижню порожнисту вену
204
кінець у бік (портокавальний анастомоз). При такому пошкодженні власної печінкової артерії допустима, як виняток, » перев'язка, але слід пам'ятати, що летальність від лігатури цієї артерії сягає 75% Р.И. Гальперин и соавт., 1987]. Одночасна ж перев'язка ворітної вени і печінкової артерії несумісна з життям.
При неможливості відновити кровоплин печінкової артерії судинним швом чи пластикою аутовеною, можна скористатися запропонованою Р.И. Гальперин и соавт., 1987] методикою артеріалізації ворітної вени. Для цього потрібно бужувати пупкову вену і через неї у ворітну вену проводять катетер, другий кінець якого вводять у променеву артерію передпліччя. Такий шунт забезпечує печінку артеріальною кров'ю в об'ємі 100 мл/хв, що протягом декількох днів дає змогу адаптуватися органу до ішемічного пошкодження.
Відомо, що в період аноксії відразу ж після виключення печінки із артеріального кровообігу неминуче страждають і пошкоджуються гепатоцити. Значно знижується рівень глікогену і різко зростає кількість лактату і фосфату. Із збільшенням терміну ішемії підвищується рівень ферментів у сироватці. Але до сих пір дискутується питання відносно безпечного терміну знекровлення органа.
В дослідах на тваринах (турнікет усіх структур lig. hepatoduodenale) доведено, що безпечний термін ішемії печінки 10-15 хв [С.А. Боровков, 1968], 20 хв [М.К. Кобзей, 1997], протягом яких у гепатоцитах ще не виникає значних морфологічних змін, але після виключення органа із кровообігу на ЗО хв і більше настає груба деструкція його паренхіми. В окремих роботах [E.F. Farkouh et al, 1971] стверджувалося, що в нормотермічних умовах безпечний період ішемії печінки 40 хв і навіть 60 хв [С Huguet et al., 1978]. Після 70 хв ішемії печінки гине 40% експериментальних тварин, а після 80 хв - усі тварини. Автори зробили висновок - міф про високу чутливість печінки до ішемії потрібно переглянути.
В клінічних умовах деякі автори [И.М. Мороз и соавт., 1988] печінководванадцятипалу зв'язку без ускладнень перетискують до 25 хв.
Виключати печінку із кровообігу при нормальній температурі тіла в ситуації крайньої необхідності допустимо два рази по 10 хв. з інтервалом не менше 5 хв [Г.И. Веронский, 1970].
Якщо портальний блок продовжується 15 хв, то появляються дрібні крововиливи в брижі, під серозною оболонкою шлунка та кишечника, виникає набряк стінки кишки, появляється кров'янистий ексудат у черевній порожнині. Виникає десквамація ворсинок тонкої кишки і вони оголюються. Після 15-хвилинної оклюзії ворітної вени і печінкової артерії розлади гемодинаміки і структурні порушення в печінці і слизовій оболонці кишечника зворотні [А.С. Ермолов и соавт., 2003]. Разом з цим, автори наголошують, що з раптовим відновленням кровотоку різко зростає тиск у судинах печінки на зразок гідравлічного удару. Зважаючи на такий механізм, доречна порада авторів - відновлення кровотоку необхідно здійснювати дискретно, тобто переривисто, поступово, а не відразу, щоб судини і паренхіма печінки встигли адаптуватися до відновленого потоку крові.
205
Важливою задачею залишається розробка методів профілак-тики і кування гострої печінкової недостатності.
Вона часто виникає внаслідок ішемічних розладів паренхіми печінки, наприклад, при кровотечі. Найбільш ефективно захищає гепатоцити від гіпоксії низька температура. Ефект штучної гіпотермії базується на тому що при зниженні температури тіла з 37° до 27°С зменшується обмін речовині споживання кисню в організмі на 50-55%. При помірній гіпотермії метаболізм у печінці знижується на 30% [С. Huguet et al., 1978].
Для зменшення застою венозної крові в портальній системі і зниження порогу чутливості паренхіми печінки до ішемії і гіпоксії обезкровлюваннями, запропоновано [СЕ. Huggins et al., 1957] оперувати в умовах місцевої гіпотермії (у черевну порожнину вливають охолоджений до +1°С фізіологічний розчин). У такий спосіб температуру тіла знижують до 29°-30°-32°С терміном 10-15 хв, завдяки чому у знекровленій печінці протягом 40-45 хв не виникає суттєвих морфологічних і функціональних змін [И.Н. Ищенко, 1966].
При травматичних резекціях печінки, у ослаблених хворих та при накладенні турнікету на печінково-дванадцятипалу зв'язку більше ніж на 15 хв, найбільш доцільна помірна гіпотермія печінки [Г.И. Веронский, 1970; 1983]. ЇЇ проводять за такою методикою. Фізіологічний розчин наливають у банки і стерилізують у автоклаві. Потім банки охолоджують у холодильнику. Льод подрібнюють, перекладають у стерильні гумові рукавички, які герметично зав'язують і розміщують між петлями тонкої кишки. Кров поступає в печінку і рівномірно її охолоджує.
Повідомляється [C.Huguet et al., 1978], що при помірній гіпотермії метаболізм у печінці знижується на 30%. Важливою задачею залишається розробка методів профілактики і лікування гострої печінкової недостатності.
Вона часто виникає внаслідок ішемічних розладів паренхіми печінки, наприклад, при кровотечі. Найбільш ефективно захищає гепатоцити від гіпоксії низька температура. Ефект штучної гіпотермії базується на тому, що при зниженні температури тіла з 37° до 27°С зменшується обмін речовин і споживання кисню в організмі на 50-55%.
В експерименті на собаках доведено, що завдяки застосуванню розробленого [Н.В. Коростовцева, 1971,1976] медикаментозного лікувальнопрофілактичного протишокового комплексу (антигіста-мінні, нейроплегічні, холінолітичні засоби) у поєднанні з загальною гіпотермією до 26-28°С при виключенні печінки із кровообігу на 1 годину 45 хв серйозних ускладнень не
виникає.
При тривалому виключенні печінки із кровообігу для масивної резекції органа також обов'язково необхідна місцева гіпотермія і фармакологічна підготовка хворого. Це підтверджують клінічні спостереження: якщо великі резекції печінки виконуються із застосуванням помірної гіпотермій післяопераційний період протікає легше, менше виражена печінкова недостатність, більш рано відновлюється функція внутрішніх органів. При ішемії печінки значно порушується структура гепатоцитів і навіть виникає їх некроз.
Експериментальні дослідження [Г.И. Веронский, 1970; 1983] дали під-
206
ставу аргументовано вважати - безпечний термін передавлення печінководванадцятипалої зв'язки, коли морфологічні зміни в гепатоцитах ще мінімальні, при нормотермії - 10-15 хв, в умовах помірної (28>31 °С) гіпотермії'
-20 хв.
Уметодики здавлення печінково-дванадцятипалої зв'язки (ПДЗ) вже велика історія. Але до сих пір вона застосовується рідше, ніж потрібно.
Вперше спосіб тимчасової зупинки кровотечі із рани печінки здавленням ПДЗ з усіма її елементами запропоновано у 1888 р. німецьким хірургом
Лангенбухом, але із 1908 р. набуло поширення як прийом J.Pringle [1908]. Дослідженнями в експерименті на собаках з'ясовно [В.А. Журавлев,
1986], що через 15-20 хв після здавлення ПДЗ наступає різкий застій крові у венах кишечника, шлунка; селезінка збільшується у 5-Ю разів; портальний тиск підвищується до 900-1100 мм вод. сг (при нормі 80-180 мм вод. ст.); артеріальний тиск через 5 хв знижується на 30-40%; тахікардія сягає 200-250 уд/хв.
Такі різкі порушення центральної і регіонарної гемодинаміки пов'язані з депонуванням значної кількості крові в системі ворітної вени і зменшенням у зв'язку з цим ОЦК. Н.В. Коростовцева [1971; 1976] вважає, що в генезі комплексу порушень, які виникають під час портального блоку, ведучим фактором є не с а м е накопичення крові в черевній порожнині, а виключення із кровообігу великої маси циркулюючої крові, в зв'язку з чим виникає генералізована гіпоксія всіх органів і тканин з розвитком незворотних змін. Після портальної декомпресії відновлення кровообігу в печінці і навіть адекватної корекції та ОЦК, анестезіологам потрібно бути готовими до раптової своєрідної "другої хвилі" гіпотонії. Це зумовлено надходженням у кров після зняття турнікету із печінково-дванадцятипалої зв'язки активних кінінів, які виділилися гепатоцитами у період аноксії. Тому, для попередження гемодинамічних розладів, перед затягуванням турнікету на зв'язці потрібно внутрішньовенно ввести 60.000-80.000 ОД контрікалу і кортикостероїди.
Саме з цих міркувань, якщо 10-15-хвилинного обезкровлювання печінки недостатньо, слід притиснути (пальцем, серветками) місце кровотечі і на 3-5 хв відпустити турнікет для відновлення кровообігу органа. [Е. Delva et al., 1987]. При необхідності турнікет можна знову, причому навіть декілька раз, затягнути, але перед цим повторно в тих же дозах ввести контрікал [Е. Delva et aU 1987].
Оскільки активація калікреінкінінової системи відбувається не лише при гіпоксії, а і при травмі печінки, то інгібітори протеаз потрібно вводити як при її значному пошкодженні чи великому втручанні, так і в післяопераційному періоді.
З метою ліквідації застійних я в и щ у портальній системі запропоновано [C.E. Huggins et al., 1957] створювати тимчасовий портокавальний шунт.
Експериментальними дослідженнями доведено, що спленофеморальний [В.А. Журавлев, 1986], а ще ліпше портоюгулярний [Н.В. Коростовцева, 1971] венозний шунт ефективно розблоковує портальну систему на період турнікету ПДЗ (60 хв і більше). Але у клінічних умовах дана методика не за-
207
стосовується.
Клінічні спостереження свідчать про ДОЦІЛЬНІСТЬ місцевої Гіпотермії при великих втручаннях на печінці - передавлення ПДЗ до ЗО хв при помір- І ній абдомінальній гіпотермії не визиває вираженого стазу у венах портальної системи, а тому і не потрібний обхідний шунт [ВА Журавлев, 1986].
Підвищити резистентність клітин печінки до гіпоксії і зменшити наслідки турнікетної довготривалої (до 2.0-25 хв) ішемії можна також внутрішньо- 1 портальною інфузійною терапією, для чого проводять бужування і вводять катетер у пупкову вену [В А Журавлев, 1986].
Постійний гемостаз
Для постійного надійного гемостазу запропоновано багато способів, методик і матеріалів. Але ні один із них не відповідає всім вимогам, ще немає простого, малотравма-тичного і патогенетично обґрунтованого методу.
При наданні допомоги хворим з пошкодженнями печінки зустрічаються типові помилки [Р.А. Нихинсон и соавт., 1989]:
а) шаблонний підхід до зупинки кровотечі - накладення швів на рану незалежно від її величини і локалізації;
б) не досить уваги хірурги звертають на кровопостачання печінки, ізза чого трапляються випадки асептичного некрозу різного об'єму паренхіми печінки навіть з летальними наслідками;
в) лише у деяких хворих накладають турнікет на печінково-дванадця- типалу зв'язку з метою тимчасового гемостазу;
г) рідко застосовується гепатопексія;
д) недооцінюється пошкодження жовчних проток, а тому і не проводиться профілактика жовчного перитоніту (не дренуються жовчні шляхи).
Хірургічна обробка рани печінки
Краї рани часто розтрощені, відірвані шматочки паренхіми, згустки І крові і, як правило, продовжується кровотеча. У такій ситуації показана хірургічна обробка розриву органа:
а) оптимальне видалення нежиттєздатних тканин паренхіми, інакше вже через декілька годин розвивається інтоксикація продуктами їх розпаду, некробіозу, що може привести до тяжких ускладнень (гепаторенальний синдром та ін.); крім того, видалення нежиттєздатних тканин полегшує доступ фагоцитів до мікроорганізмів і позбавляє їх поживного середовища;
б) ретельний гемохолестаз (окрема перев'язка обшиванням пошкоджених судинно-секреторних елементів);
в) адекватне дренування.
При малих пошкодженнях, щоб виконати надійний гемостаз, запобігти повторній кровотечі, нагноєння секвестрів і утворення жовчної нориці, обережно розводять краї рани, пальцем та тупфером видаляють згустки крові, шматочки паренхіми, максимально але економно висікають нежиттєздатні краї рани. Кровотечу, що продовжується або виникла під час обробки, зупиняють обшиванням судин у рані. Якщо із невеликого, але глибокого розри-
208
ву чи рани масивна кровотеча і джерело не видно, доцільно скористатися розробленою Т.Т. Тунгом ще в 60-ті роки методикою: капсулу печінки розрізають, а паренхіму тупо розділяють пальцями (метод дігітоклазії чи пальцедисекція - „finger fracture technique") протягом 6-7 см; рану розводять і під візуальним контролем прошивають судину, що кровить.
B.C. Земсков и соавт. [1985] з метою гемостазу відмовились від простого зашивання пошкодження печінки і теж розширяли рану. Для цього під печінково-дванадцятипалу зв'язку спочатку підводили турнікет, яким її перетискували на 10-15 хвилин. Кровотеча значно зменшувалася чи навіть зупинялася. Після ревізії та ретельного видалення нежиттєздатних тканин проводили роздільну перев'язку пошкоджених судинно-секреторних елементів. Перев'язували травмовані жовчні протоки (холестаз), для знаходження яких у рані, щоб обійтись без субопераційної холангіографії, запропоновано [М. Balasegaram et al., 1981] пункцією жовчного міхура або через дренаж холедоха вводити метиленовий синій. Тепер цю "пробу з синькою" вважають [В.А. Журавлев, 1986] незамінимою і обов'язковою.
На всю глибину ранового каналу вводили трубку-дренаж і назовні виводили через окремий прокол черевної стінки. Таке дренування, по-перше, давало можливість евакуювати із рани печінки жовч, детрит, залишки гематоми; по-друге, було ефективним способом контролю гемостазу після операції; по-третє, давало можливість уводити препарати безпосередньо в зону операції.
Саме завдяки такій методиці хірургічної обробки рани рецидиви кровотечі і жовчні нориці були в три рази менше, ніж при простому зашиванні розриву печінки.
При більш значних та великих пошкодженнях печінки обробка рани іноді перетворюється у велике втручання - повноцінну хірургічну "обробкурезекцію" органа [B.C. Шапкин и соавт., 1977; И. Фэгэрэшану и соавт, 1976] (Рис. 17,18).
209
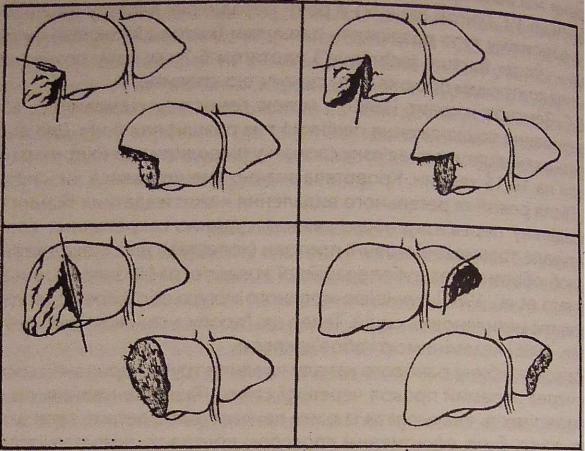
Рис. 17 Обробка рваноїрани печінки (В.Г. Акопян, 1982)
а - вигляд рани; б - е к о н о м н е висічення країв рани; в - зашивання рани окремими кетгутовими швами; г - у рану покладено трубку дренаж і тампоновано великим сальником; д - після хірургічної обробки рана дренована трубкою; е - дренування піддіафрагмального і підпечінкового простору.
З послабленням турнікету печінково-дванадцятипалої зв'язки протягом декількох хвилин (не м е н ш е 10) спостерігають за зміною забарвлення печінки. Потемніння або, навпаки, сірий колір окремої ділянки свідчить про порушення кровопостачання, а тому вона, а також ділянки сумнівної життєздатності, обов'язково повинні бути видалені. Я к щ о в травмованого велика крововтрата, нестабільна гемодинаміка, то т а к е технічно складне і травматичне втручання як велику "резекцію-обробку" необхідно відкласти на 1-3 доби до стабілізації стану або транспортування потерпілого в спеціалізований хірургічний стаціонар.
Кінцеві втручання в рані - в залежності від ситуації. Якщо коритоподібну рану печінки вел иких розмірів зашити неможл иво, то її дренують і тампонують неізольованим сальником.
Виявлену під капсульну гематому потрібно розкрити і спорожнити. Якщо судина ще кровоточить, її обшивають.
210
