
- •Часть 2 под редакцией
- •Иркутск
- •В. А. Кубышкин;
- •Клинические лекции по хирургии
- •Часть 2
- •664003, Г. Иркутск, бульвар Гагарина, 36; тел. (3952) 24–14–36.
- •Оглавление
- •Заболевания щитовидной железы в. А. Белобородов
- •Оценка тяжести тиреотоксикоза
- •Классификация тиреотоксикоза по степени тяжести
- •Классификация по степени увеличения щж
- •Классификация зоба (воз, 1994)
- •Токсический зоб
- •Узловой эутиреоидный зоб
- •Тиреоидиты
- •Клинические проявления тиреотоксикоза и гипотиреоза
- •Литература
- •Заболевания молочной железы а. В. Щербатых
- •Дисгормональные заболевания молочной железы
- •Этиология и патогенез
- •Мастодиния
- •Фиброзная мастопатия
- •Дифференциальный диагноз заболеваний молочной железы
- •Протокол ультразвукового исследования молочных желез
- •Комплексное лечение больных мастопатией
- •Хронический мастит
- •Трещины сосков
- •Как провести самообследование молочной железы?
- •Литература
- •Нагноительные заболевания легких е. Г. Григорьев Острый абсцесс и гангрена легкого
- •Классификация
- •Этиология и патогенез
- •Клиника и диагностика
- •Инструментальная диагностика
- •Дифференциальная диагностика
- •Осложнения
- •Лечение
- •Хирургическое лечение
- •Хронический абсцесс легкого
- •Клиника
- •Инструментальная диагностика
- •Лечение
- •Бронхоэктатическая болезнь
- •Этиология
- •Классификация бронхоэктазий
- •Осложнения
- •Диагностика
- •Инструментальная диагностика
- •Дифференциальный диагноз
- •Лечение
- •Хроническая эмпиема плевры
- •Литература
- •Врожденные и приобретенные пороки сердца ю. В. Желтовский
- •Недостаточность митрального клапана
- •Пороки трехстворчатого клапана
- •Многоклапанные пороки
- •Литература
- •Рубцовые стриктуры пищевода м. Б. Скворцов
- •История вопроса
- •I. По локализации:
- •II. По протяженности:
- •Клиника
- •Диагностика
- •Лечение рсп
- •Хирургическое лечение рубцовых сужений пищевода (рис. 5-10)
- •Иллюстрации р ис. 1. Рентгенограмма пищевода. Длинная стриктура грудного отд. Пищевода.
- •Литература
- •Хронический панкреатит с. П. Чикотеев
- •Диагностика
- •Клиника
- •Ультразвуковая диагностика хронических панкреатитов
- •Ультразвуковые признаки хп
- •Данные компьютерной томографии при хп
- •Эрхпг в диагностике хронического панкреатита
- •Эндоскопическое исследование
- •Непрямые
- •Тесты на выявление стеатореи
- •Литература
- •Хирургическое лечение хронического панкреатита с. П. Чикотеев
- •III. Паллиативные операции:
- •IV. Эндоскопические вмешательства на поджелудочной железе и ее протоках.
- •V. Закрытые хирургические вмешательства, выполняемые под контролем узи и кт.
- •Литература
- •Неспецифический язвенный колит а. А. Реут
- •Эпидемиология
- •Этиология и патогенез
- •Клиника
- •Классификация
- •Диагностика и дифференциальная диагностика
- •Клиническое течение
- •Лечение
- •Прогноз
- •Литература
- •Боль и Острый живот с позиций врача общей практики к. А. Апарцин
- •Неопухолевые заболевания прямой кишки с. М. Кузнецов
- •Особенности обследования проктологических больных
- •Острый и хронический геморрой
- •Н. П. Лужнов
- •Клиника
- •Литература
- •Заболевания вен ю. А. Бельков, а. Г. Макеев Острые тромбозы системы нижней полой вены
- •Варикозная болезнь нижних конечностей Введение
- •Основы анатомии венозной системы нижних конечностей
- •Гемодинамические механизмы хвн при варикозной болезни
- •Классификация хронической венозной недостаточности при варикозной болезни
- •Диагностика Клиническая диагностика
- •Инструментальная диагностика варикозной болезни
- •Лечение
- •Эластическая компрессионная терапия
- •Топические средства
- •Фармакотерапия
- •Склеротерапия
- •Показания к применению различных концентраций склерозирующих веществ
- •Хирургическое лечение варикозной болезни
- •Литература
- •Окклюзионно-стенотические заболевания терминального отдела брюшной аорты и магистральных артерий нижних конечностей (ю. А. Бельков, а. Г. Макеев, с. А. Кыштымов)
- •Анатомия брюшного отдела аорты и магистральных артерий нижних конечностей
- •Отдаленные результаты
- •Международная статистическая классификация болезней и проблем, связанных со здоровьем (десятый пересмотр)
- •Болезни системы кровообращения
- •Литература
- •Сведения об авторах
- •Чикотеев Сергей Павлович – Заслуженный деятель науки рф, профессор кафедры госпитальной хирургии Иркутского государственного медицинского университета.
Н. П. Лужнов
Острый и хронический парапроктит
Парапроктит – это воспаление околопрямокишечной клетчатки, протекающее в две стадии – острую и хроническую. После самопроизвольного или простого хирургического вскрытия гнойника при остром парапроктите без устранения его внутреннего отверстия у 50–100 % больных в последующем формируются свищи прямой кишки (хронический парапроктит). Рецидивы свищей прямой кишки развиваются у 15–30 % больных, уже оперированных по поводу хронического парапроктита, а у 5–33 % больных парапроктитом отмечается недостаточность анального сфинктера (В. А. Федоров). Парапроктитом болеют чаще мужчины, это заболевание взрослых.
Острый парапроктит
Острое гнойное воспаление околопрямокишечной клетчатки связано с попаданием в нее инфекции из просвета прямой кишки. В основном, это неспецифическая, банальная смешанная микрофлора. Из гноя абсцессов чаще всего выделяются ассоциации микробов (стафилококки и кишечная палочка). В редких случаях возбудителем парапроктита может быть специфическая инфекция (туберкулез и др.), а также анаэробная инфекция в виде газовой флегмоны клетчатки таза, гангренозного, гнилостного парапрктита и анаэробного сепсиса. Возбудителями этих форм заболевания являются: B. perfringers, B. oedematiens maligni, B. hystoliticus, Vibrion septicus. Развитие патологического процесса обусловливается инфицированием устьев анальных желез (открывающихся в области морганиевых крипт) при травме слизистой оболочки во время затрудненной дефекации (запоры), при анальной трещине, геморрое, проктите и других заболеваниях заднего прохода и прямой кишки. Возможно проникновение инфекции по сосудистым (венозным) и лимфатическим путям при тромбофлебите кавернозных вен геморроидального сплетения. Соответственно анатомическому расположению скоплений параректальной жировой клетчатки различают поверхностные (подкожный, подслизистый) и глубокие (ишио-ректальный, тазово-прямокишечный; ретроректалъный) формы острого парапроктита.
Классификация острого парапроктита
1. По этиологическому признаку:
неспецифический (банальный),
специфический.
2. По стадии воспалительного процесса:
инфильтративный,
абсцедирующий,
флегмонозный,
гангренозный.
3. По локализации гнойников:
подкожный и подслизистый,
седалищно-прямокишечный,
тазово-прямокишечный,
позадипрямокишечный.
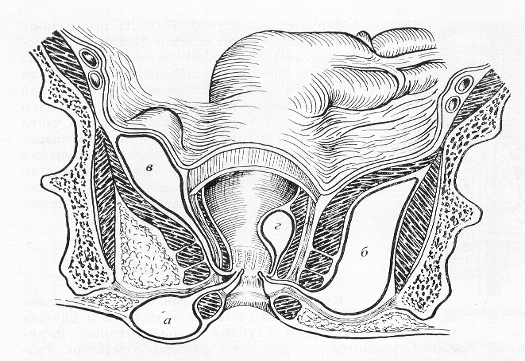
Рис. 1. Локализация гнойников при остром гнойном парапроктите: а) подкожный,
б) седалищно-прямокишечный, в) тазово-прямокишечный,
г) подслизистый.
Клиника
Заболевание начинается остро с общего недомогания, слабости, головных болей, появляется озноб и лихорадка, появляются и нарастают боли в прямой кишке, промежности. Могут иметь место дизурические явления, задержка стула. В случаях флегмонозных и гангренозных парапроктитов в клинической картине преобладают общие симптомы, обусловленные интоксикацией. По мере формирования гнойника боли становятся более интенсивными, пульсирующими. Если не проводится адекватное лечение в течение нескольких дней, воспаление распространяется на соседние клетчаточные пространства таза, происходит прорыв и опорожнение гнойника в прямую кишку, наружу на кожу промежности. При наружном осмотре у больных с острым парапроктитом с одной (или реже, с обеих сторон) от заднего прохода определяется гиперемия кожи и при осторожном ощупывании имеется болезненная припухлость с намечающимся размягчением в центре.
При седалищно-прямокишечном парапроктите всегда отчетливо проявляются симптомы интоксикации и имеются объективные признаки воспалительного процесса (инфильтрат, гиперемия, флюктуация)
Тазово-прямокишечный парапроктит наиболее тяжелая форма заболевания. На начальном этапе превалируют общие симптомы гнойного воспалительного процесса при отсутствии внешних симптомов гнойника, что определяется большой глубиной залегания абсцесса. Боли могут отсутствовать или быть незначительными, неопределенными с локализацией в тазе или нижней половине живота при этом могут выявляться симптомы раздражения брюшины.
Диагноз
Пальцевое исследование прямой кишки выявляет резкую болезненность пораженной стенки анального канала. Установить связь перианального абсцесса с просветом кишки можно путем пункции гнойника (обычно уже во время операции, под наркозом) и введении и его полость окрашенной жидкости, например метиленовой сини. По синему пятну на тупфере, введенном в прямую кишку, определяют место и размеры внутреннего отверстия абсцесса. Тазово-прямокишечные парапроктиты диагностируются при пальцевом исследовании прямой кишки, при ректороманоскопии обнаруживается гиперемия слизистой ампулярного отдела на участке прилежащем к инфильтрату. При выбухании инфильтрата слизистая оболочка в этом месте становится гладкой, ярко гиперемированной с повышенной кровоточивостью.
Лечение
При остром парапроктите лечение только хирургическое. При подкожно-подслизистом парапроктите операция начинается с пункции гнойника, введения в него раствора метиленовой сини с добавлением 3 % раствора перекиси водорода для выявления пораженной крипты. По зонду радиальным разрезом гнойник вскрывается в просвет анального канала на пораженную крипту (входные ворота инфекции). Затем иссекают края разреза, пораженную крипту (внутреннее отверстие свища), накладывают мазевую повязку на рану (рис. 2) .
Подкожные и седалищно-прямокишечные гнойники могут быть просто вскрыты и дренированы без иссечения пораженной крипты (рис. 3)
Рис.
2. Вскрытие подкожного гнойника в просвет
прямой кишки.
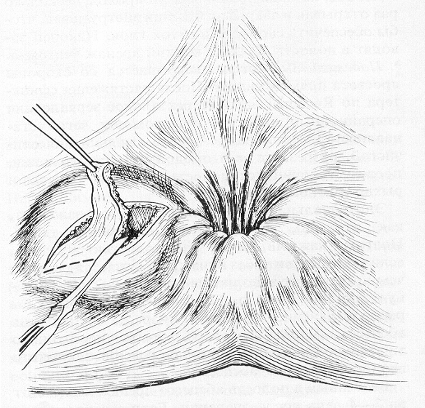
Рис.
3. Вскрытие подкожного и ишео-ректального
абсцесса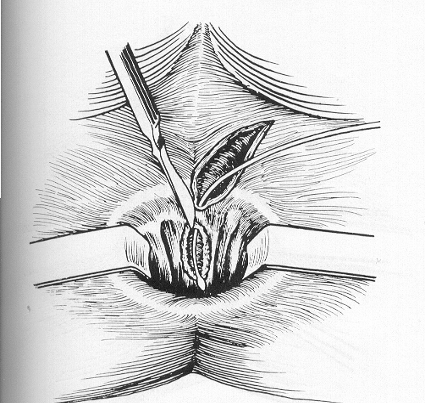
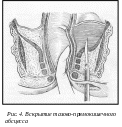
При тазово-прямокишечном парапроктите производят вскрытие гнойника полулунным разрезом (в обход сфинктера во избежание его ранения), обследуют полость гнойника и все гнойные затеки, рану промывают 3 % раствором перекиси водорода и рыхло тампонируют марлевым тампоном с диоксидиновой мазью, мазью левомиколь и др. (рис. 4).
Радикальое излечение седалищно- и тазово-прямокишечного парапроктита возможно лигатурным способом, который позволяет ликвидировать внутреннее отверстие постепенным пересечением лигатурой сфинктера без нарушения его замыкательной функции.
В послеоперационном периоде проводят рациональную антибиотикотерапию с учетом чувствительности выделенной микрофлоры, дезинтоксикационную терапию.
Прогноз
При радикальном излечении прогноз благоприятный, трудоспособность при стойком заживлении не нарушается. В связи с возможностью рецидивирования и возникновения свища необходим осмотр больных в течение первого года после оперативного или самопроизвольного вскрытия острого парапроктита.
Хронический парапроктит (свищи заднего прохода и прямой кишки)
Исход острого парапроктита, оперированного нерадикально или вскрывшегося самопроизвольно в просвет прямой кишки (неполный внутренний свищ) или на кожу промежности (полный наружный свищ). Образование свища связано с тем, что в просвете прямой кишки, в одной из морганиевых крипт; при простом вскрьггии гнойника на промежности остается зияющим или заживает очень непрочным рубцом внутреннее отверстие, часто точечное, являющееся входными воротами инфекции.
Классификация хронического парапроктита (свищи прямой кишки)
1. По отношению к просвету прямой кишки:
наружные (полные),
неполные внутренние.
2. По расположению внутреннего отверстия свища:
передний,
задний,
боковой.
3. По отношению свищевого хода к волокнам сфинктера:
интрасфинктерный (подкожно-подслизистый),
транссфинктерный,
экстрасфинктерный.
Осложнения свищей: гнойные затеки, рубцовая деформация заднего прохода, недостаточность сфинктера.
По форме ходов свищи бывают подковообразные, Т-, Н-, У-образные.
Клиника
Постоянное выделение небольшого количества гноя из отверстия свища, нерезко выраженные боли в заднем проходе во время дефекации, зуд, зкзематозные изменения перианальной кожи. Течение длительное, самопроизвольное излечение наблюдается редко. При облитерации хода и наружного отверстия свища, связанного с временным непрочным заживлением внутреннего отверстия, наступает клиническая ремиссия, которая при возникновении неблагоприятных условий – охлаждение, травма, запоры, обострение геморроя и т. п. – резко обрывается очередным обострением парапроктита и вновь остается свищ на прежнем или на новом месте.
Диагноз
Основывается на наружном осмотре (локализация. и размеры наружного отверстия или отверстий свища), пальцевом исследовании прямой кишки (место и состояние внутреннего отверстия), маркировке свищевого хода метиленовой оинькой, зондировании свища и фистулографии (лучше специальными вакуумными цилиндрами).
Дифференцировать банальной свищ прямой кишки следует с туберкулезным (обычно протекающим на фоне специфического поражения легких), актиномикозным (диагноз решает исследование на друзы грибка), а также возникающим как осложнение неспецифического язвенного колита, болезни Крона прямой кишки, рака заднего прохода и примой кишки. Патогномоничный признак вульгарного свища – расположение его внутреннего отверстия в области морганиевых крипт, т. е. не выше 3–4 см от края ануса.
Лечение
Единственный радикальный метод лечения больных со свищами прямой кишки – хирургический. Подготовка к операции: промывание свища антисептическими растворами, купирование воспалительного процесса в параректальной клетчатке, повышение резистентности организма больного.
Интрасфинктерные свищи иссекают в просвет пря мой кишки вместе с внутренним отверстием. Иссечение свища производят клиновидно вместе с кожей и клетчаткой, дно раны выскабливается ложечкой Фолькмана и рыхло тампонируется с мазями левосин, левомиколь, диоксидиновая и др. (операция Габриеля) (рис. 5, 6, 7).
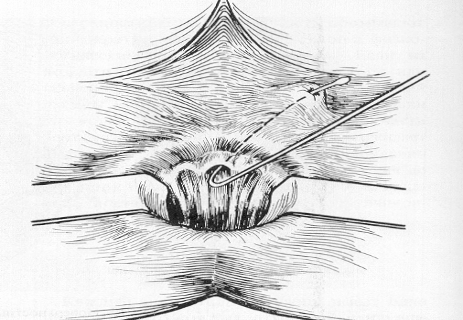
Рис. 5. Операция Габриеля
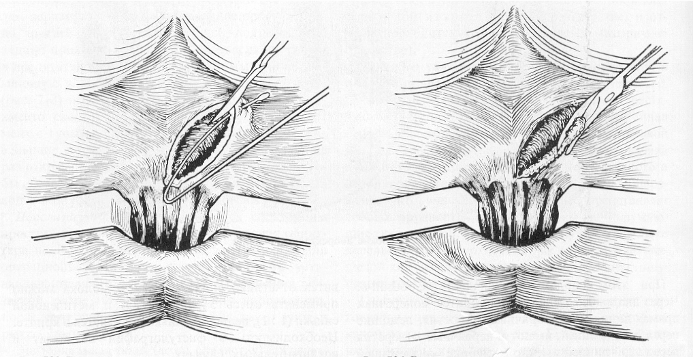
Рис. 6, 7. Операция Габриеля
Транссфинктерные свищи иссекаются в просвет кишки с ушиванием глубоких слоев раны (пересечение волокон сфинктера). При экстрасфинктерных свищах производится полное иссечение свищего хода в обход сфинктера с иссечением внутреннего отверстия свища и пластика раны анального канала слизисто-подслизистым лоскутом стенки анального канала (рис. 8)
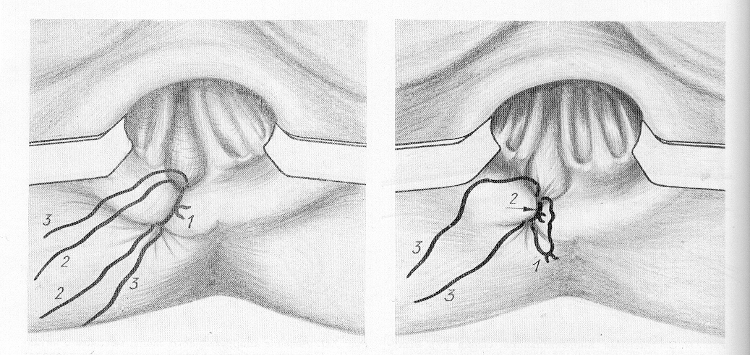
При экстрасфинктерных свищах может применяться лигатурный метод, как и при радикальном лечении острого паапроктита (рис. 9, 10, 11)

Рис. 8. Иссечение свища в обход сфинктера. Рис. 9. Проведение через свищ 3 ниток
с помощью зонда.
Т
Рис.
10, 11. Одна из ниток завязывается.
Когда
ослабла первая нить, завязывают вторую.
Профилактика. Своевременное радикальное лечение острого парапроктита.
