
Giao-Trinh-SDH-Tim-Mach-Hoc-DHYD-Hue pdff
.pdfnhân trên nên dự phòng đến tuổi thành niên hay tốt nhất là cả đời. Dự phòng cần phải duy trì ngay cả sau phẫu thuật van tỉm vì những bệnh nhân này có tiếp tục có khả năng gia tăng nguy cơ do tái phát thấp tim với viêm tim.
Những bệnh nhân không có viêm tim có thể xem ít nguy cơ tổn thương tim do thấp tái phát. Với những bệnh nhân này hay ở những bệnh nhân chỉ có viêm khớp đơn độc dự phòng có thể ngưng điều trị dự phòng một khi bệnh vừa lên 20 tuổi và ít nhất 5 năm sau đợt tái phát sau cùng. Nguy cơ và lợi ích của việc ngưng thuốc cần phải thảo luận với bệnh nhân.
8.3. Điêu trị các biêu hiện lâm sàng của thâp tim
8.3,1. Điều trị viêm tim
Điều trị viêm tim vẫn còn bàn cãi. Trọng tâm vấn đề là bệnh nhân nào cần điều trị bằng aspirine và bệnh nhân nào cần điều trị bằng steroid. Mặc dù nhiều bác sĩ hay dụng steroid như thông lệ cho tất cả bệnh nhân có tổn thương tim, nhưng một số công trình cho thấy không có sự khác biệt giữa hai nhóm bệnh nhân có viêm tim nhẹ và trung bình. Khuyến cáo sử dụng steroid ở những bệnh nhân viêm tim toàn bộ là do cảm nhận lâm sàng là thuốc có thể cứu sống bệnh nhân, cần nhớ là aspirine có thể được sử dụng ở những bệnh nhân bị viêm tim nhẹ và trung bình còn steroid phải dùng ở những bệnh nhân viêm tim nặng, đặc biệt là viêm tim toàn bộ hay viêm tim có suy tim. Lý lẽ để sử dụng steroid những bệnh nhân này là do steroid có tác dụng chống viêm nhánh. Chưa có bằng chứng đầy đủ về hiệu quả của các thuốc chống viêm khác ở những bệnh nhân viêm tim.
- Salicylate: Được dùng trong viêm tim với liều 90 - lOOmg/kg/ngày. Nồng độ húyết thanh cần đạt đến 25mg/dl và không được quá 30mg/dl. Thời gian dùng 4-8 tuần tùy vào đáp ứng lâm sàng. Nếu cải thiện sẽ ngưng thuốc bằng cách giảm liều dần dần trong thời gian 4-6 tuần. Theo dõi các chất phản ứng viêm cấp cũng giúp cho việc quyết định ngừng thuốc.
- Prednisone: Liều lượng dưới 10 tuổi 2mg/kg/ngày. Từ 10 — 15 tuổi i,5mg/kg/ngày. Trên
15 tuổi: Img/kg/ngày. Điều trị steroid thường kéo dài trong 2 tuần, sau đó giảm liều dần và ngừng thuốc trong 2-3 tuần. Một tuần trước khi ngừng steroid bênh nhân cần phải bẳt đầu bằng một liệu trình salicylate như mô tả trên nhằm tránh phản ứng dội thường xảy ra khi ngưng steroid nhanh. •
-Digitalis: Được chỉ định ở những bệnh nhân viêm tim nặng vầ suy tim, trong khi digoxin thường ưa cho ở trẻ em. Liều ngấm digital hệ thống là 0.02 đến 0.03mg/kg, tối đa 1.5nig. Liều duy trì bằng 1/4 liều ngấm digital, cho hai lần mỗi ngày với lượng như nhau. Do bệnh nhân bị viêm tim do thấp là dễ nhạy cảm digital do đó nên dùng liều ngấm digital chậm. Việc sử dụng các thuốc tim mạch thay thế hay hỗ trợ cần lưu ý một khi bệnh nhân không đáp ứng digitalis.
-Nằm nghỉ: Là biện pháp áp dụng khi ở giai đoạn cấp và sau đó cần cho hoạt động lại từ từ.
8.3.2.Điều trị viêm khớp
Viêm khớp không có viêm tim thì chỉ cần điều trị bang salicylate. Do viêm khớp kém đấp ứng với salicylate do đó nên dùng với liều thấp hon liều điều trị viêm tim. Bắt đầu với' Aspirine liều 50 - 75mg/kg/ngày chia làm 4 lần. Nếu bệnh nhân không đáp ứng, liều cần tăng tối đa đến lOOmg/kg/ngày.
Khi bệnh nhân không đáp ứng với liều cao aspirine trong 48 đến 72 giờ sau khi điều trị cần đặt lại vấn đề chẩn đoán thấp tim. Salicylate cần kéo dài trong 2-3 tuần.
157
Chưa có bằng chứng về tính hiệu quả các thuốc kháng viêm không steroid khác trong điều trị thấp khớp cấp. Sự giảm tốc độ lắng máu thường đi song song đáp ứng lâm sàng.
8.3.3.Điều trị mủa giật Sydenham
Bệnh nhân có biểu hiện múa giật nhẹ không cần điều trị ngoài nghỉ tại giường, tránh xúc động. Trong thể nặng hơn, các thuốc chống co giật có thể có tác dụng trong điều trị múa giặt. Loại thường dùng là phenobarbital và haloperidol. Kinh nghiệm về giá trị tác dụng của các thuốc rất thay đổi.
-Phenobarbital được cho với liều 15 đến 30mg mỗi 6-8 giờ.
-Haloperidol cho bắt đầu vói liều thấp 0.5mg và sau đó tăng lên 2.Ọmg mỗi 8 giờ tùy vào đáp ứng lâm sàng. Đôi khi phải sử dụng với liều cao 5.0mg/8 giờ trong những thể nặng. Bệnh nhân cần phải theo dối các tác dụng phụ của thuốc như các hoạt động ngoại tháp và rối loạn vận động về sau.
-Kinh nghiệm hiện nay cho thấy Valproate liều 15 - 20mg/kg/ngày cũng hữu hiệu trong việc khống chế các biểu hiện của múa giật. Việc chọn lựa thuốc và liều điều trị cần phải tụy theo cá nhân từng người bệnh.
Các thuốc chống viêm không cần dùng ở những bệnh nhân múa giật.
158
RÓI LOẠN NHỊP TIM
1. ĐẠI CƯƠNG
1.1. Điện sinh lý Cữ tim
1.1.1. Điện thế động
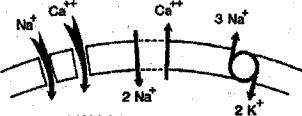
Các tế bào cơ tim đảm trách hoạt động co bóp đều có một điện thế động bao gồm 4 giai đoạn. Ở trạng thái nghỉ, có sự chênh lệch điện thế giữa trong và ngoài tế bào; bên ngoài chứa nhiều ion dương hơn bên trong. Điện thế chênh lệch này là -70 mV. Giai đoạn đầu của điện thế động (ĐTĐ) được đánh dấu bằng sự mở ra của kênh Natri làm cho ion Natri đi vào tế bào ồ ạt làm điện thế chênh lệch. Khi điện thế đạt đến -30 mV các kênh canxi phụ thuộc điện thế mở ra, ion Na tiếp tục đi vào và ion Ca ra khỏi tế bào làm cho điện thế dương mạnh hơn. Cùng lúc đó sự đi ra tế bào của ion kali làm cho sự đi lên của điện thế động có xu hướng ngừng đi. Điều này giải thích tại sao sau khi ĐTĐ trở nên dương tính nó sẽ ít thay đổi hơn và nằm ngang theo kiểu bình nguyên. Sau đó sự đi ra của ion kali lại tiếp tục gia tăng trong lúc sự đi vào của Na và Ca ngưng lại, giài thích sự âm tính trở lại của điện thế động ở mức -70mV. Cuối cùng là sự đưa trở lại ion Na và Ca ra khỏi tế bào làm cho điện thế động trở lại hạng thái đẳng điện ban đầu.
Ngoại bào
Nội bào
Hình 1. Điện thế động màng tế bào và vai trò các ion qua màng
Như vậy, có hai vấn đề quan trọng đối với ĐTĐ:
-Sự đi vào của ion Canxi liên quan đến sự kích thích và co bóp vì chính sự đi vào của ion Canxi tạo ra sự phóng thích ion Canxi từ những nơi tích .lũy nội bào cho phép hoạt hóa những cầu actin và myosine lă những đơn vị co bóp cơ tim.
-Sự hiện diện của thời kỳ trơ kéo dài sau khi trở về điện thế - 70mV làm cho cơ tim không còn chịu một sự cọ bóp khác quá gần với sự co bóp vừa rồi.
Các tế bào mô nút có ĐTĐ khác nhau vì giai đoạn bình nguyên rất ngắn và nhất là những thời kỳ hoạt động sự chênh lệch điện thế thay vì ổn định lại có xu hướng giảm đi do đó sẽ đưa những tế bào này về ngưỡng khử cực một cách từ từ và có chu kỳ. Đây là đặc tính cơ bản của tính tự động.
1.1.2.Tạìtim
Có hai hiện tượng quan trọng:
159
-Sự hình thành một cách tự động của chu kỳ ĐTĐ và sự lan truyền gần như đồng thời vào các thành phần khác nhau của tâm nhĩ và sau đó là tâm thất.
-Sự hình thành ĐTĐ do tính tự động có chu kỳ của tế bảo nút xoang. Nút xoang là một đám tế bào
ởnhĩ phải, các tế bào này tạo ra ĐTĐ với chu kỳ 90 1/1 ph. Độ dốc khử cực tự phát (spontanée) có thể gia tăng do các catecholamine làm nhịp tim tăng lên và giảm đi do đối giao cảm, làm nhịp tim chậm đi. Ở tình trạng cơ bản, nhịp tế bào, nút xoang chậm đi do cường phế vị và tần số tim bình thường từ 60-80 1/ph.
Sự lan truyền của ĐTĐ là do điện thế tạo ra từ nút xoang có cường độ vừa đủ để có thể lan truyền ra cả hai tâm nhĩ với tốc độ 8cm/giây xung động đến nút nhĩ - thất hơi chậm lại sau đó đẫn truyền rất nhanh qua bó His và các nhánh vào hai tâm thất tạo ra sự khử cực, gây nên sự co bóp gần như cùng lúc hai tâm thất.
1.2.Những yếu tố gây nên rối loạn tạo nhịp
Sự tạo nhịp có thể bị rối loạn do những hoạt động tự phát bất thường và / hay những sự dẫn truyền bất thường.
Các rối loạn về hình thái đại thể, yi thể và về ion cơ bản rất nhiều và không biết rõ hoàn toàn. Nhiều loại thuốc có thể giao thoa với sự tạọ nhịp tim, đặc biệt là những loại chống loạn nhịp.
Cỏ thể kể đến các cơ chế sau:
1.2.1.Hiện tượng khử cực tụphật (rỗi loạn kích thích)
Xảy ra trước sóng khử cực bình thường tạo nên ngoại tâm thu nếu xảy ra đơn độc và tạo nên cơn nhịp nhanh nếu diễn ra liên tiếp. Điều này có thể xảy ra trong một số điều kiện như khi các tế bào có sự mở rạ tình cờ các kênh Natri.
1.2.2.Hiện tượng vào lại
Sự khác nhau tại chỗ về sự khử cực và / hoặc sự tái cực có thể gây ra vòng vào lại. Xung đột sẽ mượn một phần đường ra của thời kỳ trơ theo chiều xuôi và một phần khác theo chiều ngược. Nếu vòng vảo lại khá dài luồng xung động sẽ trở lại điểm phân nhánh, tại đây đã cho xung động mới đi qua. Vòhg đã được tái hoạt động sẽ gậy nên một ngoại tâm thu khi nỏ chỉ chạy qua một lần và tạo nên cơn nhịp nhanh nếu chạy quạ nhiều lần.
1.2.3.Sự trì trệ dẫn truyền xung động giữa nhĩ và thất (rối loạn dẫn truyền)
Do sự kéo dài thời kỳ trơ cùa tể bào nút nhĩ thất là nguồn gốc sự chậm đi của dẫn truyền gây ra các loại bloc nhĩ thất.
1.2.4. Sự phổi hợp các rối loạn trên (rối loạn kích thích + rối loạn dẫn truyền)
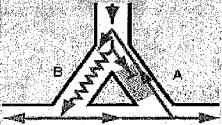
Hình 2. So' đồ co* chế vào lạL Xung động điện không qua được nhánh A mà chỉ qua B, nhưng sau đó do A thoát khỏi thời kỳ trư nên xụng động
160
đi ngược qua và tạo vòng vào lại
2. CÁC PHƯƠNG PHÁP PHÁT HIỆN LOẠN NHỊP TIM KỊCH PHÁT
2.1.Theo dõi liên tục ECG
Theo dõi liên tục ECG bằng phương pháp Holter. Có ích nếu loạn nhịp thường xảy ra.
2.2.Tự ghi ECG
Người bệnh tự áp dung cụ ghi vào thành ngực lúc com đánh trống ngực để ghi nhịp tim. Lợi ích nếu loạn nhịp sinh triệu chứng nhưng không có thường xuyên.
2.3.Điện tim gắng sức
Điện tim gắng sức có lợi nếu như loạn nhịp xảy ra khi gắng sức.
2.4.Theo dõi liên tục ECG ở bệnh viện
Theo dối liên tục ECG ở bệnh viện bằng monitor đối với những bệnh nhân cố nguy cơ cao, đã có ngừng tim ở bệnh viện.
2.5. Kích thích tim có chương trình
Luồn điên cực vào tim cho phép kích thích điện gây loạn nhịp và đánh giá đáp ứng với điều trị.
2.6. Thăm dò điện sinh lí
Dùng để phân biệt ổ ngoại vị thất với dẫn truyền lệch hướng, phát hiện ngoại tâm thu bộ nối ẩn, đánh giá tác dụng của thuốc, xác định loại nhịp nhanh trên thất, đường dẫn truyền phụ.
3. ĐIỀU TRỊ LOẠN NHỊP TIM
3.1. Mục đích
3.1.1. Loạn nhịp kịch phát
Cắt cơn.
3.1.2. Loạn nhịp dai dắng, bển bỉ |
. ‘ỉ |
Đưa về nhịp xoang hoặc là kiểm soát tần số thất trong trưởng họp đề kháng với điều trị chuyển nhịp. i
3.2.Chỉ định điều trị cấp cứu
-Suy nặng chức năng của thất trái.
-Biểu hiện triệu chứng lâm sàng hoặc là trên ECG thấy thiếu máu cục bộ cơ tim.
-Loạn nhịp không ổn định báo trước khả năng rung thất.
3.3.Điều trị không thuốc
-Xỏa xoang cảnh. Ấn nhãn cầu.
-Shock điện.
-Tạo nhịp: cắt bằng phương pháp vượt tần số hoặc là kích thích sớm.
-Cắt bỏ qua đường tĩnh mạch tổ chức dẫn truyền.
-Phẫu thuật:
161
+Tái tạo mạch máu trong bệnh cơ tim thiếu máu cục bộ.
+Cat lọc tố chức dân truyền.
+Cắt lọc ổ sinh loạn nhịp.
+Cắt bỏ phình thất trái.
3.4.Phân loại các thuốc chổng loạn nhịp
Vaughan-Williams chia làm 4 nhóm sau:
-Nhóm I: Làm giảm dòng Na nhanh đi vào tế bào ở pha 0 của các sợi cõ có điện thế hoạt động đáp ứng nhanh (cơ nhĩ và thất, hệ thống His-Purkinje). Tùy thẹo thời gian cố định thuốc trên kênh Na mà chia làm 3 phân nhóm: la: gồm quinidine, disopyramide, cibenzoline. Ib: gồm lidocaine, mexiletine, Ic: gồm flecainide, propafenone. Tác dụng của chúng khác nhau trên, sự dẫn truyền, co bốp cơ tỉm, sự thay đổi của điện thế động.
-Nhóm II: Gồm các ức chế p làm giảm tính tự động làm dễ bởi catecholamine và làm giảm mạnh co bóp cơtim.
-Nhỏm III: Gồm các thuốc làm kéo dài điện thế hoạt động và thời kỳ trơ như amiodarone, sotalol, bretylium.
-Nhóm IV: Gồm một số chất ức chế canxi tác dụng ức chế hoạt tính của các tế bào đáp ứng chậm ở đó ion canxi đóng vai trò trội (nút xoang, nút nhĩ thất), tiêu biểu là verapamil, ngoài ra còn cỏ diltiazem, bepridil (bépridilcòn có đặc tính cua nhỏm la).
Các thuốc không phân loại được:
- Digitalịs.
-Adenosin.
4. CÁC RỐI LOẠN NHỊP TIM
4.1.Rối loạn nhịp xoang
vRối loạn nhịp xoang được gọi nhịp “xoang” khi phức bộ QRS đi trước QRS với hình dạng bình thương và “bình thường” khi tần số từ 50 - 801/ph với sự chênh lệch giữa ngày và đêm khoảng 10-151/ph.
4.1.1.Nhịp nhanh xoang (NNX)
-Nhịp tim: Trên 80 1/ph, kể cả khi nghỉ ngơi.
-Triệu chứng: Hồi hộp, mạch quay trên 80 1/ph, gia tăng khi gắng sức.
-Chẩn đoán xác định: Nhờ ECG với nhịp xoang trên 80 1/ph, gia tăng khi gắng sức, giảm khi nghỉ
ngơi.
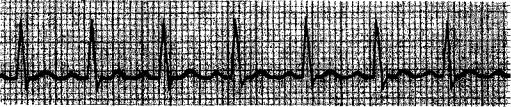
Hình 3. Nhịp nhanh xoang
- Nguyên nhân: Thường gặp khi xúc động, lo lắng, sốt cao và rối lơạn nhịp này thường mất đi khi điều trị nguyên nhân. Ngoài ra, NNX có thể là triệu chứng của các bệnh lý sau: Suy tim, thiếu oxy, thiếu
162
máu, mất máu, tăng hoạt giáp.
- Điều trị: Phụ thuộc vào nguyên do như chống lo lắng, hạ sốt, digital và lợi tiểu khi có suy tim, oxy khi có thiếu khí cấp tính, bù máu khi thiếu máu và kháng giáp khi cỏ cường giáp. Nêu NNX do mất thích nghi thể lực và / hoặc lo lắng gây ra sự khó chịu cho bệnh nhân và sau khi đã loại trừ tât cả nguyên nhân thực thể thì có thể cho chẹn bêta liều thấp để làm bớt tần sổ tim khi gắng sức. Thường dùng Avlocardyl (Propranolol) khởi đầu 1/4 viên X 2 lần sáng và chiều sau đó tăng liêu dần nhưng không quá 1/2 viênx 3 lần/ ngày. Điều trị cỏ thể ngừng khi bệnh nhân được luyện tập thể lực để tái thích nghi.
4.1.2. Nhịp chậm xòang(NCX)
NCX khi nhịp tim dưới 601/ph khi nghỉ ngơi:
- NCX thường không có triệu chứng và được chẩn đoán xác định qua điện tim. Các biểu hiện NCX thường thấy qua hội chứng cường phế vị: Nhịp chậm, dễ ngất xỉu, đôi khi có
. buồn nôn hoặc nôn, ra mồ hội trong cợn... Cường phế vị có thể gặp trong giai đoạn cấp nhồi ,. máu dưới - hoành nhưng cũng có thể ở giai đoạn thai nghén» căng giãn dạ dây quá nhanh do uống rượu, nước giải khát có gaz và / hay rất lạnh. Ngoài ra NCX có thể gặp trong RLN phức
tạp hơn kết hợp nhịp chậm và nhịp nhanh, đặc biệt là giai đoạn chuyển tiếp sang rối loạn nhịp '1 hoàn toàn rung nhĩ. w
-NCX có thể xảy ra thường xuyên, nguyên nhân thường gặp là luyện tập thể thao, hoặc 1
ởngười bình thường không tập luyện nhiều nhưng hiếm khi nhịp tim dưới 45 1/ph, nếu cần có 1 thể làm Holter để đánh giá thêm tình trạng nhịp ban đêm. Nếu NCX kèm các triệu chứng cơ 1 năng cần phải làm Holter để xem có phải là hội chứng nút xoang bệnh lý hay không. Sau cùng I cần xem NCX có phải do tác dụng thuốc chẹn bêta hay không, đỏ là mục đích cha điều trị I nhưng không dược ức chế hoàn toàn tăng nhịp
khi gắng sức. |
I |
-Điều trị được chỉ định đối với NCX kịch phát, ở giai đoạn cấp NMCT sau dưới, việc 1
chích Atropine cỏ thể làm tăng nhịp và huyết áp. Liều Atropine Img tiêm dưới da hoặc tiêm I tĩnh mạch Nếu huyết áp thấp có thể bù dịch .Khổ khăn duy nhất ĩầ khi điềủ trị những hội I chứng phối hợp nhịp nhạnh - nhịp chậm, khi đó đôi lúc cần phải đặt mảy tạo nhịp để kiểm soát. 1
4.1.3. Loạn nhịp xoang |
I |
Nhịp tim chậm lại khi hít vào và gia tăng khi thở ra, thường gặp ở người trẻ tuổi và I người nhịp chậm, |
|
không có ý nghĩa bệnh lý. |
1 |
4.2. Ngoại tâm thu (NTT) |
I |
NTT là những co bóp tim xảy rà. sớm, nguồn gốc tâm nhĩ hay tâm thất, có thể xảy ra ! trên tim lành |
|
hay tim bệnh lý. |
1 |
-Triệu chứng gợi ý NTT là cảm giác ngừng đập hoặc đôi khi như một nhát đập rất 1 mạnh trọng lồng ngực. Thông thường NTT không nhận biết được trừ phi bắt mạch hay : nghe tim.
-Chẩn đọán xác định nhờ vào ECG. cần phân tích phức’ bộ NTT như sau: NTT có sóng ' p đi trước hay không, hình dáng bình thường không, nếu có sóng p biến dạng thì NTT xuất phát ỉ từ nhĩ. Nếu đo khoảng pp’ sẽ thấy ngắn hơn khoảng pp bình thường. Sóng p lạc chỗ càng giống sóng p sinh lý thì ổ lạc chỗ càng gần nút xoang. Phức bộ QRS của NTT nhĩ thường thanh mảnh, : hóng trường hợp dẫn truyền lệch hướng nó có thể biến dạng nhưng không nhiều như NTT thất.
163

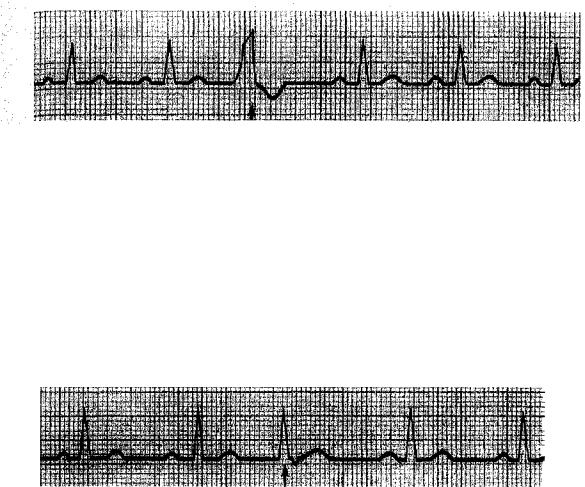
Hình 4. Ngoại tâm thu nhĩ với sóng p biến dạng, khoảng PP’<PP
Nêu phức bộ QRS rộng và khồng có p đi trước cần nghĩ NTT thất và ngoài ra còn có trường hợp p xuất phát từ bộ nổi kèm bỉoc nhánh cơ năng. Được gọi là NTT đến muộn khỉ nó rơi vâo phía sau sóng T, khi NTT rơi lên đỉnh sóng T gọi là NTT “sớm” hay hiện tượng R/T.
164
II
ỊsjTT đơn dạng khi có cùng một dạng QRS, và cùng một khoảng ghép. NTT này thường gợi ý cơ chế vào lại.
Hình 5. Ngoại tâm thu thất
Ngược lại, có thể có NTT đa dạng nếu ở nhĩ cần cảnh giác sự chuyển sang rung nhĩ và nếu ở thất cần cảnh giác rối loạn trầm trọng hơn: Nhịp nhanh thất hay rung thất. Ngoài ra cần đánh giá tần số NTT, tác dụng của, nghĩ ngơi và găng sức đối với NTT. Sau cùng sự kết hợp ECG và Holter cho phếp chẩn đoán và phân loại các NTT, cũng như tiên lượng.
- NTT nhĩ trên tim lành: Không cần thăm dò hay điều trị ngoại trừ NTT nhĩ đa dạng dễ chúyển sang rung nhĩ. Trường hợp ngoại lệ này cần cho thuốc loạn nhịp để dự phòng.
NTT lành tính nhưng bệnh nhân khó chịu thì trước hết cần chú ý chế độ ăn uổng nghỉ ngơi Việc cho cấc loại thuốc an thần như Hydroxyzine (Atarax) ít dùng ngày nay, còn Benzodiazepine chỉ cho khi có sự lo lắng. Saụ cùng việc chò các chất chứa chất an thẫn và các thuốc loạn nhịp phối hợp dù liều rất nhở cũng nên tránh dùng.
Hình 6. Ngoại tâm thu bộ nối
■ NTT nhĩ xảy ra trên tim bệnh lý: Thường gặp ở bệnh van tim, có thể lành tính và không cần điều trị. NTT nhĩ có thể thường gặp và đa dạng dễ chuyển sang rung nhĩ. Điểu trị nhằm ngừa sự tái phát và xảy ra rung nhĩ.
-NTT thất trên tim lành: Hay gặp ở người bình thường, nhất là khi tập thể thao nặng, có nhịp xoang chậm. Không cần điều trị. Đôi khi NTT này hay cảm thấy đau sau khi ăn hay sau khi gắng sức, đơn dạng thường không cần điều trị ngoài các biện pháp vệ sinh ăn uống đã nêu trên.
-Đối vởi các NTT thất có những đặc điểm như: Nhiều, đa dạng, sớm và đôi khỉ xảy ra liên tiếp kiểu nhịp đôi, nhịp ba hay thành chuỗi nhịp nhanh thất. Nếu các rổi loạn nhịp biến mất khi gắng sức và nếu siêu âm tim hoàn toàn bình thường thì tiên lượng tốt. Nếu bệnh nhân
cảm thấy khó chịu thì có thể thử dùng chẹn beta hay amiodarone. Việc theo dối chỉ cần thiểt -1 khi ọó điều
trị. |
|
3 |
|
-NTT thất xảy ra trên tim bệnh lý do nhiều nguyên do: |
I |
|
+ Trong suy mạch vành: Thiếu máu cơ tim gây ra những biến đổi hình thái điện thế , động của những |
|
ỉ |
165 |
|

tế bào cơ tim, do đó những tế bào có điện thế nghỉ hay những tể bào có thời J kỳ trơ khác nhau có thể ở gần nhau từ đó những vòng kích thích tại chỗ đi từ những tế bào I khử cực một phần về những tế bào còn ở giai đoạn nghỉ hay những vòng vào lại có thể xuất I hiện ngay giữa cơ tim không đồng nhất đó. Việc xuất hiện NTT ở những bệnh nhân bị NMCT Ị vì vậy có ý nghĩa tiên lượng. Sử dụng các loại thuốc chống loạn nhịp là cần thiết nhưng cần -■* lưu ý tảc dụng tiền loạn nhịp của một số thuốc như mexiletine, apridine, diphénylhydantoin, Ị flecaine, encainide, moricizine.
+Trong suy tim: Rất thường gặp, có ý nghĩa tiên lượng. Vịệc sử dụng thuốc loạn nhịp tương đối khó vì đa số. đều có tác dụng giảm co bóp Cơ tim, ngoài hiệu quả tiền loạn nhịp. ' Loại chẹn beta chỉ sử dụng với liều rất thấp ngoài tác dụng tiền loạn nhịp. Ngoài ra, việc sử dụng digital trong suy tim, các loại lợi tiểu giảm kali là những hạn chế khi điêu trị NTT. í Nhiều nghiên cứu về tác dụng cordarone trong rối ioạn nhịp của suy tim dạng được tiến hành.
+Bệnh cơ tim phì đại và/hay tắc nghẽn: Thường gặp và cần lưu ý vì gây đột tử, cần thăm dò điện sinh lý để chọn thuốc loạn nhịp thích họp.
+Sa van hai lá: Thường gặp, vấn đề đang bàn cãi có phải sa hai lá là một nguyên nhân ' hay gặp củá đột tử nhất là khi có NTT.
4.3.Rung nhĩ và cuồng nhĩ
Có thể xảy ra ở tim bệnh lýyà tim lành: |
‘ |
-Trong rung nhĩ có nhiều ổ lạc chỗ nhĩ không tạo ra sự khử cực đầy đủ để có sự đồng bộ về hoạt động điện học tạo ra sự co bóp của tâm nhĩ.
-Trong cuồng nhĩ, cổ một vòng vào lại lớn với vận tốc 300 lần/ phút vượt qua giới hạn
co bỏp bình thường của nhĩ. |
. . |
-Trong cả hai trường họp tần sổ thất phụ thuộc ít nhiều vào khả năng đi qua nút nhĩ thất của các xưng động nhĩ.
-Điều trị nhằm loại bỏ nguyên nhân gây bệnh và nếu điều này không thể tiến hành được thì chỉ cần làm chậm nhịp tim và dự phòng tắc mạch.
Hình 7. Rung nhĩ sóng lớn vàrung nhĩ sóng nhỏ
4.3.1.Rung nhĩ mạn tỉnh
-Triệu chứng: Bệnh nhân cảm thấy tim đập không đều, khám ỉâm sàng thấy mạch không đều về biên độ và tần số, nghe tiếng tim cũng không đều hoàn toàn. Đồi khi rung nhĩ được phát hiện do biến chứng như suy tim hay tắc mạch. Điện tim có phức bộ QRS không đều hoàn toàn, hoạt động nhĩ có thể không thấy hay thấy dưới dạng các sóng lăn tăn. Trước bệnh cảnh trên cần phải làm bilan đánh giá khả năng thích nghi của bệnh nhân nghĩa là có biểu hiện suy tim hạy không, đồng thời cần tìm hiểu nguyên nhân. Nguyên nhân thường gặp là những tổn thưong gây giãn nhĩ: Bệnh van 2 lá, thông nhĩ, suy tim. Cường giáp cần nghĩ đến khi không có bệnh tim. Chẩn đoán rung nhĩ vô căn chỉ được đặt ra khi loại bỏ tất cà nguyên nhân. Khó khăn trong chẩn đoán thường gặp là khi rung nhĩ xảy ra trên bệnh sa van 2 lá không nghe thấy tiếng thổi.
-Điều trị nhằm 4 mục tiêu: Làm chậm nhịp thất, ngừa tắc mạch, duy trì nhịp xoang và ngừa tái phát.
166
