
- •Список сокращений
- •Содержание : медицина катастроф
- •Введение.
- •Общая характеристика катастроф.
- •Единая государственная система предупреждения и ликвидации чс.
- •Режимы функционирования егсп и лчс.
- •Основные задачи егсп и лчс.
- •Органы повседневного управления:
- •Организационная структура всмк.
- •Силы и средства службы медицины катастроф.
- •Объем первой медицинской помощи включает:
- •Медицинская сортировка
- •Основы сердечно-легочной реанимации.
- •Показания и противопоказания к проведению сердечно-лёгочной реанимации.
- •Методика сердечно-лёгочной реанимации:
- •Этап а - восстановление проходимости верхних дыхательных путей
- •Этап в -искусственная вентиляция лёгких
- •Этап с-непрямой массаж сердца
- •Слр в педиатрии
- •Констатация биологической смерти
- •Нормативные документы:
- •1.Международные стандарты по сердечно-лёгочной реанимации(International Guidelints, 2000)
- •Контрольные вопросы по теме "Основы реанимации"
- •Действия медицинской сестры при термических ожогах
- •Действия медицинской сестры при химических ожогах
- •Контрольные вопросы по теме "Ожоги"
- •Поражения электрическим током
- •Действие медицинской сестры при электротравме
- •Контрольные вопросы по теме "Электротравма"
- •Поражения холодом
- •Причины холодовых травм
- •Клиническая картина холодовых травм
- •Степени тяжести гипотермии
- •Контрольные вопросы по теме "Холодовая травма"
- •Утопление
- •Действия медицинской сестры
- •Контрольные вопросы по теме "Утопление"
- •Странгуляционная асфиксия
- •Контрольные вопросы по теме "Удушение"(асфиксия)
- •Неотложная помощь в клинике в нутренних болезней
- •Острый инфаркт миокарда
- •Контрольные вопросы к разделу "Стенокардия", "Острый инфаркт миокарда".
- •Контрольные вопросы к разделу "Гипертонический криз"
- •Острая сосудистая недостаточность
- •Контрольные вопросы к разделу "Острая сосудистая недостаточность"
- •Острая левожелудочковая недостаточность (сердечная астма, отек легких)
- •"Сердечная астма и отек легких".
- •Неотложные состояния в пульмонологии. Бронхиальная астма
- •Контрольные вопросы по теме "Бронхиальная астма"
- •Гипергликемическая (диабетическая) кома
- •Контрольные вопросы по теме "Неотложные состояния при сахарном диабете".
- •Неотложные аллергические состояния анафилактический шок
- •Крапивница. (отек Квинке) крапивница, отек квинке.
- •Контрольные вопросы по теме: "Неотложные аллергические состояния"
- •Неотложная помощь при отравлениях
- •Контрольные вопросы по теме "Неотложная помощь при отравлениях"
- •Кровотечение
- •Кровотечение наружное, артериальное.
- •Кровотечение наружное, венозное:
- •Способы временной остановки кровотечения:
- •Правила наложения артериального жгута:
- •Наложение давящей повязки при венозном кровотечении.
- •Неотложная помощь при травмах
- •Черепно-мозговая травма
- •Клиника сотрясения головного мозга
- •Клиника ушиба головного мозга
- •Повреждение грудной клетки
- •Наложение окклюзионной повязки
- •Повреждение позвоночника
- •Техника перекладывания больного на щит:
- •Техника наложения воротника Шанца на шейный отдел позвоночника:
- •Травмы живота
- •Травмы таза
- •Укладка пострадавшего в позу "лягушки"
- •Травматический шок
- •Повреждение костей конечностей
- •Классификация переломов:
- •Закрытые переломы
- •Этапы обработки раны и наложения асептической повязки
- •Профилактика столбняка.
- •Профилактика:
- •Иммобилизация при повреждении конечности
- •Правила наложения транспортных шин.
- •Наложение шины Крамера
- •Синдром длительного сдавления
- •Степени сдавления по времени
- •Классификация сдавления
- •Симптомы сдс:
- •Контрольные вопросы:
- •Средства и методы транспортной иммобилизации.
- •Глава XV. Специальность: «Сестринское дело».
- •2. Обязанности:
- •2.1. Общие положения:
- •2. Общие умения:
- •Список сокращений
"Сердечная астма и отек легких".
Какие клинические признаки позволяют отличить приступ удушья при сердечной астме от приступа удушья при бронхиальной астме?
Какое вынужденное положение характерно для больного с сердечной астмой?
Каков характер мокроты у больных с сердечной астмой?
Появление какого симптома указывает на переход сердечной астмы в отек легких?
Какие основные причины развития сердечной астмы и отека легких?
Какова особенность подачи кислорода при отеке легких?
Какие основные медикаментозные средства применяются при сердечной астме, отеке легких?
Неотложные состояния в пульмонологии. Бронхиальная астма
Бронхиальная астма – хронический воспалительный процесс в бронхах, преимущественно аллергической природы, основным клиническим симптомом которого является приступ удушья (бронхоспазм). Во время приступа:
развивается спазм гладкой мускулатуры бронхов;
отек слизистой оболочки бронхов;
образование в бронхах вязкой, густой, слизистой мокроты.
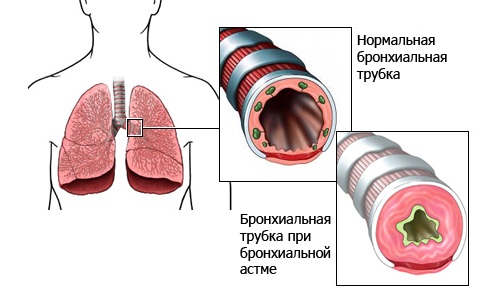
Клиника: появлению приступов или их учащению предшествуют обострения воспалительных процессов в бронхолегочной системе, контакт с аллергеном, стресс, метеофакторы. Приступ развивается в любое время суток, но чаще ночью под утро. У больного появляется чувство "нехватки воздуха", он занимает вынужденное положение, выдох затруднен, (экспираторная) одышка, в акте дыхания участвует вспомогательная мускулатура; отмечается втяжение межреберных промежутков, западение над- и подключичных ямок, диффузный цианоз, лицо одутловатое, мокрота вязкая, отделяется с трудом, дыхание шумное, свистящее, сухие хрипы, слышны на расстоянии.
Тактика медицинской сестры:
Действия |
Обоснования |
|
Нуждается во врачебной помощи. |
|
Уменьшить эмоциональное напряжение. |
|
Прекращение воздействия причинного фактора. |
|
Уменьшить гипоксию. |
|
Контроль состояния пациента. |
|
Уменьшение бронхоспазма. |
|
Уменьшить гипоксию. |
|
Для лучшего отхождения мокроты. |
|
Для уменьшения бронхоспазма. |
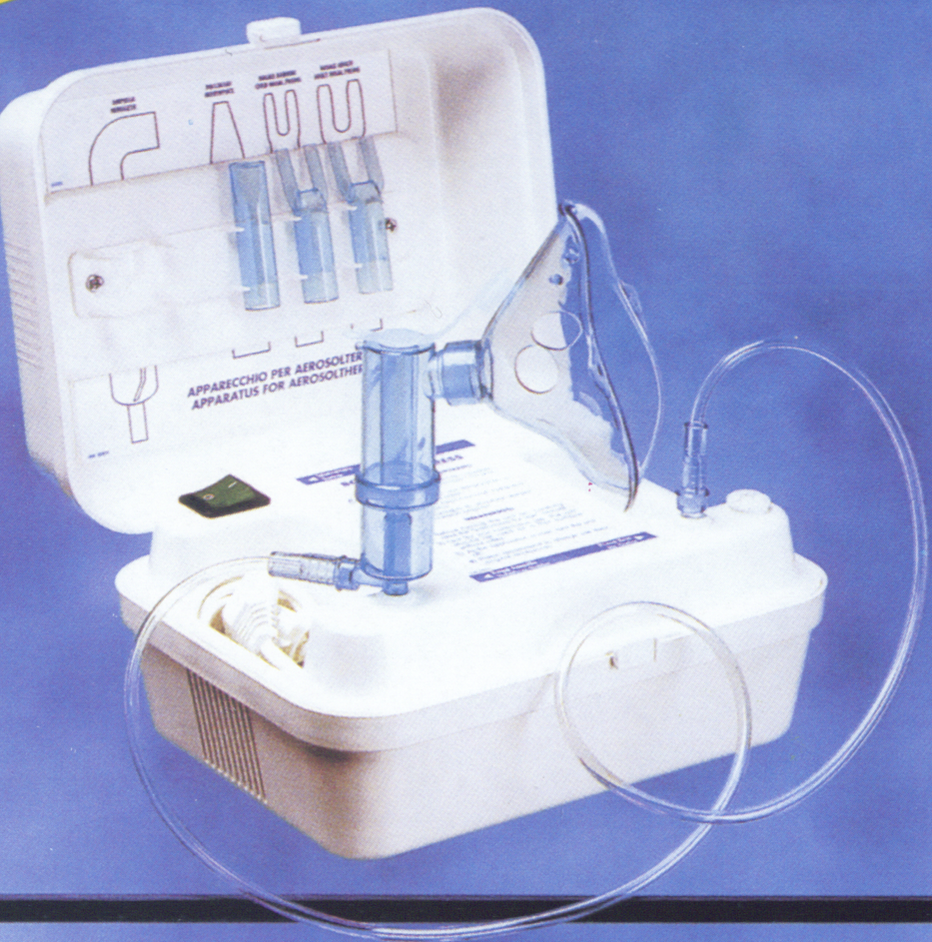
СПЕЙСЕР НЕБУЛАЙЗЕР
Особенности применения бесфрионовых ингаляторов (Н) – первая доза выпускается в атмосферу (это пары спирта, который испарился в ингаляторе), если пациент открывает новую упаковку или в течение 2 дней не пользовался ингалятором.
Подготовить инструменты и препараты:
Лекарственные средства: 2,4% раствор эуфиллина, преднизолон, физ.раствор.
Шприцы, иглы, жгут, система для внутривенного вливания.
При разведении эуфиллина не рекомендуется использовать 5% глюкозу.
Оценка достигнутого:
Удушье уменьшилось или прекратилось, свободно отходит мокрота.
Состояние не улучшилось – продолжить проводимые мероприятия до приезда бригады скорой помощи.
