
- •Обучающийся должен знать
- •Обучающий должен уметь
- •1.1. Анатомия молочной железы
- •1.2. Эпидемиология рака молочной железы
- •1.3. Факторы риска рака молочной железы
- •1.3.1. Факторы риска, которые нельзя изменить
- •1.3.2. Факторы, увеличивающие риск развития рмж
- •1.3.3. Индивидуальные факторы риска рмж
- •1.3.4. Профилактика рака молочной железы
- •1.4. Мастопатии и предраковые заболевания
- •1.4.1. Мастопатии
- •I. Диффузная форма мастопатии
- •II. Узловая форма мастопатии
- •1.4.2. Доброкачественные опухоли молочной железы
- •I. Фиброаденома
- •II. Листовидная (филлоидная) фиброаденома
- •III. Аденома молочной железы
- •IV. Папилломы протоков молочной железы
- •V. Липома
- •1.5. Классификация рака молочной железы
- •1.5.1. Клинико-анатомическая классификация рмж
- •1.5.2. Гистологическая классификация рмж
- •1.5.3. Международная классификация tnm (2002 год)
- •1.6. Диагностика рака молочной железы
- •1.6.1. Скрининг рака молочной железы
- •1.6.2. Самообследование молочной железы
- •1.6.3. Клиническая симптоматика рака молочной железы
- •1.6.4. Клинические проявления рака молочной железы
- •1.6.5. Инструментальные методы диагностики рака молочной железы
- •1.6.5.1. Рентгенодиагностика
- •1.6.5.2. Ультразвуковая диагностика
- •1.6.5.3. Ультразвуковая допплерография молочных желез
- •1.6.5.4. Томографические методы исследования
- •1.6.5.5. Термография
- •1.6.6. Морфологическое исследование молочной железы
- •1.6.7. Клинический пример комплексной диагностики рака молочной железы
- •1.6.8. Прогнозирование и маркерная диагностика
- •1.7. Лечение рака молочной железы
- •1.7.1. Оперативное лечение рака молочной железы
- •I. Органонесохраняющие операции
- •II. Органосохраняющие операции
- •III. Реконструктивные операции при раке молочной железы
- •1.7.2. Постмастэктомический синдром
- •1.7.3. Лучевая тарапия рака молочной железы
- •1.7.4. Химиотерапия рака молочной железы
- •1.7.5. Иммунотерапия
- •1.7.6. Гормонотерапия рака молочной железы
- •1.7.7. Комбинированное лечение рака молочной железы
- •1.7.8. Комплексное лечение рака молочной железы
- •1.7.9. Алгоритмы лечения рака молочной железы
- •I. Стадия 0
- •II. Стадии I, iIа, iIb
- •III. Местно распространенный рак молочной железы III стадии
- •1.7.10. Реабилитация больных раком молочной железы
- •1.8. Рак молочной железы у мужчин
- •1.9. Контрольные вопросы
- •1.10. Тестовые задания
- •1.11. Рекомендуемая литература
- •2.1. Патоморфологическая характеристика сарком мягких тканей
- •2.2. Международная классификация tnm
- •2.3. Факторы риска развития сарком мягких тканей
- •2.4. Клинические проявления сарком мягких тканей
- •2.5. Особенности роста и распространения сарком
- •2.6. Диагностика сарком мягких тканей
- •2.7. Современные подходы в лечении сарком мягких тканей
- •2.7.1. Хирургическое лечение сарком мягких тканей
- •2.7.2. Лучевая терапия сарком мягких тканей
- •2.7.3. Комбинированное лечение сарком мягких тканей
- •2.7.4. Химиотерапия сарком мягких тканей
- •2.7.5. Отдаленные результаты лечения сарком мягких тканей
- •2.9. Тестовые задания Задание с выбором одного правильного ответа
- •10. К особенностям роста сарком мягких тканей относятся
- •2.10. Рекомендуемая литература
- •3.2. Классификация по системе tnm
- •3.3. Диагностика опухолей костей
- •3.4. Принципы лечения опухолей костей
- •3.5. Остеосаркома
- •3.6. Паракостальная (юкстакотикальная) саркома
- •3.7. Хондросаркома
- •3.8. Опухоль Юинга
- •3.9. Фибросаркома кости
- •3.10. Злокачественная фиброзная гистиоцитома
- •3.11. Алгоритмы диагностики и лечения сарком костей
- •I. Остеогенная саркома
- •II. Юкстакортикальная остеогенная саркома
- •III. Хондросаркома
- •IV. Саркома Юинга
- •V. Фибросаркома кости
- •3.12. Контрольные вопросы
- •3.13. Тестовые задания
- •10. Особенности роста сарком костей заключаются в том, что они
- •3.14. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Варианты итоговых тестов Первый вариант
- •Второй вариант
- •Матрицы ответов к заданиям в тестовой форме для самоконтроля
- •Раздел 1. Рак молочной железы
- •Раздел 2. Саркомы мягких тканей
- •Раздел 3. Рак Саркомы костей
- •Матрицы ответов к итоговым тестам Вариант 1
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания молочной железы, саркомы мягких тканей и костей
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
1.6.5. Инструментальные методы диагностики рака молочной железы
1.6.5.1. Рентгенодиагностика
I. Маммография. Из инструментальных исследований наиболее распространенным методом обследования молочных желез во всем мире является рентгеновская маммография. Этот метод остается по информативности вне конкуренции, несмотря на все технические достижения
Основные преимущества маммографии:
возможность получения полипозиционного изображения молочной железы;
самая высокая информативность при исследовании молочной железы;
возможность визуализации непальпируемых образований с различными проявлениями: в виде узла, в виде скопления микрокальцинатов от 50 микрон (что составляет до 20 % непальпируемых опухолей), в виде локальной тяжистой перестройки структуры (7-10 % непальпируемых опухолей);
возможность применять широкий спектр неинвазивных и инвазивных методик с диагностической и лечебной целью: дуктографию – искусственное контрастирование млечных протоков, в 92-96 % случаев позволяющее выявить причину патологической секреции из соска и локализацию патологического процесса; абсолютными показаниями к дуктографии являются выделения из соска серозного и кровянистого характера, относительными – все случаи патологической секреции из соска;
возможность проводить контролируемую пункцию кист с диагностической и лечебной целью;
возможность контролируемой пункции солидных образований с получением цитологического и гистологического материала;
возможность определить характер роста опухоли (моно- или мультицентрический);
возможность оценить степень распространенности процесса;
возможность выявить асимметрию структуры молочных желез;
возможность оценить состояние второй молочной железы для выбора оптимальной тактики лечения;
предоперационная внутритканевая маркировка непальпируемых образований;
рентгенография удаленного сектора для оценки полноты хирургического вмешательства.
Недостатки метода маммографии:
лучевая нагрузка (риск возникновения рака молочной железы вследствие произведенных ММГ – наиболее высок в возрастной группе до 35 лет);
маммография противопоказана детям, беременным, лактирующим женщинам;
сравнительно дорогостоящее исследование;
информативность метода снижается при плотном фоне молочной железы, что не исключает рентгенонегативного рака (1,8-6%).
Показания к проведению маммогарфии. Рентгеновская маммография выполняется в следующих случаях:
при обнаружении в железе уплотнения неясной природы;
как скрининговый метод диагностики для выявления непальпируемых форм РМЖ;
для дифференциальной диагностики между РМЖ и доброкачественными дисгормональными гиперплазиями МЖ;
для определения характера роста (одиночный узел или мультицентрический вариант опухоли) и уточнения формы РМЖ (узловая, диффузная);
при решении вопроса о возможности выполнения органосохраняющей операции на МЖ и для контроля состояния второй МЖ после односторонней мастэктомии;
для дифференциальной диагностики опухолей молочной железы и новообразований, исходящих из передней грудной стенки;
возможно также применение маммографии для уточнения формы мастопатии и наблюдения за ее течением, а также при гинекомастии.
В связи с тем, что рентгеновская маммография позволяет выявлять скрыто протекающие процессы в молочной железе, она является единственным на настоящий момент методом скрининговой диагностики РМЖ.
Маммография обладает высокой диагностической информативностью при раке молочной железы, особенно при использовании цифровых аппаратов (рис. 22), достигающей 83-95%.
Рис. 22. Цифровой низкодозный маммограф.
Обычно проводят исследование молочной железы в двух взаимно перпендикулярных, стандартных проекциях – прямой и боковой. Маммографию следует проводить с помощью специальных рентгеновских аппаратов – маммографов. Флюорографы, даже крупнокадровые, имеют низкую диагностическую эффективность (34-35%) и специфичность для выявления рака молочной железы и применяются только для выявления метастатического рака легкого.
При рентгенодиагностике опухолевой патологии молочной железы различают первичные и вторичные признаки злокачественности (рис. 23). Первичным признаком рака является наличие опухолевидной тени и микрокальцинатов, тень опухоли может иметь неправильную форму – звездчатую или амебовидную, с неровными, нечеткими контурами, характерной радиарной тяжистостью. Часто опухолевый узел сопровождается «дорожкой» к соску и втяжением последнего; утолщением кожи железы, иногда ее втяжением.
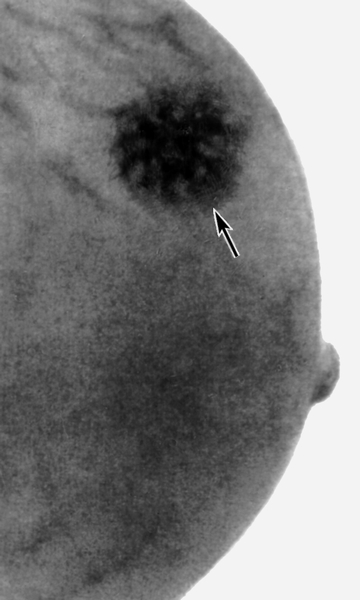
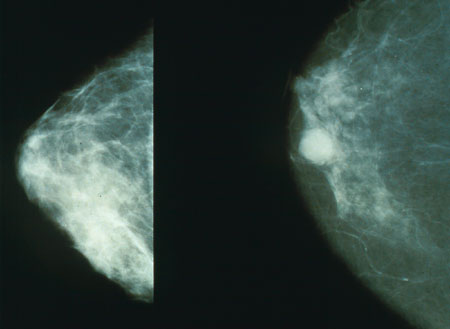
Рис. 23. Рентгенологические проявления рака молочной железы.
Одним из наиболее достоверных и ранних рентгенологических признаков рака молочной железы является наличие микрообызвествлений, являющихся отражением отложения солей кальция в стенке протока. Симптомы со стороны кожи, соска, окружающих опухоль тканей, усиленную васкуляризацию относят к вторичным (косвенным) рентгенологическим признакам рака молочной железы (рис. 23).
II. Дуктография. Дуктографию проводят при секретирующей и кровоточащей молочной железе, она помогает проводить дифференциальную диагностику между доброкачественными новообразованиями и протоковым раком молочной железы.
Контрастное вещество вводят в расширенный молочный проток при помощи тонкой иглы, после чего проводят маммографию в 2 проекциях с последующим выявлением сектора, в котором находится патологическое образование. Позволяет точно локализовать участок патологии. Точность исследования повышается при «двойном контрастировании»: последовательно протоки заполняются сначала йодсодержащим препаратом, а после его удаления воздухом. Отмечено лечебное действие дуктографии в 40% случаев. При опухолях, развивающихся из млечных протоков, на дуктограммах определяется дефект наполнения в млечном протоке, его сужение или обтурация.
Показания. Выделения из соска кровянистого и серозного характера.
Противопоказания. Острый воспалительный процесс, явные клинические признаки рака (опасность распространения процесса).
III. Пневмоцистография. С целью определения патологических процессов в молочной железе проводится пневмоцистография. Впервые данный метод был предложен французскими маммологами G.Gros и L.Sigrrist в 1952 году для диагностики внутрикистозной патологии. Полость кисты пунктировалась с последующей аспирацией. В спавшуюся кистозную полость вводился воздух в количестве, равном объему эвакуированной жидкости. Для дополнительного контроля полноты опорожнения полости проводилась маммография в двух проекциях. С целью улучшения визуализации перед введением воздуха вводится контрастное вещество для получения двойного контрастирования. Пневмокистография обладает высокой разрешающей способностью для выявления внутрикистозных образований диаметром до 1-2 мм. Как показал дальнейший опыт применения данной методики, возможности пневмокистографии значительно шире, поскольку позволяют не только оценить внутреннее состояние полости кисты, но и обладают высоким терапевтическим эффектом. По данным разных авторов, терапевтический эффект пневмоцистографии достигает 75%.
