
- •Клинико-функциональные методы исследования в терапии
- •2015 Г.
- •Содержание
- •Предисловие
- •Глава 1. Инструментальные методы исследования дыхательной системы
- •1.1.Исследование легочной вентиляции
- •Последовательность дыхательных маневров во время исследования легочной вентиляции
- •Характеристика кривых «поток-время» джел
- •1.2. Рентгенологические методы исследования
- •1.3. Эндоскопические методы
- •1.4. Биопсия легких
- •1.5. Контрольные вопросы
- •1.6. Тестовые задания
- •Эталоны ответов
- •Глава 2. Инструментальные методы исследования сердечно-сосудистой системы
- •2.1. Определение артериального давления
- •2. Формула Вецлера и Богера:
- •4. Формула н. Н. Савицкого:
- •Преимущества аускультативного метода:
- •Недостатки аускультативного метода:
- •Преимущества осциллометрического метода:
- •Недостаток осциллометрического метода:
- •Показания для проведения смад
- •2.2. Рентгенологические методы исследования
- •Показания к проведению плановой коронаангиорографии (каг)
- •2.3. Электрокардиография (экг)
- •2.3.1. Мембранная теория возбуждения клетки и мышечного волокна
- •2.3.2. Электрокардиографические отведения
- •2.3.3. Зубцы и интервалы экг
- •2.3.4. Понятие об электрической оси сердца
- •Основные визуальные признаки величины угла альфа при различных вариантах положения в электрической оси
- •2.3.5. Особенности электрокардиограммы у детей
- •2.3.6. Гипертрофии отделов сердца
- •2.3.7. Нарушения сердечного ритма и проводимости
- •Аритмии
- •I. Аритмии, обусловленные нарушениями образования импульса
- •II. Нарушения проводимости
- •III. Комбинированные нарушения ритма
- •Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров
- •Эктопические (гитеротопные) циклы и ритмы преимущественно не связанные с нарушением автоматизма
- •Нарушения проводимости
- •2.3.8. Электрокардиографическая диагностика ишемической болезни сердца
- •2.3.9. Экг при некоторых заболеваниях и синдромах
- •2.3.10.Изменение экг при физической нагрузке
- •2.4. Фонокардиография (фкг)
- •2.5. Определение венозного давления
- •2.6 Определение периферического сосудистого и удельного периферического сопротивления
- •2.7 Время кровотока
- •2.8. Скорость кровотока
- •2.9. Объем циркулирующей крови
- •2.10. Ультразвуковые методы исследования
- •Эхокардиография позволяет оценить:
- •Метод эхокардиографии с доплерографией показан для:
- •Ультразвуковая допплерография сосудов (уздг)
- •Показания к уздг:
- •2.11. Контрольные вопросы
- •2.12.Тестовые задания
- •18. Признаками блокады правой ножки пучка Гисса являются:
- •19.Изменения, возникающие на экг в стадию ишемии миокарда:
- •20.Признаком экстрасистолии из ав-соединения является:
- •21.Признаками нижнепредсердной экстрасистолии являются:
- •22.Признаками желудочковой экстрасистолии являются:
- •23.Признаками экстрасистолии из ав-соединения с предшествующим возбуждением желудочков являются:
- •24.Признаками экстрасистолы из ав-соединения с предшествующим возбуждением предсердий являются:
- •25.Нехарактерно для мерцательной аритмии:
- •Глава 3. Инструментальные методы исследования пищевода, желудка и двенадцатиперстной кишки
- •3.1. Выявление Helicobacter pylori
- •3.2.Исследование кислотопродуцирующей функции желудка
- •3.3. Исследование моторной функции
- •3.4. Эндоскопическое исследование
- •3.5. Ультразвуковое исследование
- •3.6.Гастропанель
- •3.7. Контрольные вопросы
- •Глава 4. Инструментальные методы исследования гепатобилиарной системы
- •4.1. Инструментальные методы исследования желчного пузыря
- •4.1.1. Исследование свойств желчи.
- •4.1.2. Рентгенологические методы исследования
- •4.1.3.Ультразвуковые методы исследования
- •4.1.4.Радионуклидные методы исследования
- •4.2.Инструментальные методы исследования печени
- •4.2.4.Радионуклидные методы исследования.
- •4.2.6. Биопсия печени
- •4.3. Контрольные вопросы
- •4.4. Тестовые задания
- •5.2. Компьютерная томография
- •5.3. Эндоскопическая ретроградная панкреатохолангиография (эрпхг)
- •5.4. Сцинтиграфия поджелудочной железы
- •5.5. Узи поджелудочной железы
- •5.6. Контрольные вопросы
- •5.7. Тестовые задания
- •6.2. Бактериологическое исследование
- •6.3. Эндоскопические методы исследования толстой кишки
- •6.4. Рентгенологическое исследование
- •6.5. Гистоморфологическое исследование
- •7.2. Исследования функции почек, основанные на определении коэффициентов очищения
- •7.3. Рентгенологическое исследование
- •7.4. Радионуклидные методы
- •7.5. Ультразвуковое исследование почек
- •7.6. Компьютерная томография
- •7.7. Цистоскопия
- •7.8. Контрольные вопросы
- •7.9. Тестовые задания
- •Эталоны ответов
- •Список литературы
- •Спирография
- •Клинико-функциональные методы исследования в терапии
Эктопические (гитеротопные) циклы и ритмы преимущественно не связанные с нарушением автоматизма
(или аритмии, обусловленные нарушениями образования импульса другие, помимо автоматизма, механизмы).
К этой группе аритмий относятся экстрасистолии и пароксизмальные тахикардии. Не совсем правильно относить их к нарушениям возбудимости.
Экстрасистолия.
Экстрасистола - преждевременное по отношению к основному ритму сокращение сердца или какого-либо его отдела, которое происходит под влиянием импульса из гетеротопного или «эктопического» очага возбуждения, расположенного чаще всего вне синусового узла в одном из участков проводящей системы сердца. Основной синусовый ритм при этом сохраняется, но экстрасистолы могут появиться на фоне патологического ритма, например, при мерцательной аритмии. В отличие от выскальзывающих комплексов, связанных с процессом диастолической деполяризации в автоматических центрах, экстрасистолы формируются стимулами, исходящими от основных (нормальных) импульсов.
Существуют три основных механизма образования экстрасистол:
- механизм повторного входа волны возбуждения (re-entrу);
- увеличение мембранных постпотенциалов;
- асинхронная реполяризация клеточных мембран.
Re-entrу (возвратный, повторный вход волны возбуждения) - феномен, при котором импульс, совершая круговое движение, возвращается к месту своего возникновения. Сущность этого механизма состоит в следующем: при развитии в сердечной мышце (отдельных участках) ишемии, дистрофии, некроза, кардиосклероза или значительных метаболических нарушений электрические свойства различных участков миокарда и проводящей системы сердца могут существенно отличаться друг от друга. Возникает так называемая электрическая негомогенность сердечной мышцы, которая нередко проявляется неодинаковой скоростью проведения электрического импульса в различных участках сердца и развитием однонаправленных блокад проведения. Участок с такой однонаправленной блокадой проведения, который возбуждается не обычным, а окольным путем, с большой временной задержкой, когда все остальные участки сердечной мышцы успели не только возбудиться, но и выйти из состояния рефрактерности (невозбудимости). В этом случае возбуждение этого участка может повторно распространяться на соседние участки сердца еще до того, как к ним вновь дойдет импульс из СА-узла. Возникает повторный вход волны возбуждения в те отделы сердца, которые только что вышли из состояния рефрактерности, в результате чего наступает преждевременное внеочередное возбуждение сердца - экстрасистола.
Усиление диастолических осциляций мембранного потенциала (замедленная постдеполяризация) может достигать уровня порогового потенциала возбуждения и вызывать преждевременный импульс (экстрасистолу); это чаще происходит во время терминальной части зубца Т, соединения Т-U, и начальной части зубца U.
Асинхронная реполяризация, обусловленная удлинением потенциала действия каких-либо структур, создает разность потенциалов, стимулирующую повторное (преждевременное) возбуждение. Этому процессу может способствовать увеличение длительности сердечного цикла.
Таким образом, при любом из рассмотренных механизмов для возникновения преждевременного возбуждения необходим «наводящий толчок». Его роль выполняет предшествующее нормальное возбуждение сердца (импульс основного ритма).
Остановимся на некоторых общих понятиях и терминах, которые используются при описаниях экстрасистол.
Расстояние от предшествующего экстрасистоле очередного цикла P-QRSТ основного ритма до экстрасистолы получило название интервала сцепления. При предсердной экстрасистолии интервал сцепления измеряется от начала зубца Р, предшествующего экстрасистоле цикла, до начала зубца Р экстрасистолы; при экстрасистолии желудочковой и из АВ-соединений - от начала комплекса QRS, предшествующего экстрасистоле, до начала комплекса QRS, экстрасистолы.
Важное диагностическое и прогностическое значение имеет выделение ранних экстрасистол. Ранними экстрасистолическими комплексами называют такие, начальная часть которых наслаивается на зубец Т предшествующего экстрасистоле цикла P-QRSТ основного ритма или отстоит от конца зубца Т этого комплекса не более чем на 0,04 с.
Расстояние от экстрасистолы до следующего за ней цикла P-QRST основного ритма (например, синусового) называется компенсаторной паузой. Различают неполные и полные компенсаторные паузы. Если экстрасистола возникает в предсердии или АВ-соединений, эктопический импульс распространяется не только на желудочки, но также ретроградно по предсердиям. Достигнув СА-узла, эктопический импульс «разряжает» его, т. е. прекращает процесс подготовки следующего очередного синусового импульса, который начинается вновь как бы с нуля только после такой «разрядки». Поэтому пауза, которая имеется после предсердной или атриовентрикулярной экстрасистолы, включает время, необходимое для того, чтобы эктопический импульс достиг СА-узла и «разрядил» его, а также время, которое требуется для подготовки в нем очередного синусового импульса. Такая компенсаторная пауза называется неполной. Она, как правило, чуть больше обычного интервала P-P (R-R).
При желудочковой экстрасистолии обычно не происходит «разрядки» СА-узла, поскольку эктопический импульс, возникший в желудочках, как правило, не может ретроградно пройти через АВ-узел и достичь предсердий и СА-узла. В этом случае очередной синусовый импульс беспрепятственно возбуждает предсердия, проходит по АВ-узлу, но в большинстве случаев не может вызвать очередной деполяризации желудочков, так как после желудочковой экстрасистолы они находятся еще в состоянии рефрактерности. Обычное нормальное возбуждение желудочков произойдет только за счет следующего (второго после экстрасистолы) синусового импульса. Поэтому продолжительность компенсаторной паузы при желудочковой экстрасистолии заметно больше продолжительности неполной компенсаторной паузы.
Расстояние между нормальным (синусового происхождения) желудочковым комплексом QRS, предшествующим экстрасистоле, и первым нормальным синусовым комплексом QRS, регистрирующимся после экстрасистолы, ровно удвоенному интервалу RR и свидетельствует о полной компенсаторной паузе.
Экстрасистолы могут быть единичными и парными, если подряд регистрируются две экстрасистолы. О групповой (залповой) экстрасистолии или коротком пароксизме тахикардии говорят в том случае, если подряд следует три и более экстрасистолы.
Экстрасистолы могут быть монотопными, исходящими из одного эктопического источника, и политопными (полифокусными), обусловленными функционированием нескольких эктопических очагов образования экстрасистолы. При монотопных экстрасистолах они имеют одинаковые интервал сцепления и форму (при одинаковом интервале сцепления но различной форме, экстрасистолы также монофокусные, но полиморфные). При политопных экстрасистолах они имеют неодинаковый интервал сцепления и неодинаковую форму. Таким образом, основным критерием для решения вопроса о политопности и монотопности экстрасистол является интервал сцепления (одинаковый интервал сцепления указывает на монотопность экстрасистол, различный - на политопность экстрасистол).
Правильное чередование экстрасистол с нормальными синусовыми циклами P-QRSТ свидетельствует об аллоритмической экстрасистолии. Если экстрасистолы правильно повторяются после каждого нормального синусового комплекса, речь идет о бигемении; если за каждыми двумя нормальными циклами P-QRSТ следует одна экстрасистола или после каждых двух экстрасистол, возникающих одна за другой, регистрируется один нормальный цикл P-QRST, говорят о тригемении; если экстрасистолы возникают после каждого третьего нормального синусового комплекса P-QRSТ - о квадригемении и т. д.
По частоте различают редкие экстрасистолы - реже 1 в минуту, частые экстрасистолы - от 1 до 5 в минуту и более.
Экстрасистолы могут быть функциональными у лиц с неустойчивыми психическими и вегетативными реакциями, при курении, злоупотреблении крепким чаем, кофе, алкоголем, и т. д. Такая экстрасистолия, как правило, не требует применения специальных противоаритмических препаратов и проходит самостоятельно после устранения воздействия на пациента указанных провоцирующих факторов. Гораздо более серьезны в прогностическом отношении экстрасистолы органического происхождения. Они могут сопровождать такие заболевания как миокардит, ревматизм, ИБС, миокардиопатия, ведущих к ишемии, дистрофии, некрозу, кардиосклерозу и формированию электрической негомогенности сердечной мышцы.
Экстрасистолия может возникать в результате применения некоторых лекарственных препаратов, таких как сердечные гликозиды, кофеин.
По топическому принципу экстрасистолы подразделяют на суправентрикулярные: синусовые, предсердные, атрио-вентрикулярные (узловые) и вентрикулярные или желудочковые.
Синусовые экстрасистолы встречаются редко. При этом комплексы не изменены, а на фоне правильного ритма отдельные комплексы возникают преждевременно.
Предсердные экстрасистолы возникают в любой точке обоих предсердий и в межпредсердной перегородке. Последовательность зубцов экстрасистолического комплекса не изменена, но волны Р экстрасистол отличаются от синусовых волн Р. Причем это отличие тем больше, чем дальше эктопический центр располагается от синусового узла. Если эктопический очаг располагается в верхней части предсердий, то волны, экстрасистол Р положительные, (рис. 2.15) могут быть заостренными, уширенными. Если эктопический очаг располагается в средней части предсердий, то волны Р экстрасистол двухфазные, если в нижней части предсердий - то волны Р экстрасистол становятся отрицательными, т. к. распространение импульса идет ретроградным путем - снизу вверх. Форма желудочкового комплекса чаще всего не изменена. Предсердная экстрасистола сопровождается неполной компенсаторной паузой. В некоторых случаях ранний предсердный экстрасистолический импульс совсем не проводится к желудочкам, так как застает АВ-узел в состоянии абсолютной рефрактерности. На ЭКГ при этом фиксируется преждевременный экстрасистолический зубец Р, после которого отсутствует комплекс QRS. Это так называемые блокированные предсердные экстрасистолы. Предсердные экстрасистолы могут быть и интерполированными (вставочными), но это бывает крайне редко. Считают, что в норме предсердные экстрасистолы не встречаются, и всегда указывают на органические поражения миокарда.
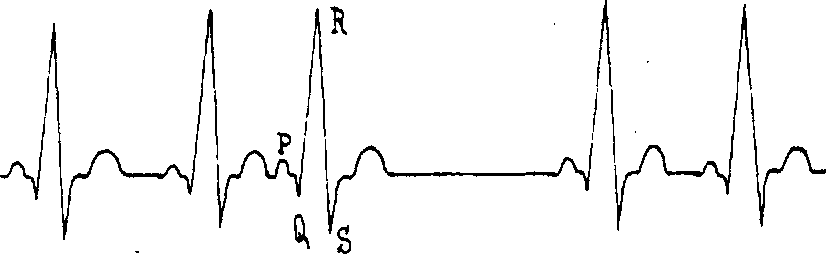
Рис. 2.15. Предсердная экстрасистола (верхнепредсердная).
Атриовентрикулярные экстрасистолы. Атриовентрикулярные экстрасистолы бывают трех видов, в зависимости от того, какая часть атриовентрикулярного соединения является источником экстрасистол (рис. 2.16). При узловой, а точнее - атриовентрикулярной экстрасистолии импульс распространяется по предсердиям снизу вверх, т. е. ретроградно, поэтому зубец Р становится отрицательным в большинстве отведений ЭКГ, кроме aVR. Желудочковый комплекс не изменен, или изменен незначительно. В зависимости от того, в какой части атриовентрикулярного соединения возникает экстрасистола, изменяется и последовательность расположения зубца Р и комплекса QRS. Если источником экстрасистолии является верхняя часть соединения, то отрицательный зубец Р предшествует желудочковому комплексу, так как импульс доходит до предсердий раньше, чем распространяется на желудочки. Интервал P-Q такой экстросистолы нередко укорочен. По современной классификации верхнеузловых экстрасистол не выделяют, относя их к нижнепредсердным.
При возникновении экстрасистолы из средней части атриовентрикулярного соединения возбуждения предсердий и желудочков происходят одновременно. Волна Р накладывается на желудочковый комплекс и становится не видна. Комплекс QRS сохраняет суправентрикулярный вид, хотя может несколько деформироваться за счет наложения волны Р. В настоящее время эти экстрасистолы называют экстрасистолами при одновременном возбуждении предсердий и желудочков.
 Рис.
2.16. Атривентрикулярные экстрасистолы:
Рис.
2.16. Атривентрикулярные экстрасистолы:
А - экстрасистола из верхней части aV-узла,
Б - экстрасистола из средней части aV-узла,
В - экстрасистола из нижней части aV-узла.
Экстрасистола, возникающая в нижней части соединения, успевает вызвать возбуждение желудочков несколько раньше, чем достигает предсердий, поэтому отрицательный зубец Р располагается после комплекса QRS. Это экстрасистола с предшествующим возбуждением желудочков. Компенсаторная пауза при экстрасистолии из АВ-соединения бывает полная и неполная. Полная компенсаторная пауза бывает при экстрасистолии из атриовентрикулярного соединения с предшествующим возбуждением желудочков, неполная компенсаторная пауза бывает при экстрасистолии из атриовентрикулярного соединения с одновременным возбуждением предсердий и желудочков.
Желудочковые экстрасистолы. Возникают в одном из желудочков или в межжелудочковой перегородке. Они характеризуются отсутствием зубца Р, так как импульс, возникающий в желудочках, ретроградно на предсердия не проводится. Комплекс QRS деформирован, уширен больше 0,12 сек., высокой амплитуды. Сегмент S-T располагается дискордантно, т. е. имеет направление противоположное направлению начальной части комплекса QRS. Аналогичные (дискордантные) изменения претерпевает зубец Т. За экстрасистолой следует полная компенсаторная пауза (рис. 2.17).
 Рис.
2.17. Левожелудочковая экстрасистола.
Рис.
2.17. Левожелудочковая экстрасистола.
Принадлежность экстрасистолы к тому или иному желудочку определяется наиболее точно по грудным отведениям. При возникновении ее в левом желудочке в грудных отведениях V1-V2 регистрируется высокий зубец R со смещением сегмента S-Т вниз и дискордантный зубец Т зубцу R; в 5,6 грудных отведениях - глубокий S. По стандартным отведениям судить труднее, так как влияет положение электрической оси сердца. Тем не менее при левожелудочковой экстрасистолии в I стандартном отведении главный зубец комплекса обычно направлен вниз (рис. 17). При правожелудочковой экстрасистолии, наоборот, в отведениях V1-V2 регистрируется глубокий зубец S со смещенным вверх сегментом S-Т, а в 5, 6 грудных отведениях высокий зубец R с сегментом S-T, смещен вниз и дискордантным зубцом Т. В I стандартном отведении главный зубец комплекса QRS, направлен вверх (рис. 2.18).
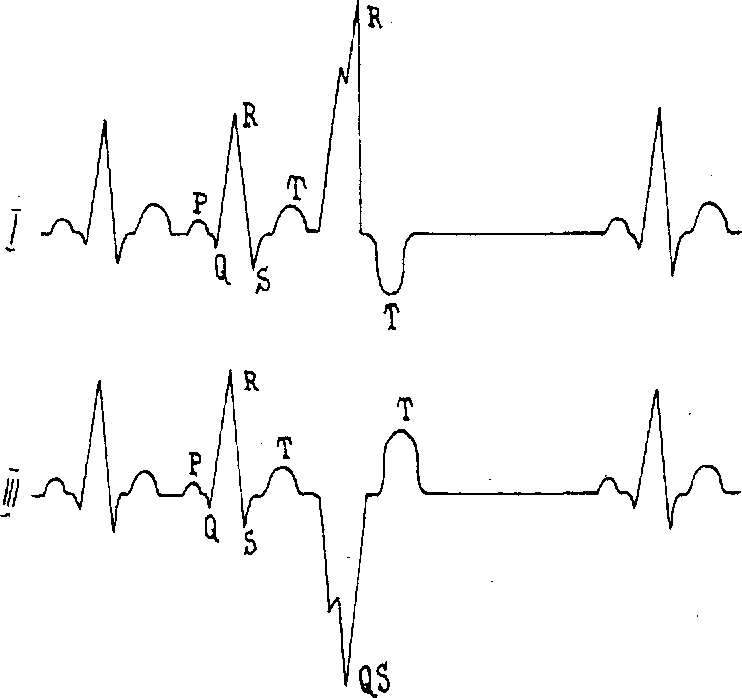
Рис. 2.18. Правожелудочковая экстрасистола.
Пароксизмальная тахикардия.
Это синдром, характеризующийся резко возникающими и внезапно заканчивающимися приступами тахикардии, порядка 160-220 и более в 1 минуту. Пульс при этом ритмичный. От синусовой тахикардии пароксизмальная тахикардия отличается не только более высокой частотой сокращений сердца, но и гетеротопностью происхождения импульсов. В сущности это поток монотопных экстрасистол, повторяющихся с большой частотой и равными интервалами. Классификация форм пароксизмальной тахикардии основана на топическом принципе. Различают суправентрикулярные пароксизмальные тахикардии, источник которых располагается в предсердиях или области атриовентрикулярного соединения и желудочковую пароксизмальную тахикардию.
При суправентрикулярной форме частота сердечных сокращений колеблется от 150 до 220-250 в минуту. На ЭКГ регистрируется измененный предсердный зубец Р и неизмененный по форме желудочковый комплекс (рис. 19). При большой частоте сердечных сокращений наблюдается наслоение сердечных циклов, в результате которого зубец Р сливается с зубцами желудочкового комплекса так, что трудно установить источник гетеротопной импульсации, и пароксизмальная тахикардия определяется как суправентрикулярная, без указания точной локализации - предсердная или из АВ-соединения.
При желудочковой пароксизмальной тахикардии регистрируется деформированный желудочковый комплекс по типу желудочковой экстрасистолы. В то же время предсердия продолжают сокращаться в своем ритме, так что зубцы Р могут появляться в различных местах ЭКГ вне связи с желудочковыми комплексами и значительно реже них (рис. 2.19).

Рис. 2.19. А - суправентрикулярная пароксизмальная тахикардия,
Б - желудочковая пароксизмальная тахикардия.
Фибрилляция (мерцание) предсердий - это комбинированное нарушение функции возбудимости и проводимости. Сущность мерцания состоит в том, что в миокарде предсердий циркулирует до 450-600 беспорядочных импульсов, охватывающих лишь отдельные мышечные волокна. Желудочки сокращаются аритмично. На электрокардиограмме (рис. 20) мерцательная аритмия появляется отсутствием зубца Р, вместо него выражены фибриллярные мелкие волны F, особенно в правых грудных отведениях V1-V2. Интервал R-R разной продолжительности. Комплекс QRS носит суправентрикулярный характер.
Трепетание предсердий. Это состояние, родственное мерцанию, но отличается от последнего тем, что в предсердии существует один очаг возбуждения, который дает 240-400 импульсов в минуту. На ЭКГ отмечаются волны F, более крупные, одинаковой формы и величины, напоминающие зубчики пилы (рис. 2.20). При правильной или ассоциированной форме трепетания соотношение числа сокращений предсердий и желудочков 2:1, 3:1 или 4:1, т. е. желудочки сокращаются в правильном ритме.
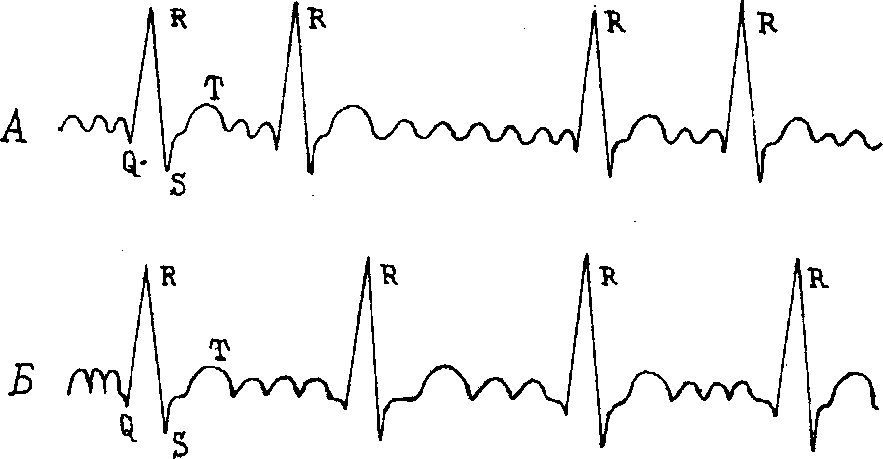
Рис. 2.20. А - мерцательная аритмия (мерцание предсердий),
Б - трепетание предсердий.
Мерцание и трепетание желудочков. Мерцание желудочков выражается в фибрилляции лишь отдельных мышечных пучков, без сокращения желудочков в целом. На ЭКГ не удается обнаружить типичного желудочкового комплекса, а заметны лишь совершенно неправильные волны, расположенные без пауз, одна за другой. Предсердный комплекс также не дифференцируется. Можно выделить крупноволновое мерцание желудочков и мелковолновое мерцание.
Трепетание желудочков - термин, который включает различные понятия. Обычно этим термином обозначают те случаи желудочковой тахикардии, при которых на ЭКГ не удается выявить диастолическую паузу, причем комплекс QRS и зубец Т четко не дифференцируются. Ритм желудочков, как правило, бывает частым - 200 и более в минуту.
На электрокардиограмме появляются высокой амплитуды уширенные и деформированные комплексы QRS, сегмент ST и зубец Т отсутствуют.
