
- •Задача №1
- •1. Клинико-анамнестических данных с учетом цикличности инфекционного процесса:
- •3. Данные лабораторных анализов:
- •1. Ds: Эпидемический сыпной тиф, период разгара, средней степени тяжести
- •2. Диагноз выставлен на основании:
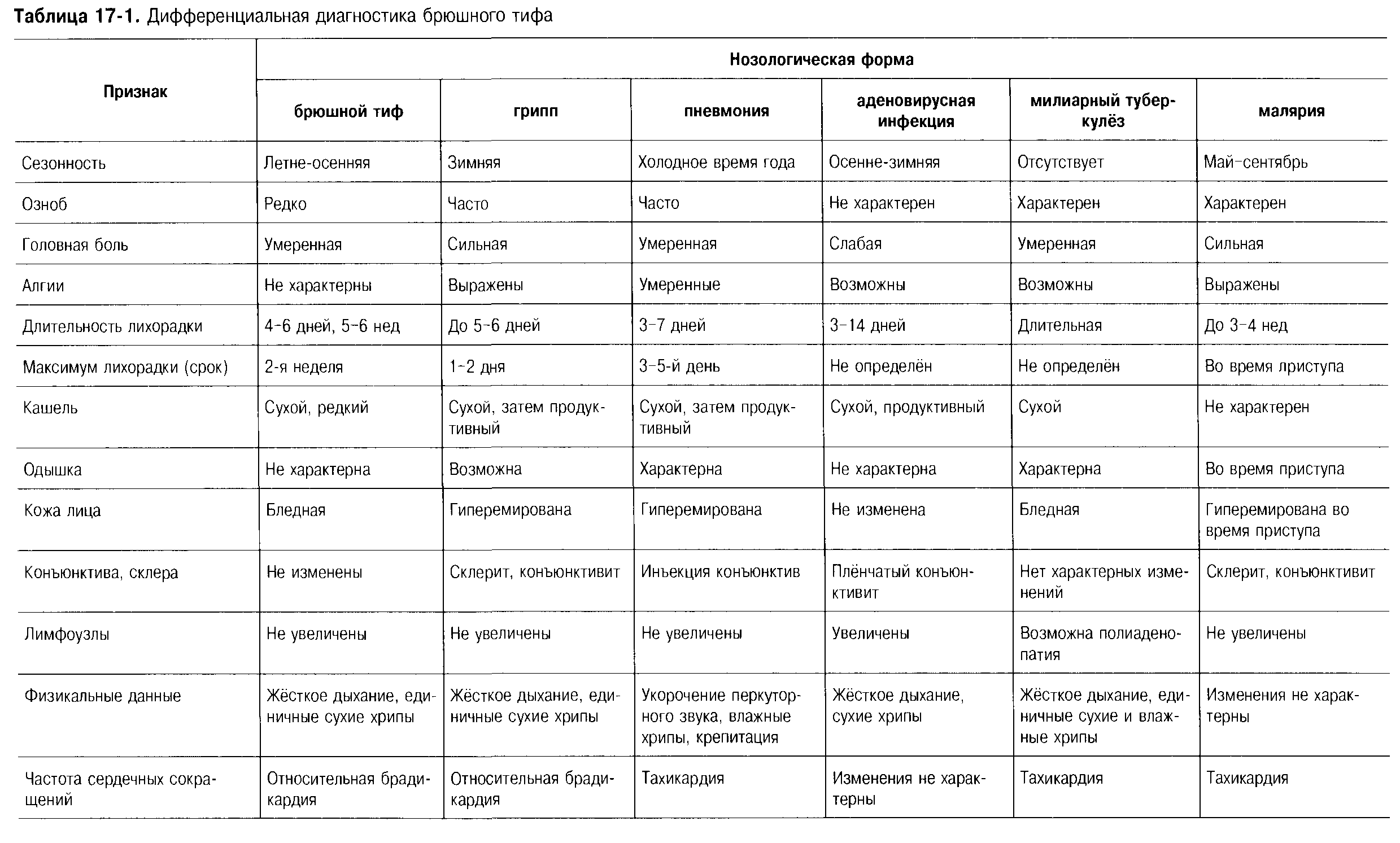
- •3. Диф. Диагноз нац. Руководсто стр. 551 - 552
- •4. План обследования:
- •5.План лечения:
- •Задача №3
- •1)Обоснование:
- •2).План обследования
- •3)План лечения
- •4)Дифференциальная диагностика: рекоменд с 448
- •Задача №4
- •Решение
- •Задача№5
- •Задача №6
- •1).Обоснование:
- •2) План обс-я.
- •3)План лечения.
- •Задача №7
- •Задача №8.
- •Задача №10
- •Решение
- •Задача №11
- •2.План обследования.
- •Задача № 12
- •1)Обоснование:
- •2)План обследования:
- •3)План лечения:
- •4)Дифференциальная диагностика
- •Задача №13
- •2.План обследования:
- •1. Специфическая диагностика:
- •2. Неспецифическая:
- •3.План лечения:
- •Задача №14
- •1)Обоснование:
- •2)План обследования:
- •3)План лечения:
- •Задача №15
- •Решение
- •Задача №16
- •Задача№17
- •Задача №18
- •Решение
- •Задача №19
- •Задача №20
- •Задача №22
- •Задача №23
- •Задача №24
- •4. План лечения:
- •Задача №26:
- •Задача №27
- •1)Обоснование:
- •2)План обследования:
- •4)Дифференциальная диагностика
- •5) Противоэпидемические мероприятия в очаге
- •1.Изъять продукты, лабораторный контроль продуктов
- •2.Употреблявшие их лица подлежат наблюдению 12 дней. Им энтеросорбенты и пбс 2000ме в/м
- •Задача №29
- •Задача №30
- •Решение
- •Задача № 31
- •1)Обоснование:
- •2)План обследования:
- •3)План лечения:
- •4)Дифференциальная диагностика
- •Задача №33
- •Задача №34
- •Задача №35
- •Задача №37
- •Решение
- •Задача №38
- •Задача №41
- •Задача №44
- •Задача №45
- •Задача №47
- •Задача №48
- •Задача №49
- •Задача №50
- •Задача №51
- •Задача №53
- •2.Клинических данных и объективного исследования:
- •2. Клинических данных и объективного исследования:
- •4.Диф. Диагноз.
Задача №53
Диагноз: Менингококковая инфекция. Генерализованная форма. Менингит. Тяжелое течение. Осложнение: отек ГМ. ДН 2 стадии
Обоснование диагноза: Менингококковая инфекция. Генерализованная форма. Менингит. Тяжелое течение. Осложнение: отек ГМ. ДН 2 стадии
поставлена на основе:
А) Эпид. Анамнеза: заболевание в феврале, а для менингококкового менингита характерна зимне-весенняя сезонность (особенно в феврале-апреле).
Б) клинических данных
- Интоксикационный синдром – повышение температуры до 39,5°C, озноб, головная боль, бледность
- Менингиальный синдром: общемозговые симптомы (головная боль, многократная рвота, психомоторное возбуждение, бред) и собственно менингиальные симптомы.
- Нарушение деятельности ССС – тенденция к брадикардии, гипертонии, Нарушение деятельности дыхательной системы – тахипноэ, дыхание поверхностное.
План обследования
Специфическая диагностика:
Спинно-мозговая пункция – бактериоскопия осадка ликвора, посевы на питательные среды
Серологическая реакция – ИФА –определение нарастание титра противоменингококковых антител в парных сыворотках; РПГА
ПЦР
Посев соскоба из носоглотки
Неспецифическая диагностика:
Полный анализ крови
ОАМ
ЭКГ
ЭЭГ
КТ
Контроль АД, ЧД ,пульса
План лечения:
режим постельный
парентеральное питание
этиотропная терапия: пенициллин 300 тыс. ЕД/кг массы тела в/в каждые 2 часа???
патогенетическая терапия
терапия отека ГМ :
дегидратация – фуросемид 1,0 мг/кг, повторить через 8 часов или маннитол 20% – 0,5мг/кг в/в
оксигенотерапия – 30-40% воздушная смесь (борьба с гипоксией)
ГКС –преднизолон 3мг/кг/сут
Инфузионная терапия (коллоиды: кристаллоиды =1:3), объем -60 мл/час (до 20 кап/мин): раствор глюкозы 5%-400мл в/в, реополиглюкин -200мл.
Оксибутират натрия 20% – 20мл
Дифференциальная диагностика
|
Менингококковый менингит |
Пневмококковый менингит |
|
Сходство | |
|
Выраженный менингеальный синдром, интоксикационный синдром, нарушение сознания, острое начало | |
|
Дифференциальная диагностика | |
|
Особенности эпиданамнеза – зимне-весенняя сезонность |
Особенности эпиданамнеза – развитию способствуют старые травмы черепа, могут предшествовать пневмонии, гнойный отит |
|
Очаговых поражений у данного больного нет |
Очаговые поражения нервной системы в 1-2 дни заболевания |
|
СМЖ – мутная, напоминает воду, забеленную молоком, резко увеличен цитоз от (1000 до 15000)×106/л, преобладание нейтрофилов (90-100%), увеличение белка до 1-3 г/л |
СМЖ – мутная, зеленоватая, увеличен цитоз от (500 до 1500)×106/л, преобладание нейтрофилов (90-100%), увеличение белка до 1-10 г/л, снижение сахара, пневмококки |
|
Обнаружение в ликворе или носоглотке менингококков, нарастание титра противоменингококковых антител
|
Бактериоскопия и посев на питательные среды ликвора, слизи из носоглотки, мокроты, серологически (РСК, РТГА, РНГА) |
|
Менингококковый менингит |
Острый лимфоцитарный хориоменингит |
|
Сходство | |
|
Выраженный менингеальный синдром, интоксикационный синдром, нарушение сознания, острое начало, быстрое нарастание симптоматики, вплоть до отека и набухания головного мозга | |
|
Дифференциальная диагностика | |
|
Особенности эпиданамнеза – зимне-весенняя сезонность |
Особенности эпиданамнеза – контакт с мышевидными грызунами, хомяками |
|
Очаговых поражений у данного больного нет |
Часто очаговые поражения |
|
СМЖ – мутная, напоминает воду, забеленную молоком, резко увеличен цитоз от (1000 до 15000)×106/л, преобладание нейтрофилов (90-100%), увеличение белка до 1-3 г/л |
СМЖ вытекает под высоким давлением, прозрачная, реже – опалесцирующая, цитоз до 2000×106/л, преобладание лимфоцитов (до 70-90%), в 2-4 раза увеличивается белок, сахар снижен |
|
Обнаружение в ликворе или носоглотке менингококков, нарастание титра противоменингококковых антител
|
Выделение вируса и выявление нарастания титра специфических антител в 4 раза и более (РСК) |
|
ОАК –нейтрофильный гиперлейкоцитоз, повышение СОЭ |
ОАК –лимфоцитоз, лейкопения. |
|
Менингококковый менингит |
Геморрагический инсульт |
|
Сходство | |
|
Выраженный менингеальный синдром, нарушение сознания, острое начало, быстрое нарастание симптоматики, многократная рвота, не приносящая облегчения, расстройство дыхания и сердечной деятельности | |
|
Дифференциальная диагностика | |
|
Особенности эпиданамнеза – зимне-весенняя сезонность |
Особенности анамнеза – аневризмы сосудов головного мозга, артериальная гипертензия, внезапное начало после физических и нервных перегрузок |
|
Очаговых поражений у данного больного нет, судороги отсутствуют |
Быстрое развитие очаговых поражений, клонические и тонические судороги, повышение сухожильных рефлексов |
|
Лихорадка обязательна |
Лихорадка может быть (но чаще на субфебрильном уровне) |
|
Зрачки без изменений |
Зрачок на стороне кровоизлияния может быть расширен |
|
СМЖ – мутная, напоминает воду, забеленную молоком, резко увеличен цитоз от (1000 до 15000)×106/л, преобладание нейтрофилов (90-100%), увеличение белка до 1-3 г/л |
СМЖ – эритроциты, цитоз умеренный |
|
Обнаружение в ликворе или носоглотке менингококков, нарастание титра противоменингококковых антител
|
Отсутствие в ликворе и носоглотке менингококков, отсутствие нарастания титра антител |
|
ОАК –нейтрофильный гиперлейкоцитоз, повышение СОЭ |
ОАК –лейкоцитоз возможен |
Задача № 54
28 января в 9 часов 20 мину поступила больная 17 лет в крайне тяжелом состоянии. Заболела остро 27 января вечером. С ознобом поднялась температура до 39 С°, появилась сильная головная боль, ночью же мать заметила на коже сыпь. В 4 часа утра больная потеря сознание. Объективно: температура 37 С°, без сознания. На коже туловища и конечностей обильная, крупная до 3-х копеечной монеты геморрагическая сыпи с некрозами в центре. Тоны сердца глухие, сердцебиение до 160 уд/мин., пульс не прощупывается. АД 60/не определяется. Имеется ригидности затылочных мышц, положительные симптомы Кернига и Брудзинского. В легких дыхание везикулярное, хрипов нет. Живот втянут, печень и селезенка не увеличены. С вечера не мочилась.
Ваш предварительный диагноз, обоснуйте его.
Проведите диф. диагностику.
Составьте план лабораторного обследования и лечения.
Ds: Менингококковая инфекция, генерализованная смешанная (сочетанная) форма. Менингококкемия, молниеносная форма, осложненная ИТШ 3 степени (ОПН ????). Менингококковый менингит.
Выставлен на основании:
Данных анамнеза:
1.острейшее начало заболевания
2.Эпиданамнеза: больная поступила 28 января-характерна зимнее-весенняя сезонность.
3. клинических данных и объективного осмотра:
интоксикационный синдром: повышение температуры тела до 39 с самого начала заболевания, озноб
общемозговой синдром: потеря сознания через 9 часов после начала заболевания, сильная головная боль
синдром экзантемы: на коже туловища и конечностей появилась обильная сыпь, крупная, до 3 см в диаметре, геморрагического характера с некрозом в центре, появилась в первые часы заболевания
менингеальные симптомы: ригидность затылочных мышц, + Кернига,+ Брудзинского
синдром острой сердечно-сосудистой недостаточности: тахикардия 160 ударов в минуту, артериальное давление 60\не определ., пульс не прощупывается, шоковый индекс: 60\160-3 степень шока,олигоурия
? тромбогеморрагический синдром 1 фаза-гиперкоагуляции: в первые часы геморрагическая сыпь с некрозами в центре
План обследования
Специфическая диагностика:
Бактериологический: посев крови, ликвора для определения менингококков при поступлении
Серологический:кровь, ликвор на реакцию латекс-агглютинации или встречного электрофореза для определения АГ менингококка при поступлении
Бактериологическое исследование толстой капли крови
Кровь, ликвор на реакцию ИФА со спецеф. антисыворотками
Бактериологическое исследование носоглоточной слизи
Неспецифическая диагностика:
ОАК
ОАМ
Исследование смж
Биохимия крови: общий белок, СРБ, сиал.кислоты, креатинин, мочевина, ФПП, калии, натрий, хлор, магний, глюкоза
Биохим.исслед.ликвора: белок, Панди, глюкоза, хлориды
ЭКГ
ЭЭГ
КТ
Коагулограмма:ПТИ, фибриноген, АЧТВ
План лечения:
Показана госпитализация в связи с тяжелым состоянием пациента, бессознательным состоянием, нозология инфекционного процесса и развившиеся осложнения, угрожающие жизни больного, лечение в условиях ПИТ
режим постельный, контроль показателей гемодинамики
парентеральное питание
этиотропная терапия:
-левомицитина сукцинат 6г в\м через каждые 6 часов-10 дней (?)
--пенициллин 200-500 тыс ед\кг\сут в\м каждые 2 часа, сут доза увеличивается на 1\3
патогенетическая терапия
терапия ИТШ :
терапия СС-недостаточности:
-преднизолон в\в-разовая доза 10-15 мг\кг
-дексазон 0.5-1 мг\кг в\в в растворе кристаллоидов(трисоль, дисоль)
2)Дезинтоксикация:
Кристаллоиды: коллоиды 3:1
глюкоза
5% 400мл + АСК 5% 6мл+ инсулин 5 ед
трисоль 200мл в\в капельно
реополиглюкин 200мл
терапия ДВС (?)
гепарин 10-15 тыс ед п\к в 2-3 точки
заместительная инфузионная терапия

Дифференциальная диагностика
1. Бактериальный менингоэнцефалит
Общие признаки, позволяющие заподозрить у пациента данное заболевание:
- инфекционный характер патологии, цикличность инфекционного процесса
- острое начало с развитием интоксикационного синдрома – повышение температуры тела до 39,0, сильная головная боль
развитие общемозгового синдрома - головная боль, потеря сознания через 9 часов после начала заболевания
развитие симптомов менингеального синдрома - выраженная ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского
развитие симптомов синдрома поражения сердечно-сосудистой системы - артериальная гипотония, тахикардия, пульс не определяется
Признаки, позволяющие исключить у данного пациента данную патологию:
- различия в течении заболевания - при менингококковой инфекции симптомы основных синдромов развиваются в первые часы заболевания, при бактериальном менингите - более медленное течение заболевания
- у данного больного наблюдались синдромы, характерные для менингококковой инфекции и не характерные для бактериального менингоэнцефалита - синдром геморрагический
2. Грипп, тяжелое течение, осложненный серозным менингитом
Общие признаки, позволяющие заподозрить у пациента данное заболевание:
- инфекционный характер патологии, цикличность инфекционного процесса
- острое начало с развитием интоксикационного синдрома - – повышение температуры тела до 39,0, сильная головная боль
развитие общемозгового синдрома - головная боль, потеря сознания через 9 часов от начала заболевания
развитие симптомов менингеального синдрома - выраженная ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского
развитие симптомов синдрома поражения сердечно-сосудистой системы - артериальная гипотония, тахикардия, пульс не определяется
развитие симптомов геморрагического синдрома
Признаки, позволяющие исключить у данного пациента данную патологию:
- различия в течении заболевания - при менингококковой инфекции симптомы основных синдромов развиваются в первые часы заболевания, одновременно, при гриппе менингит является осложнением и развивается позже; при молниеносной менингококковой инфекции быстро развивается отек и набухание головного мозга, при серозных менингитах такое осложнение развивается редко; тяжелое течение менингококковой инфекции характерно для молодых лиц, тяжелое течение гриппа не характерно для молодых лиц без преморбидного фона.
- различия в проявлениях геморрагического синдрома: при менингококковой инфекции геморрагическая сыпь появляется в первый день болезни, при гриппе более характерна сыпь в виде энантемы, при развитии генерализованной сыпи процесс сопровождается геморрагическим отеком легких
Задача № 55
Больная Ч. 27 лет поступил в стационар на 12 день болезни с жалобами на головную боль, недомогание, боли в животе, жидкий стул 1-2 раза в сутки. Заболел постепенно, было недомогание, болела голова, но продолжал работать, температуру не измерял. 18 мая (6 день болезни) температура повысилась до 39 С°, болела голова, беспокоила сильная слабость. С 18 мая –22 мая находился на больничном с диагнозом ОРЗ. 22 мая госпитализирован в инфекционное отделение с диагнозом брюшной тиф. При объективном осмотре: состояние средней тяжести. Вялый, бледный, на коже живота слева 2 розеолезы. АД 110/70, язык густо обложен коричневым налетом. Печень выступает на 1-1,5 см, селезенка не пальпируется. На 2-й день пребывания в стационаре появились резкие боли в животе, озноб, акроцианоз, пульс 104 уд/мин. слабого наполнения и напряжения. АД 120/60, выражено напряжение передней брюшной стенки живота, С. Щеткина-Блюмберга положительный.
Ваш диагноз, его обоснование. Проведите диф.диагностику. Ваша тактика обследования и лечения.
Ds: Брюшной тиф, период разгара, тяжелое течение, осложненный перфоративным перитонитом. (+кишечным кровотечением ?)
Выставлен на основании:
Данных анамнеза:
Постепенное начало заболевания
Цикличность течения
Эпиданамнеза: осенне-зимняя сезонность, весной может быть новый всплеск (а данный больной заболел в конце мая), чаще болеют мужчины в возрасте 15-45 лет. (данному больному 27 лет)
Клинических данных и объективного осмотра:
Интоксикационный синдром (повышение температуры тела до 39°C зафиксированное на 6 день болезни,ступенеобразное повышение температуры(трапециевидный тип лихорадки) сильные головные боли, недомогание, озноб, вялость, бледность кожных покровов)
Абдоминальный синдром
-боли в животе
- жидкий стул 1-2 раза в сутки
-язык обложен коричневым налетом
- гепатолиенальный синдром (увеличение печени)
Экзентематозный синдром (характерные 2 розеолы на коже на коже живота слева)
Синдром перитонита (как осложнение на 14 день болезни) : резкие боли в животе, озноб, тахикардия, + Щеткина-блюмберга
Синдром ССС : тахикардия , акроцианоз
План обследования:
Специфическая диагностика:
Бактериологическое исследование – посев крови10-15 мл во флакон с 100-150 мл 10-20% желчного бульона, со средой Раппопорт с 1 дня болезни в течение всего лихорадочного периода, кровь взять до начала лечения; материала из розеол на среды, содержащие желчь (желчный бульон, среда Рапопорт); посев производить в течение 2-3 дней ежедневно.
- ИСПАРАЖНЕНИЯ В ПРОБИРКУ С 30% ГЛИЦЕРИНОВОЙ СМЕСЬЮ, МОЧУ, ДУОДЕНАЛЬНОЕ СОДЕРЖИМОЕ (со второй недели болезни)
Серологическая диагностика

Неспецифическая диагностика:
Общий анализ крови
ОАМ
Узи
коагулограмма
План лечения
Экстренное хирургическое лечение (в первые 6 часов после перфорации).
строгий постельный режим до нормализации температуры
голод, стол 0 , парентеральное питание
покой, соблюдение гигиены полости рта и кожи, профилактика образования трещин на языке, развития стоматита и пролежней.
этиотропная терапия (до 10 дня нормализации температуры тела):
ципрофлоксацин 0,5-0,75 г 2р\д после еды в\в
или цефтриаксон 1,0-2,0 г в\в 1р\сутки
патогенетическая терапия
дезинтоксикационная терапия
глюкоза
5% 400мл + АСК 5% 6мл+ инсулин 5 ед
трисоль 200мл в\в капельно
реополиглюкин 200мл
Витаминотерапия
Аскорбиновая кислота 0,05г 3 р\д в течение 20-30 дней
Иммунотерапия ( при длительном бактериовыделении, обострении, рецидиве )
-пентоксил
-Метацил
-брюшнотифозная вакцина
Дифференциальная диагностика
|
Брюшной тиф |
Эпидемический сыпной тиф |
|
Общие признаки | |
|
Наличие синдрома экзантемы, выраженного интоксикационного синдрома, гепатомегалии | |
|
Дифференциальная диагностика | |
|
Особенности эпид. анамнеза – заражение происходит при употреблении зараженной воды или пищи, осенне-зимняя сезонность ,новый всплеск весной |
Особенности эпид. анамнеза – заражение происходит путем втирания фекалий вшей в повреждения кожи, нет указаний на перенесенный в прошлом тиф |
|
Постепенное начало |
Острое начало |
|
Заторможенность больных с начала заболевания, помрачнение сознания |
Беспокойство, бессонница больного |
|
Характеристика сыпи: появляется на 7-8 день заболевания, необильная, розеолезная, на коже верхних отделов живота и нижних отделов грудной клетки, розеолы мономорфные с четкими границами, несколько возвышаются над уровнем кожи, характерен феномен подсыпания |
Характеристика сыпи: появление на 4-5 день, обильная, розеолезная ,полиморфная ,локализация на туловище и конечностях, одномоментность высыпания |
|
Лицо чаще бледное |
Лицо гиперемировано, симптом капюшона |
|
Синдром поражения органов пищеварения: язык обычно сухой, обложен серовато-бурым налетом ,утолщен ,живот вздут, имеется симптом Падалки (укорочение перкуторного звука в правой подвздошной области), стул обычно задержан в начальный период, а в период разгара –отмечается диарея |
Синдром поражения органов пищеварения не характерен (может быть фулигинозный язык) |
|
Бактериологическое исследование крови – посев на среды, содержащие желчь (желчный бульон, среда Рапопорт) Серологическая диагностика –РНГА в парных сыворотках (диагностический титр 1:200 и выше); ИФА |
РСК с антигеном, приготовленным из риккетсий Провачека (минимальный диагностический титр 1:160, а к 10-12 дню – 1:640, 1:1280) в парных сыворотках РНГА в парных сыворотках (с 5-7 дня болезни выявляются антитела IgМ в количестве 1:1000 и более) |
|
Осложнение – перфоративный перитонит |
Осложнения –тромбофлебиты, эндартерииты, ТЭЛА, миокардиты, кровоизлияния в мозг, инфекционный психоз и т.д. |
|
В ОАК –лейкоцитоз ,чаще нормоцитоз |
В ОАК – умеренно выраженный нейтрофильный лейкоцитоз, эозинопения, лимфопения, повышение СОЭ |
|
Брюшной тиф, осложненный перфорацией кишечника |
Перфоративная язва двенадцатиперстной кишки |
|
Общие признаки | |
|
Абдоминальный синдром, резкая боль в животе, симптомы раздражения брюшины положительный, напряжение передней брюшной стенки живота, нарастает клиника перитонита, рентгенологические признаки перфорации (симптом серпа) | |
|
Дифференциальная диагностика | |
|
Особенности эпид. анамнеза – заражение происходит при употреблении зараженной воды или пищи ,осеннее-зимняя сезонность, новый всплеск весной |
Особенности анамнеза – наличие язвы двенадцатиперстной кишки в анамнезе |
|
Постепенное начало |
Острое начало |
|
Характерная цикличность заболевания |
Нет цикличности заболевания, характерной для инфекционного процесса |
|
Заторможенность больных с начала заболевания, помрачнение сознания |
Беспокойство больного |
|
Характеристика сыпи: появляется на 7-8 день заболевания, необильная, розеолезная, на коже верхних отделов живота и нижних отделов грудной клетки, розеолы мономорфные с четкими границами, несколько возвышаются над уровнем кожи, характерен феномен подсыпания |
Сыпь не характерна |
|
Синдром поражения органов пищеварения: язык обычно сухой, обложен серовато-бурым налетом, утолщен ,живот вздут, имеется симптом Падалки (укорочение перкуторного звука в правой подвздошной области), стул обычно задержан в начальный период, а в период разгара –отмечается диарея |
Синдром поражения органов пищеварения характерен (боли в животе) |
|
Бактериологическое исследование крови – посев на среды, содержащие желчь (желчный бульон, среда Рапопорт) Серологическая диагностика –РНГА в парных сыворотках (диагностический титр 1:200 и выше); ИФА |
Не проводится |
|
В ОАК –лейкоцитоз ,чаще нормоцитоз |
В ОАК – лейкоцитоз, сдвиг влево |

Задача №57
Больной И. 39 лет поступил в стационар на 3 день болезни с жалобами на температуру 38,5 С°, озноб, общее недомогание. В области правой голени в средней трети имеется гиперемия, отек, пузырьки с серозным содержимым. Пальпируются увеличенные болезненные паховые лимфоузлы. Между пальцев на ноге трещины. Своё заболевание связывает с переохлаждением и длительным пребыванием на ногах накануне заболевания. Заболевание началось остро, с озноба, повышении температуры тела до 39-40 С°, с сильной головной болью, миалгией, артралгией. Через 18 часов присоединился местный процесс. Сердце – тоны приглушены, ритмичные. АД 130\80мм, Р – 88 уд/мин. Легкие – дыхание везикулярное. Живот безболезненный.
Анализ крови: лейк.-17000, СОЭ-25 мм/час, п-12,с-67,л-16,э-1.
Ds: Первичная рожа правой голени, эритематозно-буллезная форма, средней степени тяжести.
Выставлен на основании:
Данных анамнеза:
Острое начало
Эпиданамнеза: наличие провоцирующих факторов заболевания: трещины между пальцев на ноге, накануне заболевания переохлаждение
Клинических данных:
Интоксикационный синдром ( субфебрильная температура, озноб ,общее недомогание, приглушенные тоны сердца, тахикардия)
Синдром локальных изменений (В области правой голени в средней трети имеется гиперемия, отек, пузырьки с серозным содержимым)
Синдром регионарного лимфаденита (Пальпируются увеличенные болезненные паховые лимфоузлы)
Лабораторных данных:
нейтрофильный лейкоцитоз
сдвиг формулы влево
ускорение СОЭ.
*(Среднетяжелая форма т.к. выраженная интоксикация, общая слабость,озноб, темп 38,5, тахикардия)
План обследования:
Специфическая диагностика:
определение антигенемии: А-полисахарида, белково-рибосомные антигены, Аг L-форм
определение антител : АТ к А- ПСХ в ИФА, Ат к О-СЛ, Ат к ДНКазе
Неспецифическая диагностика:
ОАК
ОАМ
Коагулограмма
План лечения:
Режим общий
Диета –стол №15, обильное питье
Этиотропная терапия
Пенициллин 6 млн ЕД в сутки в/м – в течении 10 дней(т.к. среднетяжелая форма)
Патогенетическая терапия:
НПВС: индометацин 60 мг в\м в течение 10 дней (при выражено йинфильтрации кожи)
Десенсибилизирующая терапия: супрастин Внутрь во время еды по 0,025 г 2-3 раза в день
Местная терапия в два этапа:
Примочки с димефосфоном по 30 минут 3 раза в день.
10% метилурациловая мазь до отторжения корочек
Физиотерапия: в остром периоде –УФО в субэритемных дозах №3 в сочетании с УВЧ №3; в период реконвалесценции –электрофорез с калия иодидом, лидазой №12.
Дифференциальная диагностика

|
Рожа |
Эризепилоид |
|
Общие признаки | |
|
Наличие местного воспалительного процесса (буллезно-эритематозная форма), острое начало | |
|
Дифференциальная диагностика | |
|
Особенности эпид. анамнеза – наличие сопутствующих заболеваний, провоцирующих факторов – трещина между пальцев ног, переохлаждение накануне заболевания |
Особенности эпид. анамнеза – заражение через поврежденную кожу при контакте с зараженным мясом или больными животными (особенно свиней) ,обычно заболевание носит профессиональный характер |
|
Интоксикационный синдром выражен |
Интоксикационный синдром мало выражен |
|
Характеристика местного воспалительного процесса – гиперемия с четкими неровными краями в виде языков пламени с воспалительным валиком по периферии, при пальпации определяется повышение температуры в очаге, резкая краевая болезненность, отек, пузырьки с серозным содержимым. Пальпируются увеличенные болезненные паховые лимфоузлы. |
Характеристика местного воспалительного процесса – процесс локализуется обычно на коже пальцев и кистей рук, в месте входных ворот инфекции-эритема красного, красно-багрового цвета, края более яркие по сравнению с центром, отек выражен слабо, температура кожи повышается незначительно по сравнеию со здоровыми участками |
|
Специфическая диагностика особого значения не имеет:
|
РНГА, РА ,посевы содержимого везикул |
|
Рожа |
Микробная экзема |
|
Общие признаки | |
|
В острую фазу появление везикул на фоне эритемы, наличие провоцирующих факторов (трещина между пальцев ног) ,переохлаждение накануне заболевания | |
|
Дифференциальная диагностика | |
|
Интоксикационный синдром выражен |
Интоксикационный синдром мало выражен |
|
Характеристика местного воспалительного процесса – гиперемия с четкими неровными краями в виде языков пламени с воспалительным валиком по периферии, при пальпации определяется повышение температуры в очаге, резкая краевая болезненность, отек, пузырьки с серозным содержимым. Пальпируются увеличенные болезненные паховые лимфоузлы. |
Характеристика местного воспалительного процесса – Очаги поражения при этом часто располагаются асимметрично, имеют резкие границы, округлые или фестончатые очертания, по периферии которых часто виден воротничок отслаивающегося рогового слоя. Очаг представлен сочной эритемой с пластинчатыми корками, после удаления которых обнаруживается интенсивно мокнущая поверхность, на фоне которой отчетливо видны ярко-красные мелкие точечные эрозии с каплями серозного экссудата. Вокруг основного очага видны микровезикулы, мелкие пустулы, серопапулы. Аллергические высыпания (аллергиды) могут возникнуть вдали от основного очага. |
|
Специфическая диагностика особого значения не имеет:
определение антител к стрептолизину А: АТ к ПСК в ИФА, Ат к О-СЛ, Ат к ДНКазе |
Нет специфической диагностики |
Задача №58
Больная Б., 57 лет, врач-бактериолог
Решение Невозможно понять иерсиниоз это или псевдотуберкулез по условиям задачи??
Диагноз: ? «Иерсиниоз, гастроинтестинальная форма, гастроентеритический вариант,средней степени тяжести» поставлен на основании:
Эпиданамнеза: больная работает врачом-бактериологом;
