
оперативная урология Лопаткин
.pdf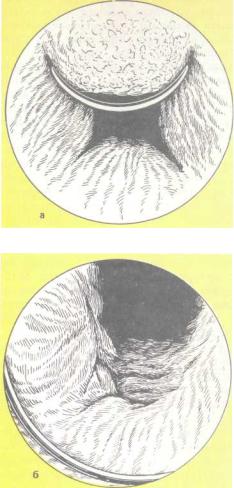
ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ |
419 |
рильные и готовые к работе запасная оптическая система и запасные электроды-петли. Также должна быть предусмотрена возможность проведения неотложной лапаротомии или эпицистостомии при перфорации мочевого пузыря.
Техника операции. Трансуретраль-
ную электрорезекцию аденомы предстательной железы начинают с ретроградной уретроцистоскопии. Резектоскоп проводят под контролем зрения или с обтуратором-кон- дуктором. При осмотре задней части уретры на уровне семенного бугорка видны боковые доли аденомы предстательной железы, вдающиеся в просвет уретры. При дальнейшем введении инструмента можно наблюдать появление увеличенной в размерах средней доли железы (рис. 253).
Для профилактики осложнений необходимо помнить о существовании проксимальной и дистальной границ резекции. Ими являются зона области семенного бугорка и гладкая мускулатура шейки мочевого пузыря.
При введении электрорезектоскопа в мочевой пузырь видны боковые доли, при этом вертикальная граница средней доли аденомы — в виде отвесной стенки.
Удаление аденоматозной ткани лучше начинать с средней доли, так как если при возникновении осложнений в течение резекции или наркоза операция будет прервана, препятствие оттоку мочи будет уже частично удалено. Затем последовательно удаляют правую и левую доли. Мелкие кровоточащие артерии не должны отвлекать внимания хирурга на коагуляцию, удлиняющую время операции. Современная ирригационная система позволяет создать хорошую видимость операционного поля и в конце операции произвести хорошую коагуляцию. На последнем этапе резекции удаляют остатки аденоматозной ткани
14*
253. Трансуретрапьная резекция аденомы предстательной железы.
а — средняя и боковые доли аденомы предстательной железы ; 6 — вид после трансуретральной электрорезекции аденомы.
путем прижатия петли резектоскопа к капсуле аденомы, подавая ее пальцем через прямую кишку. Производится тщательная коагуляция артериальных и венозных сосудов, при которой следует иметь в виду, что низкое артериальное давление пациента создает видимость полного гемостаза. Электрорезекция периодически прерывается после введения
medwedi.ru
420 |
|
ОПЕРАЦИИ НА МУЖСКИХ ПОЛОВЫХ ОРГАНАХ |
|||
|
|
|
|
|
|
вмочевой пузырь 150 — 200 мл жидкости, которую эвакуируют с кусочками ткани по тубусу резектоскопа. Окончательное удаление кусочков ткани и сгустков крови осуществляется после__пгх)ведения гемостаза эвакуатором "Эллика или шприцем Жанэ. После завершения операции и удаления тубуса электрорезектоскопа по уретре проводят двухходовой катетер Фолея, по которому осуществляются ирригация и эвакуация промывной жидкости и мочи с кровью. С гемостатической целью
впространстве, где до электрорезекции находилась аденома предстательной железы, устанавливают баллон-катетер и в зависимости от интенсивности кровотечения наполняют его жидкостью. У пациентов с артериальной гипертензией остановка кровотечения из места операции требует натяжения катетера и прижатия кровоточащих сосудов стенкой заполненного баллона.
Количество удаленной ткани может варьировать от 10 до 120 г. Катетер обычно удаляется через 48 ч после операции. Средний койкодень после операции составляет 7 — 9 сут. У больных с длительно существующими надлобковыми мочепузырными свищами, когда они становятся «губовидными», производят электрорезекцию стенки свищевого хода по периметру, что позволяет
вдальнейшем избежать его ушивания.
Послеоперационный период проте-
кает без существенных особенностей.
Осложнения и их профилактика.
Обычно при хорошо освоенной методике трансуретральной электрорезекции количество осложнений минимально, и пациенты через короткий промежуток времени чувствуют себя вполне удовлетворительно, возвращаются к активной жизни. Однако на первых этапах внедрения трансуретральной электрорезекции в клиническую практику редки, но
возможны осложнения, характерные для этой операции.
Во время проведения резекции из сосудов, расположенных на стенках, наблюдается артериальное кровотечение; гемостаз производится методом диатермокоагуляции той же петлей или электродом в виде шарика по завершении удаления ткани в избранной зоне (шейка, одна доля или ее часть). Правильно подобранная интенсивность коагулирующего тока обеспечивает остановку кровотечелия с побелением ткани в месте воздействия без обугливания
иобразования кратера. Глубокая электрорезекция циркулярных мышц может вызвать сильное кровотечение из венозных синусов, с которым трудно бороться, а также привести к перфорации стенки в зоне операции. Появление жировой ткани из «окошек» в стенке во время резекции — опасный признак. Во время проведения гемостаза не следует добиваться полной коагуляции поверхности резекции, поскольку это ведет к глубоким некрозам предстательной железы. Коагуляция должна быть точечной. При возникновении венозного кровотечения из синусов целесообразно прекратить резекцию, установить катетер Фолея для гемостаза, прижав его баллон к шейке, а операцию завершить через 5 — 7 дней. При перфорации шейки мочевого пузыря необходимо произвести эпицистостомию и дренирование паравезикальной клетчатки, прекратив операцию во избежание развития осложнений. Для предотвращения ранения мочеточниковых устьев и мочепузырного треугольника среднюю долю необходимо резецировать особо осторожно. При резекции в этой области устье
иопознавательные границы не дифференцируются, что может привести к перфорации пузыря.
Следует помнить о том, что остаточную ткань у дистальной границы резекции удаляют малыми кусочка-
ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ |
421 |
ми, особо осторожно, во избежание повреждения наружного сфинктера. Окончательное удаление аденоматозной ткани производится под контролем пальца, введенного в прямую кишку.
Особенности послеоперационного ведения. В ближайшем послеоперационном периоде катетер соединяют с ирригационной системой. Время промывания мочевого пузыря зависит от интенсивности кровотечения, однако это время должно быть минимальным, чтобы не усилить кровотечение и дать возможность сосудам тромбироваться.
Применение диуретиков, например маннита, лазикса, дает возможность проводить самопромывание мочевого пузыря и предотвращает окклюзию дренажей сгустками. В натяжении катетера, как правило, нет необходимости, однако это следует иметь в виду на случай умеренного или сильного кровотечения.
При сильном кровотечении и тампонаде мочевого пузыря сгустками необходимо вновь ввести в мочевой пузырь электрорезектоскоп, отмыть кровь и сгустки, найти кровоточащие сосуды и коагулировать их. Обычно декомпрессии мочевого пузыря бывает достаточно для сокращения ложа и остановки кровотечения.
Во время дренирования мочевого пузыря катетером на область наружного отверстия уретры накладывается защитная повязка с антибактериальной мазью.
Антибактериальная терапия проводится во время дренирования мочевого пузыря катетером, а после его удаления — по показаниям, согласно результатам посева мочи.
Криодеструкция аденомы предста-
тельной железы. Показания. Криоде-
струкция аденомы предстательной железы показана больным аденомой, страдающим тяжелыми сопутствующими заболеваниями различных органов и систем, степень
операционного риска у которых, по классификации Schlegel, относится к III и IV. Часть больных этой категории имеют надлобковый мочепузырный свищ, остальным он рано или поздно должен быть наложен в связи с большим количеством остаточной мочи, частными острыми задержками мочи или нарастающей хронической почечной недостаточностью.
Таким образом, криодеструкция является паллиативной операцией, позволяет избавить больных от страданий, связанных с наличием надлобкового мочепузырного свища.
Техника криодеструкции описана в разделе «Лечение рака предстательной железы».
5.3.2. РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Данные о частоте рака предстательной железы весьма различны не только вследствие того, что разные авторы используют разные источники информации (пальцевое исследование, данные биопсии, результаты патологоанатомических вскрытий и др.), но и потому, что частота рака в различных странах неодинакова. Так, в США, где рак предстательной железы достаточно распространен, он составляет 17% от всех опухолей и занимает третье место среди причин смерти у мужчин
[Silverberg, Holleb, 1975]. Среди умерших от рака мужчин рак предстательной железы обнаружен в США и Норвегии в 12%, в Кана- де—в 10%, в Англии и Уэлсе — в 6,5% [O'Donghue E., Chisholm G., 1976], а в Японии - в 0,9% [Kurihara S., 1963].
Классификация. Согласно Между-
народной классификации по системе TNM, разработанной комитетом Международного противоракового союза, различают следующие стадии рака предстательной железы.
medwedi.ru
422 |
ОПЕРАЦИИ НА МУЖСКИХ ПОЛОВЫХ ОРГАНАХ |
Г — первичная опухоль;
ТО — первичная опухоль пальпаторно не определяется; Т1 — опухоль занимает менее половины
предстательной железы и окружена нормальной на ощупь тканью; Т2 — опухоль занимает половину пред-
стательной железы или большую часть, но не вызывает ее увеличения или деформации; ТЗ — опухоль приводит к увеличению или деформации железы, но не выходит за пределы органа; Т4 — опухоль прорастает окружающие
ткани и (или) органы;
N — регионарные лимфатические узлы; NX — оценить состояние регионарных лимфатических узлов невозможно;
NO — нет признаков поражения регионарных лимфатических узлов;
N1 — наличие метастазов в регионарных лимфатических узлах;
М — отдаленные метастазы; МО — отдаленных метастазов нет;
М1 — метастазы в костях; М2 — метастазы в других органах с по-
ражением или без поражения костей.
Особенностью клинического течения рака предстательной железы является длительное развитие болезни без каких-либо проявлений. Первыми, но, к сожалению, далеко не ранними признаками этого заболевания являются расстройства мочеиспускания, повелительные позывы к акту мочеиспускания, чувство неполного! опорожнения мочевого пузыря, вялая струя мочи. Иногда первыми проявлениями рака предстательной железы являются острая задержка мочи, тупые боли в промежности, заднем проходе, крестце. Вместе с тем у целого ряда больных первые проявления заболевания связаны, с развитием метастазов в костях и сопровождаются поясничнокрестцовыми болями, болями в позвоночнике или в тазовых лимфоузлах, что ведет к появлению асимметричной отечности нижних конечностей, кожи полового члена и мошонки, появляются боли в ногах.
При появлении у больного остаточной мочи или сдавлении устьев мочеточников в результате прорастания опухолью дна мочевого пузыря постепенно развивается кли-
ническая картина почечной недостаточности (сухость во рту, жажда и т. п.).
Диагностике рака предстательной железы помогает анемнез: жалобы на дизурию, нарастающая слабость, потеря массы тела — свидетельствуют в пользу рака. Кожные покровы, как правило, бледные. Наиболее существенные данные получаются при ректальном исследовании предстательной железы. Последняя при раке имеет участки или узлы хрящевой плотности, резко отличающиеся от остальной массы железы. Размер участка уплотнения может быть большим и меньшим в зависимости от стадии заболевания.
Дальнейшее обследование больного направлено на выявление метастазов, оценку состояния почек
имочевых путей, гистологическое подтверждение опухоли. Поскольку чаще всего метастазы рака предстательной железы встречаются в костях и забрюшинных, тазовых и паховых лимфатических узлах, то производятся рентгенография костей таза, черепа, грудной клетки, позвоночника; радиоизотопное сканирование костей; лимфография; исследование активности кислой фосфатазы.
Для оценки состояния почек и мочевых путей исследуют естественный суточный диурез, содержание креатинина, индикана и мочевины в крови, производится экскреторная урография с нисходящей цистографией. При этом отмечается, как правило, асимметричность эктазии верхних мочевых путей, а иногда и полное отсутствие функции одной из почек. На цистограммах выявляются приподнятость дна
идефект наполнения мочевого пузыря; на генитограммах — деформация семенных пузырьков, их асимметрия.
„Гистологическое подтверждение рака может быть получено при
ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ |
423 |
диагностической аспирационной пункции или биопсии подозрительных участков предстательной железы, при исследовании срезов предстательной железы со стороны уретры с помощью трансуретральной резекции и при обнаружении рака в удаленной аденоме предстательной железы.
В настоящее время считается, что диагноз рака предстательной железы может быть поставлен лишь при гистологическом подтверждении и обнаружении типичных метастазов в костях.
Лечение. Несколько раз менявшиеся представления о способах лечения рака предстательной железы в настоящее время большинством урологов мира могут быть сформулированы следующим образом. Больным в стадии TINQMO показано оперативное лечение — простатовезикулоэктомия при отсутствии общих противопоказаний. В более поздних стадиях — при наличии метастазов и прорастании опухоли предстательной железы в окружающие ткани и при наличии общих противопоказаний к радикальной операции в случаях, когда у больных развивается задержка мочи и постоянные или периодические катетеризации мочевого пузыря не приводят к восстановлению мочеиспускания, — больным выполняются паллиативные операции: трансуретральная электрорезекция, трансвезикальная электрорезекция, криодеструкция пораженной предстательной железы.
Рак предстательной железы как гормонально-зависимая опухоль во всех случаях должен лечиться с применением эстрогенов и кастрации. Как и при аденоме предстательной железы, для обнажения предстательной железы при раке используются промежностный, позадилобковый внепузырный, чреспузырный, ишиоректальный, трансректальный доступы, однако наибольшее рас-
пространение получили позадилобковый и промежностный доступы.
"ТГозадилобковая простатэктомия.
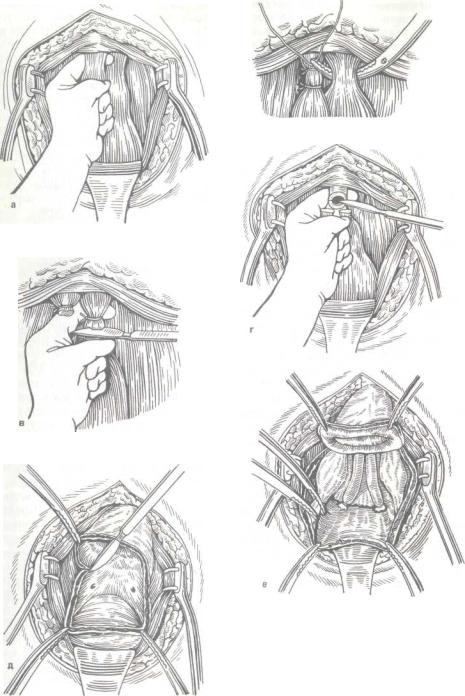
Позадилобковое пространство обнажается продольным или дугообразным разрезом кожи передней стенки живота, и пальпаторно в зависимости от наличия пораженных регионарных лимфатических узлов и степени подвижности предстательной железы определяется возможность выполнения радикальной операции. После пересечения и перевязки лобково-предстательных связок (рис. 254, а —в) поперечно у верхушки предстательной железы пересекают мочеиспускательный канал (рис. 254, г), что позволяет, захватив верхушку железы вместе с проксимальной частью уретры, отвести ее кверху для постепенного тупого отслаивания задней поверхности предстательной железы и мочевого пузыря от передней поверхности прямой кишки. Далее_ поперечно рассекают переднюю стенку мочевого пузыря (рис. 254, д), отступив на 1,5 — 2 см от прощупываемой предстательной железы; через этот разрез, распространяющийся на левую и правую боковые стенки пузыря, определяют устья мочеточников, и ниже их на 1 — 1,5 см заканчивается циркулярный разрез мочевого пузыря (рис. 254, е). Таким образом, в руках хирурга оказывается единый блок, в который входят предстательная железа и шейка мочевого пузыря и который теперь удерживается в ране верхушками семенных пузырьков и семявыносящими протоками. Семявыносящие протоки пересекают и перевязывают. Верхушки семенных пузырьков полностью выделяют и вместе с предстательной железой и шейкой мочевого пузыря удаляют. Стенку мочевого пузыря п">сле ее сужения кисетными или П-образными швами сшивают с дистальной частью уретры на полихлорвиниловом катетере или катетере Фолея, который
medwedi.ru
424 |
ОПЕРАЦИИ НА МУЖСКИХ ПОПОВЫХ ОРГАНАХ |
254. Этапы позадилобковой простатэктомии.
Объяснение в тексте.
ОПЕРАЦИИ НА ПРЕДСТАТЕПЬНОЙ ЖЕЛЕЗЕ |
425 |
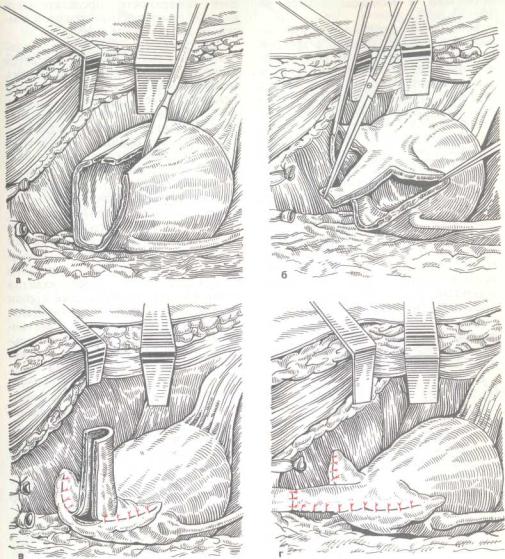
255. Эталь/ формирования трубки из пузырной стенки при большом диастазе между уретрой и мочевым пузырем, а — вб/краиеание
лоскута из мочевого пузыря; б — определение длины лоскута; в — формирование трубки; г — соединение «формированной» трубки с уретрой.
medwedi.ru
426 |
ОПЕРАЦИИ НА МУЖСКИХ ПОПОВЫХ ОРГАНАХ |
оставляют в мочевом пузыре на
10—12 дней.
Если из-за большого диастаза соединить мочевой пузырь с уретрой не представляется возможным, то из передней стенки мочевого пузыря выкраивают прямоугольный лоскут шириной 3 — 4 см и длиной, необходимой для ликвидации диастаза; из этого лоскута формируют трубку, которую сшивают с дистальной частью уретры, а дефект в мочевом пузыре ушивают (рис. 255).
Если диастаз небольшой (1—3 см) и натяжение после наложения швов между шейкой пузыря и уретрой умеренное, для еще большего его ослабления можно 2 — 3 лигатурами, проведенными через стенку мочевого пузыря, вывести их на промежность и подержать в натянутом виде несколько дней, завязав их на коже промежности.
Операция простатэктомии заканчивается дополнительным дренированием мочевого пузыря через надлобковую область.
Промежностная простатэктомия.
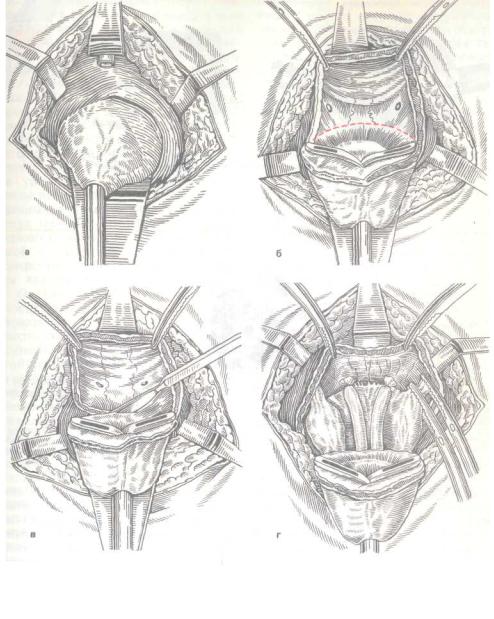
Положение больного — на столе с согнутыми и разведенными в стороны ногами на специальных подставках. Разрез кожи и доступ к железе — как при аденомэктомии. После рассечения сухожильного центра и ректоуретральной мышцы удается проникнуть в пространство между задней поверхностью предстательной железы и передней стенкой прямой кишки. Далее перепончатую часть уретры у основания предстательной железы пересекают, и через пузырный конец ее в мочевой пузырь вводят двухлопастный ретрактор Юнга (рис. 256, а), лопасти которого в мочевом пузыре разводят в стороны и, потягивая за него, частично выводят предстательную железу вместе с шейкой мочевого пузыря в рану. Тракцией железы вверх и кнаружи и одновременно оттягиванием крючком прямой кишки вниз достигается мобилизация за-
дней поверхности предстательной железы, семенных пузырьков и ампул семявыводящих протоков.
Наоборот, тракцией предстательной железы книзу и кнаружи удается обнажить переднюю поверхность предстательной железы и мочевого пузыря и частично мобилизовать
иих боковые стенки. Далее, выпятив переднюю стенку мочевого пузыря одной браншей ретрактора Юнга, проводят поперечный разрез стенки мочевого пузыря, отступя 1 см от верхней части краниальной поверхности предстательной железы
идалее — боковых стенок (рис. 256, б). Через образовавшееся окно в мочевом пузыре отыскивают устья мочеточников и ниже их на 1 см отсекают заднюю стенку мочевого пузыря (рис. 256, в). Далее, захватив двумя зажимами край задней стенки мочевого пузыря, ее подтягивают кверху, что позволяет тупо и частично остро выделить семенные пузырьки и ампулы, пересечь и перевязать семявыносящие протоки (рис. 256, г) и удалить предстательную железу вместе с шейкой мочевого пузыря и семенными пузырьками. Следующий этап операции — моделирование шейки мочевого пузыря и сшивание ее с дистальной частью уретры, как правило, на полихлорвиниловой трубке или катетере Фолея. Рану дренируют. Катетер удаляют на 10— 12-й день.
Осложнения и особенности послеоперационного периода. Наиболее час-
тым осложнением при простатэктомии является повреждение мочеточников и прямой кишки. Для предупреждения повреждения мочеточников сразу после вскрытия мочевого пузыря в них следует ввести мочеточниковые катетеры или тонкие полихлорвиниловые трубочки.
Учитывая, что после операции нередко развиваются отек слизистой оболочки мочевого пузыря и сдавление устьев мочеточников, мочеточ-
ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ |
427 |
|
|
|
|
256. Этапы промежностной простатэктомии Объяснение в тексте.
никовые катетеры целесообразно оставить в мочеточниках на 2 — 3 дня, выведя их дистальные концы через ограниченный прокол передней стенки мочевого пузыря.
При повреждении прямой кишки дефект в ее стенке ушивают.
Среди других осложнений отмечаются недержание мочи, стриктура уретропузырного анастомоза, остеит лобковых костей.
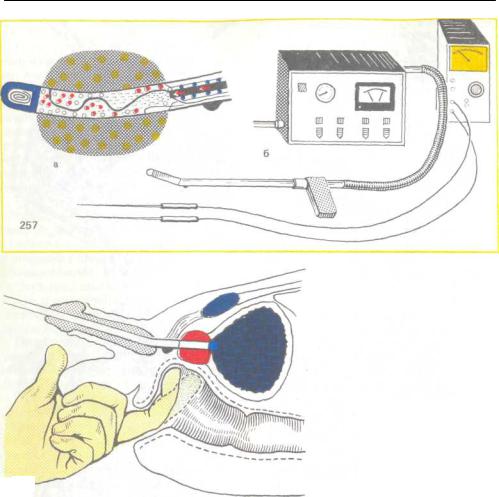
Криодеструкция аденомы и рака
предстательной железы. Криоде-
струкция аденомы и рака предстательной железы основана на быстром замораживании тканей с помощью специального зонда (рис. 257), в результате чего наступает не-
medwedi.ru
ОПЕРАЦИИ НА МУЖСКИХ ПОЛОВЫХ ОРГАНАХ
257. Схема криозонда (а) и общий вид аппарата дня криодеструкции (б).
258. Схема распопожения криозондавмочевомпузыре
и предстатепьной жепезе.
258
кроз прилежащих к рабочей части инструмента тканей новообразования с последующим их отторжением и обеспечением более свободного оттока мочи по уретре.
Техника криодеструщии. В на-
стоящее время существуют три основных вида криодеструкции при новообразованиях предстательной железы: 1) «слепая» криодеструкция — без визуального контроля; 2) криодеструкция на открытом мочевом пузыре; 3) эндоскопическая криодеструкция.
Обезболивание — нейролептаналгезия с местным обезболиванием уретры раствором тримекаина.
Перед операцией под контролем пальца, введенного в прямую кишку, в толщу предстательной железы со стороны промежности слева и справа от бульбозного отдела уретры, вводят две иглотермопары, с помощью которых определяют температуру ткани железы во время ее охлаждения.
«Слепая» криодеструкция осуществляется без визуального контроля расположения криодеструктора. Ориентиром его местонахождения является «пуговка» на нижней части - инструмента, находящаяся в 17 мм от активной (рабочей) части инструмента и относительно сво-
