
Giao-Trinh-SDH-Tim-Mach-Hoc-DHYD-Hue pdff
.pdf
-Xử trí cấp cứu kịp thời. Thời gian lý tưởng là trước 3 phút.
-Tuổi bệnh nhân, tình trạng thể lực, bệnh lý tim mạch mắc phải.
-Di chứng: Thần kinh, tim mạch.
-Yếu tố khởi phát.
-Thông thường khi có ngừng tuần hoàn di chứng chiếm 50%, tử vọng: 80%.
9.Dự PHÒNG
-Nhập viện vào phòng theo dõi đặc biệt những trường hợp có nguy cơ cao ngừng tim có nguyên nhân như đã nêu trên.
-Đảnh giá các yếu tố nguy cơ cũng như bệnh tim thực thể các trường hợp nguy cơ.
-Xử trí tích cực các rối loạn bằng các phương tiện cấp cứu, chú ý xây dựng đội ngũ y tế cấp trong và cả ngoài viện.
370
1
PHÙ PHÔI CẤP
1. ĐỊNH NGHĨA
Phù phổi cấp là sự tràn ngập đột ngột thanh dịch từ hụyết tương thấm qua các mao mạch phổi vào trong phế nang.
2. Cơ CHẾ BỆNH SINH
2.1. Tăng áp lực thủy tĩnh mao mạch phôi
Tăng áp lực thủy tĩnh mao mạch phổi là cơ chế chủ yếu gây phù phổi do tim. Nó xảy ra khi áp lực thủy tĩnh > 30mmHg (bình thường 8 - lOmmHg) tức là vượt quá áp lực keo (bình thường 25mmHg).
2.2. Tăng tính thấm màng mao quản - phế nang
Tăng tính thấm màng mao quản - phế nang gặp trong trường hợp phủ phổi không do tim như là ngộ độc, hơi ngạt, nhiễm trùng.
2.3. Giảm áp lực keo
Giảm áp lực keo làm thuận lợi thoát dịch từ mao quản vào trong phế nang.
2.4. Tăng áp lực âm cũa mô kẽ
Chọc hút khí màng phổi quá nhanh dưới áp lực âm lớn có thể gây phù phổi một bên.
2.5. Tắc hệ bạch mạch
Tắc hệ bạch mạch sau thay phổi, viêm bạch mạch xơ hóa có thể gây phù mô kẽ.
2.6. Không rõ CO’chế
Tắc động mạch phổi, phù phổi độ cao, phù phổi thần kinh, sau sốc điện, CO giật.
•- Có nhiều yếu tố phối hợp để dẫn tới cơ chế trên đó là:
+Cơ học: Suy thất trái hoặc là cản trở sự đầy máu của thất trái.
+Thể dịch: ứ muối và nước như suy thận, truyền dịch quá nhiều và quá nhanh.
+Kích thích tại chỗ: Nhiễm trùng nhiễm độc.
+Thần kinh: Ghi nhận phù phổi cấp xảy ra sau chấn thương sọ não, sang chấn tinh thần và tác dụng tốt của Morphin trong điều trị. Cơ chế tác dụng và vai trò chưa được rõ, nó có thể liên quan tới rối loạn vận mạch ở phổi và tăng tính thấm của mao mạch phổi.
Các yếu tố này thường phối hợp với nhau. Ví dụ phù phổi trên một bệnh nhân có hẹp khít van hai lá (cơ giới) xảy rá sau xúc động mạnh (thần kinh) hoặc ăn uổng quá mặn (thể dịch).
Q = K[(Pmm - Pmk) - ơf (pk - Pkmk)] - Qiymph
-Trên đây là phương trình Starling áp dụng cho phổi cũng như tuần hoàn hệ thống:
+Q: Vận tốc thẩm dịch từ mạch máu vào khoảng kẽ.
+K: Hệ số thẩm thấu tế bào nội bì (tì lệ thuận bề mặt màng và tì lệ nghịch chiều dày màng). + Pmm: Áp lực mao mạch phổi (8 - lOmmHg).
371
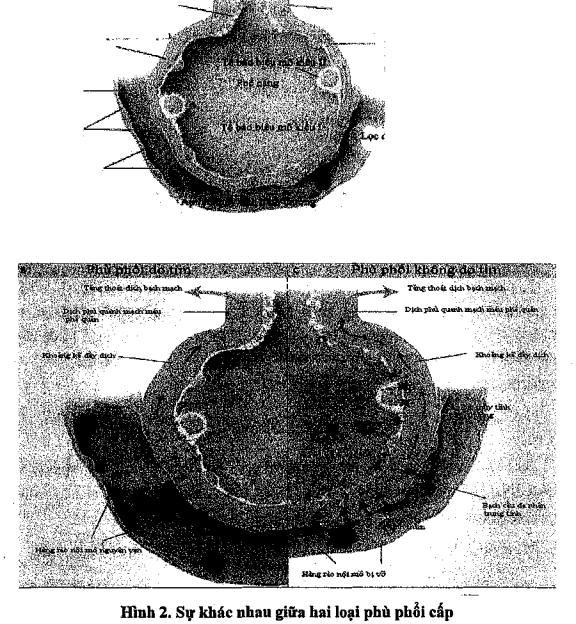
+Pmk: Áp lực thuỷ tĩnh dịch kẽ (# - 12mmHg).
+ơf: Hệ số phản hồi, nó xác định tính hiệu quả của màng ngăn có nhiệm vụ chặn proteine lọt
qua.
+pk: Áp lực keo huyết tương (25mmHg).
+Pkrnk: Áp lực keo mô kẽ (3mmHg).
+Qiymph' Dòng chảy bạch mạch.
Yếu tố đẩy dịch ra khỏi mạch là áp lực mao mạch phổi và áp lực keo của mô kẽ.
Dẵĩi lưu hạehmạeh
TỄ tóo MỄuiKiS đụửng ha hả|»
" KJsotag kí qụanh mạch mầu phể quản
Khoảng Jíậ quạnh vi w h
IMitỊg cHy dịch tù khoáng kS quạnh vi ingcỉl tói khoảng ks quanh mạnh máu
phổ quản |
1 |
|
Mao mạch
TỂ Wn nội mA
dịch
Hảng uộĩ mâ nguÿsiavçn
3. NGUYÊN NHÂN
372
3.1. Do tim
Mọi bệnh tim gây quá tải thể tích hoậc áp lực thất trái hay là giảm co bóp thất trái có thể dẫn tới phù phổi cấp. Hay gặp bệnh van tim hai lá, hẹp động mạch chủ, tăng huyết áp, nhồi máu cơ tim, nhịp nhanh kịch phát kéo dài.
3.2. Nguyên nhân ngoài tỉm
3.2.1.Huyết động
-Bệnh thận: Thường gặp nhất là viêm cầu thận (viêm cầu thận cấp, mãn).
-Các thủ thuật: Chọc tháo dịch màng phổi quá nhanh, truyền dịch quá nhiều và nhanh.
3.2.2.Tổn thương
-Nhiễm trùng: Viêm phổi vi trùng hoặc siêu vi.
-Nhiễm độc: CƠ2, hơi độc, xăng, dầu.,. -Ngạt nước.
4. TRIỆU CHỨNG
Sau đây là mô tả triệu chứng phù phổi cấp huyết động điển hình.
4.1. Cơ năng
Trong suy tim hái phù phổi cấp đột ngột xảy ra trong những giờ đầu ban đêm lúc ngủ hoặc là sau gắng sức không quen làm. Nó biểu hiện bởi cảm giác sợ sệt, lo lắng, hốt hoảng, khó thở dữ dội, nhịp thở tăng nhanh khiến người bệnh phải ngồi dậy để thở. Bệnh nhân khạc đàm ngày càng nhiều đàm long, có bọt hồng, đây là triệu chứng rẫt có giá trị để chẩn đoán. Người bệnh thường có tím tải, chi ẩm và lạnh.
4.2. Triệu chứng thực thể
Phổi: Nghe ran bọt ran rít đầu tiên ở đáy phổi sạu dâng lên đỉnh phổi như nước thủy triều.
Tim: Thường khó nghe có thể nghe tiếng ngựa phi hoặc là các tiếng bệnh lý của bệnh van tim. Huyết áp có thể cao hoặc là tụt.
4.3.Triệu chứng X-quạng
-Giai đoạn phù kẽ:
+Tái phân bổ mạch máu lên đỉnh phổi.
+Đám mờ canh rốn phổi vả quanh phế quản.
+Tích dịch mô kẽ biểu hiện thông qua đường Kerley B.
-Giai đoạn phế nang: Hình ảnh mờ không đều tập trung ở vùng rốn phổi ở hai bên tạo thành hình cánh bướm, có thể có hình ảnh tràn dịch màng phổi số lượng ít ở hai bên, ngoại vi phổi tương đối sáng.
4.4.Siêu âm tim
Siêu âm tim trong phù phổi do tim có thể thấy buồng tỉm giãn với chức năng thất giảm. Nếu hẹp van hai lá thấy nhĩ trái và tim phải giãn, áp lực động mạch phổi tăng cao, hình ảnh van hai lá hẹp.
373

6.1.1.Chổng ngạt thở
-Nằm tư thế Fowler hoặc ngồi thỏng chân xuống giường. Tư thế này sẽ giúp giảm lượng máu tĩnh mạch trở về tỉm.
-Nếu bệnh nhân ngạt thở đàm bọt nhiều yà xanh tím tlí phải đặt nội khí quản hòặc là mở khí quản để mà hút dịch và bọt nhanh. Áp lực dương tính liên tục đường hô hấp (CPAP) và thông khí với áp lực dương tính không xâm nhập (NIPPV) giúp làm bớt khỏ thở và cải thiện độ bão hòa oxy ở bệnh nhân phù phổi cấp. Chống chỉ định thông khí không xâm nhập nếu có tụt huyết áp, nôn mửa, tràn khí màng phổi, rốị loạn tri giác. Sự gia tăng áp lực trong phế nang sẽ làm giảm sự thấm dịch từ mao mạch vào trong phế nang và cản trở máu tĩnh mạch về trong lồng ngực do đó làm giảm áp lực mao mạch phổi. Đặt nội khí quản và thông khí xâm nhập chỉ định khi suy hô hấp có giảm oxy máu, thán khí và toan máu. Ngoài ra cũng có thể chỉ định khi bệnh nhân suy kiệt thể lực, rối loạn nhận thức. Nếu không có máy thở có thể dùng bóng cao su để bóp.
-Morphin: Có tác dụng làm giảm nhạy cảm của trung tâm hô hấp với sự gia tăng của Pc02 do đó làm giảm khó thở và cảm giác lo sợ hốt hoảng. Ngoài ra nó cũng làm giảm kích thích co mạch do hệ giao cảm trên lòng các tiểu động mạch và tĩnh mạch vì thế lượng máu về tim sẽ giảm. Tuy nhiên thuốc gây nôn và vì vậy cần cho thêm thuốc chống nôn như cyclizin. Liều: 2 - 5mg tiềm tĩnh mạch và có thể tiêm tái lặp. Chống chỉ định: Khi bệnh nhân đang ngạt thở (xanh tím), bệnh có (ổn thương ở phổi hoặc ngộ.độc, hơi ngạt. Sau khi dừng nếu thấy xuất hiện tác dụng phụ như giảm huyết áp, ức chế hô hấp (thở chậm lại từ 40 - 5Ó lần/phút còn 10 - 15 lần/phút, da xanh tím thì dùng thuốc đối kháng Naloxon 0.4mg tiêm tĩnh mạch lặp lại sau 2 - 3 phút nếu cần hoặc đặt nội khí quàn, mở khí quản hô hấp nhân tạo ngay.
-Aminophylline: Đôi khi sử dụng do tác dụng làm giãn phế quàn và tăng co bóp cơ tim, tăng dòng máu thận và thải natrỉ. Có thể dùng cho bệnh nhân’ có thở rít nhiều do co thắt phế quấn. Liều đầu 240 - 480mg tiêm tĩnh mạch chậm trong 10 - 15 phút sau đó nếu cần có thể truyền.duy trì 0,5mg/kg/giờ. Sau 12h liều giảm xuống còn o,lmg/kg/h. Liều nên giảm ở ngứời già và ở bệnh nhân có suy gan, suy thận. Tác dụng phụ: Đau đầu, phừng mặt, đánh trổng ngực, đau vùng trước tim, hạ huyết áp do giãn mạch, co giật. Có thể có ngừng tim do loạn nhịp thất và tụt huyết áp (rất hiếm).
6.1.2.Hạ áp lực trong tuần hoàn phối
Chủ yếu bằng cách làm giảm thể tích máu lưu thông.
-Lợi tiểu quai: Furosemide liều đầu 20 - 40mg tiêm tĩnh mạch nhắc lại sau 10-15 phút nếu chưa hiệu quả và huyết áp bệnh nhân cịn ổn định. Các lợi tiểu quai khác cũng có thể dùng: Acid ethacrynic (40
-100mg) hoặc bumetanide (Img). Thuốc tác dụng lợi niệu làm giảm thể tích máu lưu thông và vì thế bớt phù phổi. Mặt khác Furosemide khi cho tim tĩnh mạch sẽ làm giãn tĩnh mạch vì thế máu trở vê tim giảm làm bớt phù phổi ngay cả trước tạc dụng lợi tiểu.
-Thuốc giãn mạch: Tác dụng tức thì và rất tốt trong phần lớn phù phổi cấp do tim. Có thể sử dụng một trong các thuốc sau:
+Trinitrin tiêm tĩnh mạch nếu huyết áp > 80mmHg, liều khởi đầu Img tiêm tĩnh mạch chậm (1 - 2 phút) sau đó chuyền liên tục 1 - 2mg/giờ.
Nếu không có thì có thể dùng loại ngậm dưới lưỡi (Nitroglycerin 0.3 - 0.8mg ngậm dưới lưỡi mỗi 10 - 15 phút) tương tự có thể dùng loại xịt (Natispray) dưới lưỡi hai lần hoặc là ngậm Risordan lOmg.
+Nifedipin: Làm giảm sức cản ngoại vi (hậu gánh) 10mg dưới lưỡi tái lặp sau 10 -15 phút.
375
+Nitroprusside Natri 20 to 30ß g/min TM nếu huyết áp tâm thu > 1 OOmmHg.
-Buộc garot gốc chi: Bằng áp lực không cao lắm để cho máu động mạch vẫn lưu thông. Buọc 3 trong 4 chi đổi luân phiên mỗi 10-15 phút.
-Chích máu: Nếu tình trạng bệnh nhân xấu đi nhanh chóng hoặc là sau khi áp dụng các biện pháp kể trên mà suy hô hấp vẫn không đõ, tiểu không được. Tuy nhiên không nên chích khi: Thiếu máu hồng cầu < 3 triệu, huyết áp tụt nặng. Dùng kim lớn chọc vào tĩnh mạch nền hoặc là tĩnh mạch bẹn sổ hrợng nhiều (nếu < 300ml không có tác dụng).
6.1.3.Chổng suy tìm
-Digitalis: Dùng các loại tác dụng nhanh như Ouabain, Cedilanide, Digoxin tiêm tĩnh mạch. Phải thận trọng ở những bệnh nhân đã và đang dùng Digitalis. Liều Digoxin 1-2 ống (0,25mg - 0,5mg).
Khi đã có ECG: Có thể cho trong mọi trường hợp ngoại trừ nhịp nhanh thất và ngoại tâm thu thất nhiều và đa dạng. Tuy nhiên, cần rất thận trọng ở bệnh nhấn có nhồi máu cợ tim. Khi chưa có ECG: Chỉ cho nếu biết trước có rung nhĩ. Hiện nay Digitalis chủ yếu chỉ được dùng trong suy tim cấp khi có rung nhĩ với đáp ứng thất nhanh.
-Thuốc kích thích beta: Dopamin, dobutamin được dùng trong phù phổi cấp có kèm rối loạn nhiều chức năng cơ tim với tụt huyết áp và các dấu hiệu tim cung lượng thấp. Liều trung bình 2 - 10pg/kg/phút.
-Sốc điện: Mọi trường hợp nhịp nhanh kịch phát thất và trên thất biến chứng phù phổi cập đều phải được điều trị bằng sốc điện.
376
— Tăng huyết áp được điều trị bằng thuốc tác dụng nhanh đường tiêm hoặc là Adalat loại tác dụng nhanh.
Lựu ỷ, điều trị tùy thẹo mức độ nặng, nếu nhẹ thỉ cho morphin và lợi tiểu cũng đủ tốt chứ chẳng cần phải huy động hết mọi phương tiện.
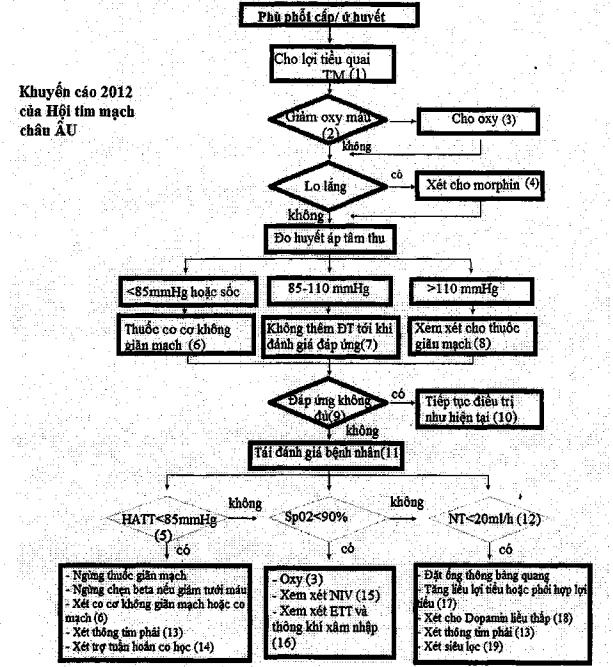
Hình 3. Sơ đồ điều trị phù phổi cấp (ESC 2012)
Ghỉchú:
(1) Vớibệnh nhân đang dùng lợi tiểu, khuyên dùng liều 2,5 lần liều thuốc uổnghiện tại, tải lặp nếu
cần.
377
(2)Độ bão hòa oxy <90% hoặc PaO2<60mmHg.
(3)Thường khởi đầu oxy 40 — 60% sao cho SpO2>90%.
(4)Ví dụ 4- 8mg morphin với 10mg metoclopramide. Theo dõi sự ức chể hô hấp. Có thể tái lặp nếu
cần.
(5)Da lạnh, mạch nhanh nhỏ, thiểu niệu, lủ lẫn, thiểu máu cơ tim.
(6)Ví dụ bắt đầu với Dobutamine liều 2,5pg/kg/phút, nhân đôi liều sau mỗi 15 phút tùy theo đáp ứng và sự dung nạp của người bệnh (liều tăng dễ gây loạn nhịp, tần so tim nhanh, thiểu máu cục bộ). Hiếm khi cần tới liều >20pg/kg/phút.
(7)Cần theo dõi bệnh nhân đều đặn (triệu chứng, tần sể/nhịp tim, Spơ2, huyết áp, lượng nước tiểu) cho tới khỉ ổn định và phục hồi.
(8)Ví dụ bắt đầu với truyền liều lOpg/phủt nhăn dôi mỗi 10phút tùy theo đáp ứng và dung nạp (nguy cơ hạ huyêt áp). Hiểm khi cân liêu > lOOpg/phút.
(9)Đáp ứng tốt: giảm khó thở, tăng nước tiểu (>100ml/giờ trong 2 giờ đầu) với tăng độ bão hào oxy (nếu giảm oxy máu), thường giảm tần so tim và tần sổ thở (trong 1-2 giờ). Cải thiện tuần hoàn ngoại
vibiểu hiện bằng giảm co thắt mạch da, da ẩm lên và cải thiện màu da. Cũng thấy giảm ran ở phổi.
(10)Một khi bệnh nhân cảm thấy dễ chịu, lượng nưởc tiểu ổn định thì cỏ thể thay thuốc đường tĩnh mạch bằng thuốc lợi tiểu uống.
(11)Đánh giá triệu chứng suy tim (khó thờ, khó thở khi nằm, 'khó thở kịch phát ban đêm), ngụy cơ tử vong cùng xảy ra (đau thắt ngực do thiếu máu cục bộ cơ tim), tác dụng phụ của thuốc điêu trị (hạ huyết ảp cỏ triệu chửng), đánh giả dẩu chứng ứ huyết ngoại vi và phổi, nhịp tim, tần sổ tim, huyết áp, tưởi máu ngoại vi, tần số thở, sự gắng sức hô hấp. Cũng cần theo dõi điện tim (nhịp tim, thiểu máu cục bộ, nhồi máu cơ tim), sinh hỏa, huyết học (thiểu máu, rối loạn điện giải, suy thận). Kiểm tra khi máu và làm siêu âm tim.
(12)ít hơn 1 OOml/gỉờ trong vòng 1-2 giờ nói lên đáp ứng không đủ với lợi tiểu tiêm tĩnh mạch (khẳng định bằng đặt ổng thông tiểu theo dõi).
(13)Với bệnh nhân tụt huyết áp/ sốc đai dẳng phải xem xét chẩn đoán khácịthuyên tắc động mạch phổi), bệnh van tim nặng (nhất là hẹp van động mạch chủ), vẩn đề cơ học cẩp tính. Đo áp lực mao mạch phổi giúp đảnh giá áp lực làm dạy thất trải giúp điều chỉnh điều trị.
(14)Bóng nội động mạch chủ hoặc các phương tiện hỗ trợ cơ học khác nên cân nhắc thực hiện nếu không có chổng chi định.
(15)CPAP hoặc NIPPVnên thự hiện nếu không cỏ chổng chỉ ậịnh.
(16)Xem xét đặt nội khí quản, thông khi xâm nhập nếu như tình trạng thiếu oxy nặng lên, giảm gắng sức hô hấp, tăng lú lẫn...
(17)Tăng liều lợi tiểu quai tương đương với liều Furosemide 500mg (nên cho liều 250mg truyền
trong4giờ).
(18)Neu bệnh nhân không đáp ứng với liều nhân đồi thuốc lợi tiểu mặc dù áp lực làm đầy thất đù, cho Dopamine liều 2,5fjg/kg/phút. Không khuyên liều cao hơn để lợi tiểu.
378
