
Giao-Trinh-SDH-Tim-Mach-Hoc-DHYD-Hue pdff
.pdfgiảm tiên gánh đến mức có thê gây giảm cung lượng tim. Digital có thể chỉ có lợi trong trường hợp nhịp thất nhanh. Chẹn beta và chẹn canxi nên tránh vì nhịp nhánh xoang là hiện tượng bù để duy trì cung lượng tim trong bối cảnh thể tích tống máu cổ định (thứ phát do làm đầy máu của thất bị cố định ở kỳ tâm trựơng). Viêm màng ngoài tim bán cấp có thể đáp ứng với corticoid trước khi xảy ra quá trình xơ MNT. Lưu ý sử dụng thuốc điều trị nguyên nhân (ví dụ lao). Nói chung nội khoa chỉ trong giai đoạn đầu đang còn nhẹ hoặc là giai đoạn cuối khi nguy cơ tử vong mổ cao.
Cắt bỏ màng tim là phương pháp điều trị triệt để tuy với tỉ lệ tử vong có thề tới 5 - 10%. Phải thực hiện trước khi cơ tim teo đét quá mức. Ket quả đồi khi chỉ thấy vài tháng sau. Thất bại trị liệu phẫu thuật xảy ra khi cắt lọc màng tim không triệt để hoặc là thoái biến bởi cơ tim không hồi phục do tiến triển có thắt đã kéo dài quá lâu.
Mổ bằng laser Excimer: Chỉ định trong trường họp dày dính nặng, canxi giữa các lá thành và tạng màng ngoài tim, phẫu thuật có khả năng thất bại cao hoặc có khả năng gây tổn thương cơ tim.
5.5.1. Chỉ định ngoại khoa viêm màng ngoài tim (Theo khuyển cáo của hội tim mạch VìệtNam)
5.5.1.1.Viêm màng ngoài tỉm cấp tỉnh
-Mổ một thì:
+Khi bệnh nhân đã được điều trị nội khoa tích cực và đã đựợc chuẩn bị tốt.
+Khi tình trạng chung của bệnh nhân tương đối còn khá (chưa có suy tim nặng).
+Khi có đe doạ chèn ép tim nhưng tình trạng chung của bệnh nhân còn khá cho phép thực hiện phẫu
thuật lớn
-Mổ haị thì khi tình trạng bệnh nhân nặng không cho phép tiến hành can thiệp một thì được, khi bệnh nhân vào cấp cứu ở bệnh viện không có đủ điều kiện thực hiện can thiệp phẫu thuật lông ngực tim mạch. Trong trường hợp này thì thứ nhất có thể thực hiện ở bệnh viện tuyến trước mở cửa sổ màhg ngoài tim giải phóng tim khỏi sự chèn ép, hồi sức tốt sau đó chuyển bệnh nhân lên tuyến trên để mổ thì thứ hai (7-10 ngày sau khi mổ thì thứ nhất).
5.5.ỉ.2. Viêm màng ngoài tim co thắt
-Chỉ định mổ khi có dấu suy tim rõ rệt: Khó thở, gan to, tĩnh mạch cổ nổi, cổ chướng nhẹ (hội chứng Pick dưỡng tính), áp lực tữih mạch trung tâm tăng cao (15,8mmHg - 24mmHg) điều trị nội khoa bảo tồn còn đáp ứng tốt (suy tim giai đoạn II,III theo NYHA).
-Chổng chỉ định mổ trong suy tim giai đoạn IV, gan càng ngày càng lởn, cổ chưởng càng ngày càng tăng, khó thở cà khi nghỉ ngơi, bệnh nhân phải ngồi tựa lưng vào gối đệm ở thành giường, áp lực tĩnh mạch trung tâm tăng > 30mmHg, điều trị nội khoa kém kết quà. Nếu mổ ở giai đoạn này tỉ lệ tử vong rất cao.
BỆNH TIM BẨM SINH NGƯỞI LỚN
l.ĐẠI CƯƠNG
Bệnh tim bẩm sinh là những dị tật tim và mạch máu lớn tạo nên do những bất thường trong bào thai ở tháng thứ 2-3 của thai kỳ, vào giai đoạn hình thành các mạch máu lớn từ ống tim nguyên thủy. Tỷ lệ chừng 5% ở trẻ sơ sinh theo tài liệu Pháp, Mỹ, ở Việt Nam hiện chưa có một thống kê nào.
293
1.1. Bệnh nguyên
Bệnh tim bẩm sinh là hậu quả của sự phát triển bào thai bất thường của các cấu trúc bình thường. Bất thường có thể gây hên bởi yếu tố di truyền cũng như môi trường. Người ta đã ghi nhận bất thường nhiễm sắc thể và đột biến gien trong khoảng <10% bệnh tim bẩm sinh. Các yếu tố ngoại sinh như hóa chất, virus, thuốc, tia xạ,... cũng có thể tham gia vào sự hình thành dị tật bẩm sinh của tim.
1.2. Phân loại
Shunt (luồng thông) trái - phải, phải - trái hoặc không có shunt:
(1)Loại shunt trái - phải: Là loại tim bẩm sinh không có tím. Máu chảy từ bên trái cỏ áp lực cao sang bên phải có áp lực thấp hơn. Tuy nhiên lâu ngày do tăng ảp lực động mạch phổi nặng nề có thể đảo shunt lúc đó người ta gọi là hội chứng Eisenmenger. Tròng nhỏm này hay gặp thông liên nhĩ, thông liên thất, .cn ống động mạch.
(2)Loại có shunt phải - trái: Thường là những dị tật gây tăng áp lực khoang tim phải làm máu từ phải sang trái gây trộn lẫn máu động mạch và máu tĩnh mạch phát sinh tỉm, tím xuất hiện khi Hb > 5 g/100ml và độ bão hòa Ơ2 < 70%, đây là bệnh TBS gây tím. Các bệnh thuộc nhóm này như tứ chứng Fallot, tam chứng
Fallot, Ebstaine.
(3)Loại không có shunt: Là dị tật bẩm sinh trong tim hay trên các mạch máu lớn nhưng không có shunt như hẹp eo ĐMCj hẹp dưới van chủ hay phối...
1.3.Sinh lý bệnh
-Tăng áp phổi: Là bỉểu hiện đồng hành của nhiều loại tim bẩm sinh. Tăng áp có thể có cơ chế do tăng lượng máu lên phổi hoặc là do tăng sức cản của mạch phổi. Khỉ sức cản mạch phổi tăng cao tạo nên bệnh cảnh bệnh mạch phổi nghẽn dẫn tới đảo shunt và là chống chỉ định can thiệp đỏng shunt.
-Đa hồng cầu: Tình trạng thiếu oxy mạn tính ở bệnh tim bẩm sinh có tím gây tăng hồng cầu do tăng sinh erythropoietin.
— Bất thường cầm máu: Do quá tải thể tích máu, ứ máu mao mạch, bất thường chức năng tiểu cầu; bất thường hệ đông máu nội sinh và ngoại sinh, tăng nhạy cảm với Aspirin và các thuốc khảng viêm không
Corticoid.
Bệnh nhân nữ bị tim bẩm sinh có tím không được uống thuốc ngừa thai vì dễ có nguy cơ tắc mạch.
-Đột quỵ: Người lớn bị tim bẩm sinh không tăng nguy cơ đột quỵ so với trẻ em trừ phi trích mâu quá mức, dùng thuốc chống đông và Aspirin không đúng liều, viêm nội tâm mạc nhiễm trùng, loạn nhịp.
-Viêm nội tâm mạc nhiễm trùng: Phải phòng viêm nội tâm mạc nhiễm trùng vói nhiều loại bệnh tim bẩm sinh (chữa răng, phẫu thuật tiêu hoa, tiết niệu sinh dục, soi đại trực tràng, soi bàng quang).
-Gắng sức: Tùy loại bệnh tim bẩm sinh mà đáp ứng khác nhau. Bệnh nhân có nghẽn đường ra thất trái và bệnh mạch phổi nghẽn có nguy cơ ngất và đột tử. Trong tứ chứng Fallot, gắng sức làm tăng shunt phải trái và thiếu oxy gây khó thở.
2.BỆNH TIM BẦM SINH CÓ LUỒNG THÔNG TRÁI - PHẢI
294
2.1. Thông liên nhĩ
Là bệnh tim bẩm sinh thường gặp nhất (15 - 20% trường hợp). Dạng đơn thuần chỉ chiếm khoảng 20% trong tổng số các trường hợp thông liên nhĩ. Tỉ lệ nữ /nam vào khoảng 2/3. Nếu không điều trị vá lỗ thông thì kết cục dẫn tới suy tim nặng nề.
2.1.1. Thể lâm sàng
A
-Lỗ thứ phát: Nằm ở trurig tâm còn gọi là còn lỗ BotaL Lỗ hình tròn hoặc bầu dục, đôi khi kéo dài hoặc là dạng cửa sổ. Đường kính trung bình vào khoảng 20 - 30mm.
-Lỗ xoang tĩnh mạch nằm ở trên hoặc dưới:
+Lỗ ở trên chỗ vào của tĩnh mạch chủ trên, loại này hầu như luôn kèm bất thường trở về tĩnh mạch phổi không hoàn toàn (trực tiếp đổ vào nhĩ phải hoặc là ở phần thấp của tĩnh mạch chủ trên).
+Lỗ ở phần vách thấp: Kéo dài tới tận tĩnh mạch chù dựới (lỗ xoang vành).
-Lỗ tiên phất: Hiếm gặp hơn những loại trên. Lỗ thông nằm ở phần đáy của màng. Nó có thể đơn thuần hoặc là phốỊ hợp với hở van hai lả.
2.1.2.Sinh lý bệnh
Đây là loại có luồng thông chiều trái phải do áp lực nhĩ trái cao hơn. Độ lớn của shunt tuỳ thuộc vào kích thước của lỗ và sức cản tiểu động mạch phổi. Mặc dầu lưu lượng shunt lớn nhưng áp lực động mạch phồi không tăng hoặc là tăng ít. Quá’tải thể tích làm giãn buồng tim phải và mạch máu phổi. Ngược lại buồng
tim trái cũng như động mạch chủ kích thước lại nhỏ. về sau tiểu động mạch phổi bị tổn thương (viêm tăng sinh nội mạc, thuyên tắc) sẽ làm tăng sức cản đưa tới tăng áp phổi và thể tích shunt giảm. Cuối cùng khi áp lực buồng tim phải tăng quá sẽ làm đảo shunt và người bệnh sẽ có tím.
2.1.3. Triệu chứng chẩn đoán
2.1.3.1. Lỗ thứ phát ■
Trong 90% trường hợp sẽ nghe được tiếng thổi tâm thu kiểu tống máu ở ổ van động mạch phổi. Tiếng thổi lan dọc bờ trái xương ức nhưng cực đại ở liên sườn 2 hoặc 3 cạnh ức trái. Tiếng thổi có đặc tính cường độ vừa phải, âm sắc êm nhưng cũng có thể có âm sắc thô mạnh giống tiếng thổi gặp trong hẹp van động mạch phổi. Tiếng T2 tách đôi cố định theo chu chuyển hô hấp. Cỏ thể nghe tiếng rung giữa tâm trương rõ nhất ở bờ trái xương ức khoảng liên sườn 4 do tăng lượng máu qua van ba lá.
Triệu chứng sẽ thay đổi khi tăng sức cản mạch phổi làm giảm shunt trái phải. Lúc này có thể nghe được tiếng thổi tâm trương do hở van động mạch phổi, hai thành phần cùa tiếhg T2 nhập nhau, tiếng T2 phổi mạnh lên, giảm cường độ tiếng thổi tâm thu gây nên bởi luồng máu tống lên phổi. Khi đảo shunt sẽ xuất hiện tím ngón tay dùi trống.
Hình ảnh X-quang nổi bật các dấu chứng giãn tim phải và động mạch phổi. ECG hay có trục QRS lệch phải và nhất là hình ảnh bloẹ nhánh phải hay gặp dạng không hoàn toàn.
Siêu âm là phương tiện chẩn đoán rât hữu hiệu, trên hình ảnh siêu âm hai bình diện cho thấy thất phải tăng kích thước do quá tải thể tích tâm trương. Nó cho thấy trực tiếp hình ảnh khuyết vách liên nhĩ và với siêu âm màu thấy shunt qua chỗ vách bị khuyết, siêu âm cản quang thấy vùng rửa trong nhĩ phải nếu shurìt
295
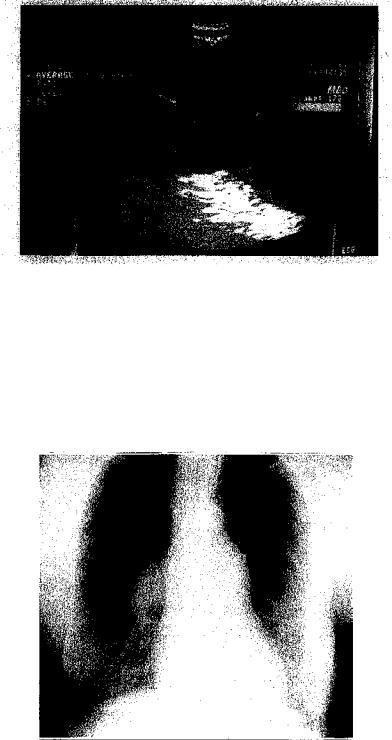
trái phải và trong trường hợp đạo shunt có thể thấy chất cản quang qua tim trái.
Hình 1. Lỗ thông liên nhĩ trên siêu âm tim qua thực quản với luồng thông trái phải
2.13.2.Thông tim
Có hai triệu chứng sau cho phép khẳng định chẩn đoán: -Ống thông chạy từ nhĩ phải sang nhĩ trái dễ (7-8 lần/10). - Nồng độ Ơ2 ở nhĩ phải giàu hơn trong tĩnh mạch chủ.
Ngoài ra thông tim cũng cho phép đánh giá áp lực động mạch phổi, đo hru lượng của shunt, đo sức cản động mạch phổi.
Hình 2. Hội chứng Eisenmenger/thông liên nhĩ. Động mạch phổi phổng, các nhánh giãn
Bệnh nhân thông liên nhĩ có rối loạn nhịp dạng rung nhĩ trên lâm sàng có thể nhầm với chẩn đoán hẹp van hai lá có tăng áp phổi do cũng có tiếng rung tâm trương và tiếng T2 mạnh tách đôi. Ngoài ra về mặt lâm sàng cần phân biệt thông liên nhĩ với hẹp van động mạch phổi, thông liên thất.
296
2.L4. Tiến triển
-Tuỳ thuộc vào đường kính lỗ thông tức là lưu lượng shunt. Bệnh nhân lâu ngày sẽ tiến triển suy tim phải (thường lúc > 40 tuổi), loạn nhịp (rung nhĩ, cuồng động nhĩ lúc > 30 tuổi), khi áp lực nhĩ phải tăng hơn bên nhĩ trái sẽ làm đảo shunt và có tím. Có thể gây tắc mạch nghịch lý. Lưu ý có 14 - 66% thông liên nhĩ tự đóng lỗ thổng.
-Lỗ tiên phát: Chiếm 20% các trường hợp thông liệh nhĩ và cũng được xếp vào bất thường khuyết vách nhĩ thất. Tuổi thọ trung bình thấp hõn, phẫu thuật khó hổn.
+Lâm sàng ngoài triệu chứng của thông liên nhĩ còn cỏ thổi tâm thu ở mỏm do bất thường van hai lá gây hở hoặc là thông liên thất phối họp (kênh nhĩ thất).
+ECG trục trái trong khi lại có bloc cành phải. Thông tim thấy thông liên nhĩ ở thấp cũng như thấy dòng máu chảy ngược lên nhĩ do hở hai lá. Siêu âm Doppler thấy vách khuyết tại phần thấp và cũng phát hiện tốt hở van hai lá cũng như cơ chế hở van.
-Thông liên nhĩ phối hợp trở về bất thường tĩnh mạch phổi: Hay gặp trở về bất thường tĩnh mạch phổi thuỳ trên phải hoặc giữa phải vào phần tận của tĩnh mạch chủ trên.
Thông tim chụp mạch chẩn đoán rất tốt. Siêu âm tim qua thực quản cũng cho phép khảo sát tôt vị trí và kích thước lỗ thông cũng như trở về bất thường tìhh mạch phổi.
-Hội chứng Lutembacher: Phối hợp hẹp hai lá và thông liên nhĩ (hẹp hai lá có thể bẩm sinh hoặc mắc phải). Hẹp van hai lá làm tăng lưu lượng shunt trái phải và do có đường thoát mấu sang tim phải nên có thể không thấy hình ảnh ứ máu nhĩ trái rơ trên siêu âm cũng như giảm doc EF trên siêu âm M-mode, độ chênh áp qua van hai lá trên Doppler thấp giả tạo so với mức độ hẹp vì thế phải đo diện tích van bằng siêu âm 2D hoặc phương trình liên tục. Bệnh nhân thường dung nạp kém.
2.1.5. Điều trị
Chỉ định vá lỗ thông (dụng cụ hoặc phẫu thuật) khi nhĩ và thất phải lớn với có hoặc không có triệu chứng, áp lực (sức cản) động mạch phổi nhỏ hơn 2/3 áp lực (sức cản) hệ thống, vẫn còn shunt trái phải, đáp ứng với điều trị thuốc giãn mạch. Khi có tăng nặng áp lực động mạch phổi thì nguy cơ tử vong khi mổ 50% và khả năng cải thiện sau vá khó do tổn thương không hồi phục của hệ thống động mạch phổi. Cũng có thể chỉ định vá thông nếu có tắc mạch nghịch lý. Bệnh nhân thông liên nhĩ tặng áp phổi nặng không hồi phục và không có shunt trái phải bị chống chỉ định đóng thông. Lỗ thông nhỏ <5mm không có biểu hiện quá tải thể tích thất phải thường không gây ảnh hưởng gì cho nên không có chì định đóng thông trừ phi có tắc mạch nghịch lý (khuyến cáo AHA/ACC 2008).
Theo khuyến cáo của hội tim mạch Việt Nam thì tất cả thông liên nhĩ có Qp/Qs >1,5 đều cần can thiệp ngoại trừ khi áp lực động mạch phổi = áp lực hệ thống, shunt hai chiều hay đổi shunt.
- Lỗ thử phát: Vá lỗ thông liên nhĩ lỗ thứ phát bằng dụng cụ thay cho phẫu thùật với tỉ lệ thành công tới 98% (các loại thông liên nhĩ khác phải mổ). Nếu như có loạn nhịp nhĩ thì có thể phẫu thuật đồng thời vá lỗ thông và các thủ thuật tạo mê cung nhĩ (đối vói rung nhĩ). Hiện nay đóng thông bằng dụng cụ được ưa chuộng hơn phẫu thuật. Nhược điểm của kỹ thuật này là tùy theo kích thước và vị trí của lỗ thông mà có thực hiện được hay không.
297
-Lỗ tiên phát: Nguy cơ tai biến khi mổ nhiều vì dễ làm tổn thương bó His. Vá lỗ thông miếng vá đính vào vách chỗ nối giữa van hai lá và ba lá. ọần sửa van hai lá và hiếm khi phải thay van hai lá.
-Trở về bất thường tĩnh mạch phổi: Quá trình mổ lâu và tỉ mỉ hơn, đóng thông liên nhĩ cùng với chỉnh lại vị trí tĩnh mạch phổi đổ về nhĩ trái.
-Hội chứng Lutembacher: Phẫu thuật vá lỗ thông và sửa van hẹp. Cũng có thể thực hiện vá qua da bằng dụng cụ cùng với nong van hẹp.
Biến chửng sau phẫú thuật: Cổ thể cỏ rung nhĩ, cuồng nhĩ. Nguy cơ viêm nội tâm mạc nhiễm trùng có thể có trong vòng 6 tháng sau phẫu thuật.
Đóng lỗ thông bằng dụng cụ có thể có biến chứng sau: Huyết khối dụng cụ, đặt lệch vị trí, loạn nhịp (bloc nhĩ thất, rung nhĩ). Nguy cơ loạn nhịp liên hệ với cỡ của dụng cụ bít lỗ thông. Bệnh nhân có bloc nhĩ thất hoàn toàn đặc trưng là ổn định về huyết động và thường không cần đặt máy tạo nhịp. Hình thành cục máu đông thấy khoảng 1,2% và thường trong 4 tuần đầu sau can thiệp. Heparin và warfarin giải quyết tốt cục máu đông trong 80 - 85% trường hợp. Để phòng ngừa thường cho aspirin trong 6 thảng sau thủ thuật (có thể phối hợp với clopidogrel). Cũng có thể cỏ biến chứng thủng tim (0,1 - 0,4% tùy theo loại dụng cụ). Biến chứng này thường do dụng cụ cỡ lớn quá mực và bờ trước trên bị thiếu hụt. Biểu hiện lâm sàng đau ngực, khó thở, tụt huyết áp, đột tử. Loét mòn dụng cụ mặc dù hiếm nhưng có tỉ lệ tử vong 10%, yếu tố nguy cơ bao gồm: Dụng cụ quá cỡ, bờ động mạch chủ và/hoặc bờ trên thiếu hụt. Khoảng chừng 20% bệnh nhân sau khi đóng thông còn shunt tồn lưu 24 giờ sau nhưng hơn 90% là shunt nhỏ. Theo dõi về sau shunt này sẽ không còn nữa.
2.2.Thông liên thất
Thông liên thất là loại tim bẩm sinh hay gặp nhất chiếm 20-30% các bệnh tim bẩm sinh. Nếu tính chung cả các bệnh tim bẩm sinh có thông liên thất phối hợp nó chiếm 50%. Đây là loại tim bẩm sinh có shunt trái phải (dạng đơn thuần).
2.2.1.Giải phẫu bệnh học
Có nhiều vị trí thông liên thất:
-Hay gặp nhất là thông phần màng.
-Ở cao và phía trước dưới van động mạch phổi. —Ở cao phía sau dưới lá vách của van ba lá.
-Thấp nằm ở phần CƠ của vách liên thất.
Thất trái có thể thông với nhĩ phải (không thực sự là thông liên thất), thường phối hợp với bất thường van 3 lá.
2.2.2. Sinh lý bệnh
Thông liên thất cũng như Các bệnh có shunt ở tầng thất sẽ gây nên: -Quá tải thể tích thất trái.
-Tăng lưu lượng máu Ịện phổi.
Do áp lực thất trái cao hơn áp lực thất phải cho nên sẽ có shunt trái phải qua vách liên thất. Độ lớn của
298
shunt tuỳ thuộc váo kích thước lỗ thông và sức cản tiểu động mạch phổi. Lỗ thông có thể tự đóng theo thời gian hoặc là shunt sẽ giảm (hay cải thiện lúc 2 tuổi) do tăng đường kính lỗ van động mạch chủ. Trong loại thông liên thất phần cơ lỗ thông sẽ nhỏ đi ở kỳ tâm thu.
Sức cản tiểu động mạch phổi tăng lên có thể do các yếu tố sau:
- Tăng áp phổi hậu mao mạch: Tạo nên do máu về nhĩ trái quá nhiều trong khi van hai lá đóng và khi mở thoát máu không kịp tạo hẹp cơ năng van hai lá.
299
'1
-Tăng lưu lượng phổi sau này có hậu quả dày các sợi cơ lớp áo giữa các mạch máu nhỏ '
(giai đoạn I), tăng sinh nội mạc (giai đoạn II), thoái hoá hyàlin và xơ hoá (giai đoạn III), hoai i tử giãn khu
trú (giai đoạn IV). Lưu lượng shunt sẽ giảm theo nhưng áp lực động mạch phổi ' vẫn tăng. |
’ |
Sinh lý bệnh sẽ khác nếu có hẹp động mạch phổi (bẩm sinh hoặc mắc phải do thích nghi thứ phát) cho |
|
bệnh cảnh gần giống tứ chứng Fallot. |
* |
Người ta chia các nhóm thông liên thất chính như sau: |
; |
-Thông liên thất lỗ nhỏ, có shunt trái phải áp lực động mạch phổi bình thường gọi là bệnh Roger.
-Shunt lớn lỗ to, sức cản tiểu động mạch phổi bình thường hoặc tăng ít:
+Nhóm II a: Ap lực động mạch phoi tâm thu < 70% áp lực hệ thông.
+Nhóm II b: Áp lực động mạch phổi tâm thu > 70% áp lực hệ thống.
+Nhóm III: Tăng áp phổi và tăng sức cản phổi riặng, shunt trái phải nhỏ, có thể có shunt hai chiều nhẹ. Khi đảo shunt gọi là hội chứng Eisenmenger.
+Nhóm IV: Phổi bảo vệ (hẹp động mạch phổi van hoặc phễu), ranh giới với tứ chứng : Fallot (ngoại trừ shunt trải phải).
Đơn giản hơn cổ thể phân loại lâm sàng thông liên thất đơn thuần ở người lớn như sau:
-Nhỏ: Khồng gây biến động về huyết động. Đường kính thất trái bình thường. Không có tăng áp động mạch phổi.
-Vừa: Gây lón thất tráivà nhĩ trái, thường tăng ápđộng mạch phổi vừaphải (hồi phục). |
í |
-Lởn: Gầy bệnh nghẽn mạch máu phổi, hội chứng Eisenmenger trừ phi có nghẽn ’
đường ra thất phải. |
\ |
2.2.3. Triệu chứng chạn đoán |
; |
-Lâm sàng: Triệu chứng cơ năng thay đổi tuỳ thẹo nhóm thông liên thất cũng như tuổi người bệnh mà có thể vộ triệu chứng hoặc là khó thở. Trẻ em có thể chậm lớn, biếữdạng lồng ! ngực. Khám có thổi toàn tâm thu to có rung miu (không phải luôn vậy), âm sắc thô ráp cực ì đại liên sườn 4 cạnh ức trái lan mọi hướng. Tiếng T2 phổi bình thường hoặc là mạnh tách đôi. ị Ngoài ra còn có thể nghe tiếng thổi tâm thu kiểu tống máu do tăng lưu lượng phổi nghe thấy ở ■ khoảng liên sườn 2 — 3 cạnh ức trái, rung đầu tâm trương do hẹp van hai lá cơ năng nghe được ; ở mỏm tim. Khi tăng nặng sức cản tiểu động mạch phổi thì tiếng thổi sẽ giảm cường độ hoặc i là mất, không còn nghe thấy tiếng rung tâm trượng ở mỏm.
-X-quang: Có thể có hay không thấy bóng tim lớn trội lên bên trái cũng như tình trạng ' giãn động mạch phôi.
300
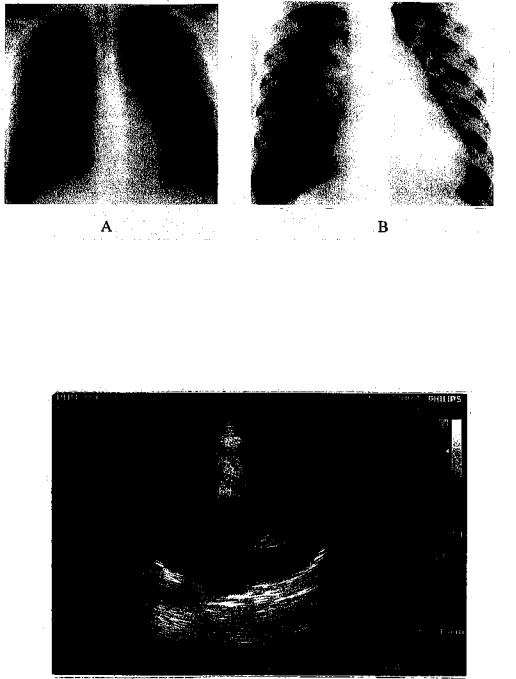
Hình 3. A: Thông liên thất lỗ nhỏ ít ảnh hưởng tới huyết động. Thân động mạch phổi chỉ giãn nhẹ, tăng đậm độ mạch máu phổi. B: thông liên thất lỗ lớn. Tim to, động mạch phổi ngoại vi và trung tâm giãn. Đường tổng máu đọng mạch phổi giãn
-ECG: Dày thất trái, nhĩ trái. Khi có tăng áp phổi eó thể thấy dấu dày thất phải.
-Siêu âm - Doppler: Cho phép thấy được lỗ thông liên thất, vị trí kích thước lỗ thông, cũng như luồng shunt quạ lỗ thông, đánh giá được độ lớn của shunt cũng như đo áp lực động mạch phổi.
Hình 4. Thông liên thất phần màng với luồng thông trái phải trên siêu âm Doppler màu
-Thông tim chụp mạch: Chụp buồng thất trại cho phép thấy chính xác thông liên thẩt. Ngoài ra thông tim còn cho biết được áp lực động mạch phổi cũng như sức cản tiểu động mạch phổi, lưu lượng shunt.
-Cộng hưởng từ: Phác họa hình ảnh giải phẫu tổng quát của tim cực tốt giúp chẩn đoán thông liên thất cũng như các bệnh tim bẩm sinh phối họp khác.
2.2.4.Tiến triển
301
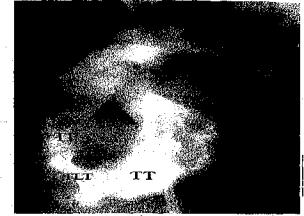
5% bệnh nhân thông liên thất tiến triển hở van chủ do sa lá van nhất là loại thông liên thất dưới động mạch. Đóng tự phát lỗ thông đôi khi vẫn cỏ thể xảy ra ngay cà khi lớn. Cơ chế của hiện tượng giảm kích thước hay đóng lỗ thông là do dính lá van ba lá vào lỗ thông, phì đạỉ phần cơ của vách, tăng sinh tổ chức xơ. Hiếm khi đóng lỗ thông xảy ra do sa lả van động mạch chủ hoặc viêm nội tâm mạc nhiễm trùng. Thông lỗ nhỏ kèm theo nguy cơ tương đối cao nhiễm trùng nội tâm mạc, tuy vậy bệnh nhân lại có tuôi thọ bình thưởng.
Hình 5. Thông liên thẩt (TLT) lỗ lộn giữa thất trái (TT) và thất phải (TP) trên hình ảnh chụp nhuộm buồng thất
2.2.5.Điều trị
-Nội khoa: Trợ tim lợi tiểu giãn mặch chỉ định khi kém dung nạp Cho kháng sinh khi CÓ nhiễm trùng phế quản phoi. Phòng ngừa viêm nội tâm mạc nhiễm trùng.
-Ngoại khoa: Mổ tim hở khâu hoặc vá lỗ thông. Chỉ định mổ đối với bệnh nhân nhóm II а, II b, IV. Một cách cụ thể hơn (theo hội tim mạch Canada):
-Thông liên thất quan trọng (có triệu chứng; Qp/Qs = 2/1, áp lực tâm thu động mạch phổi > 50mmHg; suy chức năng thất (quá tải thể tích thất trái, quá tải áp lực thất phải).
-Nghẹn quan trọng đường ra thất phải: Độ chênh áp đo bằng thông tim hoặc siêu âm >50mmHg.
-Cổ kèm hở chủ > nhẹ.
-Khi có tăng áp động mạch phổi nặng (áp lực phổi tâm thu > 2/3 áp lực hệ thống hoặc sức cản mạch phổi > 2/3 sức cản hệ thống), có shunt trái phải rõ tối thiểu 1,5/Ị; hoặc bằng chứng phản ứng mạch phổi với tác nhân gây giãn mạch (oky, prostaglandin, nitric oxiđe); hoặc bằng chứng khi sinh thiết mạch phổi là những thay đổi có thể phục hồi (< giai đoạn IĨ-III).
Điểu trị vá thông. Ngoại khoa: Mổ tim hở khâu hoặc vá lỗ thông. Chỉ định mổ đối với bệnh nhân nhóm
II a, II b, IV.
Theo khuyên cáo Hội Tim mạch Hoa Kỳ 2008 thì chỉ định đóng thông liên thất bằng phẫu thuật nếu shunt trái phải rõ, Qp/Qs >1,5, áp lực động mạch phổi < 2/3 áp lực hệ thống hoặc có bằng chửng suy thất trái tâm thu hoặc tâm trượng. Không khuyên đóng lỗ thông ở bệnh nhân cỏ tăng ảp phổi nặng không hồi phục.
Có thể đóng lỗ thông liên thất bằng dụng cụ nếu như lỗ thông liên thất xa với van ba lá và van động
302
