
Giao-Trinh-SDH-Tim-Mach-Hoc-DHYD-Hue pdff
.pdfTHĂM DÒ ĐIỆN TÂM ĐỒ (ĐTĐ)
l.DÀYCƠTIM
Dày cơ tim biểu hiện trên ĐTĐ là những thay đổi về điện thế, hậu quả của tăng khối lượng cơ tim do phì đại thành của các khoang tim hay phối hợp cả hai. Biểu hiện trên ĐTĐ là tăng biên độ hay thời gian hay cả hai của sóng điện tim, thường kéo theo thay đổi trục của nó. Tuy nhiên, ĐTĐ không phân biệt được giãn hay vừa dày vừa giãn khoang tim mà biểu hiện trên ĐTĐ chỉ là tăng gánh các khoang tim mà thôi.
Cơ chế: _________ • _________' |
______________________ ______ ____ ___ |
-Tăng gánh tâm thu: Dày thành, nặng hơn thì giãn khoang tim tương ứng với tăng áp trong khoang tim (do hẹp van tim, các nguyên nhân gây tăng áp trong khoang tim).
-Tăng gánh tâm trương: Giãn khoang tim hơn là dày khoang tim, tương ứng với tăng khôi lượng đổ đầy của khoang tim do hở van tim, các shunt trọng tim...
-Dày cơ tim cũng do hậu quả của rối loạn chuyển hoá khác nhau (viêm, nhiễm độc cơtim...).
-Không có sự tương quan về mức độ biến đổi trên ĐTĐ và mức độ dày cơ tim (có nghĩa là cơ tim càng dày thì biên độ sóng khử cực càng lớn).
1.1.Dày nhĩ
Chù yếu là biến đổi của sóng p (sóng khử cực nhĩ).
1.1.1.Dày nhĩ phải
Tăng biên độ và thời gian véctơ khử cực nhĩ phải:
-Trục sóng p lệch phải + 60° —> + 90° (sóng P2, P3 > P1).
-Tăng biên độ khử cực của sổng p > 2.5mm - 3mm (chậc chắn > 3mm) hoặc hình dạng 2 pha, pha
(+)> pha (-) nhưng không bao giờ giãn rộng (< 0.12s) thấy rõ ở D2, D3, aVF, đôi khiởVi.
-Tăng thời gian hoạt nhĩ phải > 0.06s nhưng sự kéo dài thời gian dẫn truyền này bị lẫn lộn với hoạt động của nhĩ trái.
-Nguyên nhân dày nhĩ phải: Hở van 3 lá, hẹp van động mạch phổi, tăng áp động mạch phổi, và các bệnh van tim và tim ảnh hưởng đến khoang phải (tăng gánh nhĩ phải về khối lượng, áp lực).
1.1.2.Dày nhĩ trái
-Tăng biên độ véctơ khử cực nhĩ trái, làm xoay trục về phía trái + 20° (0 - 30°), Pị, p2>p3.
1
-Tăng thời gian hoạt động khử cực nhĩ trái*>0.Ọ6s, thời gian toàn bộ của sóng p ở D2 >0.12s, p
cómóc.
-Thay đổi thòi gian và biên độ hoạt động điện kéo theo hình dáng đạc biệt trong các CĐTT:
+Ở Vi: Sóng p hai pha, pha (-) > pha (+), pha (-) tròn và kéo dài cho phép phân biệt với dày nhĩ
phải.
+Ở CĐTT khác: Sóng p có móc.
+Chẩn đoán gián biệt: Bloc liên nhĩ, p kéo dài và có móc kiểu hình dạng như “yên ngựa”.
+Nguyên nhân: Hẹp hai lá, hở hai lá, hở van động mạch chủ, THẤ, bệnh cơ tim thiếu máu cục bộ, bệnh cơ tim, viêm màng ngoài tim co thắt...
1.1.3.Dày hai nhĩ
-ĐTĐ có thể biểu hiện cả dấu dày nhĩ phải và trái, ví dụ ở D?: Sóng p có móc, tăng biên độ ở phần đầu và kéo đài thời gian > 0.12s.
-Hay ở Vi: Sóng p hai pha, pha (+) > 2mm, pha (-) tròn và giãn rộng, thời gian cả pha (+) và pha
(-) > 0.12s.
-Cũng có thể gặp dấu dày nhĩ phải ở .các CĐNB và dày nhĩ trái ở các CĐTT hoặc ngược lại.
1.2. Dày thất
Dày cơ thất biểu hiện trên ĐTĐ đặc trưng bởi tăng biên độ của phức bộ QRS trong các CĐ thăm dò thất bị dày đồng thời chậm xuất hiện nhánh nội điện (NNĐ) và kéo dài thờĩ gian phức bộ QRS.
1.2.1. Dày thẩtphải
Có nhiều tiêu chuẩn chẩn đoán, đây là những tiêu chụẩn thường được áp dụng trong lâm sàng: -Trục phải.
-Dạng S1 Q3 ở các CĐNB.
-Kéọ dài nhánh nội điện ở V1 từ 0.03-0,06s.
—Bloc nhánh phải không hoàn toàn với phức bộ QRS dạng rSR, rSRr với R > 5mm và biên độrộnghơnr:
+Tăng gánh tâm trương thất phải với T (+) ở V1-V2 đôi khi Cà ở V3 thấy rõ trong thông liên nhĩ.
+Tăng gánh tâm thu thất phải với T (-) ở V1-V3 như hẹp van ĐMP khít.
-Tỳ R/S V1 > 1 hoặc RV1 > 7mm.
- Chỉ sổ White-Blockk và Levis < - 14mm, White-Blockk bằng tổng đại số QRS1-QRS3, Levis bằng (R1-R3) - (S3 -S1).
-Dạng rS hoặc QS ở V1-V2.
-RV1 + SVs(V6) >1 Imm (Sokolow-Lyon thất phải).
-Chỉ số Cohen: (RVs + SV1) - (RV1 + SV5) < lOmm.
-Vùng chuyến tiếp dịch sang trái (tức s sâu ở V5, Vè).
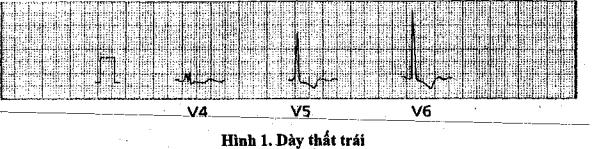
1.2.2' Dày thất trải
Có rất nhiều tiêù chuẩn chẩn đoán dày thất trái, sau đây là những tiêu chuẩn chính thường được áp dụng trên lâm sàng.
I.2.2.I. Các CĐNB
----—-Khi trục QRS lệch trái giữa 0°- 30° (tim nằm ngang);
+D|, aVL thăm dò thất trái, biên độ R cạo (RaVL > 13mm).
+Chỉ số White-Blockk và Levis > + 17mm.
+Trục sóng T đối xửng với trục QRS với T1 < T3 (T1(-)).
-Khi trục QRS lệch phải (hiếm gặp) tim thẳng đứng thì D3 aVR thăm dò thất trái. Biên độ R tăng cao ở các CĐ này (RaVF > 2Omni). Trục sóng T có thể không đối xứng với trục QRS, chẩn đoán phải dựa vào CĐTT.
-Khi trục QRS bình thường, chẩn đoán dựa vào CĐTT.
12.2.2.Các CĐTT
-V5-V7 là các CĐ thăm dò trực tiếp thất trái, trong khi V1 V2 lả các CĐ đối xứng với V5 Vô.
-RVsVẽ > 25ĩnm, RV7 > 20mm, s thấp hoặc bằng không, muộn nhánh nội điện ở Vô (D2>0.045s).
-SV1V2 tăng biên độ, SV1 > 20mm, SV2 > 25mm, R thấp hoặc bằng không, vùng chuyển tiếp dịch sang phải.
-Sokolow-Lỵon thất trái (RV5 + s VỊ) > 35mm
-Chỉ số Cohen thất trái: (RV5 + SV|) - (RVI + SV5) > 25mm.
-Du Shane: QVs, Vô > 4mm.
-Blondeau-Heller: SV2 + RV7 > 35mm.
-ChỉsốScott:
+CĐNĐ:
•R1 + R3 > 25mm.
•RaVL>7,5mm.
•RaVF>20mm.
•SaVR>14mm.
3
+CĐTT:
•SV1 (SV2) + RV5 (RVỐ) > 35mm.
•RV5,V6 > 26mm.
•R + s ở bất cứ CĐTT nào > 45mm.
-Hệ thống điểm ESTES:
+R hoặc s ở CĐNB > 20mm
+RV|, v2, V3 > 25mm -> 3 điểm
+ RV4,V5,V6 |
> 25mm |
+Thay đổi đoạn ST (không dùng digịtal) —> 3 điểm.
+ST-T chênh đặc hiệu (có dùng digital) 1 điểm.
+ Trục điện tim > -150 |
—>2 điểm. |
+ Khoảng QRS > 0.09s |
—> 1 điểm. |
+Thời gian xuất hiện nhánh nội điện V5,Vg > 0.045s —> 1 điểm.
+Sóng sau cùng của RVi > 0.04s—> 3 điểm.
-Đánh giá điểm:
+Tổiđa; 13.
+> 5 điểm chắc chắn dày thất trái.
+4 điểm có thể dày thất trái.
+< 3 điểm không dày thất trái.
-Chỉ sổ Comell: RaVL + SV3 nữ > 20mm.
nam > 25mm.
+Tăng gánh tâm thu thất trái: ST chênh thứ phát vả sóng T (-).
+Tăng gánh hỗn hợp: Có sóng q và T (-) ở các CĐTT trái.
Khái niệm tăng gánh thất: -
—Tăng gánh tâm thu: Phối hợp trong các CĐ thăm dò thất trái (Tức D1 aVL ở tư thế tim nằm ngang, D3, aVF ở tư thế tim thẳng đứng, và trong tất cả các CĐTT ttái).
+Giảm biên độ sóng q (trong bloc nhánh ềrái không hoàn toàn), thặm chí mất sóng q.
4 |
• |

+Rối loạn tái cực thứ phát với T (-), điểm J thấp xuống. Tăng gánh tâm thu thuờng kéo theo sự nằm ngạng của tim: Lệch trục QRS sang trái, đối xứng với lệch sang phải của trục sóng T, với T dẹt hoặc (-) ở D1 như trong hẹp van ĐMC, THA. Đôi khi hình ảnh ít rõ của tăng gánh thất trái tâm thu thường gặp: Chênh dưới nhẹ ST, hoặc ST bình thưởng theo sau một sóng T (+) biên độ thấp hoặc dẹt, tức không tăng đồng thời với R.
-Tăng gánh tâm trương: Phối hợp ở những CĐ thâm dò thất trái (Tức là Di aỴL trong trường hợp tim nằm ngang, D3 aVF trong trưởng hợp tim thẳng đứng, và trong tất cả các CĐTTtrái):
+Tăng biên độ sóng Q (do dày vách liên thất).
+Rối loạn tái cực thứ phát với T (+), cao và đổi xứng. Không có đối xứng giữa trục _____________
sóng T và trục QRS.
+Trong những CĐTT phải (V1) sóng R tăng biên độ, sự tăng biên độ này là hình ảnh soi gương của sóng Q trong các CĐTT trái. Như là hình ảnh tăng gánh tâm trương đơn thuần trong tiến triển của bệnh tim, nhũng dấu hiệu thay đổi đầu tiên là tái cực.
-Tăng gánh hỗn họp: Thường phổi hợp cả tăng gánh tâm thu và tâm trương, hình ảnh trung gian hay gặp là có sóng q ở CĐTT trái và sóng T (-).
Chẩn đoán phân biệt:
-Dày thất phải:
+Trục phải 90° - 110° ở người gầy có tim thẳng đứng vàbloc phân nhánh trái sau.
+Tăng tỷ R/S ở CĐTT phải không phải do đày thất phải trong 5 trường họp sau:
(1)Tim xoay ngược kim đồng hồ, lệch vùng chuyển tiếp từ V4.
(2)Vi với phức bộ chuyển tiếp ngay từ V1 với dạng RS, ở V2 với dạng qR, tức là ghi được điện thế
ởbờ trái vách liên thất, ghi thêm V3R, V4R thấy hình dạng bình thường (rS).
(3)NMCT sau nền hoặc bên (hình ảnh soi gương).
(4)Hội chứng tiền kích thích thất (W-P-W).
(5)Dày thất trái tâni trương (hình ảnh soi gương).
+ Hiện diện sóng s sâu ở CĐTT trái có thể được quan sát khi bị bloc phân nhảnh trái trước hoặc trái
sau.
-Dày thất trái:
+Lệch trục trái >-30°, kết họp bloc phân nhánh trái trựởc, trong trường hợp này chỉ số White-Blockk và Levis không còn giá trị chẩn đoán.
+Sóng Q sâu có thể thấy ở các CĐTT trái trong bệnh cơ tim tắc nghẽn không phải dày thất trái tâm
trương.
+Đảo ngược sóng T ở các CĐTT trái cỏ thể thấy trong những bệnh cảnh khác như thiểu năng vành, bloc nhánh trái không hoàn toàn, rối loạn chuyển hoá, thuốc trợ tim, tim bị kích thích.
5
1.2.3.Dày hai thất
Thường biểu hiện dưới nhiều dạng, dễ nhầm lẫn, mửc độ trội về thất phải hay thất trái là thường gặp.
-Nếu dày hai thất đồng thời và tỷ ĩệ với nhau thì ĐTĐ còn hằm trong giởi hạn bình thường.
-Nếu dày hai thất không tỷ lệ thì ĐTĐ biểu hiện dày thất nào trội hơn.
-Thông thường thì dấu dày thất trái trội ở CĐTT kèm trục phải, thường gặp trong tư thế tim nằm ngang, hình ảnh QRS ở Đ3 aVF giống như QRS ở các CĐTT trái, ví dụ: trục phải kết hợp dày thất trái.
-Hoặc hình ảnh dày thất phải kết hợp trục trái:
+Cụ thể:
•Rcao, ST-T(-) ỞV1 lẫn V(j.
•R cao, ST-T(-) ở V5, Vô phối hợp trục phải mạnh >110°.
•Dạng RS hai pha với biên độ rất cao (50mm) ở V3, V4.
+Chẩn đoán phân biệt: Một số biểu hiện dằy thất trái tâm trương có sóng R cao ở các CĐTT phải chỉ là hình ảnh soi gương của sóng q sâu được quan sát ở CĐTT trái, không thể cho đây là dày thất phải phối hợp.
2.BLOCNHÁNH
2.1.Tiêu chuẩn chung
-Thời gian QRS > 0.12s, thời gian xuất hiện nhánh nội điện > 0.08s (bloc nhánh hoàn toàn-BNHT).
- Thời gian QRS > 0.08s - 0.1 Is, thời gian xuất hiện nhánh nội điện 0.05 - 0.07s (bloc nhánh không hoàn toàn - BNKHT).
2.2.Bloc nhánh phải hoàn toàn (BNPHT)
2.2.1.Định nghĩa
Bloc nhánh phải hoàn toàn (BNPHT) là sự gián đoạn hoàn toàn sự dẫn truyền của nhánh phài bó His.
2.2.2.Có 3 tiêu chuẩn chính
-Nhịp xoang hoặc nhịp trên thất vói PR > 0.12s.
-QRS giãn rộng > 0.12s chủ yếu trên sóng R.
-QRS ở các CĐTT phài: V1 v2 v3 V3R:
+Muộn nhánh nội điện >0.08s.
+Dạng rSR, rsR, rR với sóng R cao và rộng.
6
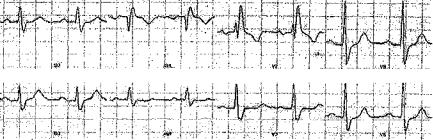
+ Rối loạn tái cực thứ phát với chênh dưới điểm J của đoạn RS-T và sóng T (-) không đối xứng, khoảng QT kéo dài.
. ..Ị. |
........ị ,'P" •• 'ĩ. ; M- |
■■*■■■■■ |
--------------- Hình 2. Bloc nhánh phải hoàn toàn |
- |
2.2.3. Các tiêu chuẩn phụ
-Ở các CĐTT trái (V5 VỂ) sóng s rộng (dạng qRS, RS).
. - Nhánh nội điện bất thường ở V5 Vô-
-Sóng T bình thường ở V5 VỐ.
-Ở D1 aVL có hình ảnh gián tiếp.
-D2 D3 aVF có hình ảnh trực tiếp hay dạng rR.
-Nếu ở V1 R > s người ta gọi là bloc Wilson.
2.2.4.Các bệnh lý phổi hợp
-Dày thất phải:
+Ở Vi: Sóng R' (dạng rsR') cao > 15mm, có thể không cỏ sóng s,chuyển thành dạng rR1, ST-T
âm sâu.
+0 Di V5 VỖ: s sâu và nhọn.
+Trục phải mạnh.
-Dày thất trái:
+Ở Di V5 VÓ: R cao, RV5 > 25mm, sóng s nhỏ.
+Vi V2 V3R: Sóng s sâu, dạng rsR', đôi khi Vi V2, sồng s sâu mất cả R' và trở nên dạng rS với s giãn rộng thường do bloc ngược hướng do tim xoay ngược kim đồng hồ mạnh, nên làm thêm V3R V4R đặt cao lên 1-2 khoảng gian sườn sẽ thấy hình ảnh rsR'.
+Trục QRS lệch trái, đôi khi trục trái quá mạnh, QRS12 3 đều âm, s sâu, rộng, thường gặp trong bệnh mạch vành phổi hợp với dày thất trái, thông liên thất, tim bẩm sinh có dày thất phải mạnh.
-Bệnh mạch vành: (NMCT phổi họp): ST-T đặc trưng của bệnh mạch vành như ST kéo dài, thẳng hay cong vòm lên và T đối xứng -> NMCT.
2.3.BIoc nhánh phải không hoàn toàn (BNPKHT)
Thường hiếm khi gián đoạn từng phần sự dẫn truyền trong nhánh phải của bó His, thường khử cực
7
muộn phần trên thất phải hoặc do dày thất phải không có RLDT của nhánh phải.
2.3.1.Tiêu chuẩn chính
-Nhịp trên thất với PR > 0.12s.
-Giãn rộng vừa phải của QRS từ 0.08 - 0.1 Is ở các CĐ mà ở đỏ QRS rộng nhất.
-Ở Ví V2 V3R phối họp các dấu sau:
+ Kéo dài nhánh nội điện từ 0.04 - 0.07s.
4-Phức bộ thất dạng 2 sóng dương kiểurSrMiay rsrVhaydạng chữ M vớir~> ĩ. --------------------
+Rối loạn thứ phát tái cực với chênh dưới điểm J của đoạn RS-T và sóng T (-), không đối xứng.
2.3.2.Tiêu chuẩn phụ
-Ở Các CĐTT trái sóng s rộng và trát đậm.
-ở D1 aVL cũng có dạng sóng s và sóng R với muộn nhánh nội điện ở aVR.
Chú ý: BNPKHT là biểu hiện của dày thất phải, sóng R' của phức bộ rSR' ở V1 lớn hơn sóng r ban đầu (R > r), biên độ > 5mm, T (-) khi tăng gánh thất phải tâm thu và T(+) khi tăng gánh thất phải tâm trương.
2.3.3.Nguyên nhân
-Hiếm gặp ở người trẻ bình thường.
-Dày thất phải trong hẹp van hai lá, tâm phế mạn, nhồi máu phổi, tim bẩm sinh.
-Rối loạn dẫn truyền trong nhánh phải: Bệnh cơ tim thiếu máu cục bộ.
2.4. BIoc nhánh trái hoàn toàn (BNTHT)
2.4.1.Định nghĩa
Bloc nhánh trái hoàn toàn (BNTHT) do sự gián đoạn dẫn truyền trong nhánh trái của bó His.
2.4.2.Chẩn đoán
Chẩn đoán dựa 3 tiêu chuẩn chính sau:
-Nhịp trên thất với khoảng PR > 0.12s.
-Giãn rộng QRS > 0.12s đo ở các CĐ nào có QRS rộng nhất.
-Hình ảnh đặc biệt cửa QRS ở V5 Vé V7:
+Muộn nhánh nội điện > 0.08s.
+R giãn rộng, đỉnh hình cao nguyên, có móc kiểu RR'.
+Rối loạn tái cực thứ phát với chênh dưới điểm J của đoạn RS-T và sóng T (-) không đối xứng, kéo dài khoảng QT.
2.4.3.Tiêu chuẩn phụ
-V1 V2 phức bộ thất dạng rS, qrS hoặc QS với ổ sâu và giãn rộng, có mỏc, trong khi nhánh nội điện bình thường.
-V3 V4 có dạng trung gian.
8
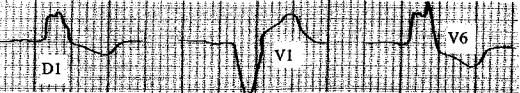
- |
D1 aVL có dạng RR', Đ3 aVF có hình ảnh gián tiếp. |
|
|
|
- |
aVR có hình ành gián tiếp.________________ ______ • |
■' ■ : ■ __ |
||
|
|
|
|
|
Trục QRS thay đổi: |
|
|
||
-BNT kết hợp lệch trục trái: Sóng R giãn rộng Ở.Dr aVL, V5 Võ dạng Rs, RS.
—BNT kết hợp lệch trục phải: Hiếm gặp, R giãn rộng, có móc ở D3 aVF, sóng s sâu ở Di aVL kiểu
rS, rSr'.
Chẩn đoán dày thất trái phối hợp với BNT: Chẩn đoán thường không chắc chắn, sóng R cao ở D1 aVL V5 Vô, các chỉ số White-Blockk, Sokolow-Lyon, Blondeau-Heller không có ý nghĩa, nếu có trục QRS lệch trái > -30° gợi ý dày thất trái phối họp nhưng cũng có thể do rối loạn dẫn truyền trong thất trái.
2.4.4.Nguyên nhân
-Hầu như không gặp ở người bình thường.
-Thường gặp trong bệnh tim bẩm sinh.
-Bệnh tim trái mắc phải (THA, HoHL...).
-Bệnh cơ tim.
Hình 3. Bloc nhánh trái họàn toàn
2.5. BIoc nhánh trái không hoàn toàn (BNTKHT)
2.5.1. Định nghĩa
Bloc nhánh trái không hoàn toàn (BNTKHT) thường do gián đoạn từng phần sự dẫn truyền trong nhánh trái của bó His. Tiến triển thường về phía BNTHT, khác với BNPKHT không bao giờ tiến triển sang
BNPHT.
9

2.5.2.Tiêu chuẩn chẩn đoán
Dựa trên các tiêu chuẩn chính saú:
-QRS giãn rộng từ 0.08 - 0.11 s đo ở các CĐ có phức bộ QRS giãn rộng nhất.
-Vs Vô V7 có dạng phối họp:
+Muộn nhánh nội điện > 0.06 - 0.07s.
+Mất sóng Q, trát đậm nhánh lên của sóng R đôi khi có móc ở nhánh lên.
+Hiếm gặp hơn có dạng rsR'.
+Tái cực bình thường hay rối loạn tái cực thứ phát với chênh dưới điểm J của đoạn RS-T, sóng T (-) không đối xứng.
2.5.3.Tiêu chuẫn phụ
-V1 V2 QRS dạng rS, qrS hoặc QS (nếu không có NMCT trước vách phối họp), sóng r nhỏ.
-CĐNB: Di aVL có dạng như Ve: Không cỏ sóng q, trát đậm chân lên nhánh lên sóng R, trục QRS thay đổi, trục sóng T đối xứng với trục QRS (tức R dương, T âm), nếu hục trái mạnh gợi ý có sự phối họp bloc phân nhánh trái trước.
2.5.4.Cơchể
Không có sóng q, trát đậm nhánh lên sóng R ở CĐTT trái là biểu hiện chủ yếu của BNTKHT. Bất thường này của véctơ khử cực vách tương ứng với đảo ngược hướng tái cực của phần trái vách liên thất.
3. ĐTĐ BỆNH MẠCH VÀNH
|
|
s «SIM 8 ««««»« 8«««« 8 ««««««««« gSKiíísaKỉR 8« ««8 8SKSỈE KS.aaa «£««8 |
|
||||||||||||||
|
|
|
|||||||||||||||
|
|
®SỈ 5*ÍS£g«*“*S55! Õ«MM*M*55ĨĨ? ẼẼ5*ẼỈ8«**««?«??ÌỈ?1?S«?SS«3S? |
|
||||||||||||||
|
|
«««««««««««««« ÃttaattảẠààsÃàìiỂtos sạ«ãftaOftM«S«iiiSĨMft£M3«ĩioS83S |
|
||||||||||||||
|
|
?«***«««««»««««£*.«£«« AMỊỊ««««8««$ 8#a«KaKỆgfi«gfi8 (№SfiààsiỂiỉᣫíás« |
|
||||||||||||||
8 № ««««í .«»«««««i à à « « s a 8 «A « à a 9E i |
|
|
|
ssssssssss;;|5S55|g5555ggg |
|
||||||||||||
8 s 8 Bt « « « « ÍI« « 8 «í ««««««® ««Ị; |
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
83 «K BU |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
’ * -I« « « * w 5 .ạ « » « |
|
|||||
®«a»tí5M»8tltí«đBỈSÍÍ |
|
|
« « à « « £ 41« a « ặ |
« ồ ẠI |
««««««««««««8« |
|
|
||||||||||
1 |
|
|
ạ « |
|
|
|
|
||||||||||
« * * « « *Ị* * |
« * |
|
« K H * w «.«* «.« |
K * t |
|
|
|
|
|
||||||||
|
|
88««««« ««»««*«« |
?**?** |
.****««** |
|
|
|
|
|
|
|
||||||
«« À«Â »«£« s «ì |
|
|
|
|
|
|
|
|
|
||||||||
■■ |
K esMị«*i |
|
|
|
|
cmaescmààttààKÃ |
|
i * ® |
|
ạ « |
« * 5 « |
|
|||||
|
|
|
|
«*ị><**3MS2KỊỊỊỊ |
|
|
|
||||||||||
««««8«a«V?8«í ị |
|
|
|
|
|
«<B' |
|
|
|
|
|||||||
3»ss««««« <«ạti__________ _ ___________ ____ |
*®í; |
|
____ ________ ____ |
|
|
|
|
|
|||||||||
MỊỊ«a«|«ỊỊỊ«ỊỊH |
ạ«ụ ««•« ÌA.Ạ.ỊỊ«ÍR«li **>.1*9#* |
.-SÍlAÕ «««««£ |
«««« |
Ị®■■ |
|
« ■ « « ạ ■ |
|
||||||||||
’Ịệ-iiỊỈỈ ị««««««». iỉúọỊi® {««««««> ********** *■»-?*«* 1^**0«* ị |
|
|
|||||||||||||||
ỊỊ*ỂirĩãiSS ■ 8ÌR«r 8«««««*. |
àiụ nààÃgS«B«ă, •»ăr |
ai |
j |
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
||||||||||
ỉ«e«8rA í lữ««‘ |
|
|
|
|
|
|
: |
|
|
ráo |
«»•««« a*«s SSSi |
|
|||||
|
|
|
|
|
|
|
|
|
|||||||||
««« /■<«««« w i ««« /ổi- ««ÀrtL A i lỉã ì ì, «««' ù s« |
|
|
t&Hi |
Ị HX*&gitK*ílữáỊlf {««« |
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
/ẠAAi |
ẠAMttạat{ ■i.<««* |
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
ĨBEỔS »ì ______ ______ |
|
|
|
|
|
|
|
|
|
|
|
|||||
|
'ãtĩí.àỉRÃRikẢịạtaKÃ |
|
rĩ-™-‘ |
’ |
__ _______ |
|
|
|
|
************: |
|
||||||
|
^±4«ãâg*«£gMỈịu «LiịÌỊOẩNgttị* 4ạ«SSãp«S |
iỈAMàiỊSiỊiiiiỊỈ |
***************"„ |
|
|||||||||||||
|
<8"*B«ỉSflE8as«ịSMÍSỉ â '3á««iKnftk«ỄH£iE«ì **************** ■“***!*******•**’. ',B88ạ««ạạạạỊfeiíi |
|
|||||||||||||||
|
'«safisạ«ssi8A< |
|
|
ị*5*5«**S*5»Ẽ**«*?«Ẽ55Mẽ«8««É5Ì |
-**???«*«??*?*'. |
'««ậSSSSSọĩ |
|
||||||||||
|
ịỈKeạ«SỊK«ttịt««ỊỊỉB««MR XMỊỊM«««.««««£& ^«E«£SsSẵiattÃSv |
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
«ấ5S8.«s8«s«iẵkxaS®«««52«j |
|
|||||
'B555SS5S8SSSB8858«"“ SSM5SMSWS#»!MỊ8*>w*W*«Ị|Sw«Mt«ã«
ỊÌsiOliilliiiiiisgssigĩiiiiigitĩiosisgbisasãsds
mM!
Hình 4. Các điểm làm mốc trong chẩn đoán suy mạch vành
(1) khoảng PQ; (2) điểmJ; (3) ST80 tức ST 80 ms sau điểm J. Hình trên cho thấy dịch chuyển trung bình của J là 2mm và ST80 là 2,4mm
3.1.Chẩn đoán ĐTĐ khi ử trạng thái nghỉ
-Có thể nghi ngờ suy mạch vành khi thấy ST chênh xuống dưới đường đẳng điện (qui ước là TP nhưng trên thực tế người ta thường lấy khoảng PQ làm mốc tham chiếu đo đạc).
-Tuy nhiên, có một số bệnh cảnh cũng làm cho ST chênh xuống như vậy và vì thể dẫn tới chẩn đoán sai lệch (tức không đặc hiệu).
1
