
- •Симптомы
- •Семейная или групповая терапия
- •49. Диссоциативные расстройства: расстройства идентичности, амнезии и фуги, деперсонализация и дереализация, псевдодеменция и синдром Ганзера. Особенности диагностики и терапии.
- •50. Конверсионные расстройства: с сенсорными, моторными и смешанными психогенно-неврологическими симптомами. Особенности диагностики и терапии.
- •53. Расстройства выделения: энурез и энкопрез. Особенности диагностики и терапии.
- •54. Расстройства сна: инсомнии и гиперсомнии, нарколепсия, сонные апноэ, расстройства циркадных ритмов.
- •55. Расстройства сна: парасомнии медленной фазы сна (снохождения, ночные страхи) и быстрой фазы сна (кошмары, поведенческие и двигательные нарушения).
- •56. Сексуальные дисфункции: расстройства сексуального желания и возбуждения, оргазма и эякуляции; болевые сексуальные расстройства; понятие гендерная дисфория.
- •57. Деструктивные, импульсивные и асоциальные расстройства поведения: оппозиционно-вызывающее расстройство, интермиттирующее эксплозивное расстройство, кондуктивное расстройство.
- •58. Дегенеративные заболевания мозга: болезнь Альцгеймера, болезнь телец Леви, лобно-височная дегенерация (болезнь Пика). Сравнительная клиническая характеристика, течение, прогноз. Принципы лечения.
- •59. Психические расстройства сосудистого генеза (гипертоническая болезнь, церебральный атеросклероз). Общая характеристика. Клиника. Принципы лечения.
- •60. Психические нарушения инфекционного генеза (сифилис, энцефалиты, спид, прионные болезни). Клинические особенности. Диагностическое значение специальных методов исследования. Лечение, реабилитация.
- •61. Психические нарушения при черепно-мозговых травмах. Классификация, клинические проявления в различные периоды болезненного процесса. Лечение, реабилитация.
- •62. Психические нарушения при внутричерепных опухолях. Клиническое особенности общемозговых и локальных (очаговых) симптомов. Принципы лечения.
- •63. Эпилепсия. Этиология, патогенез заболевания. Классификация. Клинические проявления пароксизмальных состояний (grand mal, petit mal). Принципы лечения эпилепсии.
- •64. Психические расстройства при эпилепсии: изменения личности, эпилептические психозы. Купирование психических расстройств при эпилепсии.
- •65. Расстройства личности (психопатии). Определение (критерии п.Б. Ганнушкина, критерии мкб-10). Отличия от акцентуации характера. Вопросы классификация личностных расстройств.
- •66. Расстройства личности с проявлениями странности и эксцентричности: параноидное, шизоидное. Клинические проявления. Лечение.
- •67. Расстройства личности с проявлениями возбудимости и театральности: истерическое, диссоциальное, эмоционально неустойчивое (возбудимый и пограничный типы). Клинические проявления. Лечение.
- •69. Парафилии и парафильные расстройства: эксгибиционизм, визионизм, фроттеризм, педофилия, садизм, мазохизм, фетишизм, трансвестизм.
- •70. Острая интоксикация алкоголем. Простое (типичное) и атипичное алкогольное опьянение и его виды. Диагностика степени алкогольного опьянения. Патологическое алкогольное опьянение.
- •71. Алкоголизм. Стадии и клиника алкоголизма. Особенности алкогольного абстинентного синдрома и изменений личности при алкоголизме. Возрастные и половые особенности.
- •72. Алкогольный делирий: условия возникновения, разновидности алкогольного делирия. Принципы лечения.
- •73. Острый и хронический алкогольный галлюциноз, алкогольный параноид (бред преследования и ревности). Клиническая характеристика. Принципы лечения.
- •74. Корсаковский психоз, острая алкогольная энцефалопатия Гайе-Вернике. Клиническая характеристика. Принципы лечения.
- •75. Наркомании и токсикомании. Определение понятий. Классификация психоактивных веществ. Основные принципы лечения наркологических заболеваний.
- •76. Употребление препаратов опийной группы: признаки острой и хронической интоксикации опиатами, клиника абстинентного синдрома. Лечение и профилактика.
- •77. Употребление каннабиноидов, клиника острой и хронической интоксикации, клиника абстинентного синдрома. Лечение и профилактика.
- •78. Барбитураты, отнесенные к наркотикам, психические нарушения при острой и хронической интоксикации, клиника абстинентного синдрома. Лечение и профилактика.
- •79. Психостимуляторы, клиника острой и хронической интоксикации, абстинентного синдрома. Лечение и профилактика.
- •80. Лсд и галлюциногенны, клиника острой и хронической интоксикации.
- •81. Токсикомании. Основные группы веществ и лекарственных средств, вызывающих зависимость. Общая характеристика и клинические проявления. Лечение.
- •82. Основные виды биологической терапии психических заболеваний. Классификация психофармакологических препаратов, спектр их терапевтической активности (показания к применению).
- •83. Нейролептические (антипсихотические) средства. Спектр терапевтической активности, показания, противопоказания. Неврологические побочные эффекты. Злокачественный нейролептический синдром.
- •84. Антидепрессанты. Основные классы, спектр терапевтической активности, показания, противопоказания, побочные эффекты и осложнения. Нормотимические препараты.
- •85. Бензодиазепиновые и небензодиазепиновые транквилизаторы (анксиолитики). Спектр терапевтической активности.
- •86. Противосудорожные лекарственные препараты. Основные классы, терапевтический диапазон. Побочные эффекты и осложнения. Средства, применяемые для купирования эпилептического статуса.
- •87. Неотложная терапия в психиатрии: купирование различных видов возбуждения (маниакального, кататонического, гебефренического), суицидального поведения, случаев отказа от еды.
- •88. Психотерапия: симптоматическая и патогенетическая, индивидуальная и групповая. Основные методики симптоматической психотерапии.
- •89. Основные теоретические направления патогенетической психотерапии. Показания к психотерапии, границы терапевтической эффективности.
- •90. Психопрофилактика (первичная, вторичная, третичная) и реабилитация в психиатрии.
1. Психиатрия и медицинская психология: предметные области и задачи. История развития психиатрии и медицинской психологии. Методы исследования, применяемые в психиатрии (клинический метод, параклинические методы) и медицинской психологии (беседа, наблюдение и эксперимент).
Психология (от греч. psyche - «душа», logos - «учение») - обширная отрасль гуманитарных научных знаний о душевном состоянии человека, его поведении в самых различных обстоятельствах (воспитание, общение, обучение, творчество, труд, отдых, чрезвычайная ситуация, болезнь и др.). Психология интересуется особенностями поведения различных групп населения (возрастных, профессиональных, географических, социальных) и формирует набор практических рекомендаций по оптимизации психического состояния, организации взаимодействия в коллективе, преодолению конфликтов и стрессов.
Психиатрия (от греч. psyche - «душа», iatros - «врач») представляет собой широкую область медицинских научных знаний и врачебных практических умений, необходимых для помощи пациентам, которые в связи с болезненным душевным состоянием испытывают страдания или трудности в приспособлении к жизни в обществе. Специальность психиатра может быть присвоена только выпускнику медицинского вуза после прохождения им курса постдипломного обучения (в интернатуре, ординатуре и др.). Как любой врач, психиатр имеет право устанавливать клинический диагноз и проводить лечение самыми различными методами.
Предмет психиатрии — психические расстройства, клинические проявления, особенности этиологии и патогенеза, течения, исхода, эпидемиологии нарушений психической деятельности.
Задачи психиатрии: диагностика психических расстройств; изучение клиники, этиологии, патогенеза, течения и исхода психических расстройств; изучение эпидемиологии психических расстройств; исследование лекарственного патоморфоза психических рас- стройств; разработка методов лечения психической патологии; разработка способов реабилитации психически больных; разработка методов профилактики психической патологии; вопросы организации психиатрической помощи населению.
Методы исследования в психиатрии
Основной метод исследования в изучении психических заболеваний - клинический. Этот метод включает в себя сбор объективного и субъективного анамнеза жизни больного, содержащего все подробности развития и становления его личности, детализированный анамнез расстройства, беседу с пациентом и наблюдение за его поведением. Клинический метод в психиатрии был и оста- ётся «душой» и понятием её содержания. Он разрабатывался в не-
посредственной связи с фактическим и теоретическим материалом психиатрии на той или иной стадии её развития и обогащается по мере изучения психических заболеваний.
В связи с совершенствованием технологий роль параклинических исследований в диагностике психических заболеваний существенно повысилась. Так, компьютерная (КТ) и магнитнорезонансная (МРТ) томография позволяют уточнить локализацию повреждений головного мозга, характер его атрофии и другие изменения, которые могут иметь значение для развития психопатологической симптоматики. Электроэнцефалография (ЭЭГ) - важнейший метод диагностики эпилепсии. Психологическое исследование позволяет уточнить некоторые тонкие нарушения психических функций. Исследование нарушений в обмене катехоламинов позволили выявить ряд патогенетических звеньев развития некоторых психических расстройств. Наконец, современные методы исследования, применяемые для диагностики патологии внутренних органов, важны для понимания характера психосоматических расстройств.
Различают следующие виды наблюдения: срез (кратковременное наблюдение), лонгитюдинальное (длительное, иногда многолетнее наблюдение за одной и той же группой испытуемых), сплошное (исследуются все представители изучаемой группы), выборочное (получение информации о больших группах людей, путем изучения только какой-то их части, составляющей репрезентативную, или представительную, выборку) и особый вид - включенное наблюдение (когда наблюдатель становится членом исследуемой группы). Задачами наблюдения может быть изучение психологических особенностей не только отдельной личности, но и целого коллектива.
Эксперимент является наиболее эффективным способом выявления при- чинно-следственной зависимости между изучаемыми переменными. Эксперимент отличается от наблюдения активным вмешательством исследователя в ситуацию. При этом осуществляется планомерное манипулирование одной из переменных, которую называют независимой (ее изменяет исследователь), с последующей регистрацией сопутствующих изменений в изучаемом явлении (зависимая переменная). Под переменной понимается любая реальность, которая может изменяться в экспериментальной ситуации. Таким образом, эксперимент в психологии заключается в том, что намеренно создаются и видоизменяются условия, в которых действует испытуемый, ставятся перед ним определенные задачи, и по тому, как они решаются, судят о возникающих при этом психических явлениях.
Выделяют две основные разновидности психологического эксперимента: естественный и лабораторный.
Метод беседы. Большое значение в медицине придается беседе с пациен- том. Беседа как метод психологического исследования - это выяснение при помощи специально подобранных вопросов тех или иных особенностей психических явлений или психических качеств человека. Можно выделить следующие разновидности этого метода: сбор анамнеза, интервью и психологические анкеты.
Анамнез - сведения о прошлом изучаемого человека, полученные от него самого (субъективный анамнез) или от хорошо знающих его лиц (объективный анамнез).
Интервью - вид беседы, при которой ставится задача получить ответы на определенные и обычно заранее приготовленные вопросы. Интервью может варьироваться в зависимости от его целей и степени стандартизации.
Во время проведения беседы своими позициями исследователь должен дать почувствовать пациенту атмосферу снисходительности, так чтобы он мог свободно проявлять свои чувства; исследователь принимает пациента таким, какой он есть.
Исследователь должен относиться тактично и бережно к позициям пациента, он ничего не осуждает, но также и не оправдывает, и все при этом понимает. К овладению этой ролью ведет довольно трудный и длинный путь. Здесь ошибочно было бы занимать индифферентное, бесстрастное отношение.
2. Принципы классификации психических расстройств в соответствии с международной классификацией болезней (МКБ-X; DSM-V). Нозологический и синдромальный принципы в классификации. Распространенность психических заболеваний, факторы риска их возникновения
Классификация психических расстройств – одна из наиболее важных и сложных проблем психиатрии. Существуют три основных принципа классификации психических расстройств.
1.Синдромологический принцип. Теоретической базой синдромологического подхода является концепция "единого психоза". В основе концепции лежит представление о единой природе различных психических расстройств. Различие в клинической картине объясняется наблюдением пациентов на различных этапах болезни.
Установление этиологических факторов отдельных психических заболеваний поставило под сомнение концепцию единого психоза. Однако со второй половины двадцатого века синдромологический подход вновь начинает широко использоваться при создании классификаций. Ренессанс синдромологического подхода во многом связан с достижениями экспериментальной и клинической психофармакологии. При назначении лекарственной терапии, которая на настоящем этапе развития психиатрии все еще носит так называемый "синдромологических" характер, врачи ориентируются не на причину психических расстройств, а на выявляемые психопатологические симптомы и синдромы.
2.Нозологический принцип. Классификация психических расстройств на основе нозологического принципа стала возможна в результате открытий связи между причиной, клиническими проявлениями, течением и исходом болезни. Нозологический принцип заключается в разделении болезней на основании общности этиологии, патогенеза и единообразии клинической картины.
По этиологическому принципу психические заболевания разделяют на эндогенные, экзогенные и психогенные.
В развитии эндогенных заболеваний большую роль играет наследственность. Обычно на эндогенное заболевание указывает спонтанный характер возникновения болезни и мало зависящее от внешних условий течение болезни.
Экзогенные психические расстройства включают болезни, обусловленные внешними факторами – черепно-мозговыми травмами, инфекциями и интоксикациями
Особая разновидность экзогенных заболеваний – психогении. Возникновение психогенных заболеваний связано с эмоциональным стрессом, семейными и социальными проблемами.
Традиционным является разделение психических расстройств на органические и функциональные. Наличие отчетливых изменений в структуре мозга приводит к появлению стойкой негативной симптоматики – нарушений памяти, интеллекта.
В России используется международная классификация психических и поведенческих расстройств (МКБ-10), разработанная ВОЗ. МКБ разрабатывалась с целью унификации диагностического подхода при проведении статистических, научных и социальных исследований.
В настоящее время действует десятый пересмотр классификации, где психические расстройства и нарушения поведения включены в пятый раздел. Каждый включенный в классификацию диагноз может быть представлен в виде шифра, состоящего из буквы ("F" для психических расстройств) и нескольких цифр.
В МКБ-10 понятие «болезнь» заменено более широким термином «расстройство», не используются понятия «невроз» и «психоз», «эндогенный» и «психогенный». Классификация не отрицает этиологического подхода. В частности используются такие общепринятые нозологические единицы как шизофрения, органическое расстройство, реакция на стресс. Этиологический принцип используется при условии отсутствия существенных разногласий при оценке природы расстройства. Однако чаще диагноз в МКБ-10 основывается на выделении ведущего психопатологического синдрома.
Согласно DSM-V при формулировке полного диагноза учитывались следующие факторы (англ. axes, «оси»):
наличие или отсутствие
психического заболевания (ось I),
фоновой психопатии (ось II),
соматического заболевания (ось III),
усугубляющие психосоциальные факторы (ось IV),
общий уровень адаптации (ось V).
Например, диагностика по 5 осям может быть представлена так: Ось 1 - параноидное(бредовое)заболевание Ось 2 - умственная отсталость Ось 3 - гипертоническая болезнь Ось 4 - психотравма после смерти близкого родственника Ось 5 - тяжелое нарушение трудоспособности Ось 5 дает оценку трудоспособности по шкале GAF (Global assessment of Functioning scale).
хз, что по ней еще
3. Структура психиатрической службы. Виды специализированной помощи. Закон РФ «О психиатрической помощи и гарантии прав граждан при ее оказании». Виды и порядок оказания психиатрической помощи.
Оказание психиатрической помощи в России регламентируются Законом РФ "О психиатрической помощи и гарантиях прав граждан при ее оказании"
Психиатрическая служба в РФ располагает рядом организационных форм больничной и внебольничной помощи населению.
Психиатрические стационары
Психиатрические стационары предназначены для лечения больных с психическими расстройствами психотического уровня.
Однако в современных условиях не все больные с психозами нуждаются обязательной в госпитализации в психиатрическую больницу (ПБ), многие из них могут получать лечение амбулаторно. Госпитализация в ПБ обоснована в случае:
отказа больного от лечения у психиатра. В этом случае, при наличии условий, описанных в ст. 29 Закона о психиатрической помощи, судом может быть назначено недобровольные госпитализация и лечение:
Статья 29. Основания для госпитализации в психиатрический стационар в недобровольном порядке, если психическое расстройство является тяжелым и обусловливает для больного:
а) его непосредственную опасность для себя или окружающих, или б) его беспомощность, то есть неспособность самостоятельно удовлетворять основные жизненные потребности, или в) существенный вред его здоровью вследствие ухудшения психического состояния, если лицо будет оставлено без психиатрической помощи.
наличия у больного психотических переживаний, которые потенциально могут привести к опасным для жизни больного и окружающих его людей действиям (например, депрессия с бредом виновности может подтолкнуть больного к совершению суицида, даже при условии его согласия на лечение и пр.)
необходимости проведения лечения, которое невозможно осуществить амбулаторно (высокие дозы психотропных препаратов, электросудорожная терапия)
назначения судом стационарной судебно-психиатрической экспертизы (для лиц находящихся под арестом существуют специальные "стражые" отделения судебно-психиатрической экспертизы, для прочих - "нестражные")
назначения судом принудительного лечения психически больных, совершивших правонарушения. Больные, совершившие особо тяжкие преступления, могут помещаться судом в специализированные ПБ с усиленным наблюдением.
беспомощности больного при отсутствии родных, способных осуществлять за ним уход. В этом случае показано оформление больного в психоневрологический интернат, но до получения места в нем больные вынуждены находиться в обычной психиатрической больнице.
Структура психиатрических стационаров соответствует таковой для многопрофильных больниц, она включает в себя приемный покой, лечебные отделения, аптеку, кабинеты функциональной диагностики и пр.
Психиатрические отделения часто имеют специализацию по полу, возрасту (детские, подростковые, взрослые, геронтологические), выраженности психических расстройств ("острые", реабилитационные). В крупных больницах отдельно формируются отделения для соматически ослабленных больных, инфекционные, туберкулезные, санаторные отделения.
Так как на лечебных отделениях психиатрической больницы проходят лечение больные в недобровольном порядке, находятся больные на принудительном лечении и больные с аутоагрессивными и агрессивными тенденциями, на всех отделениях предусмотрены специальные условия пребывания больных: все двери отделений закрыты для больных, на окнах находятся решетки и сетки, в палатах нет дверей, организованы сестринские посты, на которых круглосуточно находится персонал, осуществляя надзор за больными. Закрытый режим отделений тем не менее не нарушает положений закона о психиатрической помоши, т.к. больные, находящиеся в больнице добровольно, могут в любой момент отказаться от лечения и будут осмотрены комиссией врачей, которая или согласится с решением больного и даст заключение о его выписки или откажет больному в выписке и направит соответствующее заключение в суд о необходимости признания госпитализации недобровольной.
Больные, неспособные жить самостоятельно, нуждающиеся в постоянном уходе, при отсутствии родных, способных этот уход осуществлять, переводятся для дальнейшего проживания и лечения в психоневрологические интернаты (ПНИ) системы социального обеспечения.
Кроме обычных психиатрических больных существуют специализированные психиатрические стационары, осуществляющие лечение непсихотическихпсихических расстройств:
наркологические больницы - в них проходят лечение и реабилитацию больные с зависимостями от различных психоактивных веществ (ПАВ). Основные лечебные мероприятия в этих стационарах направлены на прекращение употребления ПАВ, купирование синдрома отмены, становление ремиссии (воздержания от употребления ПАВ). Эти больницы не имеют условий для лечения психозов, поэтому при развитии психозов, обусловленных приемом ПАВ или его отменой (например, алкогольный делирий - "белая горячка"), больные подлежат переводу в обычную психиатрическую больницу
стационары для лечения пограничных психических расстройств (в Санкт-Петербурге ПБ№7 "Клиника неврозов")
Психоневрологические диспансеры
Психоневрологические диспансеры (ПНД) организуются в тех городах, где численность населения позволяет выделить пять и более врачебных должностей. В других случаях функции психоневрологического диспансера выполняет кабинет психиатра, входящий в состав районной поликлиники.
В функции диспансера или кабинета входят:
психогигиена и профилактика психических расстройств,
своевременное выявление больных с психическими расстройствами,
лечение психических заболеваний,
диспансеризация больных,
оказание социальной, в том числе юридической помощи, больным
проведение мероприятия реабилитационного характера
Выявление психически больных осуществляется в соответствии с "Законом о психиатрической помощи": при обращении самого гражданина за психиатрической помощью или при обращении окружающих его людей, органов правопорядка, районных администраций, организаций социального обеспечения с просьбой психиатрического освидетельствования, а также во время профилактических осмотров (призыв на военную службу, получение прав, лицензии на оружие, при поступлении на работу по некоторым профессиям и пр.), осуществлении консультаций психиатром в многопрофильных стационарах, во время проведения экспертиз и др.
Консультативный и динамический учет в ПНД
Диспансеризация предусматривает два вида наблюдения за пациентами – а. консультативное, б. динамическое.
Консультативное наблюдение устанавливается над пациентами с непсихотическим уровнем расстройств, при котором сохраняется критическое отношение к болезни. В связи с этим, время очередного визита к врачу определяется самим больным, подобно тому, как больные в районной поликлинике обращаются к врачам при появлении у них каких-либо жалоб. Консультативное наблюдение не подразумевает "учет" больного в ПНД, поэтому лица, находящихся на консультативном учете, чаще всего не имеют каких-либо ограничений "в выполнении отдельных видов профессиональной деятельности и деятельности, связанной с источником повышенной опасности" и могут получить права на вождение автомобилем, лицензию на оружие, работать на опасных работах, в медицине и пр., совершать сделки без каких-либо ограничений.
Динамическое диспансерное наблюдение устанавливается за больными с психотическим уровнем расстройств, при которых отсутствует критическое отношение к болезни. Поэтому оно может осуществляться независимо от согласия пациента или его законного представителя. При динамическом наблюдении основная инициатива для очередного осмотра исходит от участкового психиатра, назначающего срок очередной встречи с больным. Если пациент не явился на очередной прием, врач обязан выяснить причины неявки (обострение психоза, соматическое заболевание, отъезд и пр.) и принять меры к его осмотру. Участковый психиатр, являющийся основной фигурой психоневрологического диспансера или кабинета, распределяет всех больных своего участка на 5 - 7 групп динамического наблюдения в зависимости от психического состояния и метода выбранного лечения.
Группа динамического наблюдения определяет интервал встречи больного и врача от раза в неделю до раза в год. Наблюдение называется динамическим, поскольку в зависимости от психического состояния пациента он переходит из одной группы в другую. Стойкая ремиссия на протяжении 5 лет с полной редукцией психотических проявлений и социальной адаптацией дают основание для снятия с учета в психоневрологическом диспансере или кабинете.
Больные, находящиеся на диспансерном наблюдении, обычно признаются непригодными вследствие психического расстройства к выполнению отдельных видов профессиональной деятельности и деятельности, связанной с источником повышенной опасности. Такое решение принимается врачебной комиссией, на основании оценки состояния психического здоровья гражданина в соответствии с перечнем медицинских психиатрических противопоказаний и может быть обжаловано в суде.
Учреждения внебольничной помощи психически больным
В последние годы в связи с достижениями психофармакотерапии все большее распространение получают учреждения внебольничной помощи психически больным и реабилитации. К ним, кроме психоневрологических диспансеров, дневные и ночные стационары, лечебно-трудовые мастерские, спецучастки или спеццеха на промышленных предприятиях, общежития для больных с психическими расстройствами.
Дневные и ночные стационары обычно организуются при психоневрологических диспансерах, психиатрических больницах.
Дневные стационары предназначены для купирования первичных психических расстройств или их обострений, если их тяжесть не соответствует обозначенным, как состояния, требующих обязательной госпитализации в психиатрический стационар. Эти пациенты ежедневно осматриваются врачами, принимают назначенные им препараты, проходят необходимые обследование, а вечером возвращаются домой.
Ночные стационары преследуют те же цели, что и дневные, в случаях возможного вечернего ухудшения состояния или неблагоприятной домашней ситуации.
Лечебно-трудовые мастерские, входящие в систему реабилитации больных, предназначены для выработки или восстановления трудовых навыков для инвалидов 2-й или 3-й группы. Они получают вознаграждение за свой труд, что в сумме с пенсионным обеспечением дает возможность чувствовать себя относительно независимым в материальном плане. Часть больных имеют возможность перейти на работу в спеццеха или спецучастки, организованные для инвалидов на промышленных предприятиях.
Общежития для психически больных с уже отзвучавшим процессом и подготовленным к выписке создаются в тех случаях, когда пациенты в течение болезни утратили прежние социальные связи, в том числе место проживания.
Особенности организации психиатрической помощи в РФ
Таким образом, организация психиатрической помощи в Российской Федерации характеризуется следующими особенностями:
многообразием организационных форм,
возможностью выбрать для пациента организационную форму психиатрической помощи, наиболее соответствующую его состоянию,
преемственностью в лечении, обеспеченной оперативной информацией о состоянии больных и проводимом лечении при его переходе под наблюдение психиатра другого учреждения в системе организации психиатрической помощи,
реабилитационной направленностью организационных структур.
Координация в работе психиатрических учреждений, преемственность в их работе, методическое руководство осуществляется оргметодкабинетом по психиатрии во главе с главным психиатром той или иной территории.
4. Организация стационарной психиатрической помощи. Принципы надзора и ухода за больными. Показания к госпитализации пациентов. Условия и порядок недобровольной госпитализации и освидетельствования психических больных.
Организация психиатрической помощи в Российской федерации осуществляется в соответствии с Законом РФ « О психиатрической помощи и гарантиях прав граждан при её оказании». Данный закон вступил в действие с 1 января 1993г. Цель закона – правовое регулирование деятельности психиатрической службы и правовое положение граждан, страдающих психическими расстройствами. Закон направлен на то, чтобы сделать психиатрическую помощь более эффективной и опирающейся на современную правовую базу. Специфика психических болезней делает необходимым в части случаев применение мер помощи вопреки желанию больных, не осознающих болезненного характера своего состояния и поступков, иногда представляющих серьёзную угрозу для них самих или окружающих. Нуждаются в правовом регулировании деятельность медицинских работников, оказывающих психиатрическую помощь; положение в обществе лиц, страдающих психическими расстройствами; защита общества в связи с возможностью опасных действий психически больных; обязанности государства и другие аспекты, связанные с помощью психически больным.
Психиатрическая помощь гарантируется государством и осуществляется на основе принципов законности; она оказывается при добровольном обращении гражданина или с его согласия, за исключением случаев, предусмотренных законом. Регламентируется необходимость получение согласия лица, страдающего психическим расстройством, на лечение, за исключением случаев применения мер принудительного характера по постановлению суда и недобровольной госпитализации. Законом определены учреждения и лица, оказывающие психиатрическую помощь, а также права и обязанности медицинских работников. Указывается, что установление диагноза психической болезни, принятие решения об оказании психиатрической помощи в недобровольном порядке являются исключительным правом врача-психиатра. Определяется независимость врача-психиатра при решении вопросов оказания психиатрической помощи. Определены виды психиатрической помощи и порядок её оказания. Предусматривается, что амбулаторная психиатрическая помощь оказывается в виде консультативно- лечебной при самостоятельном обращении лица, страдающего психическим расстройством, или в виде диспансерного наблюдения, устанавливаемого независимо от согласия лица, страдающего психическим расстройством, и предполагает наблюдение за состоянием психического здоровья больного путём регулярных осмотров.
Статья 28. Основания для госпитализации в психиатрический стационар (1) Основаниями для госпитализации в психиатрический стационар являются наличие у лица психического расстройства и решение врача-психиатра о проведении обследования или лечения в стационарных условиях либо постановление судьи.
(2) Основанием для помещения в психиатрический стационар может быть также необходимость проведения психиатрической экспертизы в случаях и в порядке, установленных законами Российской Федерации. (3) Помещение лица, в том числе лица, признанного в установленном законом порядке недееспособным, в психиатрический стационар, за исключением случаев, предусмотренных статьей 29 настоящего Закона, осуществляется добровольно - по его просьбе или с его согласия. (4) Несовершеннолетний в возрасте до 15 лет помещается в психиатрический стационар по просьбе или с согласия его родителей или иного законного представителя. В случае возражения одного из родителей либо при отсутствии родителей или иного законного представителя помещение несовершеннолетнего в возрасте до 15 лет в психиатрический стационар проводится по решению органа опеки и попечительства, которое может быть обжаловано в суд. (4.1) Лицо, признанное в установленном законом порядке недееспособным, помещается в психиатрический стационар по его просьбе или с его согласия. Если лицо, признанное в установленном законом порядке недееспособным, по своему состоянию не способно дать согласие, такое лицо помещается в психиатрический стационар по просьбе или с согласия его законного представителя в порядке, предусмотренном статьями 32 - 36 настоящего Закона. Законный представитель гражданина, признанного в установленном порядке недееспособным, извещает орган опеки и попечительства по месту жительства подопечного о просьбе или даче согласия на помещение его подопечного в психиатрический стационар не позднее дня, следующего за днем такой просьбы или дачи указанного согласия. (5) Полученное согласие на госпитализацию оформляется записью в медицинской документации за подписью лица или его законного представителя и врача-психиатра. Статья 29. Основания для госпитализации в психиатрический стационар в недобровольном порядке Лицо, страдающее психическим расстройством, может быть госпитализировано в психиатрический стационар без его согласия или без согласия его законного представителя до постановления судьи, если его обследование или лечение возможны только в стационарных условиях, а психическое расстройство является тяжелым и обусловливает: а) его непосредственную опасность для себя или окружающих, или б) его беспомощность, то есть неспособность самостоятельно удовлетворять основные жизненные потребности, или в) существенный вред его здоровью вследствие ухудшения психического состояния, если лицо будет оставлено без психиатрической помощи
+ из прошлого вопроса
5. Организация амбулаторной психиатрической помощи. Диспансеризация в психиатрии. Вопросы психиатрической экспертизы – трудовой, военно-врачебной, судебной. Критерии вменяемости и невменяемости, дееспособности и недееспособности.
Амбулаторная психиатрическая помощь осуществляется психоневрологическим диспансером. Здесь осуществляется выявление психически больных среди населения и активное наблюдение за ними (приглашение больного на приём и посещение его на дому), проведение всех видов амбулаторного лечения, трудоустройство больных, оказание помощи в социально-бытовых и юридических вопросах, направление на стационарное лечение, оказание консультативной психиатрической помощи лечебно - профилактическим учреждениям, санитарно-просветительная и психогигиеническая работа, проведение трудовой, военной и судебно- психиатрической экспертиз.
Структура психоневрологического диспансера включает:
а) лечебно-профилактическое отделение;
б) экспертное отделение;
в) отделение социально-трудовой помощи;
г) лечебно-трудовые мастерские;
д) дневной стационар;
е) учетно-статистический кабинет;
ж) детское и подростковое отделения;
з) логопедический кабинет.
Для амбулаторного приёма выделяется один участковый врач-психиатр на каждые 25000 взрослого населения; один врач-психиатр для оказания помощи детям и подросткам – на 15000 соответствующего контингента.
Дневной стационар - новая форма амбулаторного лечения психически больных. В дневном стационаре находятся больные с не резко выраженными психическими нарушениями и пограничными состояниями. В течение дня больные получают лечение, питание, отдыхают, а вечером возвращаются в семью. Лечение больных без отрыва от обычной социальной среды способствует предупреждению социальной дезадаптации и явлений госпитализма.
В диспансере проводятся различные формы амбулаторной психиатрической экспертизы:
а) Трудовая экспертиза (КЭК и МСЭК). Если больной по состоянию здоровья нуждается в некотором облегчении условий труда (освобождение от работы в ночную смену, дополнительных нагрузок, командировок и др.) или в переводе на другую работу с использованием прежней квалификации и сохранением зарплаты, такие заключения даются КЭК диспансера. При наличии стойкой утраты трудоспособности, когда психические нарушения, несмотря на активное лечение, приобретают длительный затяжной характер и препятствуют выполнению профессионального труда, больной направляется на МСЭК, которая определяет степень утраты трудоспособности и причину инвалидности (в зависимости от тяжести психического состояния, типа дефекта психики и уровня сохранившихся компенсаторных возможностей).
б) Военно-психиатрическая экспертиза определяет годность к военной службе гражданских лиц, призываемых на действительную военную службу, и военнослужащих, если в процессе медицинского наблюдения за ними обнаружены такие нарушения в состоянии их психического здоровья, которые могут явиться препятствием для пребывания в Вооруженных Силах. Вопрос о годности к воинской службе решается в соответствии со специальным расписанием болезней и физических недостатков, утвержденным приказом МО СССР.
в) Судебно-психиатрическая экспертиза решает вопрос о вменяемости или невменяемости психически больных при совершении ими уголовно- наказуемых деяний, а также определяет дееспособность. Критерии вменяемости: 1)Медицинский - наличие хронической психической болезни или временного расстройства психической деятельности; 2) Юридический- неспособность в силу болезненного состояния отдавать себе отчет в совершаемых действиях или руководить ими.
Экспертиза проводится по постановлению органов расследования, определению суда, и в отношении осужденных - по направлению администрации мест лишения свободы. К лицам, признанным невменяемыми, могут быть применены лишь меры социальной защиты медицинского характера: 1) Принудительное лечение в специальных психиатрических учреждениях (особо опасные больные); 2) Лечение в психиатрической больнице на общих основаниях; 3) Отдача на попечение родных или опекунов и одновременно под наблюдение диспансера. Назначение принудительного лечения и его прекращение (при наличии соответствующего медицинского заключения) производится только судом.
Необходимость установления дееспособности истцов и ответчиков возникает при решении вопроса о защите гражданских прав психически больных (вопросы об опеке, правах на наследство, расторжении брака, лишении родительских прав и т. д.).
Данные судебно-психиатрической экспертизы оформляются в виде акта, в заключительной части которого даются ответы на все вопросы, которые поставлены перед экспертизой следственными органами или судом.
6. Симптом и синдром в психиатрии, их значение для диагностики психических болезней. Классификация симптомов и синдромов. Продуктивная и негативная симптоматика, отличия от понятий продуктивные и негативные дизонтогенетические симптомы.
Все психические заболевания делят на две группы - расстройства психотического (психозы) и непсихотического (неврозы, неврозоподобные состояния, психопатии и др.) уровня. Вторая группа расстройств относится к так называемой пограничной психиатрии, поскольку занимает промежуточное положение между нормой и патологией. Принципиальная разница между этими группами касается трёх основных позиций: 1) выраженности симптоматики [тяжёлые нарушения (бред, галлюцинации, нарушения сознания и др.) в первом случае, умеренные (расстройства внимания, снижение памяти, эмоциональная неустойчивость и т.п.) - во втором]; 2) отношения субъекта к болезни (при психозах - отсутствие критического отношения к симптоматике, отказ от медицинской помощи; при невротических состояниях - понимание болезненности состояния); 3) степенью нарушения социальных функций (грубая дезадаптация и нарушения поведения при психотических расстройствах, возможность сохранения трудоспособности и нормальных взаимоотношений - при невротических).
Симптом (от греч. σύμπτομα — случай, совпадение, признак) — один отдельный признак, частное проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности, одна отдельная конкретная жалоба больного.
Психопатологические проявления возникают не хаотически, а в виде системы внутренне взаимосвязанных расстройств, определяемых как синдром. Синдром, который возникает преимущественно на основе нарушения какой-либо одной сферы психической деятельности, называется простым или малым, а синдром, который развивается на основе нарушения нескольких сфер психической деятельности, - сложным, большим или генерализованным. Темп нарастания генерализации синдрома определяет остроту состояния и его психопатологическую структуру. Чем более выражен темп генерализации психопатологических нарушений, тем острее состояние и тем сложнее его структура, и наоборот.
В процессе дальнейшей целенаправленной беседы, после начальных вопросов о самочувствии, врач-психиатр определяет максимальный уровень нарушения психической деятельности у исследуемого больного, чтобы потом в этом диапазоне выяснить детали индивидуальных особенностей психопатологических проявлений, которые могут иметь дифференциально-диагностическое значение.
Симптом → синдром → Болезнь.
Например, бред изобретательства (симптом), может входить в структуру синдромов: паранойяльного, параноидного, парафренного и маниакального. В свою очередь паранойяльный синдром состоит и из других симптомов: бред преследования, галлюцинации и аффективные симптомы. А он, в свою очередь, вместе с другими синдромами, входит в состав болезни. Так, при шизофрении, кроме паранойяльного синдрома присутствуют апато- абулический, деперсонализации- дереализации и другие.
Продуктивной симптоматикой (позитивная симптоматика, плюс-симптом) называют новый болезненный феномен, некую новую функцию, появившуюся в результате болезни, отсутствующую у всех здоровых людей.
Примерами продуктивной симптоматики служат бред и галлюцинации, эпилептиформные пароксизмы, психомоторное возбуждение, навязчивые идеи, сильное чувство тоски при депрессии.
Негативной симптоматикой (дефект, минус-симптом), напротив, именуют ущерб, который наносит болезнь естественным здоровым функциям организма, исчезновение какой-либо способности. Примерами негативной симптоматики являются утрата памяти (амнезия), интеллекта (слабоумие), неспособность испытывать яркие эмоциональные чувства (апатия).
К негативно дизонтогенетическим синдромам относят синдромы общего психического недоразвития (олигофрения), психического инфантилизма. невропатии, раннего детского аутизма, психопатические синдромы и гебоидный синдром. Эти синдромы в своей основе имеют дизонтогенетические механизмы общей или парциальной ретардации, диспропорционального развития, связанного с асинхронией.
К продуктивно-дизонтогенетическим синдромам относятся: гебефренический синдром, синдромы регрессивных расстройств (нарушения психомоторики, навыков, элективный мутизм и др.), страхи, патологические фантазирование, уходы и бродяжничество в детском возрасте синдромы дисморфофобии-дисморфомании, нервной анорексии, сверхцениных увлечений и интересов подростков, Патогенетическую основу этих синдромов составляют механизм высвобождения онтогенетически более ранних форм реагирования из-под влияния позднее сформированных функциональных систем мозга и фиксация незрелых типов реакций. Эти симптомы обычно временные и исчезают по мере созревания ребенка и подростка.
7. Психологическая характеристика ступеней чувственного познания: ощущения, восприятия, представления. Отличие восприятий от представлений.
ОЩУЩЕНИЯ
Простейшим психическим процессом, с которого начинается познание человеком окружающего мира, является ощущение.
Ощущение - это психический процесс отражения единичных свойств предметов и явлений при их непосредственном воздействии на органы чувств.
Со времен Аристотеля традиционно выделяют пять видов (модальностей) ощущений, информирующих человека об изменениях в окружающей среде: осязание, вкус, обоняние, слух и зрение.
В настоящее время установлено, что существует также много других видов ощущений, а организм снабжен очень сложными механизмами, обеспечивающими взаимодействие органов чувств между собой. Так, в состав осязания, наряду с тактильными ощущениями (ощущения прикосновения), входит вполне самостоятельный вид ощущений - температурные, которые являются
функцией особого температурного анализатора. Промежуточное положение между тактильными и слуховыми ощущениями занимают вибрационные ощущения
В зависимости от вида и расположения рецепторов все ощущения принято делить на три группы:
1) экстерорецептивные (экстероцептивные), отражающие свойства предметов и явлений внешней среды и имеющие рецепторы на поверхности тела;
2) интерорецептивные (интероцептивные), имеющие рецепторы, расположенные во внутренних органах и тканях тела и отражающие состояние внутренней среды организма;
3) проприорецептивные (проприоцептивные), рецепторы которых расположены в мышцах, связках, суставах и дают информацию о движении и положении тела. Чувствительность к движению часто называют также кинестезией, а соответствующие рецепторы - кинестетическими.
Экстерорецептивные ощущения можно подразделить еще на две группы: контактные (например, тактильные, вкусовые) и дистантные (например, зрительные, слуховые). Контактные рецепторы передают раздражение при непосредственном контакте с объектом, а дистантные реагируют на раздражения, исходящие от удаленного объекта.
Однако различные виды ощущений характе- ризуются не только специфичностью, но и общими для всех них свойствами. К таким свойствам относятся качество, интенсивность, продолжительность и пространственная локализация.
Основные характеристики ощущений
1. Диапазон чувствительности. Раздражитель способен вызвать ощущение только при достижении определенной величины или силы.
2. Дифференциальный (разностный) порог чувствительности. С помощью органов чувств мы можем не только констатировать наличие или отсутствие того или иного раздражителя, но и различать раздражители по их силе и качеству. Минимальная величина разности в силе двух однородных раздражителей, которую человек способен ощутить, называется порогом различения (aJ).
3. Оперативный порог различимости сигналов - это та величина различения между сигналами, при которой точность и скорость различения достигают своего максимума. Оперативный порог в 10-15 раз выше дифференциального порога.
4. Психофизический закон Вебера-Фехнера - описывает зависимость интенсивности ощущения (E) от силы раздражителя (J).
5. Временной порог - минимальная длительность воздействия раздражителя, необходимая для возникновения ощущений. Для зрения он составляет 0,1-0,2 с, а для слуха - 50 мс.
Изменения чувствительности и процессы взаимодействия анализаторов
Различают две основные формы изменения чувствительности анализатора - адаптацию и сенсибилизацию.
Адаптацией называют изменение чувствительности анализатора под влиянием его приспособления к действующему раздражителю. Она может быть направлена как на повышение, так и на понижение чувствительности.
Сенсибилизация - повышение чувствительности к воздействию ряда раздражителей. Физиологически объясняется повышением возбудимости коры голов- ного мозга к определенным стимулам в результате упражнения или взаимодействия анализаторов.
Например, при звучании тихого тона одинаковой интенсивности и при одновременном ритмичном воздействии света на глаз будет казаться, что тон также меняет свою интенсивность.
ВОСПРИЯТИЯ
Восприятие - психический процесс отражения предмета или явления в целом, в совокупности его свойств и частей.
Так же как и ощущение, восприятие возникает при непосредственном воздействии объектов внешнего мира в данный момент на органы чувств, но при этом восприятие не сводится к простой сумме отдельных ощущений, а представляет собой качественно новую ступень чувственного познания. В восприятии происходит упорядочение и объединение отдельных ощущений одной и разной модальности в целостные образы вещей и событий, с которыми в дальнейшем оперируют внимание, память, мышление, эмоции. Ощущения человек всегда приписывает себе, т.е. они находятся в нас самих, а воспринимаемые же свойства предметов, их образы локализованы в пространстве.
Основные свойства восприятий
1. Предметность и целостность - главные свойства восприятия, так как мы всегда воспринимаем целостный образ предмета. Однако эти наши способности не является врожденными.
2. Константность - другое свойство восприятия, которое обеспечивает относительное постоянство по форме, цвету, величине и другим параметрам воспринимаемых нами предметов. Например, наше восприятие сохраняет за определенными предметами их размеры вне зависимости от того, с какого расстояния и под каким углом мы на них смотрим.
3. Избирательность восприятия наглядно выявляется в феномене выделения «фигуры из фона». То, что находится на переднем плане и воспринимается как конкретное, четко очерченное и замкнутое целое, называется фигурой восприятия, а все остальное - фоном. Таким образом, воспринимаемая реальность всегда разделяется как бы на два слоя: на фигуру - целостный образ предмета и фон - образ окружающего предмет пространства.
4. Осмысленность восприятия - указывает на связь восприятия с мышлением, с пониманием сущности предметов. Образы восприятия всегда имеют определенное смысловое значение, и в этом проявляется не только тесная связь восприятия с мышлением, но и активность восприятия. Сознательно воспринимать предмет - значит мысленно назвать его, т.е. отнести к определенной группе, классу, обобщить его в слово.
5Апперцепция восприятия - указывает на связь восприятия с личностью, всем прошлым опытом человека, с его «Я». Благодаря этому то, что человека интересует и лично с ним связано, становится в восприятии ярче и интенсивнее. Процесс апперцепции характеризуется также большей отчетливостью и живостью впечатлений, большей напряженностью и активностью, что указывает на связь восприятия при апперцепции с вниманием и волевым усилием.
В зависимости от биологической значимости в воспринимаемом предмете ведущим может оказаться либо одно, либо другое качество, от чего зависит, информация от какого анализатора будет признана приоритетной. В соответствии с этим в основе классификации восприятий, так же, как ощущений, лежат различия в анализаторах, участвующих в восприятии. В зависимости от того, какой анализатор играет в восприятии преобладающую роль, различают зрительные, слуховые, осязательные, кинестетические, обонятельные и вкусовые восприятия.
Особенно важную роль во всех видах восприятия играют двигательные, или кинестетические ощущения, которые регулируют по принципу обратной связи реальные взаимоотношения субъекта с предметом.
Восприятия часто классифицируют по степени направленности и сосредоточенности сознания на определенном объекте (внимании). В этом случае можно выделить восприятия непреднамеренные (непроизвольные) и преднамеренные (произвольные). Преднамеренное восприятие по своей сути является наблюдением. Успех наблюдения в значительной мере зависит от предварительных знаний о наблюдаемом объекте. Целенаправленное формирование навыка наблюдения - непременное условие профессиональной подготовки специалиста, и оно же формирует важное качество личности - наблюдательность.
Процесс восприятия при наблюдении характеризуется следующими особенностями:
• сопровождается произвольным и устойчивым вниманием;
• имеет планомерный характер, благодаря чему исключаются элементы случайности и соответствующие признаки не ускользают от наблюдателя;
• наблюдатель активно отыскивает нужные ему объекты и те особенности, которые его интересуют;
• носит систематический характер, и наблюдатель повторяет его столько раз, сколько необходимо для более полного и точного изучения объекта;
• восприятие всегда связано с мышлением и осознанным отношением к воспринимаемым деталям, их взаимосвязям и к причинам возникновения наблюдаемых явлений.
Представление - это субъективный чувственный образ воспоминаний предыдущих восприятий, хранящийся в памяти.
Физиологической основой представлений является оживление в коре больших полушарий «следов» возбуждений, которые образовались при восприятии предметов или явлений. Эти следы (энграммы) создаются в процессе работы анализаторов.
Представления бледнее и беднее образов восприятия. Это объясняется тем, что восприятие всегда поддерживается силой воздействия на органы чувств непосредственно воспринимаемых объектов, а представления такой поддержки не имеют, так как они строятся на образах прошлых восприятий. Поэтому в представлениях многие детали воспринимавшихся ранее предметов и явлений нередко сливаются, опускаются. Представления отличаются от восприятий также своей изменчивостью, непостоянством, возможностью их «реконструкции» - преобразования механизмами воображения.
8. Симптомы патологии ощущения – психическая гипестезия, анестезия, сенестопатии. Расстройство восприятия и представления – психосенсорные нарушения, иллюзии и галлюцинации. Заболевания, при которых встречаются эти симптомы.
Расстройства ощущений
Нарушения ощущений весьма многочисленны. Однако в большинстве случаев все наблюдаемые расстройства ощущений можно отнести к одной из трех главных групп: гиперестезии, гипестезии и парестезии.
Гиперестезия - повышенная чувствительность к реальным обычным или даже слабым воздействиям. В этих случаях как внешние, так и интеро- и проприоцептивные раздражители вызывают чрезвычайно интенсивную реакцию в связи с резким уменьшением нижних абсолютных порогов ощущений. Например, стук пишущей машинки оглушает больного (акустическая гиперестезия), горящая свеча слепит (оптическая гиперестезия), а рубашка, прилегающая к телу, раздражает настолько, что кажется изготовленной «из колючей проволоки» (гиперестезия кожного чувства) и т.п. Такая психическая гиперестезия наблюдается при невро- зах, интоксикации некоторыми веществами (опиатами, гашишем, циклодолом и т.п.), на начальных этапах помрачения сознания, при острых психозах.
Гипестезия - пониженная чувствительность к реальным раздражителям, повышение нижних абсолютных порогов ощущений. В этом случае больной почти не реагирует на укол, на ползающую по лицу муху и т.п. Пониженная чувствительность к температурным раздражителям может приводить к несчастным случаям - ожогам и обморожениям. В крайних случаях гипестезии анализатор полностью не способен отвечать на раздражение, и это явление носит название анестезии. Анестезия обычно бывает при полном анатомическом перерыве одного из периферических нервных стволов или разрушении центрального отдела анализатора. При психической гипестезии и анестезии соответствующий анализатор анатомо-физиологически формально сохранен. В частности, гипестезии и анестезии могут быть внушены человеку, находящемуся в гипнотическом сне. Психическая амблиопия (слепота), психическая аносмия (нечувствительность к запахам), психическая агевзия (утрата чувства вкуса), психическая акузия (глухота), психическая тактильная и болевая анестезия часто встречаются при истерических невротических нарушениях. В рамках истерической анестезии описаны нарушения болевой чувствительности по типу «чулок» и «перчаток».
Расстройства восприятия
При некоторых патологических состояниях, особенно при психических и нервных заболеваниях, перцептивные процессы могут нарушаться. Однако существуют и такие отклонения восприятия, которые могут наблюдаться и у вполне здоровых людей (например, иллюзии). Расстройства восприятия условно можно подразделить на три основные группы: иллюзии, галлюцинации и расстройства сенсорного синтеза (психосенсорные расстройства).
Иллюзии. Иллюзией (от лат. illusio - ошибка, заблуждение) называют искаженное восприятие реально существующего предмета или явления. Иллюзии классифицируют по органам чувств: зрительные, слуховые, тактильные и др. В зависимости от основных причин, лежащих в основе искажения восприятия, все иллюзии также можно подразделить на физические, физиологи- ческие и психические.
Физические иллюзии объясняются объективными физическими законами и не зависят от самого человека. Примером физической иллюзии, которая улавливается и фотоаппаратом, может служить восприятие ложки в стакане воды. Ложка кажется изломанной в силу разных светопреломляющих свойств воды и воздуха.
Физиологические иллюзии находят свое объяснение в особенностях устройства и деятельности органов чувств. Например, попробуйте надавить сбоку на глазное яблоко, и тотчас предмет, на который мы смотрим, раздвоится. Раздвоение предмета возникает в силу увеличения диспарантности его изображения на сетчатках глаз. Другой пример иллюзии этого типа мы находим у Аристотеля: скрестите два пальца и начните катать между ними небольшой шарик, и он покажется двойным.
Психические иллюзии связаны как с различными психическими состояниями человека, так и с некоторыми психологическими особенностями нашего восприятия.
При заболеваниях психические иллюзии наблюдаются наиболее часто при состояниях расстроенного сознания, при возбуждении (экзальтация, экстаз) у маниакальных больных или состояниях страха и тревоги при депрессиях, когда больной склонен считать эти ошибки восприятия реальностью. Вербальные иллюзии, при которых больной вместо нейтральной речи слышит в свой адрес брань, угрозы и оскорбления, часто встречаются на ранних этапах становления слуховых вербальных (речевых) галлюцинаций при некоторых психозах. Они отличаются от так называемых функциональных слуховых галлюцинаций тем, что при иллюзиях патологически возникший образ поглощает образ реального предмета (больной «слышит вместо...»), при галлюцинациях - патологический образ с реальным не сливается («слышит вместе с...»).
У здоровых на фоне различных психических состояний (ожидание, тревога или страх) также часто возникают психические иллюзии. Например, при входе в комнату ребенок пугается фигуры у окна, но вслед за этим рассмеется, так как увидит, что его испугали пальто и шляпа, висевшие на вешалке. И если в каждом дереве, стоящем у дороги, мы видим человека, которого ждем, то речь тоже идет о психических иллюзиях.
Основные виды пространственных иллюзий
1. Переоценка вертикальных линий. На данном рисунке нам кажется, что правая фигура уже и выше (взгляд скользит по вертикали) левой фигуры. На самом деле обе эти фигуры - правильные заштрихованные квадраты.
2. Иллюзия, основанная на физиологическом явлении иррадиации возбуждения в сетчатке, действие которой обусловлено восприятием светлых предметов на черном фоне как более крупных, чем объективно равные с ними черные предметы на светлом фоне.
3. Иллюзия контраста (иллюзия Эббингауза), при которой один и тот же предмет воспринимается крупнее среди маленьких фоновых предметов и наоборот. На рисунке диаметры внутренних кругов кажутся нам неодинаковыми, хотя на самом деле они равны.
4. Распространение признаков целой фигуры на ее части, как, например, при иллюзии Мюллера-Лайера, когда одинаковые отрезки прямой воспринимаются как неодинаковые в зависимости от их завершения.
Галлюцинации. Галлюцинации - это расстройства восприятия, когда человек вследствие нарушений психической деятельности видит, слышит, ощущает то, чего в реальной действительности не существует. Это восприятие, которое, как говорят, не опирается на внешний объект, иначе - это «мнимое, ложное восприятие». Мы можем наблюдать галлюцинации при психических заболеваниях, а также у здоровых людей в стрессовых ситуациях, в экспериментах с сенсорной изоляцией или при применении определенных веществ (галлюциногенов). Галлюцинации также можно внушить человеку, находящемуся в глубоком гипнотическом сне.
Галлюцинации обычно классифицируют по органам чувств: зрительные, слуховые, обонятельные и др. Большое значение в психиатрической диагностике придается подразделению галлюцинаций на истинные и ложные (псевдогаллюцинации).
Истинные галлюцинации характеризуются чувственной яркостью, они раз- вертываются в реальном пространстве того или иного анализатора, и «больные не только думают, что они видят и слышат, но и на самом деле видят и слышат» (Крепелин Э., 1909). Поведение больных обычно соответствует содержанию галлюцинаторных переживаний, и они убеждены, что и окружающие люди видят и слышат то же, что и они.
Псевдогаллюцинации отличаются от истинных галлюцинаций тем, что при них нет полной чувственно-телесной яркости образов, и это сближает их с представлениями. Больные говорят о видимом и слышимом, добавляя «как будто», хотя они при этом и настаивают на реальности своих галлюцинаций. Псевдогаллюцинаторный образ развертывается в представляемом, а точнее - интрапсихическом (субъективном) пространстве того или иного анализатора, поэтому больные могут сообщать о возможности «видеть» за линией горизонта или через непрозрачные преграды, а также сообщают о возникающих «внутри головы» звуках и человеческих голосах. Поскольку ложные галлюцинации осознаются как нечто субъективное и весьма отличное от реальных образов, поведение
больных почти всегда диссоциировано с содержанием галлюцинаций. Псевдогаллюцинации свидетельствуют о более неблагоприятном течении психического заболевания, часто приобретают затяжной и хронический характер, сопровождаются обычно и нарушениями мышления.
Зрительные и слуховые галлюцинации часто подразделяют на простые (фотопсии - восприятие вспышек света, звездочек, искр; акоазмы - восприятие звуков, шума, треска, свиста, плача) и сложные (вербальные - восприятие членораздельной речи).
При рефлекторных галлюцинациях воспринимаемые реальные образы тут же сопровождаются появлением сходного с ними галлюцинаторного (больной слышит фразу - и тут же в голове начинает звучать похожая на нее фраза).
Апперцептивные галлюцинации (слуховые или зрительные) появляются после соот- ветствующего волевого усилия больного, желающего их испытать.
Галлюцинации Шарля Бонне (зрительные, реже слуховые) наблюдаются при поврежде- нии периферического отдела анализатора (у слепых, глухих), а также при сенсорной депривации или изоляции (в тюрьме, иноязычной среде) в поле пораженного или информационно ограниченного анализатора. Их следует отличать от гемианоптических галлюцинаций в поле гемианопсии при поражении коркового конца анализатора (опухоль, травма, сосудистое поражение).
Галлюцинации, которые возникают вследствие психической травматизации, называются психогенными. Они подразделяются на следующие разновидности:
- доминантные (слуховые и зрительные) с психологически понятным содержанием, отражающим психическую травму и эмоционально насыщенные;
- эйдетические (чаще слуховые), которые склонны повторяться по типу клише (например, постоянное галлюцинаторное воспроизведение похоронной музыки и рыданий при похоронах);
- галлюцинации воображения Дюпре, где фабула вытекает из истерических мечтаний и фантазии;
- индуцированные галлюцинации - возникают по типу взаимовнушения и самовнушения на фоне эмоционального напряжения;
- внушенные галлюцинации - часто встречаются при алкогольном делирии во время «люцидного окна» (дневного прояснения сознания): симптом Рейхардта (внушенное чтение по чистому листу бумаги), симптом Ашаффенбурга (внушенный мнимый разго- вор по отключенному телефону), симптом Липмана (внушенные зрительные галлюцина- ции после десятисекундного надавливания на глазные яблоки) и др.
У здоровых людей на фоне утомления или истощения иногда при засыпании кратковременно возникают зрительные или слуховые галлюцинации, похожие на псевдогаллюцинации, которые называют гипнагогическимииз-за близости их к сновидениям (аналогичные гипнопомпические галлюцинации отмечаются в момент пробуждения).
9. Клиническая характеристика истинных и ложных галлюцинаций. Варианты галлюцинаций по условиям возникновения, содержанию и по проекции. Заболевания, при которых встречаются эти симптомы.
Галлюцинации - это расстройства восприятия, когда человек вследствие нарушений психической деятельности видит, слышит, ощущает то, чего в реальной действительности не существует. Это восприятие, которое, как говорят, не опирается на внешний объект, иначе - это «мнимое, ложное восприятие». Мы можем наблюдать галлюцинации при психических заболеваниях, а также у здоровых людей в стрессовых ситуациях, в экспериментах с сенсорной изоляцией или при применении определенных веществ (галлюциногенов). Галлюцинации также можно внушить человеку, находящемуся в глубоком гипнотическом сне.
Единой теории, объясняющей патогенез галлюцинаций, нет. Исторически первой сложилась периферическая теория происхождения галлюцинаций, согласно которой они возникают в связи с болезненным раздражением периферического отдела соответствующего органа чувства. С позиций психологической теории возникновение галлюцинаций объясняется усилением образов представления, подтверждение чему усматривали в особенностях эйдетизма. Неврологическая теория связывала появление галлюцинаций с поврежде- нием определенных церебральных структур, в частности подкорковых образований. Физиологические теории возникновения галлюцинаций в основном базируются на уче- нии И.П. Павлова - формирование очагов патологической инертности возбуждения в коре головного мозга лежит в основе галлюцинаций
У здоровых людей на фоне утомления или истощения иногда при засыпании кратковременно возникают зрительные или слуховые галлюцинации, похожие на псевдогаллюцинации, которые называют гипнагогическими из-за близости их к сновидениям (аналогичные гипнопомпические галлюцинации отмечаются в момент пробуждения).
Зрительные и слуховые галлюцинации часто подразделяют на простые (фотопсии - восприятие вспышек света, звездочек, искр; акоазмы - восприятие звуков, шума, треска, свиста, плача) и сложные (вербальные - восприятие членораздельной речи).
При рефлекторных галлюцинациях воспринимаемые реальные образы тут же сопровождаются появлением сходного с ними галлюцинаторного (больной слышит фразу - и тут же в голове начинает звучать похожая на нее фраза).
Апперцептивные галлюцинации (слуховые или зрительные) появляются после соот- ветствующего волевого усилия больного, желающего их испытать.
Галлюцинации Шарля Бонне (зрительные, реже слуховые) наблюдаются при поврежде- нии периферического отдела анализатора (у слепых, глухих), а также при сенсорной депривации или изоляции (в тюрьме, иноязычной среде) в поле пораженного или информационно ограниченного анализатора. Их следует отличать от гемианоптических галлюцинаций в поле гемианопсии при поражении коркового конца анализатора (опухоль, травма, сосудистое поражение).
Галлюцинации, которые возникают вследствие психической травматизации, называются психогенными. Они подразделяются на следующие разновидности:
- доминантные (слуховые и зрительные) с психологически понятным содержанием, отражающим психическую травму и эмоционально насыщенные;
- эйдетические (чаще слуховые), которые склонны повторяться по типу клише (например, постоянное галлюцинаторное воспроизведение похоронной музыки и рыданий при похоронах);
- галлюцинации воображения Дюпре, где фабула вытекает из истерических мечтаний и фантазии;
- индуцированные галлюцинации - возникают по типу взаимовнушения и самовнушения на фоне эмоционального напряжения;
- внушенные галлюцинации - часто встречаются при алкогольном делирии во время «люцидного окна» (дневного прояснения сознания): симптом Рейхардта (внушенное чтение по чистому листу бумаги), симптом Ашаффенбурга (внушенный мнимый разго- вор по отключенному телефону), симптом Липмана (внушенные зрительные галлюцина- ции после десятисекундного надавливания на глазные яблоки) и др.
10. Определение мышления и его виды. Операции процесса мышления (анализ, синтез, сравнение, абстрагирование, обобщение, конкретизация и систематизация). Основные формы мышления: понятие, суждение, умозаключение. Методы исследования мышления.
Мышление - психический процесс отражения наиболее существенных свойств предметов и явлений действительности, а также наиболее существенных связей и отношений между ними, что в конечном итоге приводит к получению нового знания о мире.
Мышление как ощущение и восприятие - психи- ческий процесс. Однако в отличие от этих психических процессов чувственного познания, позволяющих познавать внешние стороны предметов и явлений (цвет, форма, размеры, пространственное положение), в процессе мышления происходит получение нового знания о созерцаемом, т.е. осуществляется проникновение в суть предметов и явлений с раскрытием различных связей и зависимостей между ними. Эти закономерности непосредственно («наглядно») человеку не представлены, их надо осмыслить, как бы вывести или вычленить на основе переработки информации, поставляемой чувственным познанием.
С мышлением тесно связано воображение, которое, так же как и мышление, продуктивно.
Мышление и воображение весь свой материал получают только из одного источника - из чувственного познания. Однако лишь при развитии мышления и воображения психика человека совершает тот качествен- ный скачок, который позволяет снять границы воспринимаемого, представляемого и вспоминаемого.
Мышление возникает только тогда, когда человек должен решить какую-либо задачу. Осознание условий задачи - исходный, первоначальный пункт начала процесса мышления, после чего начинается поиск способов решения, а затем осуществляется их проверка.
Другой существенной особенностью мышления является единство его с речью. Мышление не «связано» с языком, а выражено в нем. Выделяя группы предметов или явлений по их наиболее существенным признакам, человек всегда обозначает их словом.
Операции процесса мышления
Мыслительная деятельность возникает и протекает в виде особых умственных операций (анализа, синтеза, сравнения, абстракции, обобщения, конкретизации и систематизации) с последующим переходом к образованию понятий.
Анализ - мысленное расчленение целого на части. В его основе лежит стремление познать целое глубже путем изучения каждой его части. Различают два вида анализа: анализ как мысленное разложение целого на части и анализ как мысленное выделение в целом его отдельных признаков или сторон.
Синтез - мысленное соединение частей в единое целое. Так же как в анализе, различают два вида синтеза: синтез как мысленное объединение частей целого и синтез как мысленное сочетание различных признаков, сторон, свойств предметов и явлений действительности.
Сравнение - мысленное установление сходства и различия между предметами и явлениями, их свойствами или качественными особенностями.
Абстракция (отвлечение) - мысленное выделение существенных свойств или признаков при одновременном отвлечении от несущественных свойств или признаков предметов и явлений. Мыслить абстрактно - значит уметь извлечь какой-то момент, сторону, черту или свойство познаваемого объекта и рассмотреть их вне связи с другими особенностями того же объекта.
Обобщение - мысленное объединение предметов или явлений на основе общих и существенных для них свойств и признаков, процесс сведения менее общих понятий к более общим.
Конкретизация - мысленное выделение из общего того или иного частного конкретного свойства или признака, иначе - мысленный переход от обобщенного знания к единичному, конкретному случаю.
Систематизация (классификация) - мысленное распределение предметов или явлений по группам или подгруппам в зависимости от сходства и различий (деление категорий по существенному признаку).
Наглядно-действенное (практическое) мышление - вид мышления, который опирается на непосредственные чувственные впечатления от предметов и явлений действительности, т.е. их первичный образ (ощущения и восприятия). При этом происходит реальное, практическое преобразование ситуации в процессе конкретных действий с конкретными предметами. Этот вид мышления может существовать только в условиях непосредственного восприятия поля манипу- лирования. У ребенка в возрасте до года этот тип мышления преобладает. В зрелом возрасте оно используется для решения задач, возникающих непосред-
ственно в практической деятельности, и применяется при манипулировании предметами, часто методом проб и ошибок (так называемые двигательные пробы).
Наглядно-образное мышление - вид мышления, который характеризуется опорой на представления, т.е. вторичные образы предметов и явлений действи- тельности, а также оперирует наглядными изображениями объектов (рисунок, схема, план). В отличие от наглядно-действенного мышления здесь происходит преобразование ситуации только в плане ее внутреннего (субъективного) образа, но при этом появляется возможность подбора самых необычных и даже невероятных сочетаний как самих предметов, так и их свойств. Вместе с наглядными образами используются и знания, полученные при обучении и воспитании, но в значительно меньшей степени.
В процессе индивидуального развития данному уровню развития мышления соответствует появление у ребенка громкой речи как сопровождения фазы ориентировки - описание ситуации вслух сначала для получения помощи от взрослых, затем для организации собственного внимания и ориентировки самого ребенка в ситуации. Речь вначале носит развернутый, внешний характер, а затем постепенно «свертывается», превращаясь в речь внутреннюю как основу внутренней интеллектуальной деятельности. Наглядно-образное мышление - база для формирования словесно-логического мышления.
Абстрактно-логическое (отвлеченное, словесное, теоретическое) мышление -
вид мышления, который опирается на абстрактные понятия и логические действия с ними. При наглядно-действенном и наглядно-образном мышлении мысленные операции осуществляются с той информацией, которую дает нам чувственное познание в виде непосредственного восприятия конкретных предметов и их образов-представлений. Абстрактно-логическое мышление, благодаря абстрагированию, позволяет создавать отвлеченную и обобщенную картину ситуации в виде мыслей, т.е. понятий, суждений и умозаключений, которые выражаются словами. Эти мысли, как и элементы чувственного познания, становятся своеобразной формой и содержанием мышления и с ними могут совершаться все основные мыслительные операции.
По времени протекания, этапности и степени осознанности протекания познавательных процессов выделяют аналитическое (логическое) мышление, которое развернуто во времени, имеет четкие и осознанные этапы (осуществляется путем логических умозаключений, постоянно приводящих к правильному пониманию основного принципа, закономерности), в то время как интуитивное мышление характеризуется быстротой протекания и малой осознанностью многих его этапов (осуществляется как непосредственное «схватывание» ситуации, своеобразное «усмотрение» решения без осознания путей и условий его получения).
Понятие - форма мышления, отражающая наиболее общие и существенные признаки, свойства предмета или явления объективного мира, выраженная словом. В понятии как бы соединились (агглютинировались) все представления человека о данном предмете или явлении. Понятие сформировалось в процессе исторического развития человечества и его сущность приобрела характер всеобщности.
Суждение - форма мышления, в которой отражаются связи между понятиями, выраженные в виде утверждения или отрицания. Эта форма существенно отличается от понятия. Последнее отражает совокупность существенных признаков предметов, перечисляет их, а суждение отражает их связи и отношения. Обычно суждение (например: Роза красная) состоит из двух понятий - двух терминов суждения: субъекта (от лат. subjectum - подлежащее), т.е. того, отно- сительно чего в суждении что-либо утверждается или отрицается, и предиката (от лат. praedicatum - сказуемое), т.е. словесного выражения утверждения или отрицания.
Соединительное (конъюнктивное) суждение включает другие суждения - конъюнкты, объединяемые связкой «и». Например: Натуральная оспа и чума относятся к особо опасным инфекциям. Истинность соединительного суждения зависит от истинности всех составляющих его конъюнктов.
Разделительные (дизъюнктивные) суждения включают в себя суждения-дизъюнкты, объединяемые связкой «или». Например: Снижение интеллекта может быть врожденным или приобретенным.
Условные (импликативные) суждения включают в качестве составных два суждения - антецедент и консеквент, объединяемые связкой «если..., то...». Например: Если предохранитель расплавился, то электролампа гаснет.
Умозаключение - это форма мышления, посредством которой из одного или нескольких суждений (посылок) выводится новое суждение (заключение). Умо-
заключение как новое знание мы получаем здесь путем выведения из уже имеющихся знаний. Умозаключение - это опосредованное, выводное знание.
Любое умозаключение состоит из посылок, заключения и вывода.
Методы исследования
Темп и течение ассоциаций. С физиологической точки зрения исследование ассоциаций есть не что иное, как исследование образованных в прошлом жизненном опыте временных связей.
Классификация - операция процесса мышления, которая требует умения выделять существенные признаки предметов. Она при- меняется для исследования процессов обобщения и отвлечения, практически используется почти при каждом психологическом исследовании в психиатрической клинике. Методика весьма чувствительна к выявлению специфических нарушений мышления, характерных для больных шизофренией: искажения процессов обобщения, актуализации случайных ассоциаций, разноплановости мышления и некоторых других.
Методика «Исключение предметов (понятий)» - оценивается способность разграничивать разнородные понятия. Испытуемый должен исключить из группы «лишний» из четырех или пяти предметов
Методика «Выделение существенных признаков предметов (понятий)»
Понимание переносного смысла пословиц.
Исследование логических связей и отношений между понятиями ; больница/(доктор, ученик, учреждение, лечение, больной).
Методика сложных аналогий
11. Нарушение ассоциативной деятельности (количественные и качественные расстройства процесса мышления). Заболевания, при которых встречаются нарушения течения ассоциаций по скорости, целенаправленности и логики мыслительного процесса.
Расстройства мышления у больных в психиатрии чаще всего условно подразделяют на две большие группы: количественные (расстройства ассоциативного процесса) и качественные (патология суждений и умозаключений).
I. Патология ассоциативного процесса. Большинство ассоциативных расстройств мышления встречаются не в изолированном, «чистом» виде, а в самых разнообразных сочетаниях.
1. Нарушения темпа мышления
а. Ускоренное мышление (тахифрения) - увеличение количества ассоциаций в единицу времени. Мышление сохраняет целенаправленность, но становится малопродуктивным, так как начинают преобладать простые ассоциации (по созвучию, сходству, смежности, контрасту), мысли становятся поверхностными и малодоказательными. Высшей степенью ускорения мышления является симптом «скачки идей» - крайняя отвлекаемость с непрерывной сменой тематики высказываний в зависимости от предметов, случайно попавших в поле зрения. Ускоренное мышление характерно для маниакальных состояний.
б. Замедленное мышление (брадифрения) - уменьшение количества ассоциаций в единицу времени. Мышление при этом хотя и сохраняет свою целенаправленность, но также становится малопродуктивным - ассоциативный процесс обедняется и скудеет. Замедление ассоциативного процесса типично для депрессий.
2. Нарушения подвижности мышления
а. Детализированное мышление - цель рассуждения достигается не по краткому пути, а через множество побочных, второстепенных ассоциаций, несущественных деталей и подробностей, что делает мышление неэкономичным.
б. Обстоятельное мышление - выраженная детализация, сочетающаяся с длительным застреванием на побочных ассоциациях (обстоятельность), но все же с последующим возвращением к основной теме мысли; это «лабиринтное», малопродуктивное мышление.
в. Вязкое мышление - крайняя степень обстоятельности, при которой детализация до такой степени искажает основное направление мысли, что делает ее практически непонятной, а мышление непродуктивным. Больной обычно сам не может удержать основную линию разговора, так как не может освободиться от побочных ассоциаций и застревает, «вязнет» в них.
В ряде случаев «застревание мысли» проявляется в том, что больной на любые вопросы дает один и тот же ответ или однообразно повторяет одну фразу. Например, больного спрашивают: «Как вас зовут?». Он отвечает: «Федор Степанович». Вопрос: «Где вы родились?». Ответ: «Федор Степанович». Вопрос: «Сколько вам лет?». Ответ: «Федор Степанович». Такое нарушение мышления называют персеверацией. Персеверации наблюдаются и при поражении сенсорного центра речи Вернике.
Нарушения подвижности мышления характерны для эпилептического слабоумия, органических заболеваний мозга.
3. Нарушения целенаправленности мышления
а. Резонерское мышление - цель рассуждения «ускользает» от больного, что приводит к «рассуждательству» по несущественному поводу, пустословию, окружающим непонятно, «зачем» он это говорит. Содержание - банальные нравоучения, морализированные, известные изречения и т.п. Речь построена грамматически правильно, но многословна и перегружена причастными и деепричастными оборотами, вводными словами. Такое мышление непродуктивно, не является конкретным, так как не опирается на опыт и не относится к абстрактному ввиду отсутствия обобщения.
Витиеватость мышления - пространные рассуждения с употреблением метафор, сравнений, цитат, терминов, формул и т.п., что не обязательно и даже не нужно для доказательства данной мысли и затрудняет ее понимание, снижает продуктивность мышления. Речь внешне логична, но приобретает черты необычности и псевдонаучности, что сближает ее с резонерством.
б. Атаксически-ассоциативное («разорванное») мышление - характерно полное отсутствие логической связи между ассоциациями: то, что должно быть объединено - разъединяется, а разнородное - соединяется. Атаксическое мышление обычно проявляется в грамматически правильно построенных фразах: «Пошел в магазин верхом на трехэтажном доме», «Летит крыльями под водой», «Река приобрела историческую дилемму» и т.п. (семантическая разорванность при синтаксической сохранности речи).
Разорванное мышление характерно для больных шизофренией. В начальных стадиях заболевания кратковременные эпизоды разорванности мышления больной может даже «ощущать» в виде обрыва, перерыва мысли и даже своеобразной «закупорки» мышления с потерей нити разговора (так называемые шперрунги). Больные при этом во время беседы внезапно прерываются, умолкают, спустя некоторое время (обычно секунды, минуты) возобновляют рассказ, иногда с того же, на чем остановились. Субъективно ощущаются «пустота в голове, провал, перерыв, закупорка мыслей». Эпизоды закупорки мысли исчезают так как внезапно, как и появились.
Наблюдаются, кроме того, психогенно обусловленные остановки мышления, например состояния «экзаменационного ступора», при которых теряется способность к связному изложению и забываются хорошо знакомые сведения.
Крайним выражением разорванности мышления является шизофазия, когда больные произносят бессмысленный набор слов. Здесь нет связи не только между отдельными частями предложения, но даже между словами и слогами, речь становится совершенно непонятной и лишена всякого смысла - «словесная окрошка», «словесный салат» (страдают и семантическая и синтаксическая стороны речи).
Шизофазию следует отличать от инкогеренции, или бессвязанности, мышления, где также имеет место хаотичность мышления с набором отдельных слов. Главное отличие состоит в том, что разорванное мышление с шизофазией возникает на фоне ясного сознания, а инкогеренция всегда является следствием помрачения сознания (обычно по типу аменции).
в. Паралогическое мышление - также нарушается образование логических связей между ассоциациями, но в отличие от разорванного мышления, где понятия и представления сочетаются друг с другом на основе совершенно случайных признаков, здесь мышление характеризуется явными нарушениями формальной логики. Больной приходит к совершенно необоснованным, даже нелепым выводам, так как в цепи рассуждений происходит «соскальзывание» с основного ряда мышления на побочный в силу утраты логической связи между элементами. Точнее, ассоциации здесь возникают не по законам общепринятой логики, а на основе какой-то другой, «понятной» только самому больному логики (аутистическая, «кривая» логика). Возникающие при этом связи между понятиями, суждениями и умозаключениями становятся необычными, поэтому окружающим они непонятны (мышление с «выкрутасами»). Как случайное явление такого рода паралогизмы могут наблюдаться в состоянии аффекта, нарушающего логическое течение мыслей, а как постоянное расстройство - свойственны шизофрении.
Соскальзывания мышления - временами возникают внешне объективно немотивиро- ванные переходы от логически и грамматически правильно построенной мысли одного содержания к другой по ложной неадекватной ассоциации, несущественному для цели мышления признаку. После этого больные способны к дальнейшему последовательному рассуждению, но допущенной ошибки не исправляют.
Разноплановость мышления - постоянная немотивированная смена основания для построения ассоциаций, соскальзывания мышления систематичны, мысль при этом лишается основного содержания, так как в ней иногда объединяются несочетаемые понятия. Интеллектуальные операции сохранны, инструкция усваивается правильно, но продуктивность мышления значительно снижается из-за того, что суждения о явлении или факте одновременно складываются как бы на разных уровнях.
г. Символическое мышление. Символика свойственна и нормальному мышлению, когда она отражает общепринятые идеи и взгляды (герб, математические знаки, персонажи басни и пр.). При патологическом символизме она сугубо индивидуальна и непонятна окружающим. При этом логическая переработка в рассуждениях больного имеется, но в общепринятые понятия, которыми оперирует его мышление, вложен иной смысл, который понятен только ему самому. В результате многие явления и предметы окружающего мира приобретают для больного особое, отличающееся от общепринятого, значение.
В начальных стадиях символизм может проявляться аморфностью мышления, где заметна только нечеткость использования понятий. При этом грамматически правильно построенная речь приобретает расплывчатый характер, и мысли больного в силу этого окружающим малопонятны - неясно, «о чем» больной говорит (отличать от резонерства, где неясно, «зачем» больной это говорит).
К нарушениям целенаправленности мышления можно отнести и ментизм (мантизм) - непроизвольное, насильственное течение потока мыслей, воспоминаний, желаний, представлений различного, обычно плохо запоминающегося содержания («Ералаш в голове, тысяча мыслей, летят и не запоминаются»). Непроизвольный характер мышления, свойственный ментизму, нередко связывается больными с внешним воздействием на их психику. Поток мыслей депрессивного содержания обозначают термином «депрессивный ментизм». Явления ментизма свойственны также астеническим, невротическим состояниям, наблюдаются у пациентов с последствиями травматического поражения головного мозга. Особенно часто встречаются перед засыпанием, в дремотном состоянии - гипнагогический ментизм. Невольно вспоминаются впечатления дня, неприятности, собственные промахи, сами собой мелькают лица, проносятся картины, все больше напоминая сновидения. Депрессивный, астенический, травматический варианты ментизма отличаются от ментизма в более узком и традиционном его понимании, т.е. параноидного ментизма (наблюдающегося в структуре галлюцинаторно-параноидного синдрома).
12. Качественные нарушения мышления по содержанию. Сравнительная характеристика бредовых, навязчивых (обсессий) и сверхценных идей. Заболевания, при которых встречаются эти симптомы.
1. Бредовые идеи. Бредовые идеи - это возникающие на болезненной почве неверные, ложные мысли, не поддающиеся коррекции ни путем убеждения, ни каким-либо другим способом. Совокупность бредовых идей называется бредом. Важно заметить, что бред всегда возникает на болезненной основе и нарушает адаптацию человека к своей среде; он вытекает не столько из знаний и опыта, сколько из внутреннего, аффективно-психического состояния. Личность охвачена (эмоционально вовлечена) ложным убеждением, хотя и оно
неприемлемо для других людей данной культуры или субкультуры (т.е. это убеждение не является религиозным догматом или суеверием).
Таким образом, в определении бредовых идей наиболее существенными являются следующие четыре момента: ложное содержание идей, болезненная основа их возникновения, убежденность в их правильности, недоступность психологической коррекции
Такой бред также называют первичным бредом, а при его формировании можно часто заметить определенную этапность - сначала бредовое настроение, а затем бредовое восприятие и толкование внешних событий с последующей «кристаллизацией» самой бредовой идеи. При первичном бреде можно даже говорить о своеобразной вере больного в свои болезненные идеи - он «чувствует», что он прав
В отличие от первичного, вторичный бред доступен пониманию и объяснению в сочетании с другими психопатологическими явлениями, такими как галлюцинации или изменения настроения. Например, больной, который убежден, что его «отравляют соседи», может первоначально получить эту информацию от «голосов», которые он «слышит».
По содержанию различают четыре основные формы бреда: 1) бред с пониженной самооценкой - самоуничижения, греховности, физического недостатка, или дисморфомания (убежденность в уродстве тела), и нигилистический бред (убежденность в прекращении функций тела, их исчезновении или гниении тела); 2) бред с повышенной самооценкой (экспансивный) - разные виды бреда величия, богатства, изобретательства и пр.; 3) персекуторный бред (бред преследования) - больные убеждены, что являются объектом постоянного наблюдения, слежки, ведущихся с враждебными, реже - благожелатель- ными целями неизвестными лицами, организациями или людьми из непосредственного окружения; 4) смешанные формы бреда - кверулянтства, или сутяжничества, при котором отстаивание своих ложных идей приводит к многолетним судебным тяжбам и разбирательствам, разные варианты «симптома двойника» и др.
По структуре различают две основные разновидности бреда: несистематизированный (отрывочный, образный) и систематизированный (интерпретативный) бред.
• Паранойяльный бред - больной опирается в мышлении на изначально ложную посылку (первичная бредовая идея), но формально правильную, правдоподобную систему доказательств.
• Парафренный бред - также систематизирован, но он по своему содержанию часто весьма необычен и формируется в тесной взаимосвязи с обманами восприятия (чаще всего это бред причудливого, фантастического содержания, который переплетается с идеями величия, преследования или крайней греховности и вины).
• Параноидный бред - здесь уже нет достаточной стройности в рассуждениях и строгой селекции фактов, т.е. в структуре самого бреда имеются противоречия и нелепости.
2. Сверхценные (бредоподобные) идеи Представляют собой суждения или комплекс мыслей, односторонне отражающих реальные обстоятельства и доминирующих в сознании в силу их особой личностной значимости. Главная отличительная черта сверхценной идеи заключается в том, что в ее основе всегда лежит какой-либо реальный факт, правда весьма незначительный, мелкий. Однако суждения и умозаключения, возникшие на основе мелких фактов, в сознании больного начинают переоцениваться в их значении и занимать в жизни незаслуженно большое место. Сверхценные идеи, в отличие от бредовых, никогда не носят характера нелепости, и больного можно в некоторой степени разубедить в них на непродолжительное время.
Бредоподобные идеи часто возникают у больных с аффективными нарушениями, где они тесно спаяны с измененностью настроения больного (конгруэнтны ему). При пониженном настроении (депрессия) нередко возникают идеи самообвинения с суицидальными мыслями: больной считает себя плохим человеком, недостойным даже жизни. Напротив, при повышенном настроении (мания) возникает склонность к переоценке своей личности, и больной полагает, что он всех красивее, умнее, способнее. Такой бред и нарушения поведения называются голотимными, т.е. соответсвующими аффекту.
3. Навязчивые идеи. . Навязчивые идеи характеризуются появлением в сознании неотступных и назойливых мыслей, которые сам больной критически оценивает как болезненные, нелепые и не соответствующие действительности, но устранить их вновь и вновь повторяющееся возникновение не может.
Сам факт этой неодолимой навязанности (обсессии) субъективно тяжело переживается человеком. Навязчивые идеи довольно часто сочетаются с навязчивыми действиями (неодолимая потребность совершать какое-либо действие или поступок). Все виды навязчивостей, которые буквально преследуют человека и отравляют все его существование, могут возникать при относительно редком заболевании (0,05% в населении) - неврозе навязчивых состояний (обсессивно-компульсивное расстройство).
Отвлеченные навязчивости - бесплодное мудрствование, навязчивый счет и навязчивые репродукции.
13. Бредовые синдромы: паранойяльный, параноидный, парафренный. Сравнительная клиническая характеристика и динамика бредовых синдромов.
Паранойяльный синдром характеризуется систематизированным бредом отношения, ревности, изобретательства. Суждения и умозаключения больных внешне производят впечатление вполне логичных, однако они исходят из неверных посылок и ведут к неверным выводам. Этот бред тесно связан с жизненной ситуацией, личностью больного, либо изменённой психическим заболеванием, либо являющейся патологической от самого рождения. Галлюцинации обычно отсутствуют. Поведение больных с паранойяльным бредом характеризуется сутяжничеством, кверулянтскими тенденциями, иногда агрессивностью. Наиболее часто этот синдром наблюдают при алкогольных, пресенильных психозах, а также при шизофрении и психопатиях
Параноидный синдром. Характеризуется вторичным бредом. К группе параноидных синдромов относятся галлюцинаторнобредовой, депрессивно-бредовой, кататоно-бредовой и некоторые другие синдромы. Параноидные синдромы возникают как при экзогенных, так и при эндогенных психозах.
При шизофрении часто наблюдают один из наиболее типичных вариантов галлюцинаторно-параноидного синдрома - синдром Кандинского-Клерамбо, который складывается из псевдогаллюцинаций, психических автоматизмов, бредовых идей воздействия.
Объяснение подобных внутренних переживаний при помощи воздействия гипнозом, космическими лучами или различных технических средств называется бредом воздействия, который иногда носит достаточно нелепый (аутистический) характер. Аффективные расстройства при этом чаще всего представлены чувством тревоги, напряжённости, в острых случаях - страхом смерти.
Парафренный синдром характеризуется сочетанием фантастических, нелепых идей величия с экспансивным аффектом, явлениями психического автоматизма, бредом воздействия и псевдогаллюцинациями. Иногда бредовые высказывания больных имеют в качестве основы фантастические, вымышленные воспоминания (конфабуляторный бред). При параноидной шизофрении парафренный синдром является заключительным этапом течения психоза.
14. Синдром психических автоматизмов Кандинского-Клерамбо. Заболевания, при которых встречается данный синдром.
. Этот синдром складывается из бреда преследования и воздействия, явлений психического автоматизма и псевдогаллюцинаций.
Больной может ощущать воздействие, осуществляемое различными способами, — от колдовства и гипноза до самых современных средств (радиацией, атомной энергией, лучами лазера и т.д.).
Явления психического автоматизма — чувство, ощущение овладения, возникающее при мнимом воздействии на больного тем или иным видом энергии. Выделяют 3 типа психического автоматизма: идеаторный, или ассоциативный; сенсорный, или сенестопатический; моторный, или кинестетический.
• Идеаторный (ассоциативный) автоматизм проявляется чувством постороннего вмешательства в течение мыслей, их вкладыванием или отнятием; обрывами (шперрунги) или наплывами (ментизм) мыслей; ощущением, что мысли больного становятся известны окружающим (симптом открытости);
«эхом мыслей»; насильственной внутренней речью; вербальными псевдогаллюцинациями, воспринимаемыми как ощущение передачи мыслей на расстояние.
• Сенсорный (сенестопатический, чувственный) автоматизм характеризуется появлением различных неприятных ощущений в теле (сенестопатий), чувства жжения, скручивания, боли, полового возбуждения, которые воспринимаются как сделанные, специально вызванные. Вкусовые и обонятельные псевдогаллюцинации могут рассматриваться в качестве вариантов этого автоматизма.
• Моторный (кинестетический, двигательный) автоматизм проявляется ощущением вынужденности некоторых действий, поступков больного, которые совершаются помимо его воли или вызваны воздействием извне. При этом больные часто испытывают мучительное чувство физической несвободы, называя себя «роботами, фантомами, марионетками, автоматами» и т.д. (чувство овладения).
Синдром психического автоматизма наиболее характерен для шизофрении, особенно для её параноидной формы, и малоблагоприятен в плане прогноза. Описаны случаи возникновения отдельных автоматизмов при соматогенных заболеваниях и интоксикациях, таким образом, патогномоничным для шизофрении данный синдром не является
15. Навязчивые состояния: обсессивно-фобические, компульсивные расстройства. Заболевания, при которых встречаются навязчивые состояния.
3. Навязчивые идеи. Впервые были описаны Ф. Платтером в 1614 г. Навязчивые идеи характеризуются появлением в сознании неотступных и назойливых мыслей, которые сам больной критически оценивает как болезненные, нелепые и не соответствующие действительности, но устранить их вновь и вновь повторяющееся возникновение не может.
Сам факт этой неодолимой навязанности (обсессии) субъективно тяжело переживается человеком. Навязчивые идеи довольно часто сочетаются с навязчивыми действиями (неодолимая потребность совершать какое-либо действие или поступок). Все виды навязчивостей, которые буквально преследуют человека и отравляют все его существование, могут возникать при относительно редком заболевании (0,05% в населении) - неврозе навязчивых состояний (обсессивно-компульсивное расстройство).
Обсессивно-компульсивным расстройством называется заболевание, характеризующееся навязчивыми обсессиями и компульсиями, мешающими нормальной жизни. Обсессиями называются постоянно возникающие нежелательные представления, опасения, мысли, образы или побуждения. Компульсиями называются стереотипно повторяющиеся поступки. Обсессии часто вызывают тревогу, а компульсивные поступки или ритуалы служат тому, чтобы эту тревогу снизить. Жизнь человека бывает значительно нарушена из-за обсессивно-компульсивного расстройства. Навязчивые мысли или поступки могут отнимать так много времени и быть столь тягостными, что человеку становится трудно вести нормальную жизнь. От всего этого могут страдать семейная и социальная жизнь больного, а также выполняемая им работа. К сожалению, большей частью люди с обсессивно-компульсивным расстройством не обращаются за помощью по поводу своего заболевания, поскольку они либо растеряны, либо стыдятся, либо боятся, что их сочтут "сумасшедшими". Таким образом, многие люди бессмысленно страдают.
Навязчивые страхи (фобии) могут иметь различное содержание. При неврозах они чаще всего носят понятный характер, тесно связанный с ситуацией реальной жизни больного: страхи загрязнения и заражения (мизофобия), закрытых помещений (клаустрофобия), толпы и открытых пространств (агорафобия), смерти (танатофобия). Чаще всего наблюдают навязчивые страхи возникновения тяжёлого заболевания (нозофобия), особенно в случаях, спровоцированных психогенно (кардиофобия, канцерофобия, сифилофобия, спидофобия).
При шизофрении навязчивые переживания чаще имеют нелепое, непонятное, оторванное от жизни содержание (например, мысли о том, что в употребляемой пище могут присутствовать трупный яд, иголки, булавки; домашние насекомые могут заползти в ухо, нос, проникнуть в мозг и т.п.).
16. Ипохондрический синдром. Понятие бредовой, сверхценной и обсессивной формы ипохондрии. Дифференциальная диагностика ипохондрического расстройства с соматическими заболеваниями.
Ипохондрический синдром. Эти состояния достаточно широко распространены не только в психиатрической клинике, но и в практике врачей других специальностей. Проявляются утрированной озабоченностью своим здоровьем, соответствующей интерпретацией телесных ощущений, убежденностью в существовании того или иного заболевания вопреки разубеждениям и аргументированным результатам медицинских исследований. В случаях развития ипохондрического синдрома больные регулярно посещают врачей различных специальностей, требуют повторных консультаций и дополнительных исследований, пишут в различные инстанции письма о низкой квалификации врачей и консультантов, угрожают, а иногда и проявляют по отношению к ним агрессию в связи с якобы умышленным нежеланием их обследовать.
Ипохондрический синдром отличается множеством психопатологических проявлений. Последние могут носить характер навязчивостей, когда больных одолевают сомнения, не страдают ли они тем или иным соматическим заболеванием. И хотя они обычно понимают абсурдность этих предположений, но избавиться, от навязчивых мыслей не в состоянии. Исчезновение мыслей о возможности развития у них одного заболевания нередко сопровождается появлением не менее навязчивого опасения по поводу другого недуга.
Встречается:
при эндогенной депрессии. Здесь ипохондрия может быть доминирующим синдромом. Она может разнообразными способами связываться с навязчивостями и фобиями, с чувством вины и опустошения.
Существуют экспансивные проявления бредовой ипохондрии: больной воспринимает себя настолько больным, прогнившим, разложившимся, ядовитым, что весь мир, все больные в клинике и т. д. могут пострадать и погибнуть в результате общения с ним.
у шизофреников ипохондрия сопровождается локализованными ложными ощущениями (телесными галлюцинациями) или нарушениями общего телесного чувства в виде распада, гибели, болезни. Болезнь в этом случае есть выражение нарушения и угнетения Я — сознания (см.). При этом недуг не всегда воспринимается как «сделанный».
при хронических телесно обусловленных психозах ипохондрический синдром сопровождает психоорганический синдром.
ипохондрия при невротических страданиях является выражением нарушенного переживания мира, жизни, контактов. Ипохондрию находят у неуверенных, боязливых, ананкастных людей особенно часто во время пубертата и в начале старости, а иногда в течение всей жизни. Она часто комбинируется с навязчивостями и фобиями, с депрессивно-боязливым настроением и ведет к моноидейно — суженному стилю жизни.
В ряде случаев ипохондрия целенаправлена, имеет своей целью избегнуть чрезмерных требований жизни (профессиональных, частных)или возбудить сочувствие, завоевать место в семье.
Навязчивая (обсессивная) ипохондрия [F45.2] выражается постоянными сомнениями, тревожными опасениями, настойчивым анализом протекающих в организме процессов. Больные с обсессивной ипохондрией хорошо принимают объяснения и успокаивающие слова специалистов, иногда сами сокрушаются по поводу своей мнительности, но не могут без посторонней помощи избавиться от тягостных мыслей. Навязчивая ипохондрия бывает проявлением обсессивно-фобическо-го невроза, декомпенсации у тревожно-мнительных личностей (психастеников). Иногда возникновению подобных мыслей способствует неосторожное высказывание врача (ятрогения) или неправильно истолкованная медицинская информация (реклама, «болезнь третьего курса» у студентов-медиков).
Сверхценная ипохондрия проявляется неадекватным вниманием к незначительному дискомфорту или легкому физическому дефекту. Больные прилагают невероятные усилия для достижения желаемого состояния, вырабатывают собственные диеты и уникальные системы тренировок. Отстаивают свою правоту, стремятся наказать врачей, повинных, с их точки зрения, в недуге. Такое поведение бывает проявлением паранойяльной психопатии или указывает на дебют психической болезни (шизофрении).
Бредовая ипохондрия выражается непоколебимой уверенностью в наличии тяжелого, неизлечимого заболевания. Любое возражение со стороны врача в этом случае трактуется как попытка обмануть, скрыть истинную опасность, а отказ от операции убеждает пациента в том, что болезнь достигла терминальной стадии. Ипохондрические мысли могут выступать в качестве первичного бреда без обманов восприятия (паранойяльная ипохондрия) или сопровождаться сенестопатиями, обонятельными галлюцинациями, ощущением постороннего воздействия, явлением автоматизма (параноидная ипохондрия).
17. Память и ее виды. Мозговая организация (нейропсихология) памяти: модально-специфические виды памяти и модально-неспецифическая память. Методы исследования памяти.
Память - процесс накопления информации, сохранения и своевременного воспроизведения накопленного опыта. Это важнейший механизм адаптации, позволяющий длительное время удерживать в голове самые различные психические феномены: полученные ощущения, сделанные выводы, двигательные навыки. С работой памяти связаны такие важнейшие элементы процессов восприятия и мышления, как представления и понятия. Память - основа, важнейшая предпосылка работы интеллекта.
Механизмы памяти к настоящему времени изучены недостаточно, но накоплено много фактов, свидетельствующих о существовании кратковременной памяти, основанной на быстро образующихся временных связях, и долговременной памяти, представляющей собой прочные связи. Оба вида памяти имеют в основе химические перестройки (белков, рибонуклеиновой кислоты и др.) и активацию соответствующих межклеточных контактов (синапсов).
Принято выделять модально-специфические и модально-неспецифические виды памяти. Модально-неспецифическая память охватывает самые разные стимулы и события. Ее качество зависит от состояния связей между разными участками мозга, и прежде всего между корой и подкоркой («глубиной»).
Модально-специфические виды памяти выделяются соответственно ведущему анализатору: тактильная, слуховая, зрительная и т.д. В отличие от модально-неспецифических видов памяти, они в значительной степени локальны. Место их представительства в мозге совпадает с местом расположения корковых концов анализаторов (нейросенсорных зон).
У разных людей преобладают разные виды модально-специфической памяти: зрительная, слуховая, тактильная и т.д.
У большинства ведущей является зрительная память. Им легче запомнить что-либо, увидев это или прочитав. Еще более стойкий мнестический эффект у большого числа людей связан с подкреплением зрительного акта двигательным. Если им удается запоминаемое не только увидеть, но и записать, задача в значительной мере облегчается.
Следующей по значимости и для большинства людей является слуховая память. Параллельное использование для запоминания чего-либо памяти разных модальностей создает для всех людей оптимальные условия.
По характеру память делится на непроизвольную и произвольную - в зависимости от особенностей управления ею со стороны соответствующих нервных структур. Значительная часть хранящейся в нашей памяти информации запоминается нами без участия сознания (без фиксации внимания). Иногда она непроизвольно всплывает, вызывая удивление у самого носителя памяти по поводу того, откуда у него имеется то или иное знание.
Для экспериментального исследования памяти наиболее часто применяют методики:
1. Заучивание 10 слов (А. Р. Лурия) Методика предназначена для исследования модально-специфической, а именно слухо-ре-чевой памяти. Она состоит в десятикратном предъявлении испытуемому для прослушивания ряда из десяти простых слов {дом, лес, кот, сон...) и последующего воспроизведения тех слов, которые удалось запомнить. Обращается внимание на то, увеличивается или уменьшается количество слов, которые удалось запомнить от предъявления к предъявлению. Первое говорит либо о состоянии памяти, близком к нормальному, либо об инертности мнестических процессов, второе — об их истощаемое™. И то, и другое свидетельствует о недостаточности функционирования левой височной доли мозга.
2 Опосредованное запоминание (А.Н. Леонтьев). Оно состоит в адании запомнить 10 картинок, а затем найти их среди других, 3пираясь на возникшие у испытуемого ассоциации.
3. Пиктограмма. Метод состоит в том, что испытуемый должен запомнить предъявляемые ему понятия (радость, дружба, удача и т.п.) по рисунку, который он сам воспроизводит «для памяти».
18. Расстройства памяти. Парамнезии, классификация. Корсаковский синдром. Заболевания, при которых встречаются эти симптомы и синдром.
К дисмнезиям относят гипермнезию, гипомнезию и различные варианты амнезий.
Гипермнезия - непроизвольная, несколько беспорядочная актуализация прошлого опыта. Наплыв воспоминаний о случайных, малосущественных событиях не улучшает продуктивности мышления, а лишь отвлекает больного, мешает ему усваивать новую информацию.
Гипомнезия-общееослаблениепамяти. Приэтом, какправило, страдают все ее составляющие. Больной с трудом запоминает новые имена и даты, не может сохранить в памяти детали происходивших событий, не способен без специального напоминания воспроизвести сведения, хранящиеся глубоко в памяти.
К амнезиям относят самые различные симптомы, при которых из памяти стирается часть важных сведений. Амнезия - не потеря способности, а потеря информации.
Парамнезии - искажение или извращение содержания воспоминаний. Примерами парамнезий служат псевдореминисценции, конфабу-ляции, криптомнезии, эхомнезии.
Псевдореминисценции - замещение провалов в памяти событиями, которые происходили в действительности, но в другое время. Псевдореминисценции отражают еще одну закономерность памяти - в ней дольше сохраняется содержание пережитого (память содержания), чем временные взаимоотношения событий (память времени). По этой причине для больных с расстройствами памяти так естественно представить, что вчера они занимались «тем же, чем и обычно». К примеру, рабочий, находящийся в стационаре несколько месяцев, утверждает, что вчера ходил на работу, стоял у станка, а после работы дома отдыхал, смотрел телевизор; преподаватель, заболевший несколько лет назад, считает, что накануне проводил занятия со студентами и принимал зачеты.
Конфабуляции - замещение утраченных воспоминаний вымышленными, никогда не происходившими событиями. Появление конфабу-ляций свидетельствует о нарушении критики и осмысления ситуации, поскольку больные не только не помнят происходившего в действительности, но и не понимают, что описанные ими события и не могли происходить. От подобного рода замещающих конфабуляций следует отличать фантастические конфабуляции (конфабуляторный бред). Они не сопровождаются утратой прежних воспоминаний, а выражаются в обманчивом представлении о том, что в прошлом с больным происходили невероятные приключения, удивительные происшествия, встречи с выдающимися людьми, оказывавшими ему покровительство. Замещающие конфабуляции - проявление синдрома Корсакова, фантастические конфабуляции входят в структуру парафренного синдрома.
Криптомнезии - искажение памяти, выражающееся в том, что в качестве собственных воспоминаний больные рассматривают сведения, полученные от других людей, из книг, увиденные во сне.
Корсаковский амнестический синдром впервые был описан как проявление алкогольного полиневритического психоза (Корсаков С.С.,
1887), однако позднее было показано, что сходное расстройство может быть проявлением многих других органических заболеваний: острых интоксикаций, травм, опухолей мозга, инсульта, прогрессирующего атеросклероза.
Корсаковский амнестический синдром проявляется:
• фиксационной амнезией;
• ретроантероградной амнезией;
• амнестической дезориентацией;
• парамнезиями (конфабуляциями и псевдореминисценциями).
Главный синдромообразующий признак корсаковского синдрома - фиксационная амнезия. Полная утрата способности запоминать делает пациента беспомощным в новой ситуации: он не помнит своего врача, не знает, где находится его койка, забывает, в какой стороне находится туалет. В хорошо знакомой ситуации (у себя дома) он ориентируется довольно свободно, однако не может читать книги, поскольку через минуту забывает прочитанное, не может следить за телевизионной передачей, поскольку все тут же стирается из его памяти. События, предшествующие болезни (свое имя, профессию, год рождения, трудовой путь), он помнит довольно отчетливо. Записи и заметки никак не могут помочь больному запомнить пережитое, поскольку он сразу же забывает об их существовании, а обнаруживая их, не может вспомнить, к чему они относятся.
Поскольку причиной данного синдрома часто бывают острые мозговые катастрофы (травма, острый алкогольный делирий, острое нарушение мозгового кровообращения), из памяти обычно стирается небольшой отрезок времени непосредственно перед началом болезни (ретроградная амнезия). Больной также не может сохранять в памяти ничего, что произошло с момента начала болезни (антероградная амнезия)
19. Интеллект и его расстройства. Умственная отсталость – олигофрения (легкая, умеренная, тяжелая, глубокая). Причины дифференцированных форм олигофрении: хромосомные, генные дефекты, инфекции, осложнения родов.
Интеллект - не самостоятельная психическая функция, а совокупный результат всех познавательных процессов, отражающий уровень способностей, потенциальных возможностей человека. Понятие интеллекта также включает возможность творческой самореализации и социально полезной деятельности человеческой личности.
Временные нарушения интеллекта отмечаются при некоторых психозах, чаще при острых инфекциях, и выражаются нарушениями осмысления. Больной теряет способность производить основные мыслительные операции, устанавливать причинные связи между предметами и явлениями окружающего мира, поэтому он не может сообразить, что его окружает и где он находится. Такое состояние называется аменцией («бессвязанность мышления») и может длиться несколько дней, а иногда и несколько месяцев. Увеличение продолжительности аментивного состояния прогностически неблагоприятно, так как может привести к стойкому ослаблению интеллекта.
Стойкое ослабление интеллекта может быть врожденным (олигофрения) или приобретенным (деменция).
Олигофренией (слабоумием) называют недоразвитие психических функций вследствие причин, существовавших до рождения ребенка или подействовавших в первые годы его жизни. Олигофрения выражается в том, что формирование большинства функций нервной системы происходит со значительной задержкой, при этом многие важные для адаптации функции не формируются вовсе. Важная особенность олигофрении - отсутствие прогрессирования.
Дебильность. Легкая форма олигофрении, при которой в первую очередь страдает абстрактно-логическое мышление с сохранением конкретно-образного, затрудняется переход от чувственного познания к рациональному, от конкретных обобщений - к абстрактным. Дебил способен окончить начальную школу, научиться читать, писать и считать, доступен воспитанию и обучению. Дебильные дети отстают в своем психическом развитии примерно на одну четверть или даже половину от своего фактического возраста. Будучи взрослыми, они достигают зрелости мышления 11-летнего ребенка и могут приобрести не слишком сложные мануальные профессии.
Имбецильность. Выраженная степень олигофрении, основными чертами которой являются полная невозможность абстрактного мышления, а также затруднения в сфере конкретно-образного. Проведение логических операций практически невозможно, понимание различий между предметами и явлениями доступно только в пределах конкретного. Суждения крайне бедны, несамостоятельны, многие из них являются следствием простого подражания. Имбецил поддается частичному воспитанию и не способен к обучению. Он достигает в наилучшем случае уровня старшего дошкольного возраста. В легких случаях имбецильности он может выполнять простейшую работу.
Идиотия. Глубокая степень олигофрении, характеризующаяся полным отсутствием всех видов понятийного мышления, с частичным сохранением наглядно-действенного. При этом уменьшается объем реагирования, который в основном ограничивается рамками физиологических потребностей. Ощущения сохраняются, но восприятия неполноценны из-за нарушений внимания и невозможности проведения необходимых умственных операций. Речепроизводство и речепонимание практически отсутствуют. Идиот не способен ни к воспитанию, ни к обучению и нуждается в уходе. Он остается на уровне развития грудного ребенка.
Наследственно обусловленные формы
Хромосомные аберрации являются достаточно частыми причинами олигофрений. Дефекты наиболее крупных хромосом (с первой по двенадцатую пару) приводят к нежизнеспособности эмбриона и выкидышу. Трисомия тринадцатой-восемнадцатой пар хромосом приводит к смерти ребенка на первом году жизни. Делеция короткого плеча хромосомы 5 формирует олигофрению «синдром кошачьего крика», делеция длинного плеча хромосомы 18 формирует синдром Лежена. Эти синдромы проявляются тяжелыми формами олигофрении — идиотией, выраженной имбецильностью. У взрослых чаще встречается трисомия хромосомы 21 (болезнь Дауна) и дефекты половых хромосом.
Болезнь Дауна Синдром XXY (синдром Клайнфелтера) Фенилкетонурия
Олигофрения вследствие внутриутробных инфекций и интоксикаций
Наиболее тяжелые нарушения развития, которые сопровождаются формированием олигофрении с грубыми дефектами органов, возникают при инфекциях и интоксикациях, воздействующих на плод в первом триместре беременности. Здесь любой вид инфекции матери может служить причиной поражения эмбриона. Чаще всего подобными вредоносными агентами могут быть вирусы краснухи и гриппа. Гораздо реже причиной становятся токсоплазмоз, сифилис, листериоз, цитомегалия и др.
Олигофрения вследствие родовых осложнений
Причинами родовой патологии могут стать самые различные факторы: узкий таз, «сухие роды» при преждевременном отхождении вод, слабость родовой деятельности, стремительные роды, неправильное предлежание плода и др. Это порождает многообразие механизмов патологического воздействия на череп и мозг ребенка. Но основными причинами развития мозговой патологии становятся кислородное голодание (аноксия) и механическое повреждение.
20. Приобретенное слабоумие – деменция. Сравнительная клиническая характеристика органической, эпилептической и шизофренической деменции. Понятие малое нейрокогнитивное расстройство. Понятие наследственно-дегенеративная деменция у детей (нейрофиброматоз, туберозный склероз, ангиоматоз энцефалотригеминальный, амавротическая идиотия).
Приобретённое слабоумие (деменция)
Приобретённое слабоумие, или деменцию, подразделяют на несколько форм в зависимости от клинических особенностей, психопатологической структуры, а также по характеру заболевания, в результате которого оно возникло. Так, например, при церебральном атеросклерозе или гипертонической болезни деменция может быть парциальной, а при травматическом поражении мозга или первично атрофических процессах оно обычно бывает тотальной.
Признаки деменции включают утрату накопленных знаний, снижение продуктивности психической деятельности, изменения личности, достигающие иногда степени, при которой больные становятся неспособными к самообслуживанию, удовлетворению своих первичных потребностей. По клиническим проявлениям выделяют лакунарное и тотальное слабоумие.
• Лакунарное слабоумие характеризуется нарушением лишь отдельных сторон познавательной деятельности, в первую очередь расстройством памяти. Это существенно затрудняет способность к усвоению новых знаний, однако приобретённые профессиональные навыки и поведенческие стереотипы могут сохраняться достаточно долго. По этой причине они обычно легко справляются с повседневными домашними делами и нередко производят впечатление интеллектуально сохранных. Характерно наличие критического отношения к своему состоянию - пациенты пытаются записывать наиболее важную информацию, пользуются шпаргалками, стесняются своей несамостоятельности. Эмоциональные изменения при лакунарной деменции характеризуются лабильностью, повышенной слезливостью, сентиментальностью. В целом изменения характера не затрагивают его основных, наиболее существенных
Отдельно следует выделить эпилептическое (концентрическое) слабоумие. Характерная особенность данного типа деменции - постепенно нарастающая концентрация интересов больного на собственной личности и потребностях телесной жизни, эгоцентричность установок. Мышление больных становится обстоятельным, ригидным, способность к обобщению, абстрагированию
снижается. Оно концентрируется на обслуживании сугубо личных, эгоистических интересов больного. За пределами этого круга больные проявляют интеллектуальную беспомощность, что необратимо выключает их из социальной жизни и сферы общественных отношений. Расстройства памяти носят избирательный характер, больные обычно хорошо запоминают события и факты, имеющие для них особое значение (названия принимаемых лекарств, размер пенсии, имена врачей и т.п.), однако совершенно не помнят того, что не касается их непосредственно. Личностные изменения характеризуются педантичностью, слащавостью, склонностью к лицемерному подобострастию в сочетании с деспотичностью и подчас агрессивным эгоцентризмом. Это слабоумие по сути является одной из разновидностей органического и чаще всего развивается на заключительных этапах эпилептической болезни.
Шизофреническое (везаническое1) слабоумие существенно отличается от слабоумия вследствие органического заболевания. При шизофрении практически не нарушены запоминание и понимание. Причинами низкой продуктивности и беспомощности становятся нарастающая пассивность и равнодушие. У таких больных отсутствует стремление к достижению результата. Это выражается в том, что они, не пытаясь ответить на вопрос врача, тут же заявляют: «Не знаю!». Физически крепкие пациенты с достаточно хорошим запасом знаний совершенно не могут учиться и работать, поскольку не испытывают ни малейшей потребности в труде, общении, достижении успеха.
Додементное расстрой- ство, обозначаемое как «малое нейрокогнитивное расстрой- ство», предполагает сохранность функционирования и не- зависимости, но снижение когнитивных.
Развитие деменции связано с влиянием на организм ребёнка различных факторов, способных вызывать нарушения в функционировании головного мозга. Иногда заболевание присутствует с рождения малыша, но проявляет себя по мере роста ребёнка.
К причинам, вызывающим деменцию в детском возрасте, относят:
генетические заболевания, обнаружить которые возможно только через несколько лет после рождения ребёнка (болезнь Ньюмана-Пика, болезнь Лафора, синдром Санфилиппо, нейродегенерация с накоплением железа в мозгу);
инфекционные болезни, затрагивающие мозг (менингит, энцефалит);
сотрясения мозга, черепно-мозговые травмы;
ВИЧ-инфекция;
неполноценное питание тканей мозга вследствие проблем тока крови в сосудах;
отравление лекарственными средствами.
Существуют и другие предпосылки для развития деменции у ребёнка, связанные с различными заболеваниями и патологиями здоровья.
Симптомы
Различают прогрессирующую и резидуальную органическую форму деменции среди детей. В первом случае, происходит постепенное ухудшение состояния ребёнка. Заболевание развивается на фоне основного недуга – генетической болезни, например. Прогресс доминирующего заболевания влечёт за собой усугубление остальных симптомов.
Органическая форма деменции является остаточной, т.е. для неё характерно наличие стабильных отклонений умственной деятельности ребёнка, без последующего ухудшения ситуации. Такой тип заболевания встречается при медикаментозном отравлении, травмах головы, менингитах.
Деменция склонна проявляться по-разному в зависимости от возраста ребёнка:
Теряются приобретённые навыки, сужается словарный запас, ребёнку сложно формулировать свои мысли. Может ослабевать чувство привязанности к близким людям, развивается равнодушие. Постепенно утрачивается умение ходить, при этом для поведения ребёнка характерна двигательная расторможенность.
Младший школьный период
Снижается работоспособность, возникают проблемы с запоминанием информации. Речевой навык сохраняется длительное время, однако ребёнок может путать времена года, цвета, формы и т.д.
Игровая деятельность приобретает однообразный характер. Ребёнок может постоянно повторять одни и те же действия.
Появляются проблемы с концентрацией внимания, происходит нарушение памяти, информация осмысливается не полностью, отсутствует навык её обобщения. Ребёнок быстро устаёт, его речь нечёткая, смазанная.
У детей с врождёнными генетическими заболеваниями проявления деменции отличаются от вышеописанных. В раннем детстве данное отклонение может себя не обнаруживать, а выйти на поверхность только в подростковом возрасте (например, болезнь Ньюмана-Пика). В некоторых случаях дети не становятся нежизнеспособны и погибают в возрасте 3-10 лет (болезнь Лафора).
В целом, деменцию невозможно остановить или излечить. На сегодняшний день её течение можно только замедлить.
21. Внимание и методы его исследования. Клиническая характеристика расстройств внимания, заболевания, при которых встречаются эти симптомы. Синдром дефицита внимания и гиперактивности у детей и взрослых.
Внимание - это психический процесс, который обеспечивает направленность и сосредоточенность психики на определенных предметах и явлениях внешнего мира, действиях, образах, мыслях и чувствах самого человека. Таким образом, внимание рассматривается как психический процесс, не являющийся самостоятельной формой отражения, а как организующий другие формы отражения (ощущение, восприятие, память, мышление, воображение, эмоции), в результате которого что-то отражается в сознании более отчетливо, а другое - менее отчетливо.
Нарушение внимания редко выступают в качестве самостоятельного расстройства и обычно включены в более сложные синдромы (астенический, острый бредовый, маниакальный, дементный, помрачения сознания).
Ослабление внимания (гипопрозексия) проявляется рассеянностью - неспособностью длительно сосредоточиваться на определенной деятельности. Это выражается в том, что человек не может долго читать, заниматься расчетами, формулировать свои мысли на бумаге. Его сознание как бы уплывает от объекта деятельности, переключается на обдумывание неприятной ситуации или же он погружается в дрему. Такое расстройство характерно для астенических состояний самого различного генеза (невротических реакций, стойких особенностей личности, цереброваскулярной недостаточностью). Полная потеря способности направлять и фиксировать внимание (апрозексия) возникает при тяжелых формах олигофрении и расстройствах сознания.
Патологическая прикованность (вязкость) внимания выражается в том, что некоторые (обычно неприятные) факты заслоняют в сознании человека все остальные события. Он постоянно возвращается в своих высказываниях к обсуждению данной темы, не может заниматься другими делами, тратит время на бесплодные раздумья и обвинения. Данное расстройство тесно связано с вязкостью мышления и возникает у больных эпилепсией и другими органическими заболеваниями.
Усиление внимания (гиперпрозексию) можно рассматривать как патологию только в случае непропорционального усиления пассивного внимания. Это состояние проявляется чрезвычайной отвлекаемостью и откликаемостью на несущественные события. Все, что происходит вокруг, приковывает внимание пациента, вызывает настороженность, рождает неожиданные ассоциации. Обычно данный симптом сопровождается сильными, яркими эмоциями, такими как тревога, безнадежность, растерянность, воодушевление, экстаз. Усиление внимания наблюдают при самых различных острых психозах (остром чувственном бреде, мании, делирие, онейроиде). Особенно выраженную отвлекае-мость (гиперметаморфоз) наблюдают при острых приступах шизофрении с онейроидным помрачением сознания.
Гиперкинетическое расстройство (гипердинамический синдром, дефицит внимания с гиперактивностью) [F90] - одно из самых частых нарушений развития (от 3 до 8% всех детей). Обычно оно возникает в первые 5 лет жизни. Соотношение мальчиков и девочек - 5:1. Характерны чрезвычайная активность, подвижность, отвлекаемость, нарушение внимания, препятствующие регулярным занятиям и усвоению школьного материала. Начатое дело, как правило, не завершается, при хороших умственных способностях дети быстро перестают интересоваться заданием, теряют и забывают вещи, ввязываются в драки, не могут усидеть у экрана телевизора, постоянно донимают окружающих вопросами, толкают, щиплют и дергают родителей и сверстников. Отмечается недостаток организованности и воли.
Клинические симптомы СДВГ у взрослых людей несколько отличаются от таковых у детей. При этом ретроспективная оценка поведения пациента в возрасте 5-15 лет в большинстве случаев соответствует проявлением расстройства в детстве.
Обязательными проявлениями СДВГ у взрослых считаются постоянная двигательная активность и нарушение внимания. Наиболее типичными жалобами при этом становятся забывчивость, невнимательность, рассеянность, нарушение концентрации внимания.
Кроме того, частыми признаками заболевания являются:
эмоциональная лабильность;
неспособность завершить планируемое действие;
вспыльчивость;
плохая стрессоустойчивость;
импульсивность.
22. Основные эмоциональные состояния и реакции. Физиологический и патологический аффект, сравнительная клиническая характеристика. Значение для судебно-психиатрической экспертизы
Эмоции (от лат. emoveo - потрясаю, волную) - психический процесс субъективного отражения наиболее общего отношения человека к предметам и явлениям действительности, к другим людям и самому себе относительно удов- летворения или неудовлетворения его потребностей, целей и намерений.
Если процесс удовлетворения потребностей протекает благоприятно, то человек испытывает положительные эмоции; напротив, отрицательные эмоции возникают в ответ на неудовлетворение потребностей или отсутствие нужного результата собственного действия.
Физиологический аффект - состояние выраженного аффекта (гнева), не сопровождаемого помрачением сознания, а лишь возможным сужением круга представлений, концентрирующихся на событиях, связанных с возникающим аффектом; эпизод не завершается сном, резким психофизическим истощением и амнезией. В этом состоянии часто совершают противоправные действия. Лица эти признаются вменяемыми, в отличие от перенёсших патологический аффект.
Патологический аффект - кратковременное психическое расстройство с агрессивным поведением и раздражительно-злобным настроением на фоне сумеречного помрачения сознания. Такое состояние возникает в ответ на интенсивную, внезапную психическую травму и выражается концентрацией сознания на травмирующих переживаниях с последующим аффективным разрядом, за которым следуют общая расслабленность, безразличие и часто глубокий сон. Характеризуется частичной или полной амнезией. Лица, совершившие правонарушения в таком состоянии, признаются невменяемыми.
Расстройства эмоциональных состояний и свойств
Нарушение выраженности (силы) эмоций
Сенситивность (эмоциональная гиперестезия) - повышенная эмоциональная чувствительность, ранимость. Может быть врож- дённым личностным свойством, особенно выраженным при психопатиях.
Эмоциональная холодность - нивелировка выраженности эмоций в виде ровного, холодного отношения ко всем событиям, независимо от их эмоциональной значимости. Выявляют при психопатиях, шизофрении.
Эмоциональная тупость - слабость, обеднение эмоциональных проявлений и контактов, оскуднение чувств, доходящее до безучастности. Наблюдают в рамках шизофренического дефекта.
Апатия - безразличие, полное отсутствие чувств, при котором не возникают желания и побуждения. Чаще наблюдают чувственное притупление, при котором эмоции становятся тусклыми, бедными. Преимущественная эмоция больных - равнодушие. Наблюдают при шизофрении (дефект) и грубых органических поражениях головного мозга, также может быть ведущим проявлением депрессивного синдрома.
23. Депрессивный синдром, виды, клиническая характеристика. Маниакальный синдром, клиническая характеристика. Заболевания, при которых встречаются эти синдромы.
Депрессивный синдром
Депрессия - одно из наиболее распространённых расстройств как в психиатрической, так и в общесоматической практике (3-6% в популяции).
Основу депрессивного синдрома составляет депрессивная триада, включающая болезненно пониженное настроение, идеаторные и психомоторные нарушения в форме общей заторможенности.
• Болезненно пониженное настроение представляет собой структурно неоднородное образование. Можно выделить три основных компонента эмоционального звена депрессивного синдрома: тоскливый, тревожный и апатический. Они находятся в динамической связи друг с другом, но, как правило, на определённом отрезке времени или в отдельных случаях преобладает один из них. Весьма характерна суточная ритмика депрессивных расстройств. Тоска и апатия достигают обычно максимальной выраженности в утренние часы, тревога более вариабельна и нередко усугубляется к вечеру.
• В общем виде идеаторные расстройства при депрессивном синдроме характеризуются известной фиксированностью переживаний на определённой тематике, сужением объёма свободных ассоциаций и изменением их темпа (чаще замедлением). В отдельных тяжёлых случаях осмысление ситуации, нарушения памяти и внимания настолько выражены, что состояние напоминает картину слабоумия. В зависимости от характера пониженного настроения возможны некоторые особенности идеаторных расстройств (см. ниже).
• Психомоторные депрессивные расстройства в ещё большей степени, чем идеаторные, связаны с доминирующим настроением, что особенно наглядно прослеживается в экспрессии. Общая поведенческая и волевая активность обычно понижена (гипобулия).
Наряду с основными «триадными» признаками в структуру депрессивного синдрома входят психопатологические феномены, тесно связанные с собственно эмоциональными расстройствами.
• Одно из наиболее частых расстройств при депрессиях - соматопсихические и соматовегетативные нарушения. По своим
клиническим проявлениям они разнообразны, изменчивы и тесно связаны с ведущим гипотимным состоянием. Они могут выступать в виде первых признаков начинающейся депрессии или, при недостаточно выраженной гипотимии, играть роль так называемых соматических эквивалентов. Депрессивный синдром включает в себя разнообразные соматоневрологические расстройства, основным проявлением которых (особенно в остром периоде) является так называемая триада Протопопова: тахикардия, мидриаз, запоры, по существу, указывающая на нарушение деятельности вегетативной нервной системы в виде симпатикотонии. Соматические проявления депрессии также включают аменорею, похудение, диспепсию, различной локализации боли и др.
Один из характерных признаков депрессии - идеи малоценности и самообвинения. В зависимости от тяжести и клинического варианта депрессии они могут проявляться в виде психологически понятных переживаний заниженной самооценки
и идей малоценности, которые могут быть нестойкими, изменчивыми, чаще зависят от ситуации; сверхценных идей, которые уже отличаются стойкостью, малой изменчивостью, потерей прямой связи с ситуацией; бредовых идей. По содержанию это могут быть идеи малоценности, самоуничижения, самообвинения, греховности, ипохондрии и пр.
Маниакальный
синдром,
как и депрессивный, представлен триадой
симптомов: болезненно повышенным
настроением (гипертимией), болезненно
ускоренным мышлением и психомоторным
возбуждением. Больные оптимистично
оценивают настоящее и будущее, ощущают
необычайную бодрость, прилив сил, не
утомляются, стремятся к деятельности,
почти не спят, но из-за крайней изменчивости
когнитивных процессов с выраженной
отвлекаемостью внимания их деятельность
носит беспорядочный и непродуктивный
характер. Повышение активности может
достигать беспорядочного возбуждения
(спутанная мания). Внешний вид больных
манией характеризуется живой мимикой,
гиперемией лица, быстрыми движениями,
неусидчивостью. Больные часто выглядят
моложе своих лет. Им свойственна
переоценка собственной личности и
способностей, вплоть до формирования
бредовых идей величия. Типично повышение
влечений и побуждений: усиление аппетита
(больные едят с жадностью, быстро глотают,
плохо пережевывают пищу), полового
влечения (легко вступают в беспорядочные
половые связи, легко дают необоснованные
обещания, женятся).
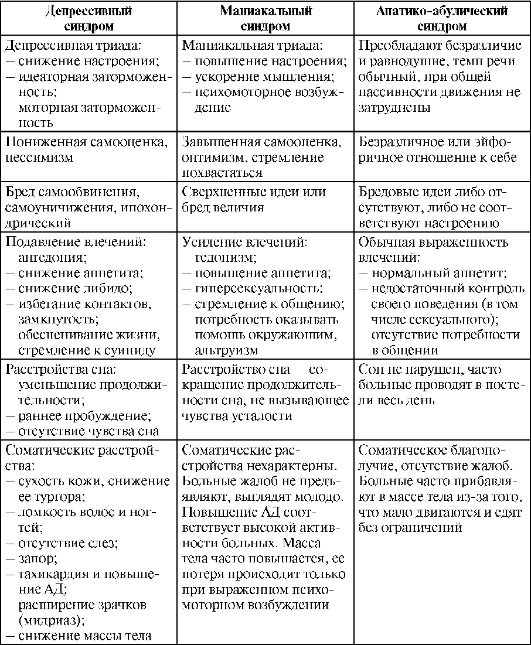
Маниакальный синдром наблюдают при МДП, аффективных приступах при шизофрении, других психозах
24. Воля, определение понятия. Простое и сложное волевое действие (компоненты и этапы). Мотивы, потребности, влечения. Иерархическая структура мотивационной сферы.
Воля - сознательная организация и саморегуляция человеком своей деятельности и поведения, направленная на преодоление трудностей при достижении поставленных целей. Воля - особая форма активности личности, особый вид организации её поведения, определяемого поставленной ею самой целью.
Волевые действия можно подразделять на сложные и простые. Сложное волевое действие - наиболее совершенная форма деятельности человека, тре- бующая очень большого участия в нем мышления и внимания. Простое волевое действие не требует специального осмысления, но требует при его выполнении постоянного активного внимания. Оно образовалось в результате частого повто- рения сложного, т.е. в свое время достаточно обдуманного волевого акта. По мере дальнейшего повторения простого волевого действия оно становится привычным и для его осуществления уже не требуется даже активного внимания.
Важнейшее значение в формировании волевого акта имеет мотивационная сфера человека. Она представляет совокупность различных побуждений, приобретающих характер мотивов действий, поступков и форм деятельности. Особенности данной сферы обусловливают направленность личности, и именно в них она проявляет свою сущность. В мотивационную сферу включаются как осознаваемые (желания, стремления и др.), так и недостаточно осознаваемые (влечения, установки и др.) мотивы.
Мотив поведения формируется на основе потребности, которая в психологии понимается как состояние человека, создаваемое испытываемой им нуждой в объектах, необходимых для существования и развития. Хотя чаще всего речь идет о необходимостях биологического порядка (витальные, органические потребности), этот термин может также означать нужду и в чем-то ином, имеющем лишь отдаленное отношение к выживанию - так называемые вто- ричные (социальные) потребности.
В зависимости от степени осознанности мотива различают влечения и желания. Влечение понимается как психологическое состояние, выражающее недостаточно отчетливо осознанную потребность субъекта. Если влечение смутно и неясно, то желание характеризуется достаточно осознанной потребностью.
При этом осознаются не только объекты желания, но и пути их достижения. Влечение является чаще преходящим явлением, так как представленная в нем потребность либо угасает, либо осознается и превращается в конкретное желание, намерение или мечту.
Влечение---потребность---мотив
Иерархическая структура мотивационной сферы определяет направленность личности человека, которая имеет разный характер в зависимости от того, какие именно мотивы по своему строению и содержанию стали доминирующими.
Итак, потребность непосредственно побуждает индивида к активности, направленной на удовлетворение этой потребности. Она, таким образом, является внутренним стимулом его поведения и деятельности. Первоначально потребность вызывает ненаправленную активность индивида, связанную с неосознанным поиском своего удовлетворения, когда же предмет найден, активность индивида приобретает целенаправленный характер. Потребности лежат в основе всех других побудителей поведения, в том числе и самых высоких, характерных только для человека.
Мотивы представляют собой род побудителей человеческого поведения. В качестве мотива могут выступать предметы внешнего мира, представления, идеи, чувства и переживания.
25. Симптомы расстройств воли и моторики: гипербулия, гипобулия и парабулия. Кататонический синдром. Заболевания, при которых встречаются расстройства воли.
Патология волевой сферы представлена усилением, ослаблением, отсутствием и извращением волевой активности.
• Гипербулия - болезненно повышенная волевая активность. Больные обнаруживают болезненно облегченную решимость, при которой любая идея немедленно реализуется, возможность правильного обсуждения снижена, а действия скоропалительны. Гипербулия - характерный симптом маниакального синдрома. Кроме того, гипербулию наблюдают у больных с бредовыми расстройствами при реализации их бредовых идей.
• Гипобулия - болезненное снижение воли, при котором сила мотивов, побуждений снижена, затруднено определение и удерживание какой-либо цели. Больные ничем не занимаются, вялы, пассивны, длительно сидят или лежат в одной позе с безразличным выражением лица. Крайняя степень гипобулии называется абулией и проявляется отсутствием побуждений,
утратой желаний, полной безучастностью и бездеятельностью, почти полным ограничением общения. Снижение воли часто сочетается с оскудением эмоций (вплоть до апатии) и определяет клиническую картину апатоабулического синдрома (например, при шизофрении). Абулия может возникать при сенильных психозах, депрессии, астении.
Парабулия - извращение воли, представленные различными кататоническими симптомами:
- Ступор - общая двигательная заторможенность, оцепенение, сопровождается утратой какого-либо контакта с окружающими.
- Мутизм - утрата речевого контакта с окружающими при сохранении речевого аппарата, немотивированный отказ от речи.
- Негативизм - бессмысленное противодействие, немотивированный отказ больного от выполнения каких-либо действий, иногда в форме противоположного действия (активный негативизм).
- Стереотипии - постоянное, однообразное, монотонное повторение какого-либо действия (двигательные стереотипии) или ритмичное, монотонное повторение какого-либо слова, словосочетания; иногда - бессмысленное произношение сходных по звучанию фраз, слов или слогов (речевые стереотипии - вербигерации).
- Пассивная подчиняемость - невозможность неподчинения приказам окружающих и полное их выполнение, независимо от содержания.
- Эхопраксия - полное повторение больным всех действий другого человека.
Кататония - симптомокомплекс психических расстройств, в котором преобладают двигательные нарушения в форме акинеза (кататонический ступор) или в форме гиперкинеза (кататоническое возбуждение).
• Для кататонического ступора характерно наличие повышенного тонуса мышц, который развивается сверху вниз (жевательные мышцы, шейные и затылочные, далее мышцы плеч, предплечий, кистей рук и в последнюю очередь мышцы ног). Гипертонус может быть представлен в виде восковой гибкости (каталепсия). Кроме того, при кататоническом ступоре выявляют негативизм, мутизм, пассивную подчиняемость. В соответствии с выраженностью и преобладанием тех или иных двигательных расстройств выделяют несколько разновидностей кататонического ступора, которые могут сменять друг друга: ступор с восковой гибкостью, негативистический ступор, ступор с мышечным оцепенением.
• Для кататонического возбуждения характерно лишённое внутреннего единства и целенаправленности повышение двигательной активности, со стремлением к движению (в отличие от стремления к действию при маниакальном синдроме), на фоне которого отмечают стереотипии, эхо-симптомы, парамимию, негативизм, мимоговорение. Может сопровождаться патетикой, экстазом, злобой, яростью, безразличием. Кататоническое возбуждение, как разновидность психомоторного возбуждения, может представлять опасность как для больного, так и для окружающих лиц (в том числе и для медицинского персонала). В зависимости от преобладания тех или иных расстройств выделяют несколько разновидностей (последовательных стадий развития) кататонического возбуждения:
- растерянно-патетическое возбуждение с экзальтированностью, восторгом, патетикой в поведении и речи;
- гебефренокататоническое возбуждение с кривлянием, гримасничаньем, нелепыми выходками, грубыми и циничными шутками, колебаниями настроения (от весёлости до злобы);
26. Расстройства влечений: полового, пищевого, самосохранения, получения впечатлений. Отличия импульсивных влечений от навязчивых (компульсивных).
Пищевое влечение субъективно проявляется голодом и жаждой, которые принуждают организм к их устранению. Любое нарушение в балансе сахара, воды, кислорода или какого-то другого нужного организму компонента автоматически приводит к появлению соответствующей потребности и к возникновению биологического импульса к ее удовлетворению. Центры, регулирующие потребление пищи, находятся в гипоталамусе: латеральная зона ответственна за чувство голода, а вентромедиальная область - за чувство сытости.

Половое влечение у низших животных жестко регулируется нервными и гормональными механизмами. У самок они обусловливают эстральный цикл, которым определяется период, когда самка подпускает к себе самца. На половое поведение самцов могут оказывать влияние нервные импульсы, исходящие из переполненных семенем семенных пузырьков (Тарханов И.Р., 1885). Инстинктивные механизмы лежат в основе форм поведения, которые позволяют самцу осуществлять спаривание, и он не нуждается для этого в предшествующем опыте.
В половом влечении у человека (либидо) различают нейрогуморальный (энергетический, врожденный) и корковый (условно-рефлекторный, приобретенный) компоненты. Нейрогуморальная компонента связана с деятельностью гонад и подкорковых образований (межуточного мозга). Корковая компонента либидо обеспечивает формирование так называемой половой доминанты, которая обусловливает сексуально-эротическую окраску либидо. Двойственная природа либидо, взаимодействие его нейрогуморального и коркового компонентов обусловливают значительные колебания его интенсивности при половом воздержании и под влиянием всякого рода ситуационных моментов
Понятие сексуальной дисфункции [F52] не вполне определенное, поскольку, как показывают исследования, степень удовлетворения партнеров в большей степени зависит от того, насколько реальные отношения соответствуют их субъективным ожиданиям. В последнее время на степень удовлетворения во многом влияет ставшая доступной информация о сексуальной жизни. С одной стороны, она позволяет сделать более разнообразной сексуальную жизнь тех пар, где существует гармония, с другой стороны, такая информация способна усиливать страхи и тревожные ожидания у мнительных людей, что может стать серьезной психологической проблемой. Особое положение занимают извращения сексуального влечения - парафилии: гомосексуализм, бисексуализм, педофилия, садомазохизм, фетишизм, вуайеризм, эксгибиционизм. Патологическими считают только те варианты сексуального удовлетворения, которые приводят к грубому нарушению поведения человека в обществе, вызывают его дезадаптацию и становятся причиной страданий его самого или других людей. В этом смысле гармоничные гомосексуальные отношения, удовлетворяющие обоих партнеров, а также элементы садомазохистского поведения и фетиши, используемые в сексуальной жизни пары по взаимной договоренности, к расстройствам не относят.
К саморазрушающим типам поведения обычно относят злоупотребление алкоголем или наркотиками, игнорирование серьезных болезней, чрезмерную работу, переедание или курение. Суицидальный эквивалент может быть закамуфлирован увлеченностью «смертельными» играми или «рискованными» видами спорта, случаями фанатической храбрости с желанием отдать свою жизнь за какие-либо религиозные или социальные идеалы.
Каждое из патологических влечений может быть выражено в различной степени. Принято выделять обсессивные и компульсивные влечения, а также импульсивные поступки.
Обсессивное (навязчивое) влечение предполагает возникновение желаний, которые больной может контролировать в соответствии с ситуацией. Это означает, что влечения, явно расходящиеся с требованиями этики, морали и законности, никогда не удовлетворяются и подавляются как недопустимые. Однако отказ от реализации желания вызывает у больного сильные переживания. В голове постоянно сохраняются мысли о неутоленной потребности. Если она не носит явного асоциального характера, больной удовлетворяет ее при первой же возможности. Так, человек с навязчивым страхом загрязнения может на короткое время отказаться от мытья рук, хотя он постоянно мучительно думает об этом и ждет момента, когда ничто не помешает ему. Обсессивные влечения характерны для больных с неврозом навязчивых состояний. Зависимость от психотропных средств (алкоголя, табака, гашиша и др.) на начальном этапе болезни также может выражаться в обсессивном влечении.
Компульсивное влечение - мощное чувство, которое по силе сравнимо с такими жизненными потребностями, как голод, жажда, инстинкт самосохранения. Больные осознают извращенный характер влечения, пытаются сдерживать себя, но неудовлетворенная потребность вызывает невыносимое чувство физического дискомфорта. Патологическая потребность доминирует в их сознании, поэтому они быстро прекращают внутреннюю борьбу и удовлетворяют свое желание, даже если это связано с грубыми асоциальными поступками и возможностью последующего наказания. Компульсивное влечение может быть причиной повторного насилия и серийных убийств. Ярким примером
компульсивного влечения служит АС у страдающих алкоголизмом и наркоманиями. Компульсивные влечения также наблюдают у людей с психопатией (расстройством личности

27. Синдромы выключения сознания (оглушение, сопор, кома). Сравнительная клиническая характеристика, заболевания, при которых встречаются эти синдромы.
Сознание - это высший уровень психического отражения действительности и саморегуляции, проявляющийся способностью личности отдавать себе ясный отчет об окружающем, о настоящем и прошлом времени, принимать решения и в соответствии с ситуацией управлять своим поведением.
Коматозное состояние характеризуется полным выключением сознания, больной лежит с закрытыми глазами, и его невозможно разбудить - он не реагируют ни на какие раздражители, даже сильные болевые. Выражена мышечная атония, постепенно угасают все рефлексы, а в терминальных стадиях происходит угнетение центров дыхания и кровообращения.
В связи с успехами трансплантологии в литературе широко обсуждаются медицинские, этические и юридические проблемы хронического «вегетативного состояния» (иначе - «кома с бодрствованием», «мозговая смерть», «декортикация»), возникающего после тяжелых повреждений мозга вслед за периодом (10-14 дней) сноподобной комы. При этом глаза больного открываются самопроизвольно в ответ на словесные стимулы, сохранена цикли- ческая смена сна и бодрствования, может самопроизвольно регулироваться дыхание и поддерживаться нормальный уровень артериального давления, но высшие психические функции при этом уже безвозвратно утрачены.
Сопорозное состояние характеризуется, так же как и кома, полным выклю- чения сознания, но у больного сохранены оборонительные и другие безусловные рефлексы. Сопор и кома являются признаками тяжелого соматического неблагополучия организма. После выздоровления остается полная амнезия всего периода бессознательного состояния.
Оглушение - выраженная его степень граничит с сопором, однако больного удается «растормошить», и он приходит на короткое время в сознание. При отсутствии сильных стимулов извне (энергичные оклики, встряхивание) боль- ной снова погружается в спячку. После выздоровления, при тяжелом оглушении, амнезия на период нарушения сознания почти полная.
При средней степени оглушенности (сомоноленция) сонливость менее глубокая; больной сам не говорит, но на вопросы отвечает, хотя и со значительной задержкой; нарушено осмысление окружающего, а при выздоровлении отмечается частичная амнезия.
При более легком оглушении - обнубиляции происходит колеблющееся по интенсивности легкое затемнение сознания с затруднением осмысливания ситуации, понимания смысла происходящего и чужой речи, больной сонлив, медленно и мало говорит. при некоторых начальных формах прогрессивного паралича или опухолей головного мозга, существуют продолжительные сроки.
29. Общие закономерности формирования психических расстройств в детском и подростковом возрасте, понятие дизонтогенеза, периодизация индивидуального развития в психиатрии (Ковалев В.В.).
ажнейшую особенность детского и подросткового возраста составляет непрерывный, но вместе с тем и неравномерный процесс развития и созревания структур и функций всего организма, в том числе и центральной нервной системы.
Наиболее интенсивное психическое развитие (психический онтогенез) приходится на детский и подростковый возраст, когда формируются как отдельные психические функции, так и личность в целом.
Психическое развитие происходит в результате непосредственного контакта ребенка и подростка с окружающей средой. В связи с этим симптомы психических расстройств, возникающие при психических заболеваниях, представляют собой интегративное выражение нарушений биологического и психического (социального) созревания.
Методологическую основу изучения возрастных особенностей психических заболеваний у детей и подростков составляет онтогенетический подход в сочетании с принципом единства биологического и социального.
Психическое развитие протекает не равномерно, поступательно, а поэтапно и скачкообразно. Отдельные этапы разграничены временными рамками, когда происходят наиболее бурные, качественные изменения в психике. Эти периоды получили название возрастных кризов. Различают первый (2-4 года), второй (6-8 лет) детские возрастные кризы и подростковый (12-18 лет) криз. В эти периоды в связи с нарушением физиологического и психологического равновесия часто возникают различные психопатологические симптомы, т.е. нарушения психического развития. Эти нарушения могут быть вызваны как биологическими, так и средовыми факторами или их сочетаниями.
Психический дизонтогенез (нарушение психического развития) проявляется в нарушении темпов, сроков развития психики в целом и отдельных функциональных систем. Основные типы нарушений психи-
п*
ческого развития проявляются ретардацией, асипхронией развития и высвобождением и фиксациейраннихформреагирования.
Ретардация — запаздывание или остановка развития отдельных психических функций. Она может быть тотальной и парциальной (нарушение темпа и сроков созревания отдельных функциональных систем). Клиническим выражением тотальной психической ретардации является общее психическое недоразвитие (олигофрения). Парциальная ретардация — незрелость отдельных психических процессов — речи, внимания, школьных навыков, сюда же относятся проявления инфантилизма и невропатии. В этих случаях запаздывает переход от более простых, преимущественно природно-психических свойств к более сложным — социально-психическим, познавательным.
Асинхроншразвития — диспропорциональное, искаженное развитие психики. Характеризуется выраженным опережением развития одних психических функций и запаздыванием других. Искаженное развитие проявляется в синдроме детского аутизма и гебоидном синдроме в подростковом возрасте. Случаи, при которых одна или несколько функциональных систем развиваются, значительно обгоняя типичную для них хронологию, обозначаются термином акселерация. Иллюстрацией могут служить дети с чрезвычайно ранним развитием психики (вундеркинды) либо с односторонним развитием отдельных качеств психической деятельности (музыка, поэзия, спортивные достижения).
Высвобождение и фиксация более ранних форм нервно-психического реагирования на более поздних этапах развития проявляются нарушением навыков опрятности, патологическими привычными действиями, мутизмом, патологическими страхами и фантазиями.
Детскому возрасту свойственны продолжающееся развитие и созревание физиологических систем и морфологических структур мозга, поэтому наряду с негативными и продуктивными симптомами, обусловленными механизмами выпадения или возбуждения относительно зрелых систем, большое место в клинической картине психических заболеваний принадлежит негативным и продуктивным дизонтогенетическим симптомам.
В основе негативных дизонтогенетических симптомов лежит задержка или искажение развития нервно-психических функций: в первую очередь симптомы приостановки и задержки темпа познавательных функций и мышления, что клинически проявляется синдромами умственной отсталости и пограничных состояний интеллектуальной недостаточности, симптомами недоразвития и задержки развития речи и моторики.
Продуктивные дизонтогенетические симптомы имеют в своей основе явление «дисфункции созревания» или «относительной возрастной незрелости» физиологической системы и клинически проявляются стереотипиями, эхолалиями, некоторыми видами страхов, патологическими фантазиями, ипохондрическими и дисморфофобическими переживаниями, а также синдромом сверхценных интересов и увлечений.
В отличие от обычных психопатологических симптомов негативные дизонтогенетические симптомы у детей и подростков малоспецифичны в нозологическом плане и больше характеризуют период онтогенеза, в котором возникло повреждение структуры или функции мозга.
Продуктивные дизонтогенетические симптомы подобно обычным продуктивным психопатологическим симптомам отличаются малой нозологической специфичностью, но для них характерен возрастной изо- морфоз.
Имеется в виду преобладание психопатологического сходства, связанного с возрастом, над психопатологическими различиями, обусловленными спецификой того или иного заболевания.
У детей младшего возраста продуктивные дизонтогенетические симптомы преобладают в клинической картине психических заболеваний, в то время как продуктивные симптомы обычного типа имеют рудиментарный, стертый и эпизодический характер.
Ввиду незавершенности, рудиментарности в детском возрасте психопатологических синдромов, свойственных психическим заболеваниям взрослых, термин «синдром» в детской психиатрии часто используется для условного обозначения более или менее определенных сочетаний психических нарушений, характерных преимущественно для детского и подросткового возраста. Их основу составляют негативные и продуктивные дизонтогенетические симптомы и их комбинации.
Одним из факторов, играющих важнейшую роль в этиологии и патогенезе психических расстройств в детском и подростковом возрасте, является возрастной фактор. Этот фактор в виде изменений общей и нервной реактивности в определенные критические периоды онтогенетического развития может иметь определенное этиологическое значение как способствующий возникновению тех или иных психических заболеваний. Такие периоды называют периодами повышенной восприимчивости к различным вредностям. В «критические периоды» не только имеются условия, облегчающие возникновение психических заболеваний, но и наблюдается их более тяжелое, нередко злокачественное течение. В то же время психические заболевания, возникающие в интервалах между периодами возрастных кризов, отличаются более благоприятным течением и менее тяжелыми проявлениями.
В детском и подростковом возрасте симптомы психических расстройств имею ряд особенностей. Прежде всего эти симптомы малоспецифичны в нозологическом отношении, т.е. одни и те же симптомы встречаются при различных психических заболеваниях (невротические реакции, органическое поражение ЦНС, шизофрения). Кроме того, исходя из теории этапности психического развития, считается, что психопатологические расстройства отражают тип нервно-психического реагирования, характерный для данного возрастного периода. Эти симптомы свойственны определенному возрасту и не встречаются или возникают как исключение и в значительно измененной форме на других возрастных этапах.
Таким образом, патогенетическую основу преимущественных для детского и подросткового возраста психических расстройств как раз и составляют механизмы сменяемости различных уровней патологического нервно-психического реагирования на те или иные вредности. Схематически выделяют четыре основных возрастных уровня.
Соматовегетативный уровень реагирования (0-3 года), которому свойственны различные варианты невропатического синдрома, расстройства проявляются нарушениями со стороны внутренних органов, преимущественно желудочно-кишечного тракта, нарушением сна, вегетативными расстройствами.
Психомоторный уровень реагирования (4-7 лет); к нему относятся синдром гиперактивности, неврозоподобные двигательные расстройства (тики, заикание, мутизм). Выделение данного уровня для детей дошкольного и младшего школьного возраста объясняется тем, что с 6 до 12 лет происходит дифференциация функций двигательного анализатора и к 7 годам ядро корковой части двигательного анализатора приобретает структуру, сходную с архитектоникой у взрослых.
Аффективный уровень патологического реагирования (5-10 лет). Для него характерны симптомы страхов, уходов и бродяжничества, повышенной аффективной возбудимости. Появление этих расстройств связано с началом формирования самооценки и самосознания.
Наиболее поздно, в возрасте 11-17 лет, проявляется преимущественно эмоционально-идеаторный уровень реагирования. Психические расстройства возникают на основе сверхценных образов, к которым склонны подростки. Это суицидальные реакции, ипохондро-дисморфо- фобические расстройства, синдромы сверхценных интересов и увлечений и философской интоксикации.
Термин «дизонтогенез» еще сравнительно недавно трактовался по ассоциации с понятием «дизонтогении», предложенным Schwalbe в 1927 г., как грубое нарушение развития организма в пренатальном периоде. В понятие «постнатальный дизонтогенез» стали включать более легкие формы нарушений развития, не только структурные, но и функциональные. Одним из основных компонентов постнатального дизонтогенеза мы считаем психический дизонтогенез, т. е. нарушение психического развития в детском и подростковом возрасте в результате расстройства созревания структур и функций головного мозга
30. Расстройства развития коммуникации: расстройства языка (экспрессивные и рецептивные нарушения), речи (нарушения артикуляции, заикание) и общения (социальное\прагматическое расстройство коммуникации).
Нарушения речи могут возникать как вследствие врожденного недоразвития всех или отдельных звеньев речевой системы, так и при различных заболеваниях, особенно при поражении речевых зон коры головного мозга.
При ряде психических заболеваний у заболевшего исчезает инициатива в вербальном общении - больной ведет себя пассивно, отвечает кратко, незаинтересованно (ответы типа «да», «нет») или отказными понятиями («не помню», «не знаю»), что порой ошибочно трактуется как нарушения памяти и интеллекта. Угасание потребности в общении является одним из главных проявлений аутизма. Реже встречается противоположное состояние - многоречивость, но также с отсутствием заинтересованности в собеседнике. Главный признак здесь - монологичность речи, исчезновение диалогичности. Такое обезличенное общение часто называют «аутизмом наоборот, наизнанку».
Под расстройством экспрессивной речи понимается такое специфическое нарушение развития, при котором способность ребенка использовать выразительную разговорную речь заметно ниже уровня, соответствующего его умственному возрасту. Ребенок хорошо понимает обращенную к нему речь, расстройств речевой артикуляции у него может не быть, но выразить свое состояние и мысли словами он не может. О том, что ребенок понимает обращенную к нему речь, можно судить по таким признакам:
- ребенок выполняет просьбы, но не может описать свои действия, которые он совершал при их исполнении;
- улыбается, жестикулирует, широко использует мимику в совместной игре или при прослушивании сказок;
- стремится к общению, активно замещая дефицит слов жестами, мимикой, неречевыми звуками, несвязными фразами, искаженными словами;
- раздражается, злится или приходит в отчаяние, когда его не понимают.
Примером тяжелого расстройства экспрессивной речи могут служить случаи, когда ребенок в возрасте старше трех лет просит о чем-либо не словами, а жестами, указывая на предметы пальцем, сопровождая свои жесты криком, визгом, мычанием, фырканием. До трех лет многие дети общаются именно таким образом
Расстройство рецептивной речи характеризуется нарушением понимания ребенком обращенных к нему высказываний. Дети с таким расстройством обладают нормальным слухом, но не могут понять значение отдельных звуков, слов и предложений. Развитие рецептивной речи всегда опережает развитие экспрессивной речи, поэтому расстройство рецептивной речи всегда сопровождается расстройством и экспрессивной речи.
Определить расстройство можно по следующим характерным признакам:
- со дня рождения ребенок не реагирует на знакомые названия (свое имя, "мама", "папа" и т. п.);
- к 18 месяцам не может идентифицировать по названиям обычные предметы из своего окружения
- в возрасте 2 лет не способен следовать простым инструкциям;
- после 3 лет не понимает значение грамматических и невербальных аспектов речи (отрицаний, вопросов, сравнений, тона голоса, речевой жестикуляции).
1. Дисфония (афония) - отсутствие или расстройство фонации вследствие патологических изменений голосового аппарата. Патология голоса может воз- никать при различных заболеваниях: хронических ларингитах, парезах и пара- личах гортани; нарушения тонуса и подвижности голосовых связок гортани могут носить также функциональный характер (фонастения у лиц голосоречевых профессий, психогенная афония при неврозах).
2. Брадилалия (брадифразия) и тахилалия (тахифразия) - патологически замедленный или патологически ускоренный темп речи. Эти расстройства связаны с центрально-обусловленными нарушениями реализации речевой программы (органическими или функциональными по своей природе).
Баттаризм (парафразия) - сочетание патологически ускоренной речи с аграмматизмами, т.е. неправильным формированием фразы вследствие особого нарушения речевого внимания. Полагают, что при ускорении мышления каждая последующая мысль может преждевременно (до того как будет произнесена предыдущая) вклиниваться в речь. Потеря концентрации внимания в логически важных частях речевого потока делает речь спотыкающейся, неряшливой, хаотичной, она содержит пропуски, повторения, смешения букв в слове, недоговаривания, включения в фразу неадекватного по смыслу материала.
Заикание - нарушение темпо-ритмической организации речи, обусловленное судорожным состоянием мышц речевого аппарата. Является центрально обусловленным, имеет органическую или функциональную (логоневроз) природу, возникает чаще в ходе речевого развития ребенка. К физиологическим (биологическим) симптомам заикания относятся речевые судороги, нарушения центральной нервной системы и физического здоровья, общей и речевой моторики. К психологическим (социальным) - речевые запинки и другие нарушения экспрессивной речи, феномен фиксированности на дефекте, логофобии, уловки и другие психологические особенности.
Главным внешним симптомом заикания являются речевые судороги. Их длительность в средних случаях составляет от 0,2 до 13 секунд, в тяжелых - до 90 секунд. При тонических судорогах имеет место короткое толчкообразное или длительное спазматическое сокращение мышц - тонус: «т-ополь» (черта после буквы означает судорожную паузу при произношении слова). При клонических судорогах наблюдается ритмическое повторение одних и тех же судорожных движений - клонус: «то-то-поль». Могут наблюдаться не только клонические и тонические, но и смешанные (клонико-тонические) формы заикания.
4. Дислалия (косноязычие) - нарушение, недостатки звукопроизношения фонем при формально нормальном слухе и сохраненной иннервации речевого аппарата.
В основе акустико-фонематической дислалии лежат недостатки в процессе узнавания и различения входящих в состав слова фонем (фонематический слух). Ребенок не распознает тот или иной акустический признак сложного звука (гора - «кора», жук - «щук», рыба - «лыба»). Все это мешает пра- вильно воспринимать речь как самому говорящему, так и слушающему.
При артикуляторно-фонематической дислалии фонематический слух у ребенка сформирован полностью, но имеют место нарушения в моторном звене производства речи. При этом может быть не полностью сформирована артику- ляторная база некоторых звуков, что приводит к замене нужного звука другим, более простым по артикуляции. В других случаях, что бывает наиболее часто, артикуляционная база сформирована, но принимается неправильное решение об использовании звука, вследствие чего звуковой облик слова становится неустойчивым (ребенок может произносить слова правильно и неправильно).
При артикуляторно-фонетической дислалии дефекты звуков обусловлены неправильно сформировавшимися артикуляторными позициями. Чаще всего в этих случаях неправильный звук по своему акустическому эффекту близок к правильному и окружающими распознается.
Прагматическое языковое ухудшение (PLI) или социальное(прагматическое) коммуникативное нарушение (SCD), является ухудшением в понимании прагматических аспектов языка. (переносный смысл)
31. Аутизм и сходные с ним расстройства развития: синдром Ретта и дезинтегративное расстройство детского возраста.
Детский аутизм [F84.0] (синдром Каннера) встречается с частотой 0,02-0,05%. У мальчиков отмечается в 3-5 раз чаще, чем у девочек. Хотя аномалии развития можно выявить еще в младенчестве, диагностируют заболевание обычно в возрасте 2-5 лет, когда формируются навыки социального общения. Классическое описание данного расстройства (Каннер Л., 1943) включает чрезвычайную замкнутость, безразличие к присутствию других людей, сложности в эмоциональном общении с окружающими (в том числе с ближайшими родственниками), избегание зрительного контакта, неадекватное использование жестов, интонации и мимики при выражении эмоций, недоразвитие речи со склонностью к повторам, эхолалии, неправильное употребление местоимений («ты» вместо «я»), монотонное повторение шума и слов, снижение спонтанной активности, стереотипии, манерность. Память может быть довольно хорошей. Типичная черта данных больных - навязчивое желание поддерживать все в неизмененном виде, страх перед новым, стремление достичь завершения в любом действии, предпочтение общения с предметами общению с людьми. Опасность представляет склонность данных больных к самоповреждениям (кусанию, вырыванию волос, ударам головой). В старшем школьном возрасте часто присоединяются эпилептические припадки. Сопутствующую задержку умственного развития наблюдают у двух третей пациентов.
Синдром Ретта описан австрийсим педиатром A. Rett в 1966 г. Тип наследования доминантный, сцепленный с полом. Популяционная частота 1 на 10-15 тыс. новорожденных девочек. Среди умственно отсталых девочек частота заболевания составляет 2,48%. Плоды мужского пола элиминируют во II триместре беременности матери. В литературе имеются крайне редкие описания синдрома Ретта у мальчиков. Примерно до 1 года-1,5 лет ребенок ничем не отличается от своих сверстников. В дальнейшем отмечается прогрессирующая задержка умственного развития вплоть до степени идиотии, нарушение походки, эпилептиформные пароксизмы. На фоне потери способности к целенаправленным движениям рук появляются стереотипные автоматизмы типа «умывания рук» (hand washing), которые наблюдаются во время бодрствования. Этот симптом является безошибочным признаком для установления синдрома Ретта. Лечение не разработано.
Де́тское дезинтеграти́вное расстро́йство — относительно редкое первазивное (общее) расстройства развития у детей, родственное детскому аутизму и синдрому Ретта, которое возникает после первых 2 лет нормального развития Расстройство характеризуется резкой утратой прежде усвоенных навыков в таких областях, как социальные навыки, речь, контроль функций мочевого пузыря и/или кишечника, нарушением сенсорно-двигательной координации. В итоге расстройство приводит к глубокой и необратимой умственной отсталости (детская деменция)
32. Специфические расстройства обучения: чтения (дислексия), правописания (спеллингования), математики (дискалькулия).
Нарушения чтения и письма наиболее часто встречаются у детей при обучении их грамоте и, как показывают исследования, они имеют определенные отличия от нарушений чтения и письма у взрослых при локальных поражениях головного мозга (травмы, опухоли, нарушения мозгового кро- вообращения). О. Ортон (Orton, 1937) вслед за Е. Джексоном (Jackson) зат- руднения чтения и письма у детей называл «алексией и аграфией развития» или «эволюционной алексией и аграфией». В их этиологии участвуют как генетические, так и экзогенные факторы (патология беременности, родов, асфиксия, «цепочка» детских инфекций, травмы головы), которые приводят к парциальной задержке, несформированности психических функций, осуществляющих процессы чтения и письма в норме (зрительного анализа и синтеза, пространственных представлений, фонематического слуха и др.).
1. Дислексия - частичное специфическое нарушение процесса чтения. Проявляется в затруднениях опознания и узнавания букв, в затруднениях слияния букв в слоги и слогов в слова, что приводит к неправильному воспроизведению звуковой формы слова, искажению понимания прочитанного. Дислексия встречается у 3% детей начальных классов массовой школы, чаще у мальчиков.
По проявлениям обычно выделяют два вида дислексий (аграфий): вербальная и литеральная. При вербальной (аграфической) дислексии нарушено понимание смысла фраз и отдельных слов, а при литеральной (агностической) дислексии нарушено узнавание отдельных букв, цифр и других знаков
СПЕЦИФИЧЕСКОЕ РАССТРОЙСТВО СПЕЛЛИНГОВАНИЯ- клинически значимое нарушение развитие понимания прочитанного, не связанное с умственной отсталостью и другим определенным психическим и неврологическим расстройством. В разной степени нарушается и способность обратного перевода устной речи в письменную. Расстройство не связано в своем развитии с социально-педегогической запущенностью, умственной отсталостью, другими определенными психическими и неврологическими расстройствами
Дискалькулия (англ. dyscalculia) — неспособность к изучению арифметики. Часто является самостоятельным недугом, а не побочным следствием других нейрологических и психологических проблем. В основе дискалькулии лежит неспособность оценивать количество объектов с первого взгляда (то есть без пересчёта). За эту функцию в мозге отвечает внутритеменная борозда теменной доли. У людей, страдающих таким недугом, данный участок мозга меньше, чем у здоровых людей, и недостаточно активен. Такие люди часто могут страдать ещё дислексией и синдромом дефицита внимания.
Данный синдром проявляется в следующих симптомах:
Неспособность к быстрому распознаванию количества предметов в поле зрения. Например, человек не сможет понять, какое количество имеют 3 книги на столе, пока не посчитает их по одной.
Присутствие высоких сложностей при вычислении с помощью цифр. Например, человек, страдающий дискалькулией, не сможет понять, почему 3 + 3 = 6.
Наличие сложностей с абстрактным счётом времени. Например, подобные люди всегда опаздывают на запланированные встречи.
Отсутствие понятия интуитивного вычисления пройденного расстояния.
Наличие сложностей с координацией движений.
Так или иначе, это не является показателем интеллекта. Люди, имеющие синдром дискалькулии, часто становятся поэтами, художниками, скульпторами, и, следовательно, не имеют проблем в изучении языков или писания.
33. Расстройства развития моторных функций: координации (синдром неуклюжего ребенка), стереотипии (физиологические и патологические), тики (синдром Туретта, хронические тики).
Диспраксия - расстройство планирования и (или) исполнения моторных действий при отсутствии значимых симптомов при стандартном неврологическом исследовании. Это расстройство высших корковых процессов, связанное с процессами восприятия (как ребенок интерпретирует, что он видит и слышит), использования языка и мышления. Выделяют следующие варианты диспраксии:
• планирования, при которой возникают трудности с планированием последовательности или порядка координированных движений;
• действий, которые включают манипуляции объектами;
• исполнения, где имеются трудности со знанием, что делать, как переходить от одной активности к другой, с копированием действий.
Эти трудности могут влиять на прогресс в обучении и самооценку; они обусловливают академическую неуспеваемость. Симптомы включают проблемы с почерком, одеванием, плохой грамотностью, копированием, рисованием и т.д.
Неопрятность в еде, связанная с трудностями в координации откусывания, жевания и глотания (оромоторная диспраксия), часто с повышенным слюнотечением, дополнительно усугубляет трудности социальной самореализации ребенка.
Это заболевание может быть как первичным, так и вторичным. В первом случае причины диспраксии не связаны с невропатологическими нарушениями, однако, их непросто определить без применения специальных методик. Во втором случае диспраксия является следствием черепно-мозговой травмы, ДЦП, других патологий нервной системы или входит в симптоматику синдрома Дауна, аутизма, синдрома Вильямса.
Стереотипии характеризуются однообразным и бессмысленным (длящимся часы, дни, недели и месяцы) повторением одних и тех же действий: стремление принимать одно и то же положение тела (стереотипия позы), находиться в одном и том же месте помещения (стереотипия места) и др. Стереотипное повторение одних и тех же слов или оборотов речи называют вербигерацией.
Физиологические стереотипии – абсолютно нормальное явление на первом году жизни ребенка. Они могут выражаться в сосании пальцев, раскачивании туловища, кручении головы. Все эти движения служат ребенку для самоуспокоения или расслабления, снятия напряженности и тревожности. Их главное отличие от патологических – постоянная вариативность движений. Примерно к 5—7 годам эти явления у многих детей бесследно проходят, и лишь у малой части здоровых детей навязчивые и ставшие привычными для ребенка движения остаются. У детей старшего возраста это могут быть некие ритуальные действия, такие как: подергивание ногой или рукой, облизывание или обкусывание губ или ногтей, постукивание пальцами, скрещивание ног, почесывание за ухом и т.д. Такие действия могут возникнуть во время эмоционального стресса или сильного волнения. Их монотонная повторяемость и привычность отвлекают от раздражающих внешних факторов и снимают напряжение и тревогу. Некоторые движения ребенок берет с собой во взрослую жизнь, и они периодически напоминают о себе во время сильных стрессов.
При тиках первоначально возникают преднамеренные, в каком-то смысле нужные действия, но затем они становятся привычными и неодолимыми: подергивания плечами, дотрагивания до носа, пощипывание мочек ушей, расчесывание и т. п. Это может быть покашливание, хмыканье, шумное втягивание воздуха, похрюкивание - респираторные тики. Встречаются чавкание, чмокание, цокание и т. п.- оперкулярные тики. Весьма часто наблюдаются слова-паразиты, «экание» и прочий речевой «мусор» - вер- бальные тики. Некоторые авторы навязчивое сосание пальца, онихофагию и трихотилломанию относят к группе тикозных расстройств. Все они переживаются пациентом как чуждые, вредные и болезненные.
Одним из тикозных расстройств является синдром Жиля де ла Туретта, подробно описанный в 1885 г. Это заболевание возникает в детском и подростковом возрасте и чаще всего бывает наследственным; характерна и высокая сочетаемость (коморбидность) его с неврозом навязчивостей. Сложный двигательный тик от навязчивых действий отличить бывает трудно, особенно у детей, которые еще не способны описать мысли и ощущения, сопровождающие эти действия. Для диагностики синдрома Туретта важен анализ динамики болезни: обычно в 6-7 лет появляются простые тики мышц лица, головы или шеи (моргание, подергивание носом), затем, с годами они распрост- раняются вниз на туловище и конечности (подергивание плечами). В 8-9 лет присоединяются голосовые тики (типа собачьего лая, повторения звуков, выкрикивания непристойностей), а в 11-12 лет появляются навязчивости и сложные тики (трогать себя и предметы, подпрыгивать, жестикулировать), которые чаще всего сохраняются (с периодами ремиссий) в течение всей жизни. Интересно отметить, что при данном заболевании помогают нейролептики (галоперидол, пимозид), которые сами при передозировке могут вызывать двигательные экстрапирамидные расстройства. Предполагается, что болезнь связана с нарушением медиаторного обмена (дофамин, серотонин и эндогенные опиоиды) в базальных ядрах и лобных долях мозга.
34. Шизофрения. Определение. Типы течения, основные клинические формы. Лечение.
Шизофрения (F20) - эндогенное хроническое психическое заболевание, характеризующееся основными и дополнительными симптомами, ранним началом, прогрессирующим течением и развитием дефекта личности особого типа (в наиболее тяжёлых случаях - шизофренического слабоумия).
Первоначально шизофрения была выделена из круга прочих психических заболеваний исключительно как клиническое понятие, объединяющее довольно разнородные болезненные состояния.
К основным (первичным, облигатным) относятся утрата социальных связей, нарастающая замкнутость, погруженность в мир внутренних, оторванных от реальности переживаний (аутизм), эмоциональное обеднение, тупость (апатия), особые расстройства мышления (резонёрство, паралогичность, разорванность, символизм) и расщепление психики - схизис (утрата внутреннего единства, согласованности различных психических процессов, амбивалентность, амбитендентность, импульсивность).
Эти расстройства представляют собой клиническое воплощение деструктивных тенденций болезненного процесса. В этом смысле они понимаются как первично негативные (дефицитарные) симптомы болезни. Лёгкая степень выраженности этих нарушений, которую можно выявить уже на ранних этапах развития заболевания, в отечественной литературе квалифицируется как изменение личности по шизофреническому типу.
Диагностические признаки шизофрении по Е. Блейлеру - «четыре А»:
• Аутизм;
• снижение Аффекта (эмоциональное обеднение, апатия);
• нарушение стройности Ассоциаций (формальное мышление);
• Амбивалентность.
Течение шизофрении обычно определяют как хроническое, про-гредиентное. Однако встречаются как злокачественные варианты болезни, начинающиеся в раннем возрасте и в течение 2-3 лет приводящие к стойкой инвалидизации, так и относительно благоприятные формы с длительными периодами ремиссий и мягкими изменениями личности. Приблизительно треть больных сохраняют трудоспособность и высокий социальный статус в течение всей жизни. Считается, что поддерживающее лечение нейролептиками не только препятствует возникновению обострений, но и существенно повышает адаптацию больных. Для сохранения социального статуса пациента большое значение также имеют поддержка со стороны семьи и правильно выбранная профессия.
Непрерывный тип течения [F20.*0] характеризуется отсутствием ремиссий. Несмотря на колебания в состоянии больного, психотическая симптоматика никогда не исчезает полностью.
Приступообразно-прогредиентньш (шубообразный1) тип течения (F20.*1) отличается наличием ремиссий. Бредовая симптоматика возникает остро, манифестации бреда предшествуют упорная бессонница, тревога, страх сойти с ума. Бред в большинстве случаев несистематизированный, чувственный (см. в разделе 9.2 «Бред»), сопровождается выраженной растерянностью, тревогой, возбуждением, иногда в сочетании с манией или депрессией. Среди фабул бреда преобладают идеи отношения, особого значения, нередко возникает бред инсценировки. Острый приступ шизофрении продолжается несколько месяцев (до 6-8) и завершается исчезновением бредовой симптоматики, иногда появлением критики к перенесенному психозу.
Периодический (рекуррентный) тип [F20.*3] - наиболее благоприятный вариант течения заболевания, при котором возможны длительные светлые промежутки без продуктивной симптоматики, с минимальными изменениями личности (интермиссии). Приступы возникают чрезвычайно остро, аффективные расстройства (мания или депрессия) преобладают над бредовыми, на высоте приступа может возникать помрачение сознания (онейроидная кататония). Дефект личности даже при длительном течении не достигает степени эмоциональной тупости. У части больных наблюдают только один или два приступа в течение всей жизни.
Параноидная форма [F20.0] - самый частый вариант заболевания. Она составляет около половины всех случаев шизофрении. Среди всех расстройств на первый план при этой форме выступает бред. Хотя могут возникать самые различные бредовые идеи (преследования, изобретательства, ипохондрический, дисморфо-манический), чаще наблюдают бред воздействия. Характерны постепенное усложнение симптоматики и последовательная смена бредовых синдромов. Возникновению бреда могут предшествовать сверхценные идеи, однако довольно быстро они оформляются в клинически очерченный паранойяльный синдром. При этом синдроме галлюцинации отсутствуют, бредовые идеи отличаются стройностью, поддерживаются целой системой доказательств. У многих больных этот этап бывает коротким, и вскоре формируется параноидный синдром, основным содержанием которого бывает психический автоматизм (синдром Кандинского-Клерамбо). Больные уверены, что стали предметом особого дистанционного воздействия (лучей, гипноза, биополей, телепатии и т.п.), часто они мысленно общаются со своими преследователями (псевдогаллюцинации). На заключительном этапе болезни на первый план выступают нарастающее равнодушие и беспечность - это уже проявления парафренного синдрома. В этом случае к бреду воздействия присоединяются нелепые идеи величия. Появляются громоздкие фантазии, больные рассказывают невероятные вещи о своем прошлом (конфабуляторный бред). Нарастает апатия, пациенты становятся спокойными и пассивными.
Бред теряет стройность, никаких доказательств своей правоты больные не приводят.
Кататоническая форма [F20.2] встречается существенно реже (1-3% больных шизофренией). Ведущим в картине заболевания является синдром люцидной кататонии Преобладают двигательные расстройства в виде ступора или возбуждения. Кататонический ступор отличается тем, что больной длительное время сохраняет вычурную, неестественную, часто неудобную позу, не чувствуя утомления, например, лежит, приподняв голову над подушкой (симптом воздушной подушки), накрывает голову простыней или полами халата (симптом капюшона), принимает позу эмбриона. При этом тонус мышц резко повышен, это позволяет врачу придать больному какую-либо позу, которую он будет в дальнейшем сохранять (каталепсия - восковая гибкость). Часто растормаживаются примитивные рефлексы (хватательный, симптом хоботка). Для больных характерны негативизм (отказ от выполнения инструкций или действия, противоположные требуемым) и мутизм (полное отсутствие речи при наличии способности понимать слова собеседника и команды). Обездвиженность больных может сосуществовать с импульсивными поступками и приступами нецеленаправленного, часто стереотипного кататонического возбуждения. Больные могут проявлять неожиданную, ничем не спровоцированную агрессию. К симптомам ка-татонии также относят стремление копировать движения, мимику и высказывания собеседника (эхопраксия, эхомимия, эхолалия), манерность, вычурность движений и мимики, пассивную (автоматическую) подчи-няемость (отсутствие спонтанной деятельности при возможности механически бездумно выполнять требования окружающих). У некоторых больных эпизодически могут возникать отдельные бредовые и галлюцинаторные переживания, но они никогда не бывают стойкими.4
Гебефреническую форму [F20.1] считают одним из самых злокачественных вариантов болезни. Она начинается в детском или подростковом возрасте. Диагноз становится очевиден в 12-14 лет, однако уже до этого возраста больные выделяются среди сверстников своей необычностью, инфантильностью, низкой успеваемостью, неумением находить общий язык со сверстниками. При общей ограниченности они могут проявлять избирательный интерес к некоторым видам деятельности (бессмысленное коллекционирование, прицельное изучение узкой области специальных знаний, стереотипные игры).
В развернутую фазу болезни формируется гебефренический синдром (см. раздел 13.1). Он проявляется непродуктивным, бессмысленным возбуждением, детским, дурашливым поведением, кривляньем, нелепым смехом и негативизмом. В отличие от пациентов с манией, смех таких больных не заразителен, не вызывает сочувствия, поскольку сопровождается нелепой манерной мимикой. Сами пациенты при этом не испытывают внутренней радости, их настроение скорее можно определить как безразлично-благодушное. Поведение больных непонятно, они не слушают просьб и советов, сквернословят, сами смеются над своими высказываниями, раздражают окружающих своей назойливостью и неуместными замечаниями. Попытки их урезонить приводят к тому, что они начинают вести себя еще более несносно. Часто больные не могут управлять своими влечениями, отмечаются гиперсексуальность, прожорливость.
Простая форма [F20.6] отличается от всех других вариантов тем, что на всем протяжении болезни продуктивные симптомы (бред, возбуждение, галлюцинации) отсутствуют или слабовыражены. Таким образом, постоянно доминирует негативная симптоматика - апати-ко-абулический синдром (см. в разделе 12.3 «Апатико-абулический синдром»). Хотя этот синдром характерен для любой формы шизофрении, именно при простой форме он становится главным и единственным проявлением болезни. Бред, возбуждение и нелепое поведение могут эпизодически возникать у этих больных, но они никогда не бывают стойкими, часто исчезают без лечения. Начинается болезнь исподволь, отсутствие явных нелепостей в высказываниях пациентов не позволяет родственникам своевременно заметить произошедшие перемены в характере больного. Болезнь становится очевидной, когда пациент совсем прекращает ходить в школу, бросает работу, погружается в безделье, проявляет равнодушие к любым замечаниям. Лекарственные средства в этом случае дают незначительный эффект, течение болезни безремиссионное.
Основным методом лечения шизофрении в настоящее время служит прием нейролептиков. При этом существует широкий спектр средств, нацеленных на самые различные проявления болезни: купирование психомоторного возбуждения и растерянности (хлорпро-мазин, клозапин, зуклопентиксол, хлорпротиксен, оланзапин), редукцию бреда и кататонических расстройств [галоперидол, рисперидон, трифлуоперазин, перфеназин (этаперазин*), флуфеназин, оланзапин]. Считают, что основное действие нейролептиков направлено на подавление продуктивной симптоматики. Однако в последние годы в практику введено несколько атипичных нейролептиков, которые позволяют сдерживать нарастание негативных симптомов, а возможно, и смягчают проявления аутизма и пассивности [клозапин, арипи-празол, рисперидон, оланзапин, флупентиксол(флюанксол*), суль-пирид, амисульприд, зипрасидон]. Постоянный прием этих средств позволяет дольше сохранять высокий социальный статус больных. Для длительной поддерживающей терапии также используют депо-препараты (модитен депо*, галоперидол деканоат*, клопиксол депо*). Идеальной считают монотерапию, однако при плохой переносимости лекарственных средств можно сочетать два нейролептика для уменьшения выраженности побочных эффектов или снижения стоимости лечения. В случае возникновения неврологических побочных эффектов больным назначают холинолитические противопаркинсониче-ские средства [тригексифенидил (циклодол*), бипериден (акинетон*), дифенгидрамин (димедрол*)].
Для улучшения взаимоотношений «врач-больной» следует обращать внимание на вопросы, которым больной придает особое значение: удовлетворенность сексуальной жизнью, внешний вид, качество сна, настроение. Для коррекции нежелательных симптомов назначают дополнительные лекарственные средства: антидепрессанты - при снижении настроения, транквилизаторы - при тревоге и нарушениях сна, психостимуляторы и ноотропы - при снижении энергетического потенциала. При этом следует учитывать, что ТЦА и психостимуляторы могут провоцировать обострение психоза, поэтому их следует назначать с осторожностью, только в сочетании с мощными нейролептиками.
Методы шоковой терапии (ЭСТ, инсулинокоматозную терапию) в последние годы применяют довольно редко, поскольку они не имеют явных преимуществ перед лекарственным лечением. В основном их назначают больным с острыми приступами заболевания, яркой аффективной симптоматикой и небольшой продолжительностью заболевания (первый или второй приступ). ЭСТ считают эффективным методом лечения фебрильной шизофрении. При этом атипичном варианте болезни также хороший эффект дает применение гемосорбции, плазмафереза и лазеротерапии.
35. Шизоаффективные расстройства. Клиника. Особенности течения. Дифференциальная диагностика с биполярным аффективным расстройством. Лечение.
Шизоаффективные расстройства (F25)
Эпизодические расстройства, при которых одинаково ярко проявляется шизофреническая и маниакальная симптоматика, на основании которой невозможно поставить диагноз только шизофрении либо только депрессивного или маниакального эпизода. Другие состояния, при которых аффективные симптомы накладываются на уже имеющуюся шизофрению, сосуществуют или чередуются с другими видами хронических бредовых расстройств, классифицируются рубриками F20-F29. Психотическая симптоматика в виде выраженных нарушений настроения при аффективных расстройствах не дает основания для диагностирования шизоаффективного расстройства.
Симптомы включают: Депрессия
Плохой аппетит
Снижение веса или наоборот
Изменение режима сна (человек спит слишком много или мало)
Возбуждение
Потеря энергии
Потеря интереса к обычным занятиям чем-либо
Появление чувства безнадежности или бесполезности
Чувство вины или самообвинения
Невозможность ясно думать, сконцентрироваться
Мысли о смерти или суициде Мания
Повышенная деятельность, включая работу, социальную или сексуальную деятельность
Повышенный или/и быстрый темп речи
Быстрый ход мыслей
Маленькая потребность во сне
Возбуждение
Завышенная самооценка
Патологически повышенная отвлекаемость
Саморазрушительное поведение или опасное поведение (такое как, шумные вечеринки, небезопасный секс, вождение не в трезвом виде) Шизофрения
Бред (странные представления, которые не основаны на реальных событиях, и человек отказывается принимать это как должное)
Нарушение мышления
Галлюцинации (восприятие чувств, которые не являются правдоподобными, такое как способность слышать голоса)
Странное или необычное поведение
Медленные движения или полная недвижимость
Недостаток эмоций в выражении лица или речи
Слабая мотивация к действиям
Проблемы с речью и коммуникацией
Симптомы патологии находят отражение во всех видах деятельности – образовательной, социальной, трудовой. Заболевание может принимать вялотекущую форму с незначительными признаками патологии, либо проявиться в виде регулярных спонтанных эпизодов. Кроме того, оно в отличие от шизофрении, практически не провоцирует изменения личности. Аффективные нарушения выражены дольше и сильнее, чем продуктивные симптомы шизофрении. Приступы могут быть:
маниакально-параноидными;
депрессивно-параноидными;
смешанными.
Шизоаффективный психоз с аффективным сближает ряд существенных характеристик, таких как близкое к фазному течение в виде приступов и ремиссий, отсутствие прогредиентности, аффективный уровень расстройств на всем протяжении заболевания в виде периодического возникновения и чередования фаз циркулярного аффекта разной полярности, психопатологические проявления которых могут доходить до уровня аффективного (голотимного) бреда, соответствующего (конгруэнтного) полюсу аффекта по содержанию. При отграничении от аффективного психоза, однако, даже при фазной динамике психопатологических расстройств, о наличии собственно шизоаффективного психоза будет свидетельствовать присутствие в картине шизоаффективного приступа первичных, невыводимых из аффекта бредовых расстройств, не только инконгруэнтных циркулярному аффекту по содержанию, но имеющих другие, отличные от аффективных, механизмы бредообразования с формированием более глубокого уровня бредовых расстройств, свойственных симптомам первого ранга K. Schneider и соответствующих диагностическим критериям шизофрении по МКБ-10.
Успокоительные средства
Нейролептики назначаются, чтобы подавить психотические симптомы, такие как бред, галлюцинации и паранойя. К нейролептикам относятся такие препараты как клозапин, рисперидон и оланзапин.
Стабилизаторы настроения
Стабилизаторы настроения назначаются при шизоаффективном расстройстве биполярного типа. Они помогают держать под контролем аффективную сторону заболевания, смягчая периоды мании и депрессии, характерные для биполярного расстройства. Наиболее распространёными стабилизаторами настроения являются препараты лития.
Антидепрессанты
При шизоаффективном расстройстве депрессивного типа назначаются антидепрессанты. Они помогают побороть чувство безнадёжности, печали, нормализуют сон и улучшают концентрацию внимания. Наиболее часто назначаются циталопрам, флуоксетин и эсциталопрам.
Из немедикаментозной терапии часто применяются следующие методы
Психотерапия
Выстраивание доверительных отношений с врачом в ходе психотерапии помогает пациенту лучше понять свою болезнь и с большей уверенностью смотреть в будущее. Сеансы психотерапии учат пациента ставить реальные жизненные цели, решать проблемы и выстраивать взаимоотношения. Пациент может быть обучен новым поведенческим стратегиям, которые будут способствовать более эффективному общению дома и на работе.
