
- •Обучающийся должен знать
- •Обучающий должен уметь
- •1.1. Анатомия молочной железы
- •1.2. Эпидемиология рака молочной железы
- •1.3. Факторы риска рака молочной железы
- •1.3.1. Факторы риска, которые нельзя изменить
- •1.3.2. Факторы, увеличивающие риск развития рмж
- •1.3.3. Индивидуальные факторы риска рмж
- •1.3.4. Профилактика рака молочной железы
- •1.4. Мастопатии и предраковые заболевания
- •1.4.1. Мастопатии
- •I. Диффузная форма мастопатии
- •II. Узловая форма мастопатии
- •1.4.2. Доброкачественные опухоли молочной железы
- •I. Фиброаденома
- •II. Листовидная (филлоидная) фиброаденома
- •III. Аденома молочной железы
- •IV. Папилломы протоков молочной железы
- •V. Липома
- •1.5. Классификация рака молочной железы
- •1.5.1. Клинико-анатомическая классификация рмж
- •1.5.2. Гистологическая классификация рмж
- •1.5.3. Международная классификация tnm (2002 год)
- •1.6. Диагностика рака молочной железы
- •1.6.1. Скрининг рака молочной железы
- •1.6.2. Самообследование молочной железы
- •1.6.3. Клиническая симптоматика рака молочной железы
- •1.6.4. Клинические проявления рака молочной железы
- •1.6.5. Инструментальные методы диагностики рака молочной железы
- •1.6.5.1. Рентгенодиагностика
- •1.6.5.2. Ультразвуковая диагностика
- •1.6.5.3. Ультразвуковая допплерография молочных желез
- •1.6.5.4. Томографические методы исследования
- •1.6.5.5. Термография
- •1.6.6. Морфологическое исследование молочной железы
- •1.6.7. Клинический пример комплексной диагностики рака молочной железы
- •1.6.8. Прогнозирование и маркерная диагностика
- •1.7. Лечение рака молочной железы
- •1.7.1. Оперативное лечение рака молочной железы
- •I. Органонесохраняющие операции
- •II. Органосохраняющие операции
- •III. Реконструктивные операции при раке молочной железы
- •1.7.2. Постмастэктомический синдром
- •1.7.3. Лучевая тарапия рака молочной железы
- •1.7.4. Химиотерапия рака молочной железы
- •1.7.5. Иммунотерапия
- •1.7.6. Гормонотерапия рака молочной железы
- •1.7.7. Комбинированное лечение рака молочной железы
- •1.7.8. Комплексное лечение рака молочной железы
- •1.7.9. Алгоритмы лечения рака молочной железы
- •I. Стадия 0
- •II. Стадии I, iIа, iIb
- •III. Местно распространенный рак молочной железы III стадии
- •1.7.10. Реабилитация больных раком молочной железы
- •1.8. Рак молочной железы у мужчин
- •1.9. Контрольные вопросы
- •1.10. Тестовые задания
- •1.11. Рекомендуемая литература
- •2.1. Патоморфологическая характеристика сарком мягких тканей
- •2.2. Международная классификация tnm
- •2.3. Факторы риска развития сарком мягких тканей
- •2.4. Клинические проявления сарком мягких тканей
- •2.5. Особенности роста и распространения сарком
- •2.6. Диагностика сарком мягких тканей
- •2.7. Современные подходы в лечении сарком мягких тканей
- •2.7.1. Хирургическое лечение сарком мягких тканей
- •2.7.2. Лучевая терапия сарком мягких тканей
- •2.7.3. Комбинированное лечение сарком мягких тканей
- •2.7.4. Химиотерапия сарком мягких тканей
- •2.7.5. Отдаленные результаты лечения сарком мягких тканей
- •2.9. Тестовые задания Задание с выбором одного правильного ответа
- •10. К особенностям роста сарком мягких тканей относятся
- •2.10. Рекомендуемая литература
- •3.2. Классификация по системе tnm
- •3.3. Диагностика опухолей костей
- •3.4. Принципы лечения опухолей костей
- •3.5. Остеосаркома
- •3.6. Паракостальная (юкстакотикальная) саркома
- •3.7. Хондросаркома
- •3.8. Опухоль Юинга
- •3.9. Фибросаркома кости
- •3.10. Злокачественная фиброзная гистиоцитома
- •3.11. Алгоритмы диагностики и лечения сарком костей
- •I. Остеогенная саркома
- •II. Юкстакортикальная остеогенная саркома
- •III. Хондросаркома
- •IV. Саркома Юинга
- •V. Фибросаркома кости
- •3.12. Контрольные вопросы
- •3.13. Тестовые задания
- •10. Особенности роста сарком костей заключаются в том, что они
- •3.14. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Варианты итоговых тестов Первый вариант
- •Второй вариант
- •Матрицы ответов к заданиям в тестовой форме для самоконтроля
- •Раздел 1. Рак молочной железы
- •Раздел 2. Саркомы мягких тканей
- •Раздел 3. Рак Саркомы костей
- •Матрицы ответов к итоговым тестам Вариант 1
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания молочной железы, саркомы мягких тканей и костей
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
1.7.2. Постмастэктомический синдром
Борьба с поздними осложнениями радикального лечения злокачественных новообразований молочной железы – один из самых сложных этапов медицинской реабилитации. Постмастэктомический синдром верхней конечности – наиболее часто развивающееся осложнение после радикального лечения РМЖ (рис. 46).
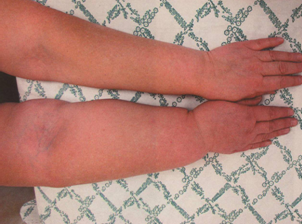
Рис. 46. Постмастэктомический отек 3-й степени и 3-й стадии.
По данным различных авторов, данный синдром возникает у 10-87,5% больных.
Постмастэктомический синдром включает следующий комплекс функциональных и косметических нарушений:
1) нарушение лимфооттока (лимфатический отек конечности);
2) нарушение венозного оттока (стеноз или окклюзия подмышечной и/или подключичной вен);
3) грубые рубцы, обусловливающие развитие приводящей контрактуры плеча;
4) брахиоплексит.
В настоящее время в мире примерно у 20 млн. больных диагностирована постмастэктомическая лимфедема. Значительно ухудшая качество жизни, осложнение приводит к инвалидизации 90% пациенток трудоспособного и социально активного возраста. Пациенты поздно обращаются за специализированной помощью, что обусловливает низкую эффективность проводимых мероприятий. Диагностика постмастэктомического отека включает широкий спектр различных инструментальных исследований: лимфосцинтиграфия верхних конечностей, флебография верхних конечностей, флебоманометрия, лимфоманометрия, в том числе УЗИ мягких тканей верхней конечности, ультразвуковая допплерография сосудов верхней конечности, КТ и МРТ.
Выделяют три степени отека: 1) легкая (разница между диаметром правой и левой руки составляет менее 2 см); 2) средняя (разница между диаметром правой и левой руки составляет 2-6 см); 3) тяжелая (разница между диаметром правой и левой руки составляет более 6 см).
Стадии заболевания включают: 1) преходящий отек; 2) мягкий отек; 3) плотный отек; 4) деформирующий отек.
Лечение сформировавшегося постмастэктомического отёка конечности трудная задача. Несмотря на постоянное совершенствование консервативных и оперативных методов лечения ни один из них не может обеспечить устойчивого положительного результата. Хирургическое лечение хронических лимфатических отёков при заболеваниях и повреждениях лимфатической системы проводят по двум основным направлениям (различают по принципам устранения отёка и удаления избыточных тканей). Первое направление резекционное представляет частичное или радикальное удаление избыточных тканей («способ наиболее простого решения вопроса»). Дренирующие операции (основа второго направления хирургического лечения) предполагают создание различными способами новых путей оттока лимфы (лимфоангиопластика, формирование лимфовенозных анастомозов, трансплантация больших участков тканей, содержащих лимфатические структуры, в частности большого сальника).
Основа консервативных методов применение лекарственных препаратов («Детралекс»), улучшающих лимфатический и венозный отток; по показаниям – антикоагулянтов и противовоспалительных препаратов. Рекомендуется возвышенное положение конечности, бинтование эластическим бинтом и чередующейся пневмокомпрессии. С развитием микрохирургической техники стали находить применение операции создания лимфовенозного анастомоза.
Однако, несмотря на огромное количество методов, проблема лечения лимфатических отёков на сегодняшний день решена не полностью. В связи с этим особую актуальность приобретает профилактика развития постмастэктомического синдрома на этапе хирургического лечения РМЖ. Профилактика раннего постмастэктомического отёка – ношение эластического рукава в послеоперационном периоде.
