- •Нарушения кислотно-основного состояния
- •1. Что понимают под кислотно-основным состоянием (кос)?
- •2. Какими основными показателями характеризуется кос в организме.
- •3. Какие буферные системы существуют в организме? Какова их роль в стабилизации кос?
- •4. Какую роль выполняют легкие, почки и печень в компенсации нарушений кос?
- •6. Какие виды ацидоза существуют? 11. Какие виды алкалоза существуют ?
- •7. Какие причины и последствия газового (дыхательного) ацидоза? 8. Каким образом компенсируются нарушения в организме при газовом ацидозе? Газовый ацидоз
- •9. Каковы причины и последствия негазового (метаболического) ацидоза? 10. Каков механизм компенсации метаболического ацидоза? Негазовый ацидоз
- •12. Каковы причины и последствия газового алкалоза? 13. Какие системы организма участвуют в компенсации изменений при газовом алкалозе? Газовый алкалоз
- •14. Каковы причины и последствия негазового алкалоза? 15. Каков механизм компенсации негазового алкалоза? Негазовый алкалоз
- •16. При каких состояниях могут возникать сочетания нарушения кос? Сочетанные нарушения кислотно-основного состояния
- •2. Каковы причины и последствия нарушения синтеза белка?3. Каковы причины и последствия дефицита незаменимых аминокислот? 4. При каких условиях нарушается синтез незаменимых аминокислот?
- •5. Каковы последствия нарушения синтеза отдельных белков?
- •6. Каковы причины, механизм и последствия усиления распада белков?
- •7. Что понимается под отрицательным и положительным азотистым балансом?
- •8. Каковы причины и последствия нарушения процессов дезаминирования, переаминирования, декарбоксилирования аминокислот?
- •9. Как осуществляется конечный этап обмена белков и аминокислот?
- •10. Каковы причины и последствия нарушения синтеза мочевины?
- •14. Как изменяются обменные процессы в разные периоды голодания?
- •15. Чем характеризуется белково-калорийная недостаточность?
- •3. Каковы причины и последствия нарушения переваривания и всасывания липидов?
- •4. Что такое «липопротеины»? На какие группы они делятся?
- •18. Какую роль в развитии атеросклероза играет нарушение обмена липопротеинов? Какие существуют теории развития атеросклероза?
- •Основные гипо- и гипервитаминозы
- •Причины, патогенез и основные проявления недостатка и избытка калия в организме
- •Причины, патогенез и основные проявления недостатка и избытка кальция в организме
- •Причины, патогенез и основные проявления недостатка и избытка фосфатов в организме
- •Причины, патогенез и основные проявления недостатка и избытка магния в организме
- •Распространенные гипомикроэлементозы
- •Распространенные гипермикроэлементозы
- •3. Чем может определяться нейрогуморальная дизрегуляция водно-электролитного обмена?
- •4. Каковы потери и потребность в воде человека в норме и при патологии?
- •5. Что такое «обезвоживание»? Какие виды обезвоживания существуют?
- •6. Каковы причины ограничения поступления воды в организм?
- •7. Каковы причины избыточной потери воды?
- •9. Какое влияние на организм оказывает обезвоживание?
- •10. Какие причины и виды задержки воды в организме выделяют?
- •11. Что такое «отек» и «водянка»?
- •12. Каким образом классифицируют отеки по этиологии и патогенезу?
- •13. Каковы общие механизмы развития отеков?
- •14. Какова роль изменения гидростатического давления в развитии отеков?
- •15. В чем заключается роль изменения онкотического давления в развитии отеков?
- •16. Какую роль в патогенезе отеков играет повышение проницаемости сосудистой стенки?
- •17. Какова роль лимфатического фактора в развитии отеков?
- •18. Какова роль активной задержки воды и натрия в организме в развитии отеков?
- •19. Каков механизм развития сердечных отеков?
- •20. Каков механизм развития почечных нефротических отеков?
- •21. Каков механизм развития почечных нефритических отеков?
- •22. Каков механизм развития асцита и отека при циррозе печени?
- •23. Каков механизм развития мембраногенных отеков
- •24. Каково значение отека для организма?
- •25. В чем заключаются основные принципы терапии нарушений водно-электролитного обмена?
- •Патофизиология энергетического (основного) и углеводного обменов
- •1. Каковы причины нарушения основного обмена? 2. Какова роль внутренних и внешних факторов в изменении основного обмена?
- •Патофизиология энергетического и основного обмена Нарушения обмена энергии
- •Нарушения основного обмена
- •3. Что такое “метод прямой калориметрии” и “метод непрямой калориметрии”?
- •Патофизиология углеводного обмена
- •4. Каковы причины нарушения расщепления и всасывания углеводов пищи? 5. Какие существуют механизмы нарушения расщепления и всасывания углеводов пищи?
- •Нарушение углеводного обмена на этапе переваривания (расщепления) и всасывания
- •6. Какие выделяют причины и механизмы нарушения синтеза и распада гликогена? Нарушение углеводного обмена на этапе депонирования гликогена
- •7. Что такое “гликогенозы”?
- •8. Каковы причины, механизмы и последствия промежуточного обмена углеводов? Нарушения промежуточного обмена углеводов
- •Нарушение выделения глюкозы почками
- •12. Что такое “гипогликемия”, “гипергликемия”? Каковы их причины, виды и проявления? 13. В чем заключается механизм развития гипогликемии? Нарушения углеводного обмена
- •Диагностика нарушений углеводного обмена
- •19. В чем заключается механизм нарушений основного и углеводного обмена при сд 1 типа?
- •20. В чем заключается механизм нарушений основного и углеводного обмена при сд 2 типа? 21. Что такое “инсулинорезистентность”? в чем заключается ее роль в развитии сд 2 типа?
- •23. Что относят к метаболическим осложнениям сахарного диабета? 24. Какие ранние и поздние осложнения сахарного диабета выделяют? Метаболические осложнения сахарного диабета
- •25. Что такое «диабетическая (гипергликемическая) кома»? Каковы ее виды? 26. В чем заключается механизм развития гипогликемической комы?
- •27. В чем заключается механизм развития макро- и микроангиопатий? Каковы их последствия?
- •28. Что такое «диабетическая нейропатия»? Каковы механизм ее развития и последствия?
6. Какие выделяют причины и механизмы нарушения синтеза и распада гликогена? Нарушение углеводного обмена на этапе депонирования гликогена
Поступление глюкозы в клетки:
Экзогенно (из пищи) – всасывается в тонк. кишечнике → поступает в печень через воротную вену → в гепатоциты → превращается в глюкозо-6-фосфат (Г-6-Ф) с помощью глюкокиназы.
Эндогенно из депонированного гликогена (в результате гликогенолиза)
Из других субстратов в результате глюконеогенеза.
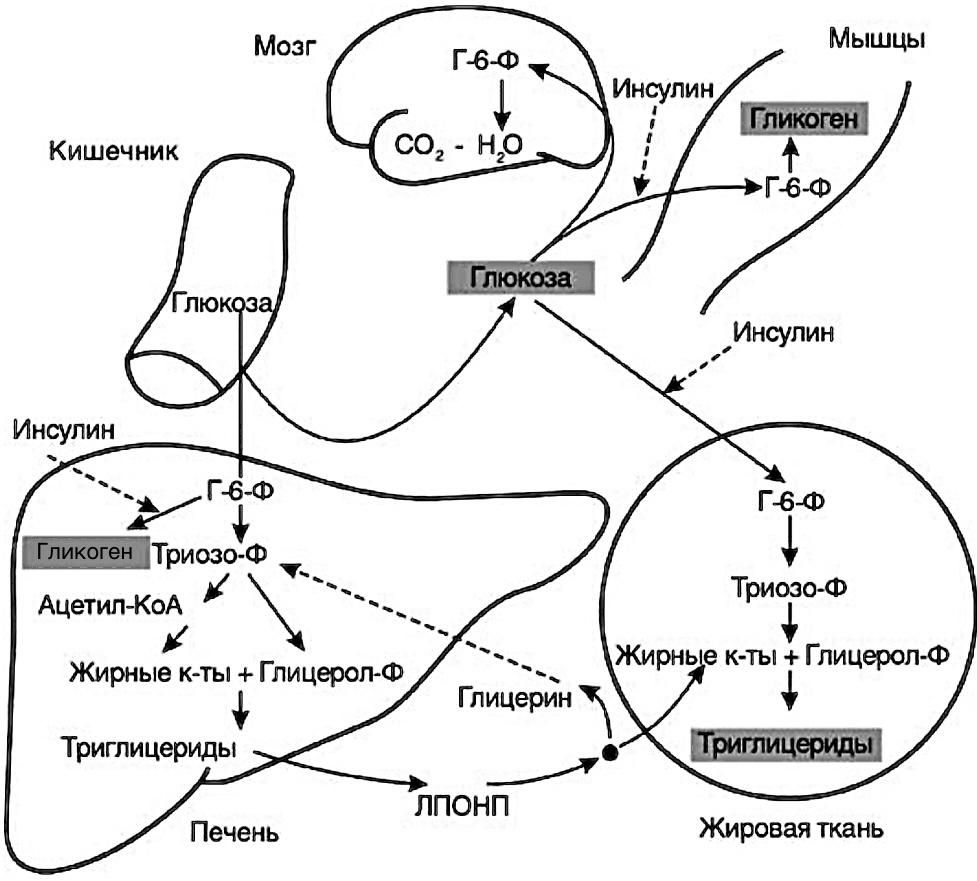
Метаболизм глюкозы после еды. Глюкоза
всасывается в кишечнике и поступает
в печень, которая поддерживает
постоянную доставку энерг. субстратов
для других органов, в частности мозга.
Поступление глюкозы в печень и мозг не зависит от инсулина, в мышцы и хоровую ткань — инсулинозависимое.
Во всех клетках первый этап метаболизма глюкозы — образование Г-6-Ф.
В печени инсулин стимулирует фермент глюкокиназу, переводя глюкозу в Г-6-Ф и далее в гликоген, избыток Г-6-Ф переводится в жировые кислоты с последующим образованием триацилглицеролов, которые освобождаются из печени в виде ЛПОНП.
В мышцах глюкоза запасается в виде гликогена, в жировой ткани переходит в триацилглицеролы, в мозговой ткани глюкоза используется как энергетический субстрат.
|
Распределение и свойства белков-транспортеров глюкозы в организме человека.
Типы GLUT |
Локализация GLUT в тканях и органах. Свойства GLUT. |
GLUT 1 |
На цитоплазматической мембране клеток мозга, почек, толстого кишечника, тканей глаза, плаценты, эритроцитов. Обеспечивает стабильный поток глюкозы в клетку при нормогликемии. |
GLUT 2 |
На ЦПМ клеток печени, тонкого кишечника и бета-клеток островков Лангерганса. Обеспечивается поток глюкозы в абсорбтивном периоде пищеварения (наследственный дефект GLUT 2 или нарушение его функции – один из механизмов снижения чувствительности бета-клеток к глюкозе при СД 2-го типа). |
GLUT 3 |
На цитоплазме мембране кл. мозга, почек, плаценты, скелетных мышц, плода и др. Обладает большим, чем GLUT 1, сродством к глюкозе, обеспечивает поток глюкозы при гипогликемии. |
GLUT 4 |
На цитоплазме клеток скелетных мышц, миокарда, жировой ткани в специальных везикулах. Инсулинозависимый переносчик глюкозы, обеспечивает поток глюкозы в абсорбтивном периоде пищеварения (наследственный дефект GLUT 4 или нарушение его функции – один из механизмов ИР при СД 2-го типа). |
GLUT 5 |
На цитоплазматической мембране энтероцитов, клеток почек, мышечной и жировой тканей. Обладает низким сродством к глюкозе, способен транспортировать и фруктозу. |
GLUT 6 |
Выделен в 1990 г. из тканей взрослого человека. На 80% по свойствам идентичен GLUT 3. |
GLUT 7 |
На цитоплазматической мембране гепатоцитов. Осуществляет транспорт глюкозы, образующейся из внутриклеточного глюкозо-6-фосфата, из клеток наружу. |
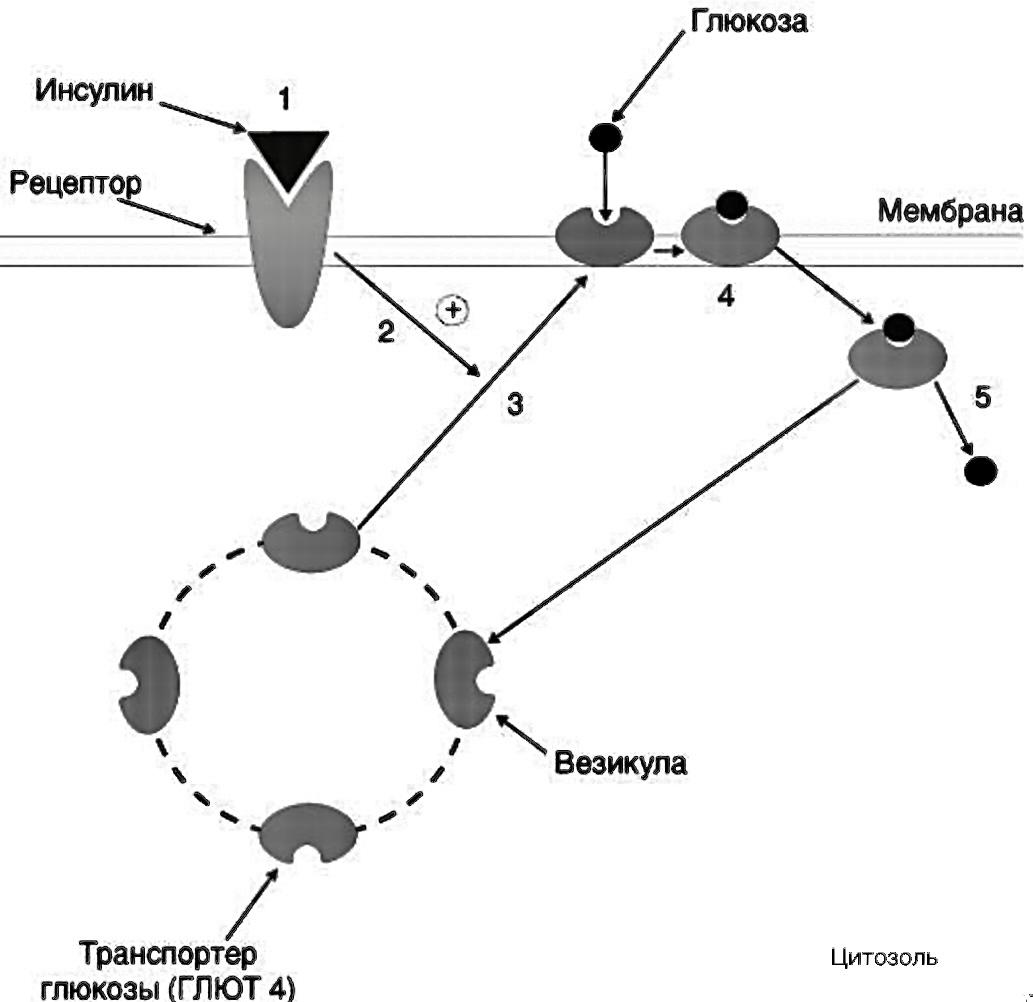
Влияние инсулина на перемещение транспортера глюкозы GLUT 4 из цитоплазмы в плазматическую мембрану клеток инсулинозависимых тканей:
1 - связывание инсулина с рецептором; 2 - участок инсулинового рецептора, обращенный внутрь клетки, который стимулирует перемещение GLUT 4; 3,4 - GLUT 4 в составе везикул перемещается к плазматической мембране, включается в ее структуру и захватывает глюкозу; 5 - GLUT 4 переносит глюкозу в клетку.
|
Гликоген.
• Синтезируется из Г-6-Ф в результате сочетанного действия гликогенсинтазы и «ветвящего» фермента (амило-1,4→1,6-глюкозилтрансферазы).
• Гликоген — полисахаридный полимер; депонированная форма глюкозы.
• Содержится практически во всех тканях, в клетках НС min, а в печени и мышцах много.
• Инсулин – основной гормон, активирующий синтез гликогена.
• Гликогеногенез происходит с затратой энергии макроэргов.
• Печень запасает глюкозу в виде гликогена для поддержания постоянной концентрации глюкозы в крови.
• В мышечной ткани гликоген депонируется для обеспечения энергией организма при физ. нагрузке.
• Уменьшение депонирования гликогена м.б. обусловлено повышенным его расщеплением в условиях недостатка ресинтеза или нарушением его синтеза.
Снижение синтеза гликогена и уменьшение его депонирования.
Причины снижения синтеза гликогена и его депонирования:
• ↓ тонуса парасимпНС;
• гипоксии различного генеза;
• поражение гепатоцитов (острые и хронические гепатиты, отравление гепатотропными ядами - фосфором);
• гиповитаминозы В1 и С;
• эндокринопатии (СД, тиреотоксикоз, недостаточность коры надпочечников – болезнь Аддисона);
• наследственные болезни агликогеноз или гликогеноз 0 типа (дефект гликогенсинтазы).
Усиление распада гликогена и снижение его депонирования.
• Глюкагон и адреналин – основные гормоны, активирующие гликогенолиз.
• Кортизол вызывает длительную активацию гликогенолиза в инсулинозависимых тканях при стрессе.
Причины усиления распада гликогена и снижения его депонирования:
• возбуждение симпНС (нервные импульсы проводятся к депо гликогена и активируют процесс его распада);
• ↑ продукции гормонов, стимулирующих гликогенолиз (адреналина, глюкагона, тироксина и СТГ);
• интенсивная мышечная работа, что обусловливается увеличением потребления глюкозы мышцами;
• лихорадка, шок, эмоциональные нагрузки.