
EKZAMENATsIJNIJ_BILET
.pdfЕКЗАМЕНАЦІЙНИЙ БІЛЕТ № 78
1. Епідемічний висипний тиф:
Збудник Рикетсії Провачекатрохи, грамнегативна, має два антигени: термостабільний, термолабільних. Рикетсій Провачека швидко гинуть у вологому середовищі, але довго зберігаються в фекаліях вошей і у висушеному стані. Добре переносять низькі температури, гинуть припрогріванні до 58 ° С за 30 хв, до 100 ° С - за 30 с. Гинуть під дією звичайно застосовуваних деззасобів (лізол, фенол, формалін). Високо чутливі до тетрацикліну.
Джерелом інфекції є хвора людина, починаючи з останніх 2-3 днів інкубаційного періоду і до 7-8-го дня з моменту нормалізації температури тіла. Висипний тиф передається через воші, переважно через платтяних, рідше через головних. Після харчування кров'ю хворого воша стає заразною через 5-6 днів і до кінця життя (тобто 30-40 днів). Зараженнялюдини відбувається шляхом втирання фекалій вошей в пошкодження шкіри (в расчеси.
Патогенез Розмноження рикетсій відбувається внутрішньоклітинно в ендотелії судин. Цепризводить до набухання і десквамації ендотеліальних клітин. Потрапили в ток крові клітини руйнуються, вивільняються при цьому рикетсій вражають нові ендотеліальні клітини. Процес може захоплювати всю товщину судинної стінки з сегментарним або круговим некрозом стінки судини, що може привести до закупорки судини утворюєтьсятромбом. Так виникають своєрідні висипнотифозні гранульоми (вузлики Попова). Провачека можуть десятиліттями зберігатися в організмі реконвалесцентів і при ослабленнізахисних сил організму обумовлювати віддалені рецидиви у вигляді хвороби Брілле.
Симптоми епідемічного висипного тифу:
Інкубаційний період коливається від 6 до 21 дня (частіше 12-14 днів). У клінічній симптоматиці висипного тифу виділяютьпочатковий період - від перших ознак до появи висипки (4-5 днів) і період розпалу - до падіння температури тіла до норми (триває 4-8 днів з моменту появи висипу). Для висипного тифу характерний гострий початок, лише у деяких хворих в останні 1-2 дня інкубації можуть бути продромальний прояви у вигляді загальної розбитості, швидкоїстомлюваності, пригніченості настрою, важкості в голові, до вечора можливе невелике підвищення температури тіла (371-373 ° С). Однак у більшості хворих висипний тиф починається гостро з підвищення температури, яке іноді супроводжується познабліваніем, слабкістю,сильним головним болем, зниженням апетиту. Виразність цих ознак прогресивно наростає, головний біль посилюється і стає нестерпним. Рано виявляється своєрідне збудження хворих (безсоння, дратівливість, багатослівність відповідей, гіперестезіяорганів почуттів та ін.) При важких формах може бути порушення свідомості.
При об'єктивному обстеженні відзначається підвищення температури тіла до 39-40 ° С, максимального рівня температура тіла досягає в перші 2-3 дні від початку хвороби. У класичних випадках на 4-й і 8-й день у багатьох хворих відзначалися «врізи» температурної кривої, коли на короткий час температура тіла знижується до субфебрильного рівня. Тривалість лихоманки в таких випадках частіше коливається в межах 12-14днів. При огляді хворих вже з перших днів хвороби відзначається своєрідна гіперемія шкіри обличчя, шиї, верхніх відділів грудної клітки. Судини склер ін'єктовані («червоні очі на червоному обличчі»). Рано (з 3-го дня) з'являється характерний для висипного тифу симптом - плямиКіарі-Авцина.
Це своєрідна кон'юнктивальна висип. Розташовані вони на перехідних складках кон'юнктив, частіше нижньогостоліття, на слизовій оболонці хряща верхньої повіки, кон'юнктивах склер.
Ранньою ознакою є і енантема, яка дуже характерна і має важливе значення для ранньої діагностики. Вона описана Н. К. Розенбергом в 1920 р. На слизовій оболонці м'якого піднебіння і язичка,зазвичай у його заснування, а також на передніх дужках можна помітити невеликі петехії При вираженій інтоксикації у хворих на висипний тифможе спостерігатися своєрідна забарвлення шкіри долонь і стоп, вона характеризується помаранчевим відтінком, це не желтушность шкіри, тим більше що відсутній субіктерічность склер і слизових оболонок
. Поява висипки свідчить про перехід початкового періоду хвороби в період розпалу. Характерною особливістю висипнотифозний екзантеми є її петехіальні-розеолезной характер
Майже у всіх хворих досить рано (з 4-6-го дня) виявляється збільшення печінки. Збільшення селезінки З перших днів хвороби характерно поява сильного головного болю, своєрідного збудження хворих, що проявляється в багатослівності, безсонні, хворих дратує світло, звуки, дотик до шкіри . У частини хворих з 7-8-го дня хвороби з'являються менінгеальні симптоми. При дослідженні цереброспінаьной рідини відзначається невеликийплеоцитоз , помірне підвищення вмісту білка.
Ускладнення. Рикетсії Провачека паразитуютьв ендотелії судин, у зв'язку з цим можуть виникати різні ускладнення - тромбофлебіти, ендартеріїти, тромбоемболія легеневих артерій, крововилив в мозок, міокардити. Переважна локалізація в центральній нервовій системі призводить до ускладнень у вигляді психозу,полирадикулоневрита. Діагностика . Найчастіше використовують РСК з риккетсіозних антигеном, діагностичним титром вважається 1:160 і вище, а також наростання титру антитіл. Використовують і інші серологічні реакції (реакція мікроаглютинації, гемаглютинації тощо). Антитілапочинають виявлятися в сироватці крові з 4-7-го дня від початку хвороби, максимального титру досягають через 4-6 тижні від початку захворювання, потім титри повільно знижуються. Після перенесеного висипного тифу рикетсій Провачека протягом багатьох років зберігаються в організміреконвалесцента, це обумовлює тривале збереження антитіл (пов'язані з IgG також протягом багатьох років, хоча і в невисоких титрах). Лікування епідемічного
висипного тифу:
Основниметіотропним препаратом в даний час є антибіотики тетрациклінової групи, при непереносимості їх ефективним виявляється і левоміцетин (хлорамфенікол). Найчастіше призначається тетрациклін всередину по 20-30 мг /кг або для дорослих по 03-04 г 4 рази на день. Курс лікуваннятриває 4-5 днів. Рідше призначають левоміцетин по 05-075 г 4 рази на добу протягом 4-5 днів. При важких формах перші 1-2 дні можна призначати левоміцетину сукцинат натрію внутрішньовенно або внутрішньом'язово по 05-1 г 2-3 рази на добу, після нормалізації температури тіла переходять напероральне застосування препарату
Профілактика боротьба з вошивість, рання діагностика, ізоляція та госпіталізація хворих на висипний тиф. Для специфічної профілактики використовувалася інактивована формаліном вакцина, що містить убиті рикетсії Провачека. Вакцини використовувалися під час підвищеної захворюваності.
2.Методи специфічної діагностики інфекційних хвороб.
Серологічні реакції базуються на зв'язуванні компонентів реакції антиген-антитіло.
1. Реакція нейтралізації (РН) базується на здатності імунної сироватки при додаванні до відповідного вірусу блокувати його здатність до репродукції. В серологічній діагностиці РН застосовується для виявлення наростання титру нейтралізуючих антитіл до певного (відомого) вірусу в парних сироватках крові. Титр імунної сироватки − кінцеве її розведення, яке ще забезпечує оптимальну взаємодію з антигеном. Титр залежить від концентрації в імунній сироватці антитіл певної специфічності.
2. Реакція гемагглютинації (РГА).
Гемагглютинація − це феномен склеювання еритроцитів внаслідок дії на них різних мікроорганізмів.
Механізм гемагглютинації полягає в склеюванні еритроцитів( тварин або людини), на поверхні яких адсорбувалися мікроорганізми; останні являються містками, які з'єднують сусідні еритроцити. Можливо також, що мікроорганізми,
адсорбовані на поверхні еритроцитів, змінюють їх заряд, внаслідок чого еритроцити набувають здатності склеюватися, осідаючи на дно пробірки або лунки планшета тонкою плівкою у вигляді переверненої парасольки(картина повної гемагглютинації).
3. Реакція гальмування гемагглютинації (РГГА).
Гемагглютинаціязворотній процес. Про специфічність мікробної гемагглютинації роблять висновок по ефекту гальмування або придушення її відповідними антимікробними антитілами. Це явище лежить в основі РГГА. Механізм РГГА полягає в тому, що протимікробні антигемагглютиніни перешкоджають мікроорганізмам аглютинувати еритроцити чутливих видів тварин.
Залежно від мети постановки РГГА її результатом є або ідентифікація ізольованого штаму, гемаагглютинацію якого подавила відома сироватка, або виявлення специфічних протимікробних антитіл в досліджуваній сироватці крові.
4.Реакція зв'язування комплементу (РЗК) - це складна реакція, яка протікає в дві фази. Для її постановки необхідні наступні інгредієнти: антиген, антитіло, комплемент, еритроцити барана, гемолітична імунна сироватка.
У РЗК беруть участь дві системи антигенантитіло: специфічна і гемолітична
Імунохроматографічний аналіз (ІХА) - це метод визначення наявності певних концентрацій речовин у біологічних матеріалах (сеча, цільна кров, сироватка або плазма крові, слина, кал і т.д.) та заснований на реакції між антигеном і відповідним йому антитілом. Даний вид аналізу здійснюється за допомогою індикаторних смужок, паличок, панелей або тест-касет, які забезпечують швидкість проведення тестування. ІХА - порівняно молодий метод аналізу, він часто позначається в літературі також як метод сухої імунохімії, стрип-тест, QuikStrip cassette, QuikStrip dipstick, експрес-тест або експрес-аналіз. Ці назви пов'язані з швидкістю проведення цього методу аналізу.
Принцип дії імунохроматографічного тесту полягає в тому, що при зануренні тесту в фізіологічну рідину вона починає мігрувати вздовж смужки за принципом тонкошарової хроматографії. Рухомою фазою в даному випадку є фізіологічна рідина. Разом з рідиною рухаються і антитіла з барвником. Якщо в цій рідині присутній досліджуваний антиген (гормон, інфекційний або онкологічний маркер), то відбувається його зв'язування, як з першим, так і з другим типом антитіл, що є вже імунологічним методом аналізу. При цьому відбувається накопичення антитіл з барвником навколо антитіл, жорстко іммобілізованих в тест-зоні ІХА-смужки, що проявляється у вигляді яскравої темної смуги. Незв'язані антитіла з барвником мігрують далі вздовж смужки і неминуче взаємодіють із вторинними антитілами в контрольній зоні, де і утворюється друга темна смуга. Взаємодія (темна смуга) в контрольній зоні повинна виявлятися завжди (якщо аналіз проведений правильно), незалежно від присутності досліджуваного антигену в фізіологічній рідини. Результати визначаються візуально або комп'ютерною обробкою відсканованого зображення.
Принцип РІФ базується на виявленні флюорисцуючих антитіл. Адсорбований антиген з’єднують з імунною сироваткою, після чого утворений комплекс антиген-антитіло обробляють γ-глобуліном, з’єднаним із флюорисцин-ізотіоціанатом. Так як мічені флюорохромом антитіла не втрачають властивості з’єднуватись з антигеном та тим самим обумовлюють світіння препаратів в синьо-фіолетових променях, джерелом яких є ртутно-кварцева лампа. Цей метод дає можливість поставити діагноз вже через 2-48 годин від початку захворювання. Матеріалами для проведення дослідження можуть бути змиви з носоглотки, кров, спинномозкова рідина та інші біологічні рідини, де може знаходитись збудник.
Реакція латекс аглютинації є одним з видів реакції аглютинації, в якій у якості носія антигену або антитіла використовують синтетичні полімерні частинки-латекси. Ця реакція використовується з метою виявлення наявності антитіл в сироватці крові обстежуваних людей, ідентифікації збудника захворювання. Розчинні дрібнодисперсні антигени бактеріальної клітини білкової або полісахаридної природи адсорбують на поверхні монодисперсного латексу. Такі латексні частинки з бактеріальним антигеном під дією імунної сироватики склеюються, що призводить до утворення характерного осадутонкої плівки з нерівними краями. Реакція обчислюється візуально(«+» по осаду плівки на дні лунки).
Імуноблотинг – якісний метод, який дозволяє з великою вірогідністю визначати Аg або Аt в будь-якому біологічному середовищі організму. Специфічність і чутливість методу - 99-100 %. Метод імуноблотингу схожий на ІФА, проте фінальний етап дослідження полягає у переносі й іммобілізації біополімера (Аg або Аt) на пористу мембрану, де біополімер аналізують за допомогою імуносорбентів. Імуноблотинг завдяки своїй специфічності належить до референстестів (підтверджуючих).
Імуноферментний аналіз (ІФА) або, точніше, ферментний імуносорбентний аналіз (англ. enzyme-linked immuno sorbent assay, ELISA) — імунологічний метод для визначення наявності певних антигенів, що заснований на ідентифікації комплексів антиген-антитіло. Широко використовується в лабораторній діагностиці.
Існує цілий ряд підходів, що дозволяють визначити, чи відбулося зв’язування антитіла з антигеном-мішенню. Один з них
— це ферментний іммуносорбентний аналіз (ELISA), що часто використовується для діагностики різноманітних антигенів. Процедура аналізу включає такі етапи:
Вірусологічний метод включає культивування вірусів, їх індикацію і ідентифікацію. Матеріалами для вірусологічного дослідження можуть бути кров, різні секрети і екскрети, біоптати органів і тканин людини. Дослідження крові часто проводять з метою діагностики арбовірусних захворювань. В слині можуть бути знайдені віруси сказу, епідемічного паротиту, простого герпесу. Носоглоткові змиви служать для виділення збудника грипу, кору, риновірусів, респіраторносинцитіального вірусу, аденовірусів. В змивах з кон'юнктиви знаходять аденовіруси. З фекалій виділяють ентеровіруси, адено-, реота ротавіруси.
Для виділення вірусів використовують культури клітин, курячі ембріони, іноді лабораторних тварин.
Джерело отримання клітин — тканини, взяті у людини при операції, органи ембріонів, тварин і птахів. Використовують нормальні або злоякісно перероджені тканини: епітеліальні, фібробластичного типу і змішані. Віруси людини краще розмножуються в культурах клітин людини або ниркових клітин мавп.
Більшість патогенних вірусів відрізняє наявність тканинної і типової специфічності. Наприклад, поліовірус репродукується тільки в клітинах приматів, що визначає необхідність підбору відповідної культури. Для виділення невідомого збудника доцільне одномоментне зараження 3-4 культур клітин, оскільки тільки одна з них може виявитися чутливою.
Бактеріологічний посів (культуральне або мікробіологічне дослідження) — лабораторне дослідження, при якому біоматеріал, в якому імовірно можуть знаходитися патогенні мікроорганізми, поміщають в сприятливе для їх розмноження середовище при певних температурних параметрах з подальшою оцінкою результатів і визначення чутливості до антибактеріальних препаратів. Метод цінний для визначення умовно-патогенної мікрофлори, визначення чутливості до антибіотиків. Зі всіх методів діагностики інфекційних захворювань це найдорожчий і трудомісткий метод. Проте ці його недоліки з лишком компенсуються: якщо аналіз на інфекцію методом посіву дає позитивний результат, можна не сумніватися у присутності цих бактерій в організмі. Матеріал для дослідження може братися з ротової порожнини, прямої кишки, статевих органів. Правила забору аналогічні забору при ПЛР-діагностиці. Терміни виконання різні — від декількох днів до декількох тижнів (залежать від збудника, що визначається).
Пряма бактеріоскопія мазка
Бактеріоскопія (від лат. — «скопео» — дивлюся) — лабораторний метод дослідження бактерій під мікроскопом. Використовують світло-оптичну та електронну мікроскопію. Матеріал( кров, кістковий мозок, ліквор, пунктати лімфатичних вузлів, фекалії, дуоденальний вміст, жовч, сеча, мокротиння і ін.) після забору центрифугують, забарвлюють і вивчають під мікроскопом. Використовують для діагностики інфекційних хвороб бактеріальної, протозойної етіології і, рідше, вірусних хвороб (малярія, лептоспіроз, менінгококова інфекція, лямбліоз, зворотній тиф, амебіаз і ін.)
ЕКЗАМЕНАЦІЙНИЙ БІЛЕТ № 79
1. Хвороба Лайма (кліщовий бореліоз, Лаймборреліоз, хвороба Ліма) - захворювання, переносний кліщами, що характеризується своєрідним шкірним синдромом (erythema chronicum migrans), кардітом, менінгіт і артрит. Збудником хвороби служать спірохета Borrelia burgdorferi, рідше іншим переносником (Amelyomma americanum).
Патогенез
Со слюной клеща возбудитель системного клещевого боррелиоза проникает в организм человека. На коже, в месте присасывания клеща, развивается мигрирующая кольцевидная эритема. От места внедрения с током лимфы и крови возбудитель попадает во внутренние органы, суставы, лимфатические образования; периневральный, а в дальнейшем и ростральный путь распространения с вовлечением в воспалительный процесс мозговых оболочек. Погибая, боррелии выделяют эндотоксин, который обуславливает каскад иммунопатологических реакций.
При попадании возбудителя в различные органы и ткани происходит активное раздражение иммунной системы, что приводит к генерализованному и местному гуморальному и клеточному гипериммунному ответу. На этой стадии заболевания выработка антител IgM и затем IgG
Характерной особенностью является наличие лимфоплазматических инфильтратов, обнаруживаемых в коже, подкожной клетчатке, лимфатических узлах, селезенке, мозге, периферических ганглиях.
Клеточный иммунный ответ формируется по мере прогрессирования заболевания, при этом наибольшая реактивность мононуклеарных клеток проявляется в тканях «мишенях». Повышается уровень Т-хелперов и Т-супрессоров, индекс стимуляции лимфоцитов крови. Существенное значение имеют процессы, связанные с накоплением специфических иммунных комплексов, содержащих антигены спирохет, в синовиальной оболочке суставов, дерме, почках, миокарде. Скопление иммунных комплексов привлекает нейтрофилы, которые вырабатывают различные медиаторы воспаления, биологически активные вещества и ферменты, вызывающие воспалительные и дистрофические изменения в тканях.
Інкубаційний період хвороби Лайма варіює від 1 до 50 днів, складаючи в середньому 10-12 діб.
Стадія I (локальна інфекція): розвивається у інфікованих протягом першого місяця після укусу кліща. Характерні грипоподібні протягом з лихоманкою, головним болем, слабкістю, нездужанням, болями в м'язах і суглобах, іноді з вираженими ознобами. Температура тіла може бути високою, до 39-40 ° С; лихоманка може тривати до 10-12 діб. Іноді відзначають нудоту і блювоту. Сухий кашель, нежить, першіння в горлі - спостерігають рідко. Основна ознака, специфічний для хвороби Лайма - мігруючі кільцеподібні почервоніння. Приблизно у 20% хворих воно може бути єдиним проявом першій стадії хвороби. Спочатку в місці укусу кліща виникає пляма - ділянка однорідного почервоніння, поступово (протягом декількох днів) розширюється в усі сторони до десятків сантиметрів у діаметрі. Краї плями стають чіткими, яскравими, червоними, піднятими над рівнем здорової шкіри. У частини хворих центр плями поступово блідне, перетворюється на кільцеподібні, набуває синюшного відтінку. В області плями можливі свербіж, помірна болючість. Після її зникнення можливі слабка пігментація, лущення.
Стадія II розвивається у інфікованих через кілька тижнів або місяців. Ви ражается в ураженні нервової системи, ураження серцево-судинної системи (болі в серці, серцебиття), ураження шкіри у вигляді кільцеподібних елементів, кропив'янки. Інші поразки: ураження печінки, очей, ангіна, бронхіт, ураження нирок.
Стадія III формується через 1-3 місяці після закінчення перших двох фаз (іноді через 6-12 місяців і більше). Хвороба набуває тривалий рецидивуючий перебіг зі слабкістю, підвищеною втомою, головним болем, підвищеним збудженням або депресією, порушеннями сну, ураження різних органів і систем органів.
Діагностика
Аналіз крові
Реакція непрямої иммунофлюоресценции для виявлення антитіл до Боррелем (основний серологічний метод в Росії)
Твердофазних ІФА на антитіла до Бореллі (результати можуть бути негативними на I стадії захворювання або на тлі антибактеріальної терапії і, навпаки, хибнопозитивні при лихоманці скелястих гір, системний червоний вовчак, ревматоїдний артрит)
ПЛР для виявлення білка Боррелем в тканинах, сироватці і синовіальної рідини (найбільш специфічний).
Хибно позитивні результати серологічного дослідження можливі при інших інфекціях з групи трепонематозов або в присутності деяких аутоантитіл.
Помилково негативні результати одержують в ранні терміни хвороби Лайма або при ранньому початку лікування антибактеріальними засобами. Підвищені титри антитіл можуть зберігатися протягом багатьох років.
Лікування
При I стадії хвороби Лайма:
Антибактеріальна терапія протягом 2-3 тижнів:
Доксициклін по 100 мг 2 р / сут
Амоксицилін по 500 мг 3 р / добу (дітям 25-100 мг / кг на добу) всередину
Антибіотик резерву - цефтріаксон по 2,0 г в / м 1 р / добу
При II стадії хвороби Лайма:
Антибактеріальна терапія протягом 3-4 тижнів
За відсутності змін до спинномозкової рідини показані доксициклін по 100 мг 2 р / добу або амоксицилін по 500 мг 3 р / добу всередину
При наявності змін до спинномозкової рідини - цефтріаксон по 2 г 1 р / добу, цефотаксим по 2 г кожні 8 год або бензилпеніцилін (натрієва сіль) за 20-24 млн ОД / добу в / в
При III стадії хвороби Лайма:
Доксициклін по 100 мг 2 р / добу або амоксицилін по 500 мг 3 р / добу всередину протягом 4 тижнів
2. Иммунопрофилактика – это использование иммунологических закономерностей для создания искусственного приобретенного иммунитета (активного или пассивного).
Для иммунопрофилактики используют:
1)антительные препараты (вакцины, анатоксины), при введении которых у человека формируется искусственный активный иммунитет;
2)антительные препараты (иммунные сыворотки), с помощью которых создается искусственный пассивный иммунитет.
Вакцинами называют антигенные препараты, полученные из возбудителей или их структурных аналогов, которые используют для создания искусственного активного приобретенного иммунитета.
По способу приготовления различают:
1) живые вакцины. Готовятся из авирулентных штаммов возбудителя. По сути дела, они воспроизводят в организме человека легко протекающую инфекцию, но не инфекционную болезнь, в ходе которой формируются и активируются те же механизмы защиты, что и при развитии инфекционного иммунитета. Они создают напряженный и длительный иммунитет;
2)убитые вакцины. Их готовят из микроорганизмов, инактивированных прогреванием, УФ-лучами, химическими веществами, в условиях, исключающих денатурацию антигенов;
3)химические вакцины. Содержат химически чистые антигены возбудителей. Обладают слабой иммуногенностью;
4)генно-инженерные вакцины. Разрабатываются в вирусологии, при этом создаются гибридные вакцинные штаммы. В геном известного вакцинного штамма вводятся гены, отвечающие за его главные антигенные маркеры;
5)комбинированные вакцины. Представляют собой препараты, состоящие из микробного антигенного компонента и синтетических полиионов – мощных стимуляторов иммунного ответа;
6)ассоциированные вакцины. Представляют собой комплекс убитой вакцины и анатоксина.
Анатоксины – это антигенные препараты, полученные из экзотоксинов при их стерилизационной обработке. При этом анатоксин лишен токсичности исходного экзотоксина, но сохраняет его антигенные свойства. При введении анатоксинов формируется антитоксический иммунитет, так как они индуцируют синтез антитоксических антител – антитоксинов.
Пассивная иммунопрофилактика проводится как экстренная профилактика контактным лицам, когда необходимо быстро создать пассивный искусственный иммунитет. Проводится готовыми антительные препаратами – антимикробными и антитоксическими иммунными сыворотками.
Антибактериальные сыворотки одержат антитела к целлюлярным антигенам бактерий. Антитоксические сыворотки содержат антитела к экзотоксинам белков. Их получают путем иммунизации лошадей анатоксинами. В организм человека эти сыворотки вводят дробно по методу Безредка во избежание анафилактического шока.
ЕКЗАМЕНАЦІЙНИЙ БІЛЕТ № 80
1. Феліноз (хвороба від котячих подряпин, доброякісний лимфоретикулез, ) - Гостре інфекційне захворювання, що виникає після укусів або подряпин кішок.Протікає з утворенням первинного афекту у вигляді нагноюються папули з наступним розвитком регіонарного лімфаденіту та синдрому інтоксикації.
Етіологія Збудник захворювання - дрібна грамнегативна бактерія Rochalimea henselae Паразитує у кішок, собак, гризунів, мавп. Не витримує нагрівання,але добре зберігається при низьких температурах.
Епідеміологія Резервуар і джерело інфекції - кішки, в окремих випадках - собаки.
Механізм передачі - Контактний. Збудник проникає через пошкоджену шкіру. Іноді слина кішок потрапляє на кон'юнктиву, що веде до розвитку очних форм хвороби
. Описані випадки захворюваності серед ветеринарних і лабораторних працівників.
Патогенез Збудник проникає в організм людини через пошкоджені шкірні покриви і іноді слизові оболонки . У половині випадків в місці його впровадження утворюються папули, згодом нагноюються. З воріт інфекції рикетсії лімфогенно діссемінірует в регіонарні лімфатичні вузли. утворюються запальні інфільтрати з гіперплазією ретикулярних клітин, а в подальшому гранульоми, що нагадують бруцеллезние, а зіркоподібні абсцеси утворенням свищів. Згодом можливо регресування запального процесу з склерозувнням лімфатичних вузлів. При гематогенному діссемінірованія рикетсії потрапляють в різні паренхіматозні органи, де формуються аналогічні гранульомиКлінічна картина
Інкубаційний період. 3 до 10 днів, до 15 міс. Початковий період. На місці подряпини або укусу часто виникає первинний афект у вигляді червонуватих папул, не завдають значного занепокоєння хворому і часто залишаються непоміченими. Період розпалу. Пізніше папули можуть нагноватися,виразкуватись і покриватися корочками, після відторгнення яких не залишається рубців. Через 2-3 тижні після виникнення первинного афекту розвивається регіонарний лімфаденіт, найбільш часто в пахвових западинах і на шиї, рідше в пахових і стегнових областях. збільшення одного лімфатичного вузла. Іноді лімфатичні вузли набувають значні розміри, при пальпації вони злегка болючі, щільні. Явища периаденита не спостерігають. Проявляються симптоми інтоксикації у вигляді підвищення температури тіла,нездужання, головного болю, зниження апетиту поліморфна алергічний висип на шкірі, мікрополілімфаденіт, збільшуються печінка і селезінка.
Період реконвалесценції. Характеризується зникненням ознак інтоксикації, поступовим розсмоктуванням, склерозированием або нагноєнням лімфатичних вузлів з подальшим їх розкриттям. Феліноз також може протікати у вигляді атипових форм.. У рідкісних випадках виникає нейроретініт, зазвичайодносторонній, виявляється набряком диска зорового нерва, Диференціальна діагностика Захворювання слід відрізняти від туляремії, чуми, інфекційного мононук-Леоз, лімфом різної етіології та інших захворювань, що супроводжуються лімфаденопатією. Для Феліноз характерні утворення первинного афекту з подальшим розвитком синдрому інтоксикації і регіонарного лімфаденіту, найчастіше зі збільшенням одного лімфатичного вузла без явищ периаденита. Велике значення мають дані епідеміологічного анамнезу: контакті кішками, нанесення ними подряпин, укусів або ослюнение.
діагностика У гемограмі відзначають еозинофілію і підвищення ШОЕ. Серологічну діагностику проводять за допомогою РЗК. шкірно-алергічних проб із специфічними алергенами Останнім часом застосовують ІФА з антисироватки і ПЦ. При гістологічному дослідженні біоптатів лімфатичних вузлів можна виявити збудник.
УскладненняВідомо виникнення серозних менінгітів, енцефалітів та енцефаломієлітів.
Лікування Для лікування неускладненого Феліноз застосовують еритроміцин по 500 мг 4 рази на добу, доксициклін по 100 мг 2 рази ципрофлоксацин по 500 мг 2 рази на добу. Курс лікування складає 10-14 днів. Альтернативні препарати - тетрациклін, азитроміцин, хлорамфенікол, офлоксацинПризначають симптоматичні засоби, вітаміни, антигістамінні препарати. Показані НПЗП(індометацин, вольтарен та ін.) При розм'якшенні лімфатичного вузла роблять його розріз або пункцію для видалення гною.
Профілактичні заходи
Специфічна профілактика не розроблена. Заходи особистої профілактики зведені до обмеження контакту з кішками..
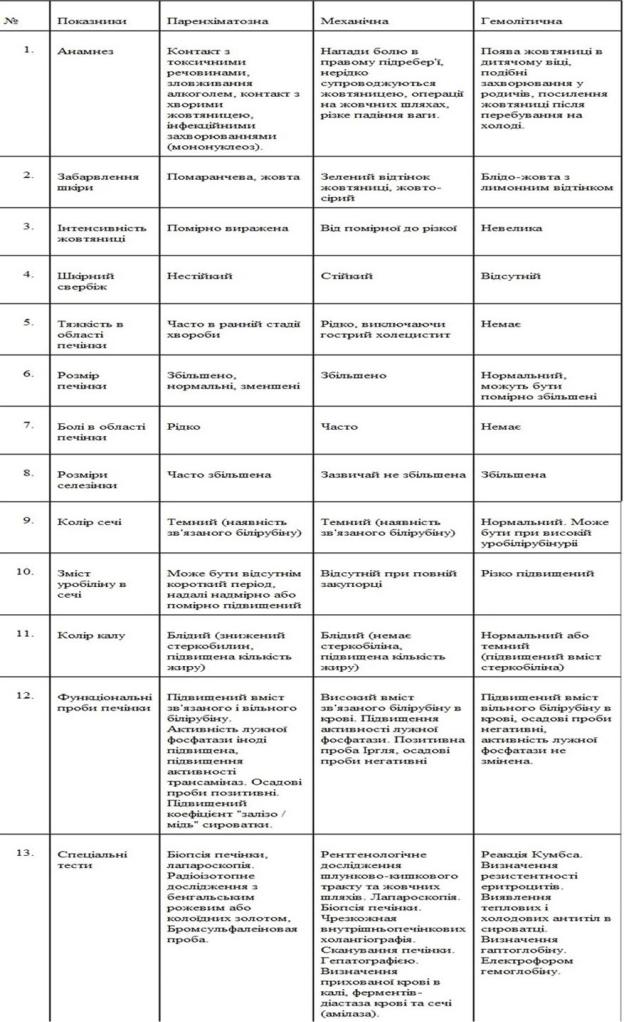
2. Диференціальна діагностика жовтяниць.
ЕКЗАМЕНАЦІЙНИЙ БІЛЕТ № 81
1. Поняття „інфекція”, „інфекційний процес”, „інфекційна хвороба”. Особливості інфекційних хвороб.
Інфекція — стан, коли в організм потрапляє чужорідний агент (бактерія, грибок, найпростіші або вірус), який розмножується і здійснює хвороботворний ефект.
Шляхи передачі інфекції:
•Контактно-побутовий шлях, коли захворювання передається безпосередньо або через предмети, що оточують хворого.
•Повітряно-крапельний шлях, коли інфекція передається через крапельки слини, що потрапляють у повітря при розмові, чханні, кашлі. Так можуть передаватися туберкульоз, грип, коклюш, дифтерія, кір тощо.
•Передача інфекції через воду, в яку потрапляють мікроби з виділеннями хворих (холера, черевний тиф, дизентерія та ін.).
•Через заражені харчові продукти.
•Через укуси кровосисних членистоногих (наприклад, малярія).
•Через ґрунт: наприклад, кишкові захворювання, правець.
Інфекцією, або інфекційним процесом, називається взаємодія патогенного мікроорганізму та макроорганізму, яка відбувається під впливом навколишнього середовища. Якщо в результаті взаємодії з патогенним мікроорганізмом порушуються фізіологічні функції і настає розлад життєдіяльності організму, то виникає інфекційна хвороба — одна з форм інфекційного процесу. Іншою формою інфекційного процесу є безсимптомна інфекція, або носійство (бактеріо- і вірусоносійство), при якому взаємодія мікро- і макроорганізму зовні нічим не проявляється, але може супроводитися імунною відповіддю. Носійство відіграє важливу роль у процесах прихованої природної імунізації населення.
Характерною особливістю гострих інфекційних захворювань є циклічний перебіг: чіткі послідовні періоди хвороби — інкубаційний, або прихований, продромальний (період передвісників), період розвитку хвороби, згасання та період реконвалесценції (видужання).
Інкубаційний період починається з моменту проникнення збудника і закінчується з появою перших ознак хвороби. Кожна інфекційна хвороба має певну тривалість цього періоду. Під час інкубаційного періоду збудник розмножується, причому утворюються і нагромаджуються токсичні продукти і організм перебудовується.
Продромальний період, або період передвісників, характеризується появою перших невизначених проявів хвороби (нездужання, загальна слабкість, головний біль, погіршання апетиту тощо). Тривалість продромального періоду звичайно
1—4 дні.
Періоду розвитку хвороби властивий комплекс симптомів, які з'являються в певній послідовності.
Уперіод згасання клінічні симптоми хвороби поступово слабшають.
Уперіод реконвалесценції відновлюється нормальний функціональний стан організму, що може тривати іноді досить довго. При деяких інфекційних хворобах організм протягом тривалого часу не може позбутися збудника (наприклад, при черевному тифі, дизентерії та ін.).
Уперіод згасання проявів інфекційної хвороби іноді спостерігається загострення, а в період видужання — рецидиви
(повернення майже повного симптомокомплексу хвороби). Перебіг хвороби при рецидивах звичайно легший. Слід пам'ятати, що повернення хвороби, яке оцінюється як рецидив, може бути наслідком суперінфекції, тобто нового зараження, найчастіше іншим типом того самого збудника (дизентерії, скарлатини та ін.). Суперінфекція в умовах інфекційної лікарні нерідко виникає при порушенні епідемічного режиму.
