
- •Надання невідкладної допомоги при розвитку термінальних станів на догоспітальному етапі.
- •Історичний нарис
- •Термінальні стани
- •Клінічні стадії вмирання (термінальні стани)
- •Біологічна смерть
- •Забезпечення безпеки рятівника і пацієнта
- •Вивільнення пацієнта із транспортного засобу
- •Алгоритм обстеження постраждалого Початковий етап
- •Порушення прохідності дихальних шляхів
- •Зупинка кровообігу
- •Стадії та етапи серцево-легеневої та церебральної реанімації
- •І стадія серцево-легеневої та церебральної реанімації Етап а (airways open) - відновлення прохідності дихальних шляхів
- •Потрійний прийом Сафара
- •2 . Висування вперед нижньої щелепи, підведення підборіддя.
- •3. Відкривання роту, залежно від тонусу жувальних м’язів:
- •Етап в (brithing) - штучна вентиляція легень
- •Етап с (circulation his blood ) - непрямий масаж серця
- •Іі. Стадія серцево-легеневої реанімації
- •Способи введення лікарських препаратів при слр
- •Внутрішньовенний з периферійного доступу
- •2.Центральний венозний доступ
- •3.Ендотрахеальний доступ
- •4. Внутрішньо серцевий
- •5. Внутрішньокістковий доступ
- •Відновлення прохідності дихальних шляхів на початковому етапі реанімації
- •Портативний ніжний відсмоктувач
- •Підтримання прохідності дихальних шляхів під час спеціалізованого етапу реанімації Орофарінгеальний повітропровід
- •Ларінгеальна маска
- •Інтубація трахеї
- •Комбітуб (Combitube)
- •Підтримання прохідності дихальних шляхів за допомогою пункції крікотиреоідної мембрани
- •1. Пункційна крикотіреоїдостомія
- •2. Крікотиреоїдостомія
- •Штучна вентиляція легень
- •Апарати для швл
- •Апарати з ручним приводом
- •2. Апарати, що застосовують при проведенні швл
- •Пульсоксиметри
- •Етап е (еcg) - електрокардіографія
- •Стандартні відведення
- •Спеціальні (задні) грудні відведення
- •Моделі електрокардіографів
- •Системи для дистанційної передачі екг
- •Етап f (fibrillation) - дефібриляція
- •Основні моделі дефібриляторів, які використовуються на догоспітальному етапі:
- •Автоматичні зовнішні дефібрилятори азд
- •Інші апарати, що використовують при проведенні реанімації Апарати для моніторингу життєвих функцій організу Монітор реанімаційний митар-01-«р-д»
- •Апарати для зовнішнього масажу серця Кардіопомп
- •Інфузомати Насос шприцевий дш-09
- •III Стадія серцево - легеневої реанімації (тривала підтримка життя, церебральна реанімація).
- •Етап g (gauging) - оцінка стану
- •Підняття, перенесення пацієнтів які знаходяться у критичному стані
- •Спосіб «нідерландський міст»
- •Спосіб «ложка»
- •Способи «міст» або «поліпшений міст»
- •Перевезення пацієнта
- •Етап н (human mentation) - відновлення свідомості
- •Етап I - серцево-легеневої реанімації – корекція недостатності функцій органів.
- •Алгоритми основних реанімаційних заходів
- •Види зупинки кровообігу
- •Література
- •Для нотаток
Ларінгеальна маска
Ц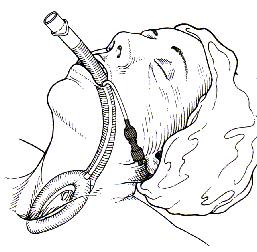 е
трубка із еластичною манжетою еліптичної
форми на дистальному кінці (манжета
здатна роздуватись і призначена для
того, щоб забезпечити перекриття нижньої
частини глотки навколо отвору гортані,
сприяючи таким чином розміщенню отвору
трубки у безпосередній близькості від
отвору голосової щілини). Існують різні
форми і розміри ларінгеальних масок
е
трубка із еластичною манжетою еліптичної
форми на дистальному кінці (манжета
здатна роздуватись і призначена для
того, щоб забезпечити перекриття нижньої
частини глотки навколо отвору гортані,
сприяючи таким чином розміщенню отвору
трубки у безпосередній близькості від
отвору голосової щілини). Існують різні
форми і розміри ларінгеальних масок
П ереваги:
ереваги:
забезпечує прохідність і безпеку дихальних шляхів, навіть при використанні людиною, яка не має навичок інтубації трахеї
у порівнянні із мішком Амбу - забезпечує більш надійну вентиляцію легень.
Показання:
реанімація хворих, які потребують штучної вентиляції легень, а можливість здійснення інтубації обмежена відсутністю навиків або необхідного обладнання.
передбачувані або несподівані труднощі проведення інтубації.

Методика виконання:
змастити спинку і боки повністю здутої манжети, після забезпечення прохідності дихальних шляхів, ввести ЛМ в ротову порожнину таким чином, щоб дистальний отвір був спрямований в напрямку хребта.
п росунути маску вперед притискаючи її до поверхні піднебіння, щоб досягнути задньої стінки глотки під візуальним контролем:(отвір маски не повинен згинатися вверх, отвір повинен "дивитися на язик")
потім перемістити руку на проксимальний кінець трубки і натиснути на маску, доки трубка не опиниться у нижній частині глотки .

накачати манжету відповідним об'ємом повітря (трубка повинна бути висунутою з рота на висоту 1-2 см і гортань має бути зміщеною вперед)
конектор трубки приєднати до мішка Амбу чи іншого апарату для ШВЛ.
прохідність дихальних шляхів підтверджують наступним чином: за допомогою мішка, приєднаного до трубки обережно продувають легені і відмічають наявність рухів грудної клітини, білатеральних дихальних шумів і витоку, що утворюється навколо манжети( при наявності всіх цих ознак прохідність дихальних шляхів вважається підтвердженою)
Ризик
перекриття дихальних шляхів внаслідок западіння надгортанника (витягніть трубку розправте манжету і повторіть спробу введення, притискуючи маску до піднебіння)
Протипоказання:
хронічні обструктивні захворювання легень, або потреба у високому тиску вентиляції.
важка травма горла і ротової порожнини.
переповнення шлунку.
Інтубація трахеї
М етод,
що забезпечує найбільш надійну безпеку
та прохідність дихальних шляхів,
порівняно з іншими методами ШВЛ. Проводять
інкубацію трахеї за допомогою
ендотрахеальної трубки, що під контролем
ларингоскопу вводиться в просвіт
трахеї. Дистальна манжета запобігає
витоку повітря, захищає трахеобронхіальне
дерево від аспірації шлункового вмісту,
дозволяє проводити ШВЛ з підвищеним
тиском, дає можливість проводити санацію
трахео-бронхіального дерева.
етод,
що забезпечує найбільш надійну безпеку
та прохідність дихальних шляхів,
порівняно з іншими методами ШВЛ. Проводять
інкубацію трахеї за допомогою
ендотрахеальної трубки, що під контролем
ларингоскопу вводиться в просвіт
трахеї. Дистальна манжета запобігає
витоку повітря, захищає трахеобронхіальне
дерево від аспірації шлункового вмісту,
дозволяє проводити ШВЛ з підвищеним
тиском, дає можливість проводити санацію
трахео-бронхіального дерева.
Інтубація трахеї може бути застосована до будь-якого пацієнта незалежно від віку: діаметр трубок становить від 3-4 мм для немовлят до 8-9 мм для дорослих.
Показання: всі показанні до проведення ШВЛ на догоспітальному етапі (при умові достатнього володіння технікою проведення маніпуляції):
ЧМТ з втратою свідомості з відсутністю захисних рефлексів.
зупинка дихання (апное), або дихання агонального типу
серцево-легенева реанімація при зупинці кровообігу.
політравма з порушенням вітальних функцій.
стани при яких доцільне проведення вентиляції з підвищеним тиском (набряк легенів, утоплення, отруєння чадним газом, травми грудної клітки )
На догоспітальному етапі перевагу надають оротрахеальній інтубації.
М етодика:
етодика:
перед спробою інтубації необхідно провести короткотривалу вентиляцію і оксигенацію пацієнта за допомогою дихального мішка, оснащеного клапаном і маскою
покласти пацієнта на спину, щоб максимально відкрити просвіт дихальних шляхів, потім підкласти подушку під голову, щоб зігнути нижні хребці шийного відділу і максимально розігнути атланто-потиличний суглоб (позиція «вдихання свіжого повітря»)

п
 ідтримуючи
лівою рукою рукоятку ларингоскопа,
ввести його клинок у правий кут рота
уважно дивлячись, щоб нижня губа не
потрапила між клинком та нижнім рядом
зубів.
ідтримуючи
лівою рукою рукоятку ларингоскопа,
ввести його клинок у правий кут рота
уважно дивлячись, щоб нижня губа не
потрапила між клинком та нижнім рядом
зубів. 
повільно просунути клинок у напрямку задньої стінки глотки, спрямовуючи його до центру
на рівні гортані відсунути тіло язика у лівий бік рота.


к
 оли
кінчик ларингоскопу досягне гортані,
підняти рукоятку ларингоскопу вгору
і вперед (в напрямку з'єднання куполу
з протилежною стінкою) і проконтролювати
розташування кінчика ларингоскопу.
оли
кінчик ларингоскопу досягне гортані,
підняти рукоятку ларингоскопу вгору
і вперед (в напрямку з'єднання куполу
з протилежною стінкою) і проконтролювати
розташування кінчика ларингоскопу.
Якщо використовують викривлений клинок ларингоскопу, просувають кінчик клинка між спинкою язика і основою надгортанника, підтримуючи голову у відведеному назад положенні, для чого натискують на потилицю правою рукою. Якщо користуються ларингоскопом із прямим клинком, кінчик його слід розташувати безпосередньо під надгортанником.

розмістити кінчик клинка таким чином, щоб покращити спостереження за складками гортані

в
 вести
ендотархеальну трубку в ротову порожнину
і далі просувати її між голосовими
зв'язками під контролем зору. При
необхідності повернути трубку на 90°
проти годинникової стрілки для того,
щоб побачити, як вона проходить через
відкриту голосову щілину (якщо огляду
доступні тільки надгортанник і
черпалоподібні хрящі, можна скористатися
провідником).
вести
ендотархеальну трубку в ротову порожнину
і далі просувати її між голосовими
зв'язками під контролем зору. При
необхідності повернути трубку на 90°
проти годинникової стрілки для того,
щоб побачити, як вона проходить через
відкриту голосову щілину (якщо огляду
доступні тільки надгортанник і
черпалоподібні хрящі, можна скористатися
провідником).
Натискання на перснеподібний хрящ гортані може також покращити огляд і запобігти ризику регургітації шлункового вмісту (прийом запропонований Sellik для зменшення частоти випадків аспірації шлункового вмісту під час наркозу, а приймаючи до уваги високу частоту легеневої аспірації, яка пов'язана із зупинкою серця, доцільно виконувати цей прийом для спеціалізованого та неспеціалізованого етапу реанімації ).
Натискання може бути виконане двома пальцями – великим і вказівним, при цьому немає значення який палець з якого боку розташовувати. Для посилення ефекту можна натискати у протилежному напрямку на шию і спину (при загрозі блювоти необхідно негайно ослабити тиск на перснеподібний хрящ і перекласти пацієнта із спини на бік).
провідник у трахеї розташований вірно, якщо при проходженні трахеальних кілець - відчувається характерний „клік” або коли він затримується в бронхіальному дереві. Видалити із ротової порожнини ларингоскоп і ввести по провіднику ендотрахеальну трубку в трахею
як тільки трубка пройде між голосовими зв'язками - просунути її вперед таким чином, щоб манжета опинилась на 1-1.5 см. за голосовою щілиною що розкривається.
роздути манжету за допомогою пілотної трубки (10-15 мл повітря)
підритримуючи трубку, вийняти провідник.
перевірити знаходження трубки у трахеї (для цього необхідно спостерігати за симетричністю рухів обох половин грудної клітки і вислуховувати дихальні шуми у підпахвинних ямках, в ділянці обох верхівок легень)
зафіксувати трубку бинтом або лейкопластиром і перевірити ще раз розташування трубки.
під час СЛР тривалість кожної спроби інтубації не повинна перевищувати 30 секунд. Якщо за цей час встановити трубку не вдалося, необхідно видалити її разом із ларингоскопом і провести вентиляцію киснем протягом 1-2 хвилин, після чого повторити спробу (якщо неможливо або небезпечно повертати пацієнта на спину, інтубація трахеї може бути проведена у положенні на боку, якщо пацієнт лежить просто на землі, реаніматор також має лягти на землю біля голови пацієнта і виконувати реанімаційні прийоми, спираючись на власні лікті.)
Ризик:
інтубація стравоходу
травма зубів, губ, язика, структур гортані і глотки
інтубація одного бронху (невдала спроба інтубації), яка не була розпізнана своєчасно
невірне розташування внаслідок згинання кінчику манжети під час введення (необхідно видалити пристрій із дихальних шляхів, впевнитись у тому, що кінчик розправився і повторити спробу інтубації)
У пацієнтів із збереженими рефлексами проведення ларингоскопії дуже утруднене, через: виштовхування, кашель, напругу, спазми гортані, блювотний рефлекс, регургітацію шлункового вмісту. В таких випадках необхідно провести премедикацію (при екстреній інтубації для СЛР не проводиться): пацієнтам без свідомості з відсутністю захисних рефлексів – атропін 0.5-1.0 мл в/в ; пацієнтам без свідомості із збереженими захисними рефлексами- сібазон 1-2 мг (2-4 мл), або тіопентал- натрію 2-5 мг/кг ваги. (релаксанти не використовуються); премедикація для хворих в свідомості проводиться по загальноприйнятій методиці.
