
Xirurg_bolezni
.pdfГлава 2. Острый панкреатит |
41 |
ность выполнения прицельных диагностических (пункционных и катетерных) вмешательств в реальном режиме времени определяет универсальность уль тразвукового метода в представлении широкой информации на всех этапах лечения больных панкреонекрозом.
Основные целевые задачи пункционно-дренирующего вмешательства под УЗ-контролем:
диагностическая: получение материала для бактериологического, цитологического и биохимического исследования, что позволяет оптимально дифференцироватьасептическийилиинфицированныйхарактерпанкреонекроза;
лечебная: эвакуация содержимого патологического образования, его санация при выявлении признаков инфицирования.
Показанием к пункционно-дренирующим вмешательствам под У З-контро- лем при панкреонекрозе служит наличие объемных жидкостных образований в забрюшинном пространстве и брюшной полости.
После установки и фиксации дренажа содержимое полностью эвакуируют и промывают до «чистых вод» растворами антисептиков. Установленный дренаж подключают к вакуумной системе, а при наличии второго дренажа проводят постоянное капельное промывание полости с активной аспирацией.
Лапаротомное вмешательство, выполненное в сроки некротизирования, имеет существенные преимущества:
1)расширяются возможности для одномоментной и эффективной секвестрэктомии;
2)отпадает необходимость в двухподреберном (шевроноподобном) доступе;
3)уменьшается число этапных санационных секвестрэктомий;
4)снижается риск аррозивных кровотечений;
5)повышается вероятность сохранения большей части жизнеспособной поджелудочной железы и последующей экзо- и эндокринной функции органа.
Малоинвазивные хирургические вмешательства имеют несомненные преимущества в тех случаях, когда формиру ется ограниченное объемное жидкостное образование в различные сроки после лапаротомных операций, особенно после неоднократных санационных вмешательств.
Хирургический доступ. Выбор хирургического доступа определяется локализацией и распространенностью поражения поджелудочной железы и различных отделов забрюшинной клетчатки, т.е. в конечном счете качеством информации, предоставляемой методами визуализационной диагностики (УЗИ и КТ).
В современных условиях основными оперативными доступами служат двухподреберный доступ и срединная лапаротомия из минидоступа (рис. 2.9) в сочетании с синхронной зоной поражения люмботомией.
Двухподреберный доступ используют при распространенном стерильном или инфицированном панкреонекрозе, когда требу ется широкая мобилизиция, декомпрессия и некрили секвестрэктомия из парапанкреальной, обеих параколических областей, предполагающих обширную секвестрацию и, соответственно, многоэтапные вмешательства в забрюшинном пространстве.
Срединную минилапаротомию, оментобурсостомию в зависимости от локализации поражения околоободочной клетчатки сочетают с левосторонней или правосторонней люмботомией.
42 |
Хирургические болезни |
Этот вариант вмешательства используют в тех случаях, когда больного оперируютпо поводу распространенного процесса в сочетании с жидкостным образованием (абсцессом) преимущественно в верхнем этаже брюшной полости, что, как правило, соответствует второй-третьей неделе заболевания (рис. 2.10, цв. вкл.).
В зависимости от характера хирургических вмешательств, выполняемых на поджелудочной железе при панкреонекрозе, различают резекционные (удаление части некротизированной поджелудочной железы) и органосохраняющие (абдоминизация поджелудочной железы, некр- и секвестрэктомия) виды операций
(рис. 2.11, цв. вкл.).
Важнейшим этапом оперативных вмешательств, выполняемых в ранние сроки заболевания у больных со стерильным панкреонекрозом, считают у странение патологиижелчных путей. При деструктивном холецистите выполняют холецистэктомию, а при наличии признаков билиарной гипертензии (синдром механической желтухи, ультразвуковые признаки внепеченочной желчной гипертензии) и невозможности эндоскопической папиллотомии и литоэкстракции до лапаротомии проводят декомпрессию путем холецистостомии.
ЛИТЕРАТУРА
Винник Ю.С., Гульман М.И., Попов В.О.Острый панкреатит. — Красноярск: Муниципальная типография; г. Зеленогорск, 1997. — С. 208
Затевахин И.И., Цициашвили М.Ш., Будурова М.Д., Алтунин А.И. —Панкрео-
некроз. — М.: Литературная Россия, 2007. — С. 223.
Савельев В.С., Филимонов М.И., Бурневич С.З. Панкреонекрозы. — М.: МИА, 2008. — С. 259
Яицкий Н.А., Седов В.М., Сопия Р.А. Острый панкреатит. — М.: Медпресс-ин-
форм, 2003. — С. 224.

ГЛАВА 3
ГРЫЖИ ЖИВОТА
Грыжи живота делятся на наружные и внутренние.
Наружная грыжа живота — хирургическое заболевание, при котором через врожденные и приобретенные отверстия в мышечно-апоневротическом слое брюшной стенки из брюшной полости выходят внутренние органы вместе с париетальным листком брюшины. Целостность кожных покровов не нарушается.
Внутренние грыжи образуются внутри брюшной полости в брюшинных карманах и складках или проникают в грудную полость через естественные или приобретенные отверстия и щели диафрагмы.
3.1.АНАТОМО-ТОПОГРАФИЧЕСКИЕ ДАННЫЕ И ОБЩИЕ СВЕДЕНИЯ О ГРЫЖАХ БРЮШНОЙ СТЕНКИ
В анатомо-топографическом отношении переднюю брюшную стенку деляет на области, разграниченные двумя основными горизонтальными линиями: первая —между концами IX–X ребер— lineacostarums. lineabicostalis,вторая —между переднимиверхними остями подвздошных костей— lineaspinarum s. linea bispinalis. Эти линии разделяют переднюю брюшную стенку на три области — надчревную
(regio epigastrica), чревную (regio mesogastrica) и подчревную (regio hypogastrica).
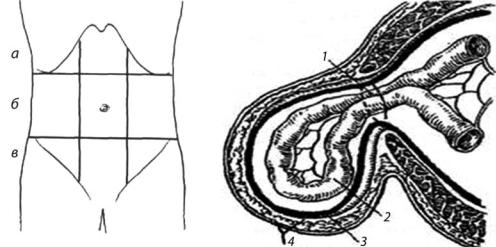
Линиями, проведенными вертикально от лонных бугорков, брюшную стенку делят на средние и боковые отделы (рис. 3.1).
Надчревную область делят на собственно надчревную (подложечная —regio epigastrica propria) и подреберные области, правую и левую (regio hypochondriaca, dextra et sinistra).
Чревную область, в свою очередь, делят на пупочную (regio umbilicalis), или собственно чревную область, и на боковые области живота (regio abdominalis lateralis, dextra et sinistra).
44 |
Хирургические болезни |
Рис. 3.1. Области передней |
Рис. 3.2. Элементы грыжи: 1 — грыжевые ворота; |
брюшной стенки: а — надчревная |
|
область; б — чревная область; |
2 — грыжевой мешок; 3 — грыжевое содержимое; |
в — подчревная область |
4 — грыжевые оболочки |
Подчревную область делят на надлобковую область (regio suprapubica s. pubica) и на паховые области (regio inguinalis, dextra et sinistra). Паховые области называются также подвздошно-паховыми (regio ilioinguinalis).
Составные части грыжи: грыжевые ворота, грыжевой мешок, грыжевое содержимое, грыжевые оболочки (рис. 3.2).
При операциях по поводу грыж брюшной стенки различных локализаций хирург учитывает расположение кровеносных сосудов и нервов для полноценного анатомического доступа, выкраивания мышечно-апоневротических лоскутов для пластики с целью их наименьшей травмы, для обеспечения наилучшего заживления и профилактики рецидивов.
3.2. ЭТИОЛОГИЯ, ПАТОГЕНЕЗ
Причины образования грыж брюшной стенки разделяются на две основные группы: местные и общие.
На первом месте стоят анатомические особенности брюшной стенки, на отдельных участках которой создаются благоприятные у словия для выпячивания брюшины с последующим образованием грыжевого мешка со всеми элементами — составными частями его: шейка, тело, дно мешка. Эти условия заключаются в особом анатомическом устройстве или, лучше сказать, неу стройстве той области, где образуется грыжа.
На брюшной стенке имеются неполноценные участки, которые могут быть названы «слабыми». При благоприятных условиях в этих местах происходит выпячивание брюшины.
К «слабым» участкам относятся паховая область (паховый канал), область пупка (пупочное отверстие), белая линия (щели в апоневрозе), полулунная линия. Предрасполагают к образованию грыж тяжелый физический труд, кашель
Глава 3. Грыжи живота |
45 |
при хронических заболеваниях легких, затрудненное мочеиспу скание при аденоме предстательной железы, продолжительные запоры, метеоризм, ожирение, опухоли брюшной полости.
3.3. КЛАССИФИКАЦИЯ ГРЫЖ БРЮШНОЙ СТЕНКИ
Классификация грыж по ана томическим признакам. В зависимости от обла-
сти, в которой происходит грыжевое выпячивание, грыжи брюшной стенки разделяют на следующие виды: паховая грыжа (hernia inguinalis), бедренная грыжа
(hernia femoralis), грыжа белой линии (hernia lineae albae), пупочная грыжа (hernia umbilicalis). Эти виды грыж наблюдаются наиболее часто. Редко встречаются грыжи полулунной линии (спигелиевы).
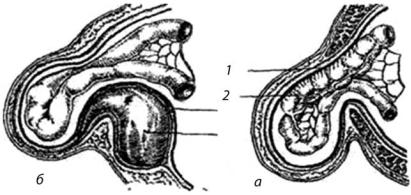
Разновидность паховых грыж — скользящая грыжа. В образовании грыжевого мешка скользящей грыжи, кроме париетальной брюшины, принимает участие и висцеральная. Наиболее часто встречаются скользящие грыжи мочевого пузыря, слепой кишки, матки и яичников, гораздо реже — сигмовидной и нисходящей кишки, мочеточников и почек (рис. 3.3).
Рис. 3.3. Скользящая грыжа: а) слепая кишка б) мочевой пузырь
В хирургической практике особо выделяется группа грыж, возникающих на различных участках брюшной стенки после операций, ранее произведенных по поводу грыж, — рецидивные грыжиhernia( recidiva). Грыжевые выпячивания брюшной стенки после произведенных лапаротомий (острые и хронические заболевания органов брюшной полости, травмы, ранения брюшной стенки и ее органов) объединяются в группу послеоперационных грыж (hernia postoperativa).
Грыжевые выпячивания брюшной стенки на различных участках ее после травм без нарушения кожи, но с дефектом других анатомических слоев, кроме брюшины, носят название травматических грыж (hernia traumatica).
Классификация грыж брюшной стенки по клиническим признакам:
грыжи неущемленные, вправимые, свободные (hernia libera, hernia reponibilis);
грыжи невправимые (hernia irreponibilis);
грыжи ущемленные (hernia incarcerata).
46 |
Хирургические болезни |
3.4.КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ БОЛЬНЫХ С ГРЫЖАМИ БРЮШНОЙ СТЕНКИ
СХЕМА ОБСЛЕДОВАНИЯ
Возраст больного, профессия, стаж. Трудовой анамнез. Влияние смены профессии на общее состояние (увеличение болей в области грыжевого выпячивания, увеличение его размеров, симптомы ущемления). У словия работы (механизация трудоемких работ, автоматизация), режим трудового дня. Эти данные будут необходимы для решения вопроса об отпуске после операции и трудоустройстве больного с учетом сложности операции и возраста больного. У читываются заболевания детского возраста и болезни, перенесенные больным до его осмотра.
Важны анамнестические данные о травмах живота, его ранениях и перенесенных операциях на брюшной стенке и органах брюшной полости. Эти сведения необходимы для уточнения отдельных деталей при оперированных ранее грыжах брюшной стенки (резекция кишки, резекция сальника, удаление червеобразного отростка); они значительно дополняют всю клиническую картину, давая возможность предусмотреть сложные патологические изменения в брюшной полости.
При осмотре больного определяют вправимость грыжевого выпячивания. Необходимо выяснить, были ли у пациента приступы сильных болей — это может указывать на прогрессирующее увеличение грыжевого выпячивания и частичное ущемление содержимого.
Больному задают вопросы о характере боли, локализации и длительности, сопровождались ли болевые ощущения тошнотой, рвотой, вздутием живота, неотхождением газов, запорами, расстройствами мочеиспускания.
Больного осматривают в положении стоя и лежа. Необходимо полностью обнажить грудную клетку ниже сосков, паховые области и верхнюю треть обоих бедер. Только такой осмотр дает возможность определить иногда незаметную асимметрию в паховой области и под паховой складкой.
Больной натуживается, кашляет, и при этом определяются незначительные выпячивания, ранее незаметные, а при больших грыжевых выпячиваниях у станавливается наибольший их размер (рис. 3.4, цв. вкл.).
Далее производится прощупывание отдельных участков живота, на которых обычно развиваются грыжи брюшной стенки (грыжевые точки). Т ем самым определяется состояние брюшной стенки на отдельных ее участках.
В лежачем положении определяется вправимость грыжевого выпячивания (полная, частичная, свободная). Вопрос о вправимости и невправимости грыжевого выпячивания не всегда можно решить при обследовании больного в горизонтальном положении.
При жалобах на внезапно возникшие боли в животе (тем более, если они сопровождаются симптомами кишечной непроходимости) необходимо исключить ущемление грыжи. Вот почему при осмотре любого больного с подозрением на острый живот следует обследовать анатомические зоны возможного выхождения грыж.
Глава 3. Грыжи живота |
47 |
3.5. ОСЛОЖНЕНИЯ ГРЫЖ БРЮШНОЙ СТЕНКИ
УЩЕМЛЕНИЕ ГРЫЖ БРЮШНОЙ СТЕНКИ
Для ущемления характерны признаки:
1)резкая боль в области грыжи или по всему животу;
2)невправимость грыжи;
3)напряжение и болезненность грыжевого выпячивания;
4)отсутствие передачи кашлевого толчка.
Боль — главный симптом ущемления. Она возникает, как правило, в момент сильного физического напряжения и не стихает , даже если напряжение прекращается. Боль чаще иррадиирует по ходу грыжевого мешка; при ущемлении брыжейки кишечника наблюдается иррадиация в центр живота и эпигастральную область. Иногда боль схваткообразного характера, что связано с развитием кишечной непроходимости.
Невправимость грыжи — признак, который может иметь значение только при ущемлении свободной, ранее вправимой грыжи.
Напряжение грыжевого выпячивания и некоторое увеличение его размеров сопутствуют ущемлению как вправимой, так и невправимой грыжи. В связи с этим данный признак имеет большее значение для распознавания ущемления, чем сама по себе невправимость грыжи. Обычно выпячивание становится не только напряженным, но и резко болезненным, что нередко отмечают сами больные при ощупывании грыжи и попытке произвести вправление.
Отсутствие передачи кашлевого толчкав области грыжевого выпячивания — наиболее важный признак ущемления. Он связан с тем, что в момент ущемления грыжевой мешок разобщается со свободной брюшной полостью и становится как бы изолированным образованием. В связи с этим повышение внутрибрюшного давления, которое возникает в момент кашля, не передается в полость грыжевого мешка (отрицательный симптом кашлевого толчка).
При ущемлении вышедшие в грыжевой мешок органы подвергаются сдавлению, чаще в области шейки грыжевого мешка (странгуляционная борозда). Ущемление бывает и в самом грыжевом мешке при наличии рубцовых тяжей (перетяжек), сращений вышедших в грыжевой мешок органов со стенкой грыжевого мешка и между собой. Ущемления наблюдаются также и в так называемых многокамерных грыжах, чаще пупочных.
При ущемлении развиваются расстройства крово- и лимфообращения с угрозой омертвения ущемленных органов. Явления венозного застоя сопровождаются пропотеванием плазмы крови в полость грыжевого мешка. Этот выпот («грыжевая вода») в начальном периоде ущемления прозрачен. В дальнейшем, когда начинаются некротические изменения в ущемленных участках кишечника, возникает инфицирование выпота, он мутнеет , приобретает специфический каловый запах.
Некротические изменения в ущемленных участках кишечника начинаются со слизистой оболочки, в то время как брюшинный покров кажется еще жизнеспособным. В этих случаях пониженная перистальтика и цианотичная окраска кишки не всегда оцениваются хирургом как сигнал неполноценности ущемленной кишки. Погружение такой кишки в брюшную полость может вызвать перитонит.
48 |
Хирургические болезни |
Патологические изменения при ущемлении развиваются не только в петлях кишки, располагающейся в грыжевом мешке, но также и в приводящем участке кишки, который резко переполняется содержимым, газами и выпотом. Функция кишечника значительно нарушается, развивается парез кишечника, продолжающийсяи после операции. Одновременно происходят изменения в сосудах брыжейки, кишечных петель (венозная гиперемия, кровоизлияния, явления тромбоза).
Некротические изменения сопровождаются гангреной стенки кишки, перфорацией с развитием воспалительных изменений в окружающих тканях. В результате длительного, «запущенного» ущемления развивается так называемая каловая флегмона. Осложнение процесса перитонитом приводит к смертельному исходу.
Благоприятным исходом в таких случаях считали образование калового свища. Такой исход на настоящем этапе развития хирургии недопустим.
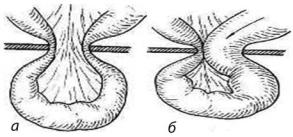
Различают два вида ущемления — эластическое и каловое (рис. 3.5 а, б). При эластическом ущемлении сдавление вышедших в грыжевой мешок органов происходит снаружи. При каловом ущемлении кишечное содержимое, накапливаясь в большом количестве, значительно увеличивает наполнение грыжевого мешка и тем самым усиливает давление грыжевого кольца, вследствие чего развивается непроходимость кишечника.
Рис. 3.5. а — эластическое ущемление; б — каловое ущемление
ВИДЫ УЩЕМЛЕНИЙ
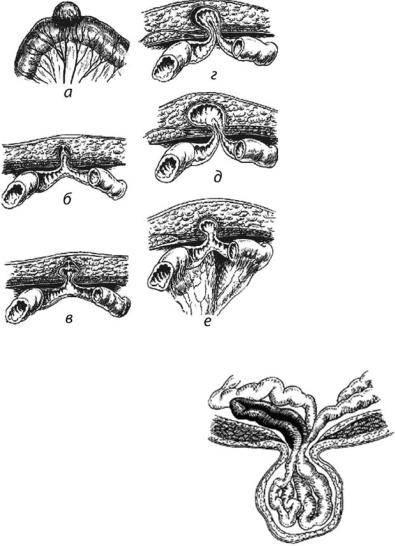
Пристеночное ущемление. Одна из форм ущемления грыж, представляющая значительные трудности для своевременной диагностики, это так называемая грыжа Рихтера (Richter). При данной грыже в грыжевом мешке ущемляется только часть кишечной стенки, противоположная линии прикрепления брыжейки
(рис. 3.6).
Распознать пристеночные ущемления в связи со своеобразной клинической картиной не всегда легко, и нередко правильный диагноз ставится на операционном столе.
Деструктивные изменения в стенке ущемленной кишки часто развиваются к концу первых суток. В окружности ущемления наблюдается отек, инфиль трация тканей. В запущенных случаях флегмонозный процесс в окружающих грыжевой мешок тканях дополняет картину острого ущемления с некрозом и перфорацией кишечной петли.
Ретроградное ущемление (incarceratio retrograda). Ретроградное, или обратное, ущемление — еще одна разновидность ущемления. При обычном ущемлении ки-
Глава 3. Грыжи живота |
49 |
|
Рис. 3.6. Механизм пристеночного ущемления тонкой кишки |
|
шечных петель омертвение их развивается в пре- |
|
|
делах грыжевого мешка, а на кишечные петли, |
|
|
располагающиеся в брюшной полости выше |
|
|
ущемляющего кольца, резкие нарушения крово- |
|
|
обращения обычно не распространяются. |
|
|
При |
ретроградном ущемлении омертвение |
|
кишечных петель начинается выше ущемляю- |
|
|
щего кольца (рис. 3.7). Кишечные петли, явля- |
|
|
ющиеся |
содержимым грыжевого мешка, могут |
|
при этом быть жизнеспособными или же некро- |
|
|
тизировать позднее, чем кишечные петли, рас- |
|
|
полагающиеся в брюшной полости. Омертвение |
Рис. 3.7. Ретроградное ущемление |
|
кишечных петель развивается в течение 2–14 ча- |
||
сов. Ретроградно ущемляется чаще тонкий ки- |
тонкой кишки |
|
|
||
шечник, но описаны случаи ретроградного ущемления толстой кишки, сальника, червеобразного отростка, маточной трубы.
3.6. АЛГОРИТМ ДИАГНОСТИКИ
Диагностика ущемленной грыжи в типичных случаях несложна. Из анамнеза удается выявить наличие у больного грыжи, которая до момента появления болей была вправимой и безболезненной. Следу ет учитывать также, что моменту ущемления часто предшеству ет физическое напряжение: подъем тяжести, бег , прыжок, акт дефекации и др.
50 |
Хирургические болезни |
Физикальное обследование больного должно быть очень внимательным, так как начальная картина ущемления имеет сходные черты с некоторыми другими острыми заболеваниями органов брюшной полости.
В связи с этим при болях в животе прежде всего необходимо осмотреть все «слабые» места брюшной стенки, которые могут служить грыжевыми воротами.
Настоятельная необходимость такого осмотра возникает потому , что иногда встречаются так называемые первично ущемленные грыжи. В это понятие включают грыжи, которые ущемляются непосредственно в момент своего появления, без предшествующего грыжевого анамнеза. Особенно часто первичному ущемлению подвергаются грыжи редких локализаций: спигелиевой (полулунной) линии, поясничных областей, запирательного канала и др.
При осмотре грыжевое выпячивание обычно хорошо заметно, оно не исчезает и не меняет очертаний при изменении положения тела больного.
Пальпаторно выпячивание резко напряжено и болезненно, особенно в области грыжевых ворот. Передаточный кашлевой толчок отсутствует.
Перкуссия выпячивания в ранней стадии ущемления кишки может выявить тимпанит, однако позже вследствие появления грыжевой воды тимпанит сменяется тупым перкуторным звуком.
При аускультации над ущемленной грыжей перисталь тика не выслушивается, но над брюшной полостью нередко можно выявить усиленную перистальтику приводящего отдела ущемленной кишки.
При обследовании живота иногда удается отметить шум плеска, симптом Валя и другие симптомы кишечной непроходимости. Кишечная непроходимость в случае ущемления грыжи может быть также у становлена при обзорной рентгеноскопии брюшной полости, при которой обычно хорошо заметны уровни жидкости в петлях кишечника со скоплением газа над ними (чаши Клойбера).
3.7. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Дифференциальный диагноз при ущемлении грыжи приходится проводить с патологическими состояниями как связанными с самим грыжевым выпячиванием, так и не имеющими непосредственного отношения к нему.
Втипичных случаях диагноз ущемления несложен. Но иногда (первично ущемленная грыжа, наличие сопутствующей патологии органов брюшной полости и др.) выявление патологии представляет большие трудности.
Прежде всего необходимо дифференцировать ущемленную грыжу от невправимой. Невправимая грыжа, как правило, не напряжена, малоболезненна, хорошо передает кашлевой толчок.
Полностью невправимые грыжи встречаются редко, обычно часть грыжевого содержимого все же удается вправить.
Особые трудности в дифференциальном диагнозе могут возникнуть в случае многокамерной грыжи, когда ущемление происходит в одной из камер. Т ем не менее, и в этом случае наблюдаются обязательные признаки ущемления: боль, напряжение и отсутствие передачи кашлевого толчка.
Впрактической хирургии иногда приходится дифференцировать ущемление грыжи от копростаза. Копростаз встречается главным образом при невправимых
