
Xirurg_bolezni
.pdf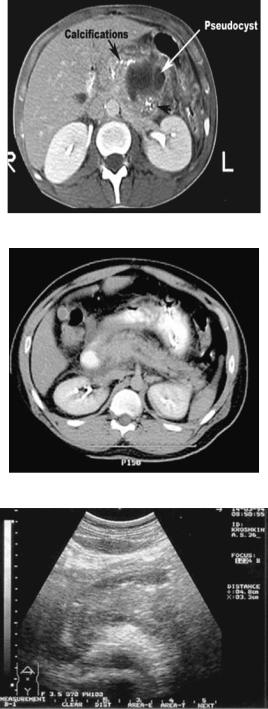
Глава 2. Острый панкреатит |
31 |
Рис. 2.3. КТ признаки деструктивных изменений в поджелудочной железе и сальниковой сумке
Рис. 2.4. КТ признаки деструктивных изменений в сальниковой сумке и поджелудочной железе
Рис. 2.5. Острый панкреатит, деструктивная форма. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка
и поджелудочной железой
32 |
Хирургические болезни |
При диффузном поражении неоднородность структуры железы выявляется во всех отделах, часто как бы теряется ее структурность, иногда изображение может быть мелко- и крупноочагово неоднородным, пятнистым.
Панкреатический проток часто расширен при значительном отеке головки, приводящем к сдавлению его выводной части. Параллельно может сдавливаться общий желчный проток с появлением характерных эхографических признаков билиарной гипертензии.
Локальное и диффузное увеличение поджелудочной железы может привести к сдавлению окружающих органов и структур.
Дуплексное (или триплексное) ультразвуковое исследование висцеральных сосудов позволяет не только выявить степень сужения просвета, но и получить точные данные о скорости и характере кровотока по каждому из указанных сосудов.
При остром панкреатите обычно определяют параметры кровотока в чревном стволе, в его главных ветвях и в верхней брыжеечной артерии.
Острый панкреатит достаточно часто сопровождается полисерозитом, который эхографически выявляется в виде скопления жидкости в серозных областях: брюшной и плевральной. Наиболее частые локализации — в сальниковой сумке, малом тазу, латеральных карманах брюшной полости, поддиафрагмальных областях справа и слева.
Для деструктивного панкреатита характерно значительное увеличение дорсовентральных размеров поджелудочной железы и неоднородность ее эхоструктуры. Имеется чередование участков со сниженной и повышенной эхогенностью. Контуры поджелудочной железы при остром деструктивном панкреатите размыты, ее границы сливаются с окружающими клетчаточными массивами.
Парапанкреатическая клетчатка при парапанкреатите определяется в виде обширной эхонегативной зоны или участков. Плохо дифференцируются воротная, брыжеечная и селезеночная вены.
Желчные протоки могут быть расширены при сдавлении отечной головкой поджелудочной железы. При обтурационной желтухе, кроме расширения, можно выявить конкременты в просвете желчных протоков. Можно определить выпот в плевральной полости, полости перикарда.
Определяют состояние печени и почек (токсическая нефропатия).
УЗИпозволяет не только выявить изменения в забрюшинной клетчатке иподжелудочной железе, но и выполнить пункционную аспирацию и дренирование некоторых жидкостных образований, что существенно повышает диагностическую и лечебную ценность метода.
Хотя УЗИ и позволяет поставить диагноз острого панкреатита в большинстве случаев, оно не всегда помогает достоверно верифицировать форму острого панкреатита.
При рентгенологическом исследовании могут быть выявлены косвенные признаки острого панкреатита и его осложнения (плеврит). При обзорной рентгеноскопии брюшной полости в начале заболевания можно обнаружить высокое стояние куполов диафрагмы, перерастянутый желудок, локальное вздутие поперечного отдела ободочной кишки.
Ангиография поджелудочной железы.Селективная ангиография сосудов поджелудочной железы важна в качестве вспомогательного исследования.
Глава 2. Острый панкреатит |
33 |
Ангиографические признаки острого панкреатита: гиперваскуляризация поджелудочной железы, увеличение интенсивности ее тени, увеличение размеров поджелудочной железы, негомогенное контрастирование железы, дефекты ее контрастирования, смещение проходящих рядом магистральных сосудов.
При геморрагическом панкреонекрозе можно выявить полости в ткани железы, значительные изменения сосудов самой железы и других органов в виде деструкции стенок сосудов, тромбозов, дефектов контрастирования.
Фиброгастродуоденоскопия, как правило, выявляет вторичные изменения желудка и двенадцатиперстной кишки, которые развиваются при тяжелых деструктивных формах острого панкреатита: за счет инфильтрата и скопления жидкости в сальниковой сумке происходит сдавление этих органов извне; их слизистая обычно отечная, гиперемирована кровоизлияниями, нередко образуются острые язвы и эрозии.
Лапароскопия служит не только диагностическим, но во многих случаях и лечебным методом.
При отечной форме острого панкреатита в брюшной полости наблюдается значительное количество прозрачного выпота, умеренный отек круглой связки печени, тусклость и отечность серозных покровов брюшной полости. Нередко определяются петехиальные кровоизлияния на висцеральной и париетальной брюшинах. Поджелудочная железа отечна, студенистого вида, возможно отсутствие дольчатости паренхимы.
При геморрагическом панкреонекрозе в брюшной полости большое количество темного геморрагического экссудата с высокой активностью ферментов, выявляемой при лабораторном анализе. Т акже определяется выпуклость желу- дочно-ободочной связки в проекции сальниковой сумки, что служит признаком выпота в сальниковой сумке, который также может быть виден через печеночножелудочную связку. Отмечается разной степени выраженности геморрагическая имбибиция желудочно-ободочной связки, большого сальника, круглой связки печени, брыжейки поперечно-ободочного отдела толстой и тонкой кишки. Имеются множественные петехиальные кровоизлияния на брюшине и внутренних органах.
При жировом панкреонекрозе в брюшной полости экссудат темно-зеленова- того цвета с высокой активностью ферментов поджелудочной железы. На брюшине, сальнике, внутренних органах, круглой связке печени характерные пятна стеатонекроза золотистого или белого цвета с розовым воспаленным венчиком вокруг, причем чем массивнее сливные поля жировых некрозов, тем массивнее жировой некроз самой железы.
Наличие выпота в брюшной полости с геморрагическим оттенком, имбибиции большого сальника и пятен стеатонекроза указывают на смешанную форму панкреонекроза (рис. 2.6, цв. вкл.). При присоединении инфекции выпот становится мутным, с хлопьями фибрина, в разных отделах брюшной полости появляются фибринозные наложения на брюшине.
Показания к диагностической лапароскопии:
неясность клинической картины, необходимость в дифференциальной диагностике острого панкреатита;
установление формы острого панкреатита, морфологическое подтверждение диагноза, определение дальнейшей тактики, прогноз заболевания;
34 |
Хирургические болезни |
необходимость в динамическом (программном) проведении диагностических мероприятий.
2.10.ОЦЕНКА ТЯЖЕСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ОСТРОГО ДЕСТРУКТИВНОГО ПАНКРЕАТИТА
Диагностические критерии тяжелого панкреатита
Клинические |
Интенсивные боли, перитонеальный синдром. |
проявления |
Панкреатогенный шок |
|
|
Степень нарушений функ- |
Легкая степень — от 0 до 6 баллов. |
ций со стороны органов |
Средняя степень — от 7 до 11 баллов. |
и систем по шкале SAPS |
Тяжелая степень — от 12 баллов и выше. |
|
|
Признаки синдрома сис- |
Температура тела выше 38 °С или ниже 36 °С, тахикардия |
темной воспалительной |
более 90 уд. в 1 мин., тахипноэ более 20 в 1 мин. |
реакции (ССВР) |
Лейкоцитоз более 12 10 /л, или менее 4 10/л, |
|
или более 10% незрелых форм. |
Признаки полиорганной |
Проявления одного из признаков дыхательной, почечной, |
недостаточности |
сердечно-сосудистой недостаточности или их сочетания. |
|
Тяжелые метаболические и микроциркуляторные рас- |
|
стройства. Коагулопатия. |
Маркеры некроза подже- |
Повышение -амилазы, прокальцитонина, С-реактивного |
лудочной железы и за- |
белка и лактатдегидрогеназы. |
брюшинной клетчатки. |
|
|
|
УЗИ и КТ брюшной полости |
Очаги деструкции в поджелудочной железе и забрюшин- |
|
ной клетчатке. |
|
Парапанкреатический инфильтрат. |
|
Инфильтрация забрюшинной клетчатки. |
|
Скопление жидкости в сальниковой сумке, свободной |
|
брюшной полости, забрюшинной клетчатке. |
Эзофагогастродуодено- |
Эрозивно-язвенное поражение желудка и двенадцати- |
скопия |
перстной кишки. |
|
|
Рентгеноскопия |
Паралитическая кишечная непроходимость. |
|
Плевральный (часто геморрагический) выпот с высоким |
|
уровнем амилазы. |
|
|
Видеолапароскопия, |
Выпот в брюшной полости, очаги стеатонекроза с высо- |
оментобурсоскопия |
ким уровнем диастазы в выпоте. |
|
|
Интраоперационная |
Фибринозный, фибринозно-гнойный перитонит. Геморра- |
картина |
гическое пропитывание, отек и инфильтрация забрюшин- |
|
ной клетчатки. |
|
|
2.11.ТЕЧЕНИЕ ОСТРОГО ДЕСТРУКТИВНОГО ПАНКРЕАТИТА И ЕГО ОСЛОЖНЕНИЙ
Выделяют 4 фазы течения острого панкреонекроза:
1)фаза ферментативная (раняя) — 1–3 суток;
2)фаза реактивная или парапанкреатического инфильтрата — 5–14 суток;
Глава 2. Острый панкреатит |
35 |
3)фаза поздняя (исходов инфильтрата) — более 3 недель;
4)фаза исходов и последствий — 6 месяцев и более.
Ранняя фаза характеризуется проявлениями панкреатогенного эндотоксикоза и может завершиться благоприятно с постепенным их уменьшением и выздоровлением больного.
Неблагоприятный вариант развивается в случае позднего обращения больного за помощью или при недостаточном лечении. Характеризу ется быстрым прогрессированием некроза, нарастанием эндотоксикоза и полиорганной недостаточностью. Может развиться панкреатогенный шок с высокой летальностью в ранние сроки от начала заболевания.
Перипанкреатический инфильтрат проявляется местными и общими признаками, характерными для эндотоксикоза, гиперферментемии, асептического во-
спаления и резорбции продуктов распада белков в очаге некроза. |
|
Дальнейшее течение заболевания возможно по четырем |
направлениям. |
В ранние сроки инфиль трат может привести к осложнениям, |
обу словленным |
вовлечением в инфильтрат желудка, ободочной кишки, внепеченочных желчных протоков, магистральных сосудов. В результате развиваются ранние осложнения: острая гастродуоденальная или толстокишечная непроходимость, обтурационная желтуха, тромбоз вен портальной системы, портальная гипертензия.
Второй исход перипанкреатического инфильтрата — рассасывание его — возможен в более поздние сроки (через 3–4 недели).
Третий исход самый частый: секвестрация некротических тканей с образованием внутрипанкреатических и парапанкреатических полостей — псевдокист.
Четвертый исход связан с инфицированием очагов панкреонекроза и септической секвестрацией с образованием ограниченных и неограниченных гнойных очагов в самой поджелудочной железе и в парапанкреатической забрюшинной клетчатке. Возможен гнойный перитонит.
Исходы парапанкреатических инфильтратов:
образование панкреатических или парапанкреатических псевдокист, эволюция которых может носить разнообразный характер от самоизлечения до разрыва и гнойного расплавления.
наиболее тяжело протекающий вариант исхода парапанкреатического инфильтрата связан с инфицированием очагов некроза в поджелудочной железе и парапанкреатической клетчатке.
Агрессивные свойства гнойного экссудата приводят к тому , что образуются новые очаги некроза как в поджелудочной железе, так и в забрюшинном пространстве.
Генерализация инфекции приводит к абдоминальному сепсису , определяющему высокий уровень летальности в эту фазу.
Фаза исходов (реституции) означает стихание острого процесса и развитие процессов фиброза в ткани поджелудочной железы и в забрюшинной клетчатке. При неблагоприятных условиях могут сформироваться кисты, панкреатические свищи, хронический панкреатит.
Панкреатогенный шок связан с массивным поступлением в кровь активированных протеолитических и липолитических ферментов, биогенных аминов. Очень быстро нарастает концентрация различных медиаторов, биологически ак-
36 |
Хирургические болезни |
тивных веществ и токсинов. Сущность этих процессов можно считать аналогично таковой при синдроме системного воспалительного ответа (SIRS).
Основные клинические проявления панкреатогенного шока обу словлены расстройствами системного кровообращения и микроциркуляции.
Общим патоморфологическим субстратом полиорганной недостаточности при остром панкреатите служит последовательно развивающийся отек тканей легких, миокарда, печени, почек с последующими дегенеративными и некробиотическими повреждениями.
Полиорганная недостаточность наступает вследствие прогрессирования патологического процесса и неэффективности лечения. Полиорганная недостаточность в большинстве случаев бывает причиной летальных исходов.
Наиболее рано страдают функции центральной нервной системы. Появляются заторможенность или возбуждение, говорливость, эйфория, неадекватность оценки собственного состояния, делирий.
Причиной психического нарушения может быть гипергликемия как проявление патологических изменений углеводного гомеостаза. Редко может быть и гипогликемия.
Сердечная недостаточность проявляется тахикардией, нарушением ритма сердечных сокращений, возможен инфаркт миокарда. Параллельно с сердечной недостаточностью формируется и сосудистая недостаточность (нарушение микроциркуляции).
Дыхательная недостаточность по типу респираторного дистресс-синдрома: тяжелая одышка, гипоксия, не устраняемая оксигенотерапией, снижение податливости легких, диффузных альвеолярных инфильтратов, отек легких.
Острая почечная недостаточность: возникают протеинурия, дистрофические изменения почек. При нарастании острой почечной недостаточности показан гемодиализ.
Печеночная недостаточность: печень подвергается массированному воздействию активированных панкреатических ферментов и токсинов.
Для острого деструктивного панкреатита характерна функциональная недо- статочностьжелудочно-кишечного тракта. Чаще всего проявляется динамическая кишечная непроходимость, в тяжелых случаях образуются острые язвы желудка и кишечника, осложняющиеся кровотечением и перфорацией.
Гнойные осложнения развивались, как правило, при тяжелом распространенном панкреонекрозе и дефектах лечения. В этом комплексе заболевание представляет как бы однородный феномен, сущность которого заключается в том, что произошло инфицирование некротического очага с последующим прогрессирующим гнойным воспалением.
Гнойно-некротические осложнения острого панкреатита могут протекать по благоприятному варианту с отграничением (абсцесс) и менее благоприятному — в виде флегмоны.
Общие факторы, способствующие возникновению абсцессов брюшной полости различной локализации:
1)длительное(более 2-х недель) существование из-за диагностических итактических ошибок недренированного очага гнойно-некротического парапанкреатита;
Глава 2. Острый панкреатит |
37 |
2)снижение местной тканевой и общей иммунной резистентности;
3)локализация очага гнойного парапанкреатита в зонах, где нет анатомических барьеров для распространения инфекции.
Гнойный перитонит развивается в особенно неблагоприятных у словиях, резко ухудшает прогноз заболевания.
Развитие гнойных осложнений острого панкреатита сопровождается возникновением вторичных осложнений, которые, как правило, у сугубляют тяжесть состояния больного и нередко бывают непосредственной причиной летальных исходов.
Хронический рецидивирующий панкреатит — наиболее частый исход деструк-
тивного панкреатита в фазе реституции. В резуль тате развития рубцовой ткани вокруг очагов панкреонекроза и некротического парапанкреатита возникает фиброз ткани поджелудочной железы с выраженными деформациями и сужением ее протоков.
Нарушение дренажной функции протоковой системы и внутрипротоковая гипертензия, а также периодические обострения воспалительного процесса проявляются симптомами хронического рецидивирующего панкреатита.
2.12. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
У острого панкреатита имеются общие клинические признаки с перфоратив-
ной язвой желудка или двенадцатиперстной кишки.
Рвота характерна для обоих заболеваний. При перфоративной язве рвота реже и, как правило, однократная. При остром панкреатите рвота многократная и мучительная.
При перфорации имеется выраженное напряжение передней брюшной стенки (доскообразный живот), при остром панкреатите нет.
При остром панкреатите наблюдается поперечное вздутие живота в эпигастральной области (положительный симптом Керте).
Для перфорации характерно исчезновение печеночной тупости при перку с- сии и рентгенологические признаки свободного газа в брюшной полости, при остром панкреатите этого нет.
Весьма полезны специфические лабораторные тесты, которые выявляют характерные для острого панкреатита результаты, отсутствующие при перфорации.
Острая кишечная непроходимость. Помогают в дифференциальном диагнозе схваткообразные боли при острой кишечной непроходимости, феномен у силения перистальтических шумов в начале заболевания, шум плеска. Эти признаки не характерны для острого панкреатита. Важную информацию дают резуль таты рентгенологического исследования: при кишечной непроходимости определяются горизонтальные уровни жидкости в кишечнике (чаши Клойбера). Специфические для острого панкреатита лабораторные тесты помогают окончательно установить правильный диагноз.
Острый холецистит. При изолированном остром холецистите боли локализуются в правом подреберье с иррадиацией в правое плечо и лопатку.
Имеются общие выраженные проявления воспаления: высокая гипертермия, ознобы.
38 |
Хирургические болезни |
При пальпации живота может определяться увеличенный болезненный желчный пузырь или инфильтрат в правом подреберье.
Большую помощь в дифференциальной диагностике оказывают У ЗИ и лабораторные тесты.
Острый аппендицит (при подпеченочном расположении). При дифференциальной диагностике следует учитывать, что на ранних стадиях заболевания при остром аппендиците, в отличие от острого панкреатита, болевой синдром и проявления общей интоксикации менее выражены, выявляются более четко обозначенные местные симптомы раздражения брюшины в правом верхнем квадранте передней брюшной стенки и не выявляются местные симптомы, характерные для панкреатита. Лабораторные исследования при остром аппендиците характерны для воспаления и не выявляют других серьезных нарушений гемостаза, характерных для острого панкреатита.
Тромбоз мезентериальных сосудов. Дифференциальная диагностика сложна, так как ранняя клиническая картина в обоих случаях схожа.
Следует учитывать, что при остром панкреатите приступ провоцируют погрешности в диете, при тромбозе приступ обычно не связан с приемом пищи.
У пациентов с острым панкреатитом в анамнезе сопутствующая патология со стороны желчевыводящей системы, двенадцатиперстной кишки и наличие подобных приступов заболевания в прошлом. При тромбозе сосудов брыжейки другие сопутствующие заболевания, которые чаще всего и служат причиной тромбоза: инфаркт миокарда, выраженный атеросклероз аорты, ревматические пороки сердца, системные заболевания сосудов, некоторые гематологические и онкологические заболевания.
На начальных стадиях тромбоза мезентериальных сосудов может быть у силение перистальтики и учащение стула, что не характерно для острого панкреатита.
В качестве дополнительного исследования проводят УЗИ брюшной полости, дуплексное или триплексное ультразвуковое исследование мезентериальных сосудов, фиброгастродуоденоскопию, лапароскопию.
Пищевые токсикоинфекции. В анамнезе употребление недоброкачественной или сомнительного качества пищи, особенно колбасы, рыбы, консервированных продуктов. Боль в животе менее интенсивная при токсикоинфекции, не опоясывающая. Как правило, боли сопровождаются поносом.
Инфаркт миокарда. У больных, страдающих ишемической болезнью сердца, стенокардия может проявиться болями в эпигастральной области с иррадиацией в левое подреберье и симулировать начало острого панкреатита. В обоих случаях может быть цианоз кожи и слизистых, холодный пот , повышение температуры, озноб, рвота, метеоризм, гиперлейкоцитоз и шок.
При остром панкреатите сильнее пальпаторная болезненность в эпигастральной области, а при инфаркте миокарда боль при пальпации не у силивается, может уменьшаться или вовсе исчезнуть.
При инфаркте отсутствует напряжение брюшной стенки, симптом Щетки- на—Блюмберга отрицателен. Изменение лейкоцитарной формулы при остром панкреатите наступает быстрее, чем при инфаркте миокарда. Существенное значение имеет изменение ЭКГ в динамике. При остром панкреатите характерны
Глава 2. Острый панкреатит |
39 |
изменения специфических лабораторных тестов, изменения на У ЗИ брюшной полости.
Пенетрирующая язва желудка и двенадцатиперстной кишки. Болевой синдром схож, особенно при пенетрации язвы в поджелудочную железу. Дифференциальная диагностика в этих случаях основывается в первую очередь на детальном анализе анамнеза заболевания и отсутствии признаков панкреатической токсемии при пенетрирующих язвах. Окончательный диагноз устанавливается при фиброгастродуоденоскопии, УЗИ и томографии.
Расслоение и разрыв аневризмы брюшного от дела аорты. На начальных этапах расслоения отмечается тяжелый приступ сильнейшей опоясывающей боли, коллапс или шок, быстро развивающийся парез кишечника. В более поздних стадиях забрюшинная гематома может быть принята за отек парапанкреатической клетчатки, вызванный прогрессированием деструктивного панкреатита. Пациентов старше 60 лет или больных, имеющих клинические проявления поражения сосудов других бассейнов, необходимо обследовать на предмет выявления поражения брюшного отдела аорты.
Сосудистый шум в проекции аорты, расширение границ ее пульсации, определяемое при осмотре живота или пальпаторно, анамнестические указания на наличие пульсирующего образования в животе заставляют подозревать аневризму брюшного отдела аорты и требуют срочного уль тразвукового сканирования брюшной полости, томографии или ангиографии, чтобы исключить расслоение или разрыв аневризмы.
Лабораторные исследования при осложнившейся аневризме в основном показывают анемию, а при остром панкреатите изменения крови вызваны токсемией и/или воспалением.
Нижнедолеваяплевропневмония.Следуетобратить внимание на признаки, характерные для инфекционного легочного заболевания: последовательность появления симптомов (сначала температура, тахикардия, одышка, затем боли), связь болей с дыхательнымидвижениями, наличие влажных хрипов и шума трения плевры в нижних отделах легких. Диагноз уточняет рентгеновское обследование грудной клетки.
Следует помнить, что возможно развитие левостороннего плеврита как осложнения острого панкреатита.
2.13. ЛЕЧЕНИЕ
Основу проводимой консервативной терапии панкреонекроза должны составлять в первую очередь детоксикация и внутривенные инфузии.
В стандартную терапию входят коррекция гиповолемии и электролитного дисбаланса, респираторная и инотропная поддержка, антибактериальная профилактика и терапия, парентеральное и раннее энтеральное питание. Два последних метода (антибактериальная профилактика, нутритивная поддержка) — базис лечения больных панкреонекрозом.
Использование препаратов соматостатина и его синтетических аналогов при деструктивном панкреатите (октриотида, сома тостатина, деларгина). Эффективны при раннем применении. Они тормозят выработку ферментов поджелудочной железы (трипсина).
40 |
Хирургические болезни |
Методы экстракорпоральной детоксикации. Необходимо использовать экстра-
корпоральные методы детоксикации при печеночно-почечной недостаточности (плазмоферез, ультрафильтрация крови, гемодиализ).
Энтеральное питание по сравнению с парентеральным эффективнее у больных с панкреонекрозом.
Использование антибактериальных препаратов. Антибактериальная профи-
лактика и терапия при панкреонекрозе эффективны только при использовании антибактериальных препаратов строго определенных групп: карбапенемов, фторхинолонов, цефалоспоринов последних поколений, назначенных в соответствии с категорией тяжести состояния больного.
Эффективность антибактериальной профилактики и терапии панкреонекроза, как одной из важнейших компонент комплексного лечения этого заболевания, зависит как от распространенности некротического процесса, так и от сроков назначения препаратов.
2.14. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Степень распространенности и глубины некротического поражения поджелудочной железы, различных областей обширной забрюшинной клетчатки, а также трансформация асептического некроза в инфицированный определяют потенциальное многообразие вариантов хирургической тактики, описанных в современной литературе. Это касается показаний к традиционной (лапаротомной) операции (рис. 2.7, цв. вкл.), к транскутанным вмешательствам под У З-контролем и оптимальных сроков хирургического (лапаротомия, чрескожное дренирование) лечения, а также выбора рационального хирургического доступа.
В современных условиях прогрессивного развития малоинвазивных технологий хирургического лечения наиболее актуальна последовательность применения транскутанных и лапаротомных методик, видов операций на поджелудочной железе и желчевыводящей системе, способов (одноили многоэтапных) устранений очага деструкции, режимов повторных некрили секвестрэктомий, вариантов дренирования забрюшинного пространства и брюшной полости.
Инфицированныеформы панкреонекроза (инфицированный панкреонекроз, инфицированное жидкостное образование, панкреатогенный абсцесс или их сочетание, некротическая флегмона забрюшинной клетчатки, гнойный перитонит, инфицированная псевдокиста) независимо от степени тяжести состояния больного (полиорганных нарушений) требуют оперативного лечения.
Лапаротомии при стерильном (прежде всего распространенном) панкреонекрозе строго отграничены ситуациями сохранения или прогрессирования полиорганной недостаточности на фоне комплексного консервативного лечения, включающего также лапароскопическую санацию и дренирование брюшной полости (рис. 2.8, цв. вкл.) и/или транскутанное дренирование объемных жидкостных образований забрюшинной локализации под УЗили КТ-контролем.
Пункционно-дренирующие вмешательства под ко нтролем ультразвукового ска-
нирования. Широкое внедрение современных методов уль тразвукового сканирования и КТ позволило достичь заметного прогресса в топической диагностике различных клинико-патоморфологических вариантов панкреонекроза. Возмож-
