
Xirurg_bolezni
.pdfГлава 10. Заболевания легких и плевры |
181 |
Проводят лабораторное исследование аспирированной жидкости: бактериоскопия мазка с окраской по Г раму, бактериологическое исследование, определение рН. Значение рН плевральной жидкости менее 7,2 подтверждает наличие эмпиемы.
При эмпиеме плевры плевральная жидкость обычно мутная, гу стая, превращающаяся в истинный гной, имеет специфический неприятный запах.
ЛЕЧЕНИЕ
Лечение обычно начинают с удаления гноя из плевральной полости аспирационными методами. При недостаточной эффективности аспирационного лечения может возникнуть необходимость в хирургическом лечении.
Существенное значение имеет общеукрепляющая, дезинтоксикационная и антибактериальная терапия (дыхательная гимнастика, витаминизированная пища, переливание крови, ее фракций и кровозаменителей, антибиотики).
Аспирацию экссудата производят либо через толстую иглу во время пункции, либо через катетер, который можно оставить в плевральной полости длительное время.
Пункции следует производить вначале ежедневно, а затем через день. Отсасывают по возможности весь экссудат. При наличии густого гноя, пленок фибрина или казеозных масс полость эмпиемы промывают раствором фурацилина 1:50 000 или другого антисептика и затем вводят в нее протеолитические ферменты: трипсин или хемотрипсин в дозе 20–30 мг.
Хороший эффект дает введение в полость эмпиемы стрептазы и подобных ей тромболитических препаратов. Одновременно в полость вводят растворы антибиотиков, которые подбирают с учетом характера и чувствительности выделенной из экссудата микробной флоры.
У больного острым гнойным плевритом такое лечение обычно уже через 2–3 недели приводит к прекращению накопления экссудата в плевральной полости, улучшению общего состояния, ликвидации явлений интоксикации, в конечном итоге — к выздоровлению.
В случае острого пиопневмоторакса, когда лечение пункциями часто оказывается неэффективным или малоэффективным, в плевральную полость лучше сразу же вводить пластмассовый катетер. Место введения катетера (ближе ко дну полости эмпиемы) намечают во время рентгеноскопии и уточняют пункцией. Катетер соединяют с системой для постоянной аспирации, которую проводят при разрежении 10–15 мм рт.ст. Целесообразно несколько раз в течение суток промывать полость эмпиемы через катетер антисептическим раствором, а затем вводить в нее протеолитические ферменты и антибиотики. Однако это возможно лишь у тех больных, у которых во время промывания не возникает кашель, т.е. жидкость через бронхо-плевральный свищ не попадает в бронхиальное дерево.
Операции при острой эмпиеме ранее заключались в резекции 2–3 ребер на протяжении 10–12 см с образованием в грудной стенке широкого окна в плевральную полость — торакостомия. Удаляют гной, пленки фибрина и заполняют полость большими марлевыми тампонами, смоченными антисептическим раствором, антибиотиками или вазелиновым маслом. При благоприятном клини-
182 |
Хирургические болезни |
ческом течении стараются не удалять тампоны возможно дольше (10–12 дней). В дальнейшем тампоны меняют, постепенно уменьшая их количество и величину по мере уменьшения полости за счет западения грудной стенки, развития грануляционной ткани и расправления легкого. У некоторых больных такая операция может привести к полному излечению.
Однако в большинстве случаев удается добиться лишь уменьшения, но не ликвидации полости. Для ликвидации остаточной полости приходится прибегать
кдополнительной торакопластике и мышечной пластике.
Внастоящее время для санации гнойных полостей выполняют программные видеоторакоскопии как результативный и малоинвазивный метод лечения.
ЛИТЕРАТУРА
Горюнов С.В., Ромашов Д.В. Гнойная хирургия: Атлас. — М.: Бином, — С. 658. Дубровский С.В. Заболевание легких. Эффективные способы лечения. — М.:
АСТ, Астрель, ВКТ. — 2012.
Майкл А.Грипп. Патофизиология легких. — М.: Бином, 2005. — С. 304. Петровский Б.Ф. Хирургические болезни. — М.: Медицина, 1980. — С. 592. Тополянский А.В., Бородулин В.И. Внутренние болезни: Справочник практику-
ющего врача. — М.: МИА, 2012. — С. 816.
Федоров Б.П., Воль-Эпштейн Г.Л. Абсцессы легких. — М.: Медицина, 1976. —
С. 264.

ГЛАВА 11
РАК ЛЕГКОГО
Рак легкого (бронхогенный рак, бронхогенная карцинома) — злокачественная опухоль легкого, развивающаяся из эпителиальной ткани бронхов различного калибра.
В зависимости от места появления рак легкого подразделяется на:
центральный (эндобронхиальный, перибронхиальный, узловой и разветвленный характер опухоли);
периферический (узловой, пневмониеподобный и опухоль верхушки легкого — синдром Панкоста);
атипичные формы (медиастинальная, милиарный канцероматоз).
Рак легких — серьезная медицинская и социальная проблема, в развитых странах это наиболее часто встречающаяся злокачественная опухоль человека и наиболее распространенная причина смерти от онкологической патологии.
Согласно данным международного агентства по изучению рака, ежегодно в мире регистрируется около 1 миллиона новых случаев рака легких, 60% онкологических больных погибает в результате данного заболевания.
В России рак легких также занимает 1 место среди онкологических заболеваний, и его доля в данной патологии составляет 12%. В 15% случаев у погибших онкобольных был выставлен диагноз рак легкого. Мужчины болеют раком легких значительно чаще.
По данным МАИР (Международное агентство по изучению рака) 2005 г. заболеваемость раком легкого составила 25,3% у мужчин, и 4,5% у женщин.
11.1. ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, ПРЕДРАСПОЛАГАЮЩИЕ МОМЕНТЫ, ФАКТОРЫ РИСКА
К основным причинам любого рака относят экзогенные и эндогенные факторы, генетическую предрасположенность.
184 |
Хирургические болезни |
Экзогенные канцерогены: табачный дым, ионизирующее излучение от радона, вирусная инфекция, промышленные канцерогены (бериллий, асбест), пыль.
Их воздействие вызывает кумулятивные изменения ДНК в выстилающей ткани бронхов легких (бронхиальном эпителии). Чем больше ткани повреждено, тем выше риск развития рака.
Курениетабака на сегодняшний день—основная причина рака легкого. Сигаретный дым содержит более 60 известных канцерогенов, в том числе радиоизотопы радона, нитрозамин и бензопирен. Кроме того, полагают, что никотин подавляет иммунную систему, что способствует озлокачествлению тканей. В развитых странах почти 90% случаев смертельного рака легких вызвано курением. Среди курящих мужчин пожизненный риск развития рака легких составляет 17,2%, среди курящих женщин — 11,6%.
Женщины, которые курят и получают гормональную терапию, имеют гораздо более высокий риск смерти от рака легкого. В 2009 г . Chlebowski R.T. было показано, что женщины, принимающие гормоны, имеют на 60% выше вероятность смерти от рака легких, чем женщины, принимающие плацебо. Среди женщин, которые курили (бывшие и нынешние курильщицы), 3,4% из тех, кто принимал гормоны, умерли от рака легких по сравнению с 2,3% женщин, принимавших плацебо.
Со стажем курения табака увеличивается вероятность развития рака легкого у человека. Если человек прекращает курить, эта вероятность неуклонно уменьшается, так как поврежденные легкие восстанавливаются и загрязняющие частицы постепенно удаляются. Кроме того, есть свидетельства, что рак легких у никогда не куривших людей имеет лучший прогноз, чем у курильщиков, и поэтому пациенты, которые курят на момент установления диагноза, имеют меньшую выживаемость, чем те, которые давно бросили курить.
Пассивное курение (вдыхание дыма табака от другого курильщика) — причина рака легких у некурильщиков. Исследования в США, Европе, Великобритании и Австралии показали значительное увеличение относительного риска среди тех, кто подвергается пассивному курению. Последние исследования показали, что выдыхаемый курильщиком дым более опасен, чем вдыхание его прямо из сигареты. 10–15% больных раком легких никогда не курили.
Радон — газ без цвета и запаха, образу емый при распаде радиоактивного радия, который, в свою очередь, является продуктом распада урана, находящегося в коре Земли.
Радиоактивные продукты распада ионизируют генетический материал, вызывая мутации, которые иногда приводят к возникновению злокачественных опухолей.
Воздействие радона — вторая причина рака легкого в общей популяции. Уровень концентрации радонового газа зависит от местности и состава основных пород почв и камней.
Асбест может вызывать различные легочные заболевания, включая рак легких. Существует взаимоусиливающий эффект курения табака и асбестоза в возникновении рака легкого.
Асбестоз также может вызывать рак плевры, называемый мезотелиома (который следует дифференцировать от рака легкого).
Глава 11. Рак легкого |
185 |
Вирусыизвестны способностью вызывать рак легких у животных, и последние данные свидетельствуют о способности вызывать его у человека. К таким вирусам относят вирус папилломы человека, JC вирус, обезьяний вирус 40 (SV40), BK вирус и цитомегаловирус. Эти вирусы могут влиять на клеточный цикл и подавлять апоптоз, способствуя неконтролируемому делению клеток.
Исследования Американского общества рака выявили прямую связь воздействия пылевых частиц с раком легких. Например, если концентрация пыли в воздухе увеличивается только на 1%, риск развития рака легких возрастает на 14%. Кроме того, установлено, что важен размер частиц пыли, так как уль традисперсные частицы способны проникать в глубокие слои легких.
Эндогенные факторы: хронические легочные заболевания, такие как туберкулез, бронхит, пневмония, локализованный пневмосклероз.
Генетические факторы: наличие рака легких у трех и более кровных родственников.
Метастазирование. Рак легкого метастазирует тремя путями: лимфогенным, гематогенным и имплантационным.
Наиболее характерен первый путь— в расположенные рядом пульмональные, бронхопульмональные, бифуркационные, трахеобронхиальные, паратрахеальные, околопищеводные (параэзофагеальные) лимфатические узлы.
На первом этапе лимфогенного метастазирования поражаются легочные лимфатические узлы у места деления долевого бронха на сегментарные. Далее процесс распространяется на бронхопульмональные лимфоузлы вдоль долевых бронхов. На третьем этапе метастазы возникают в корневых лимфоузлах вдоль главного бронха и сосудов корня легкого, верхних и нижних трахеобронхиальных лимфоузлах и лимфоузлах у нижней стенки непарной вены. На четвертом этапе в процесс вовлекаются паратрахеальные, ретрокавальные, предаортокаротидные, перикардиальные и параэзофагальные лимфоузлы.
Отдаленное метастазирование возможно в печень, лимфатические узлы средостения и надключичную область.
Гематогенное метастазирование присоединяется при прорастании опухолью кровеносных сосудов — в печень, легкие, почки, кость и надпочечники.
При прорастании плевры возможен перенос опухолевых клеток по плевре.
11.2. КЛАССИФИКАЦИЯ
Согласно отечественной классификации рак легкого подразделяется на следующие стадии:
I стадия — опухоль до 3 см в наибольшем измерении, расположена в одном сегменте легкого или в пределах сегментарного бронха. Нет метастазов в лимфатических узлах.
II стадия — опухоль 3,1–5 см в наибольшем измерении, расположена в одном сегменте легкого или в пределах сегментарного бронха. Наблюдаются метастазы в долевых лимфатических узлах, единичные метастазы в корневых лимфатических узлах.
III стадия — опухоль 5,1 см и более с переходом на соседнюю долю легкого или прорастанием соседнего бронха или главного бронха. Множественные ме-
186 |
Хирургические болезни |
тастазы в лимфатические узлы корня легкого, метастазы в лимфатические узлы средостения.
IV стадия — опухоль больших размеров выходит за пределы легкого с распространением на соседние органы, множественные метастазы в лимфатические узлы средостения своей и противоположной стороны, диссеминация по плевре, гематогенные метастазы в органы.
Согласно TNМ-классификации опухоли определяют:
T — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли либо опухолевые клетки обнаружены только в мокроте или промывных водах бронхов, но не выявлены бронхоскопией и/или другими методами.
Т0 — первичная опухоль не определяется Тis — неинвазивный рак (carcinoma in situ)
Tl — опухоль до 3 см в наибольшем измерении, окруженная легочной тканью или висцеральной плеврой, без прорастания проксимальнее долевого бронха. При бронхоскопии главный бронх не поражен.
Т2 — опухоль более 3 см в наибольшем измерении или опухоль любого размера, прорастающая висцеральную плевру, или сопровождающаяся ателектазом, или обструктивной пневмонией, распространяющаяся на корень легкого, но не захватывающая все легкое; по данным бронхоскопии проксимальный край опухоли располагается не менее 2 см от карины.
ТЗ — опухоль любого размера, переходящая на грудную стенку (в том числе опухоль верхней борозды), диафрагму, медиастинальную плевру, перикард; опухоль, не доходящая до карины менее чем на 2 см, но без вовлечения карины, или опухоль с сопутствующим ателектазом или обструктивной пневмонией всего легкого.
Т4 — опухоль любого размера, непосредственно переходящая на средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков, карину (отдельные опухолевые узлы в той же доле или опухоль со злокачественным плевральным выпотом).
N — регионарные лимфатические узлы
Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов.
N0 — нет признаков метастатического поражения регионарных лимфатических узлов.
N1 — имеется поражение перибронхиальных и/или лимфатических узлов корня легкого на стороне поражения, включая непосредственное распространение опухоли на лимфатические узлы.
N2 — имеется поражение лимфатических узлов средостения на стороне поражения или бифуркационных лимфатических узлов.
N3 — поражение лимфатических узлов средостения или корня легкого на противоположной стороне: прескаленных или надключичных узлов на стороне поражения или на противоположной стороне.
М — отдаленные метастазы;
Мх — недостаточно данных для определения отдаленных метастазов. М0 — нет признаков отдаленных метастазов.
Глава 11. Рак легкого |
187 |
M1 — имеются признаки отдаленных метастазов, включая отдельные опухолевые узлы в другой доле.
G — гистопатологическая градация;
Gx — степень дифференцировки клеток не может быть оценена. G1 — высокая степень дифференцировки.
G2 — умеренная степень дифференцировки.
G3 — низкодифференцированная опухоль.
G4 — недифференцированная опухоль.
Согласно гистологической классификации рак легкого подразделяется на следующие виды:
I.Плоскоклеточный (эпидермоидный) рак: а) высокодифференцированный б) умеренно дифференцированный в) малодифференцированный
II.Мелкоклеточный рак:
а) овсяноклеточный, веретеноклеточный б) плеоморфный
III.Аденокарцинома:
|
а) |
высокодифференцированная |
|
б) |
умеренно дифференцированная |
|
в) |
малодифференцированная |
|
г) |
бронхоальвеолярная |
IV. |
Крупноклеточный рак: |
|
|
а) |
гигантоклеточный |
|
б) |
светлоклеточный |
V.Смешанный рак:
а) плоскоклеточный и аденокарцинома б) аденокарцинома и мелкоклеточный и т. д.
Гистологическая характеристика рака легкого достаточно условна, поскольку клиническое течение может сильно различаться даже для опухолей с одинаковой структурой.
Медленнее всего растет дифференцированный плоскоклеточный рак; для недифференцированного рака характерно быстрое течение с обширным метастазированием. Мелкоклеточный рак легкого принадлежит к числу самых злокачественных опухолей. Он отличается коротким периодом развития, скрытым и быстрым протеканием, ранним метастазированием, плохим прогнозом.
По локализации выделяют следующие формы рака легких:
центральный;
периферический;
атипичные формы.
К центральным формам рака легких относятся:
эндобронхиальный рак;
перибронхиальный рак.
Периферические формы рака легких:
круглая опухоль;
пневмониеподобный рак;
рак верхушки легкого (опухоль Панкоста).
188 |
Хирургические болезни |
Атипичные формы рака легких:
ламинарный карцинозный;
костная форма;
диафрагмальная форма;
медиастенальная форма.
11.3. КЛИНИКА
Клинические проявления рака легкого существенно зависят от локализации первичного опухолевого узла.
Центральный рак легкого (эндобронхиальный рак, перибронхиальный рак) — опухоль, происходящая из слизистой оболочки крупного бронха, проявляет себя довольно рано. В процессе роста она раздражает слизистую оболочку бронха, вызывает нарушение бронхиальной проходимости и вентиляции сегмента, доли или всего легкого в виде гиповентиляции и ателектаза.
В дальнейшем, прорастая нервные стволы и плевру , опухоль вызывает болевой синдром и нарушение иннервации соответствующего нерва (диафрагмального, возвратного или блуждающего), а также картину вовлечения плевры в опухолевый процесс.
Присоединяющееся местное метастазирование приводит к появлению вторичных симптомов со стороны пораженных органов и систем.
Когда опухоль прорастает бронх, появляется кашель, вначале сухой, затем со светлой мокротой, иногда с примесью крови. Возникает гиповентиляция сегмента легкого и затем его ателектаз. Мокрота становится гнойной, что сопровождается повышением температуры тела, общим недомоганием, одышкой. Присоединяется раковая пневмония, которая сравнительно легко излечивается, но часто рецидивирует. К раковой пневмонии может присоединиться раковый плеврит , сопровождающийся болевым синдромом.
Если опухоль прорастает блуждающий нерв, присоединяется осиплость ввиду паралича голосовых мышц. Поражение диафрагмального нерва вызывает паралич диафрагмы.
Прорастание перикарда проявляется болями в области сердца.
Поражение опухолью или ее метастазами верхней полой вены вызывает нарушение оттока крови и лимфы из верхней половины туловища, верхних конечностей, головы и шеи. Лицо больного становится одутловатым, с цианотичным оттенком, набухают вены на шее, руках, грудной клетке.
Периферический рак легкого. Периферическая опухоль в начальной стадии протекает бессимптомно ввиду отсутствия болевых окончаний в легочной ткани. Вдальнейшем опухолевый узел увеличивается, прорастает бронхи, плевру и соседние органы; впоследствии в центре опухоли могут возникнуть распад и кровотечение.
При раке легкого могут наблюдаться следующие местные симптомы: кашель, выделение крови с мокротой, осиплость голоса, синдром сдавливания опухолью верхней полой вены и смещения средостения, симптомы прорастания опухолью соседних органов.
Особенно характерной клинической картиной проявляется рак верхушки легкого (рак Панкоста). Симптоматика этой формы периферического рака легких

Глава 11. Рак легкого |
189 |
обусловлена поражением плечевого сплетения и симпатических ганглиев. Т акже возможно разрушение грудных позвонков в резуль тате прорастания опухоли. Возникают боль и слабость в руке на стороне поражения, ее отек. При повреждении шейного симпатического ствола возникает синдром Г орнера (птоз, миоз, энофтальм и ангидроз).
При раковом плеврите присоединяется синдром сдавления легкого экссудатом.
К общим симптомам относится ухудшение состояния организма, характерное для развития злокачественных опухолей: интоксикация, одышка, слабость, потеря веса, повышение температуры тела. Для рака легкого добавляются также нарушение обмена кальция, дерматит и деформация пальцев по типу «барабанных палочек».
Осложнения до лече ния. В запущенных стадиях присоединяются симптомы метастатического поражения жизненно важных органов, а также присоединяющиеся к опухолевому росту процессы распада опухоли и легочной ткани, бронхиальной непроходимости, ателектазы, тяжелые легочные кровотечения.
11.4. АЛГОРИТМ ДИАГНОСТИКИ
При клиническом обследовании определяют внешнюю симптоматику рака легкого:
первичные ранние симптомы (кашель, кровохарканье, одышка и боль в груди);
вторичные, более поздние симптомы, обусловленные осложнениями при развитии опухоли (воспалительные процессы, прорастание соседних органов, метастазы);
общие симптомы, характерные для влияния злокачественных опухолей на ор-
ганизм (общая слабость, утомляемость, снижение работоспособности и т.д.) Дифференциальная диагностика рака легких должна проводиться со следую-
щими заболеваниями органов грудной клетки:
воспалительные заболевания легких (плевропневмония, абсцессы легких);
доброкачественные опухоли и кисты легких;
специфические заболевания легких (туберкуломы).
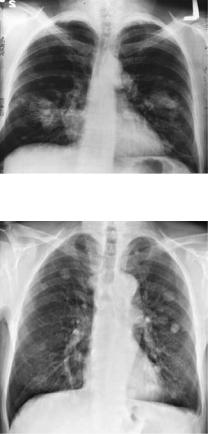
Рентгенологическая диагностика. Рент-
генологическое исследование — один из основных методов диагностики опухолей легкого, позволяет своевременно обнаружить его у 80% больных (рис. 11.1–11.3).
В качестве скринингового метода используется флюорография, которая обычно проводится во время профилактических медосмотров.
При выявлении изменений на флюорограмме или при клинических показаниях применяют рентгенографию в двух про-
Рис. 11.1. Рентгенограмма: центральный рак правого легкого
190 |
|
|
|
Хирургические болезни |
|||
|
екциях и компьютерную томографию. Кроме |
||||||
|
того, компьютерная томография — это наибо- |
||||||
|
лее информативный метод диагностики мета- |
||||||
|
стазов в других органах. |
|
|
|
|||
|
Современным рентгенологическим мето- |
||||||
|
дом |
исследования рака легкого является КТ |
|||||
|
(компьютерная |
томография), которая |
позво- |
||||
|
ляет более достоверно уточнить локализацию |
||||||
|
опухолевого |
процесса, его распространен- |
|||||
|
ность и наличие метастазов в соседних орга- |
||||||
|
нах и тканях. |
|
|
|
|
||
Рис. 11.2. Рентгенограмма: |
Бронхоскопия — малоинвазивный |
метод |
|||||
центральный рак левого легкого |
диагностики, |
который |
осуществляется при |
||||
|
помощи |
бронхоскопа и позволяет визуаль- |
|||||
|
но |
исследовать трахею, главные, долевые, |
|||||
|
сегментарные, |
субсегментарные бронхи и в |
|||||
|
некоторых случаях бронхи 6-го, 7-го и более |
||||||
|
порядков . При этом можно непосредственно |
||||||
|
увидеть |
опухоль и осуществить ее биопсию |
|||||
|
(рис. 11.4, цв. вкл.). Бронхоскопия обязатель- |
||||||
|
на при подозрении на рак легкого. |
|
|
||||
|
Торакоскопия — эндовидеохирургический |
||||||
|
метод, позволяющий визуально оценить рас- |
||||||
|
пространение |
патологического поражения в |
|||||
|
плевральных полостях при раковых заболева- |
||||||
|
ниях легких и плевры, взять материал для гис- |
||||||
|
тологического |
исследования, а также прове - |
|||||
Рис. 11.3. Рентгенограмма: |
сти дифференциальную диагностику с други- |
||||||
периферический рак легких |
ми заболеваниями органов грудной полости. |
||||||
|
|||||||
|
Трансторакальная |
пункционная |
биопсия |
||||
применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ мокроты).
Показания:
округлое образование в любой зоне легкого;
подозрение на метастаз в легком опухоли с другой локализацией;
множественные внутрилегочные шаровидные тени.
При трансторакальной пункции проводят прокол грудной клетки, отбирают пробу непосредственно из опухоли и исследуют клетки под микроскопом. Такой метод диагностики позволяет подтвердить диагноз у значительного числа больных (62–87% случаев в зависимости от локализации опухоли).
Ультразвуковое исследование — эффективный метод выявления врастания злокачественной опухоли в структуры стенки, масштабного затемнения легочной ткани (из-за ее уплотнения, плеврального выпота и др.), а через ткань безвоздушного легкого можно увидеть непосредственно опухолевый узел.
УЗИ — безопасный, простой и сравнительно недорогой метод исследования. Он позволяет определить опухолевое поражение органов средостения: верхней
