
Xirurg_bolezni
.pdfГлава 10. Заболевания легких и плевры |
161 |
перед ней стенкой перикарда. Межплевральные промежутки дают возможность проникать в средостение, не повреждая плевры. Различия в положении передних плевральных границ нередко связаны с патологическими процессами в плевре и легких (эмфизема, туберкулез, жидкость в плевральной полости и др.)
Нижние границы плевральных полостей проходят по средино-ключичной линии соответственно VII ребру, по средней подмышечной — X ребру, по околопозвоночной — XII ребру.
Задние границы плевральных полостей соответствуют реберно-позвоночным суставам. Купол плевры расположен над ключицей и проециру ется на VII шейный позвонок на 2–3 см выше ключицы.
Вместах плевральных складок, образу емых на границах различных отделов париетальной плевры, расположены плевральные сину сы, являющиеся резервными пространствами плевральных полостей. Во время вдоха сину сы частично или полностью заполняются легкими. Самый большой по величине сину с — ре- берно-диафрагмальный. Легкое не заполняет его целиком даже при максимальном вдохе.
Легкие расположены в плевральных полостях, очертания которых они в основном повторяют.
Вкаждом легком различают верхушки и три поверхности: реберную, диафрагмальную и медиастинальную, которая прилежит к образованиям средостения.
На внутренней поверхности легкого расположены ворота легких, в области которых находятся главный бронх, легочная артерия, легочные вены, бронхиальные и лимфатические сосуды, нервные сплетения, лимфатические узлы.
Проекция ворот легких на грудную стенку чаще всего соответству ет V–VIII грудным позвонкам сзади и II–IV ребрам спереди.
Элементы корней правого и левого легких расположены ассиметрично. В корне правого легкого сверху вниз расположены главный бронх, легочная артерия, легочные вены. От правого главного бронха еще до вступления его в ворота легких отходит верхнедолевой бронх, который делится на три сегментарных бронха. После отхождения среднедолевого бронха промежуточный бронх переходит в нижнедолевой, который распадается на пять сегментарных бронхов (VI, VII, VIII, IX, X).
Правая легочная артерия делится на долевые и сегментарные ветви, уровни деления которых не всегда соответствуют уровням деления бронхов. Легочные вены (верхняя и нижняя) формируются из межсегментарных и центральных вен.
Вкорне левого легкого сверху вниз расположены легочная артерия, левый главный бронх, легочные вены. Левый главный бронх в пределах ворот легкого делится на верхнедолевой и нижнедолевой бронхи. Верхнедолевой бронх, в свою очередь, делится на две ветви, из которых верхняя образует общий ствол I–II сегментарных бронхов и III сегментарный бронх, а нижняя, или язычковая, делится на IV и V сегментарные бронхи. От нижнедолевого бронха отходит VI сегментарный бронх к верхнему сегменту нижней доли, после чего нижнедолевой бронх продолжается в базальный бронх, который делится на VIII, IX и X сегменты (VII сегментарный бронх слева обычно отсутствует).
По стенкам бронхов проходят и разветвляются бронхиальные артерии: ветви грудной аорты и сопровождающие их вены, впадающие в непарную и полунепарную вены, а также лежат лимфатические сосуды и лимфатические узлы. Вдоль
162 |
Хирургические болезни |
бронхов и сосудов расположены ветви поверхностного и глубокого сердечно-ле- гочных сплетений, образованных симпатическими, блуждающими и диафрагмальными нервами.
Размеры правого и левого легкого неодинаковы вследствие более высокого положения правого купола диафрагмы и положения сердца, смещенного влево. В каждом легком различают доли, отделенные глубокими бороздами. В правом легком 3 доли, а в левом — 2 доли.
Каждая доля легких состоит из сегментов — участков легочной ткани, вентилируемых бронхом третьего порядка (сегментарным бронхом) и отделенных от соседних сегментов соединительной тканью. По форме сегменты напоминают пирамиду, обращенную вершиной к воротам, а основанием — к поверхности легкого.
На верхушке сегмента находится ножка, состоящая из сегментарного бронха, сегментарной артерии и центральной вены.
Через центральные вены оттекает лишь небольшая часть крови в ткани сегмента, а основным сосудистым коллектором, собирающим кровь из прилежащих сегментов, являются межсегментарные вены, расположенные в соединительной ткани на границе двух сегментов.
Каждое легкое состоит из 10 сегментов (VII сегмент левого легкого обычно не выражен; общее количество сегментов правого и левого легкого также может варьировать).
Правое легкое |
Левое легкое |
верхняя доля |
верхняя доля |
I — верхушечный сегмент |
I и II — верхушечно-задний сегмент |
II — дорсальный сегмент |
III — дорсальный сегмент |
III — вентральный сегмент |
IV — верхний язычковый сегмент |
|
V — нижний язычковый сегмент |
средняя доля |
нижняя доля |
IV — латеральный сегмент |
VI — верхний сегмент |
V — медиальный сегмент |
VIII — базальный вентральный сегмент |
|
IX — базальный латеральный сегмент |
|
X — базальный дорсальный сегмент |
нижняя доля |
|
VI — верхний сегмент |
|
VII — базальный медиальный сегмент |
|
VIII — базальный вентральный сегмент |
|
IX — базальный латеральный сегмент |
|
X — базальный дорсальный сегмент |
|
10.2. СПЕЦИАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ЛЕГКИХ
Специальное исследование имеет целью уточнить характер патологического процесса, его локализацию и протяженность, функциональные возможности как пораженных, так и прилежащих к ним отделов легкого. Получаемая с их помощью информация влияет не только на диагноз, но и на операцию, выбор объема резекции и степень операционного риска. Разумеется, перед использованием специальных диагностических приемов следует тщательно изучить жалобы больного, собрать подробный анамнез заболевания и произвести обычное исследование больного.
Глава 10. Заболевания легких и плевры |
163 |
В диагностике всех заболеваний легких доминируют рентгенологические методы исследования. Однако использование всего арсенала современных методик по принципу от простого к сложному при обследовании каждого больного нецелесообразно, так как их разрешающая способность значительно варьирует в зависимости от вида патологии.
Рентгеноскопия помогает выявить выраженные изменения в легких: пневмосклероз, усиление тени корней, ателектаз, полость абсцесса, пневмоторакс и т .д. С ее помощью удается получить важные сведения о функции органов груди (подвижность диафрагмы, симптом флотации средостения, проба Вальсальвы и др.). Однако документировать все изменения в легких необходимо рентгенографией.
Рентгенографию при заболевании легких всегда следует выполнять в двух проекциях. Внимательное изучение прозрачности легочных полей, структуры и контуров корней, легочного рисунка и других признаков нередко позволяет сразу локализовать патологический процесс и наметить план дальнейшего исследования. Рентгенологическая симптоматика некоторых заболеваний настолько рельефна, что подчас достаточно беглого взгляда на рентгенограмму, чтобы установить диагноз и прекратить дальнейший поиск.
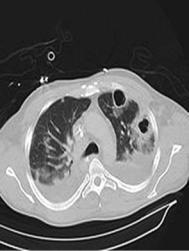
Томография предназначена для выявления и уточнения патологических изменений в легких, обнаруженных при рентгенографии. Особенно велика роль томографии при дифференциальной диагностике новообразований и туберкулеза легких. Послойные срезы на различных уровнях позволяют тщательно оценить состояние не только больного, но и здорового легкого. Нередко удается обнаружить такие детали, которые на обычных снимках увидеть невозможно (стеноз бронха, полость, секвестр и т.п.) (рис. 10.1). Наиболее информативные данные получают при выполнении снимков в прямой и боковой проекциях.
Бронхография относится к важным и достаточно сложным методам специальной диагностики. Через катетер в бронхи исследу емого легкого вводят контрастное вещество (водные препараты йода), которое позволяет получить контуры трахеобронхиального дерева и внутрилегочных полостей.
В настоящее время к бронхографии прибегают при подозрении на бронхо эктазы, внутрилегочные полости, рубцовый стеноз бронха.
В зависимости от показаний выполняют тотальное или селективное контрастирование. У больного бронхоэктазами обязательно выполняют дву стороннюю бронхографию, так как в 1/3 случаев поражение бывает двусторонним.
При подозрении на бронхолегочный рак производить бронхографию обычно нет необходимости, так как на основании ее результатов не всегда можно установить причину стеноза или деформации бронха, присущих опухолевым и воспалительным процессам.
164 |
Хирургические болезни |
Бронхоскопия занимает очень важное место в диагностике разнообразных заболеваний легких. Показания к ее использованию могут быть абсолютными и относительными. Бронхоскопия абсолютно показана при подозрении на центральный рак бронха, инородное тело, стеноз бронха и бронхиальный туберкулез.
Прямой осмотр трахеобронхиального дерева через бронхоскоп позволяет оценить характер деления бронхов, их просвет, обнаружить и изучить любые морфологические изменения бронхиальной стенки даже в начальной стадии их развития. При выявлении патологического процесса производят прямую биопсию.
Еслипатологическийпроцесслокализуетсявбронхахчетвертого-пятогопорядка и недоступен осмотру через жесткий бронхоскоп, прибегают к фибробронхоскопии специальными гибкими бронхоскопами с волоконной оптикой. С помощью такого фибробронхоскопа удается получить визуальные данные и материал для цитоили гистологического исследования при расположении опухоли на периферии легкого.
При воспалительных бронхолегочных заболеваниях бронхоскопия позволяет обнаружить и четко классифицировать эндобронхит, степень стеноза или расширения бронхов, увидеть бронхопищеводные или бронхонодулярные свищи.
После лечения при повторном исследовании можно объективно оценить его результат.
Во время осмотра бронхов аспирируют мокроту , промывают бронхи и внутрилегочные полости антисептиками, вводят в бронхи различные лекарственные препараты. Особую ценность имеет бронхоскопия при удалении инородного тела трахеи и бронхов.
Медиастеноскопия — обнаружение и биопсия лимфатических узлов переднего средостения при бронхолегочном раке.
Цитологическая диагностика. Наиболее простой метод обнаружения клеток — исследование мокроты. Методом катетеризации периферических бронхов под контролем рентгеноскопа или с помощью фибробронхоскопа берут материал непосредственно из очага поражения или дренирующих его бронхов. При расположении патологического очага в кортикальном слое легкого в ряде случаев производят трансторакальную пункционную биопсию легкого.
Функциональные методы исследования легких— спирография, бронхоспи-
рография, пневмотахометрия — в хирургической клинике важны при оценке степени операционного риска. Большое значение имеют методы функционального исследования легких с помощью радиоактивных изотопов и компьютерное исследование. Они позволяют дать сравнительную количественную оценку состояния вентиляции и легочного кровотока в различных отделах каждого легкого. Выраженные нарушения внешнего дыхания могут стать противопоказанием для операции даже при относительно небольшом объеме поражения легкого.
10.3. ПНЕВМОТОРАКС
Пневмоторакс — проникновение атмосферного воздуха в плевральную полость (рис. 10.2, цв. вкл.). Различают спонтанный, закрытый, открытый и клапанный пневмоторакс.
Спонтанный пневмоторакс возникает среди полного здоровья вследствие разрыва кисты или буллы при буллезной болезни легких.
Глава 10. Заболевания легких и плевры |
165 |
Закрытый пневмоторакс возникает при повреждении либо грудной стенки, либо легочной паренхимы. В обоих случаях воздух проникает в плевральную полость только в момент травмы. При небольших ранениях грудной клетки края раны быстро смыкаются и дальнейшее поступление воздуха в плевральную полость прекращается.
Если произошел надрыв или разрыв легочной ткани, воздух поступает в плевральную полость до тех пор, пока наступит спадение легкого и рана закроется.
В зависимости от количества попавшего в плевральную полость воздуха возникает частичный или полный коллапс легкого.
Внезапное полное или частичное выключение легкого из вентиляции вызывает выраженные нарушения газообмена. При закрытом пневмотораксе эти нарушения, как правило, кратковременны; быстро наступает адаптация к новым условиям вентиляции.
Небольшое количество воздуха рассасывается в течение 2–3 недель. Если легкое поджато более чем на 1/4 своего объема, следует произвести плевральную пункцию и максимально удалить воздух.
Открытый пневмоторакс возникает при проникающем ранении плевральной полости с образованием в ней дефекта. Во время вдоха воздух через рану свободно проникает в плевральную полость, а при выдохе выходит наружу. Легкое при этом полностью коллабировано и выключено из вентиляции.
При зияющей ране на стороне поражения в плевральной полости у станавливается положительное давление. При вдохе здоровое легкое расширяется и присасывает средостение. Такое парадоксальное дыхание и флотация средостения вызывают не только дыхательные, но и тяжелые циркуляторные нарушения.
В результате у пострадавшего быстро развивается картина плевропульмонального шока. Этому способству ет прямое действие атмосферного воздуха, который охлаждает, высушивает и раздражает высокочувствительный нервный аппарат плевры.
При открытом пневмотораксе необходимо как можно скорее восстановить герметичность грудной стенки. Первая помощь в таких случаях должна быть оказана уже на месте происшествия. С помощью любых подручных средств следует закрыть рану груди, наложить окклюзионную повязку и транспортировать пострадавшего в лечебное учреждение.
Клапанный пневмоторакс представляет собой наибольшую опасность. Этот вид пневмоторакса может возникать в резуль тате ранения как грудной стенки, так и легкого.
Наружный клапанный пневмоторакс образуется тогда, когда ткани раневого канала грудной стенки свободно пропускают воздух при вдохе. Во время выдоха края раны смыкаются и не выпускают воздух из плевральной полости.
Внутренний клапанный пневмоторакс возникает при лоскутной ране легкого или повреждении бронха. И в этих условиях образуется клапан, который препятствует выхождению воздуха из полости плевры. Каждый последующий вдох увеличивает объем пневмоторакса. Легкое быстро спадается, средостение смещается в здоровую сторону, диафрагма вдавливается в брюшную полость. Возникают условия, при которых вентиляция здорового легкого становится невозможной, наступает асфиксия.
166 |
Хирургические болезни |
Спасти раненого с клапанным пневмотораксом может только немедленный прокол грудной стенки для удаления из плевральной полости избыточного воздуха.
Если причина заключается в ранении грудной стенки, следу ет после этого наложить окклюзионную повязку, чтобы прекратить доступ воздуха в полость плевры. Если же имеется внутренний клапан, следует осуществить дренирование (торакоцентез или пункцию толстой иглой), чтобы перевести клапанный пневмоторакс в открытый.
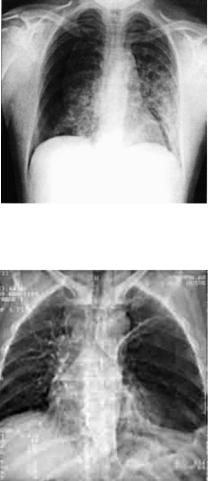
Рис. 10.3. Рентгенологическая картина пневмоторакса справа.
Легкое коллабировано на 1/3 объема
Рис. 10.4. КТ-томограмма. Левое легкое поджато гигантской буллой, симулирующей спонтанный пневмоторакс. Смещение средостения вправо
ОСЛОЖНЕНИЯ
КЛИНИКА
Клинические признаки пневмоторакса: одышка и боль (может быть острой и сильной или умеренной и тупой).
Физикальное обследование выявляет звонкий перкуторный звук (тимпанит) и ослабленное дыхание на пораженной стороне.
Рентгенография грудной клетки на вдохе облегчает выявление небольшого уча стка пневмоторакса (рис. 10.3), поскольку при этом увеличивается контрастность между легким и плевральной полостью.
ЛЕЧЕНИЕ
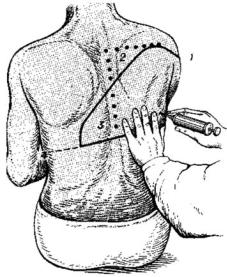
Небольшой спонтанный пневмоторакс часто развивается самостоятельно. Более выраженный или вторичный пневмоторакс требует плевральной пункции (рис. 10.5), дренирования плевральной полости (рис. 10.6, цв. вкл.) и создания соответствующего отрицательного давления. Процедуру продолжают 24–48 часов после полного расправления легкого, стремясь к сращению листков плевры в месте дефекта спайками.
Спонтанный пневмоторакс имеет тенденцию к рецидивированию; после трех и более случаев на одной стороне может понадобиться хирургическое лечение: торакоскопия и удаление булл, выскабливание плевральных поверхностей, что приводит к сращению париетальной и висцеральной плевры.
Эмфизема, скопление воздуха в тканях — частое осложнение травмы груди. Подкожная эмфизема (рис. 10.7, цв. вкл.) часто возникает при пневмотораксе,
когда повреждается париетальная плевра. Попавший в плевральную полость воз-
Глава 10. Заболевания легких и плевры |
167 |
||
дух при кашле или дыхании через дефект |
|
||
плевры проникает в подкожную клетчатку, |
|
||
откуда |
легко распространяется на грудь, |
|
|
шею, живот и другие участки тела. Осо- |
|
||
бенно |
выраженной подкожная эмфизема |
|
|
бывает |
при напряженном пневмоторак- |
|
|
се, когда воздух буквально накачивается в |
|
||
клетчатку, межфасциальные и межмышеч- |
|
||
ные пространства. Этот механизм иногда |
|
||
бывает |
спасательным для пострадавшего, |
|
|
ибо таким путем компенсиру ется клапан- |
|
||
ный пневмоторакс. |
|
||
Сама по себе подкожная эмфизема не |
|
||
представляет опасности для больного. По- |
|
||
ложение становится опасным, когда воз- |
|
||
дух проникает на шею и в средостение. |
|
||
Сдавление магистральных сосудов и тра- |
|
||
хеи может привести к тяжелым дыхатель- |
Рис. 10.5. Плевральная пункция |
||
ным и гемодинамическим нарушениям. |
|||
|
|||
В большинстве случаев специального лечения подкожная эмфизема не требует. При очень больших ее размерах в области наибольшего скопления воздуха можно ввести в подкожную клетчатку несколько коротких толстых (типа Дюфо) игл и через них выпустить воздух.
Медиастинальная эмфизема — очень серьезное осложнение травмы груди. Возникает в связи с поступлением воздуха через надрыв медиастинальной плевры при разрыве трахеи или крупных бронхов, а также ткани легкого при наличии плевральных сращений. Клетчатка средостения обладает присасывающим действием во время вдоха, поэтому воздух очень быстро проникает не только в средостение, но и на шею, откуда распространяется на туловище и конечности.
Тяжесть клинической картины связана прежде всего со сдавлением сердца и сосудов средостения попавшим туда воздухом. Наиболее чувствительны венозные магистрали, сдавление которых быстро приводит к венозному застою, уменьшению сердечного выброса и прогрессированию гемодинамических нарушений.
Лечение эмфиземы средостения требу ет устранения ее первопричины. Для уменьшения компрессии средостения производят разрез 4–5 см над рукояткой грудины; таким путем вскрывают клетчатку средостения впереди трахеи и вводят в средостение дренажи. Кожу вокруг дренажей сшивают , дренажи подключают к ваккумному аппарату.
Гемоторакс — скопление крови в полости плевры, наблюдается почти при каждой травме груди. Источником кровотечения чаще всего бывают межреберные сосуды, сосуды легких, реже сердце и средостение.
Излившаяся в плевральную полость кровь обычно свертывается, а затем, вследствие фибринолиза, вновь становится жидкой.
При большом гемотораксе часто образуются сгу стки, которые препятствуют расправлению легкого и могут нагнаиваться.
Массивный гемоторакс приводит к коллапсу легкого и смещению средостения.
168 |
Хирургические болезни |
Гемопневмоторакс представляет собой синдром сочетанного повреждения воздухоносных и кровеносных путей. Его роль в патогенезе травмы груди такая же, как и каждого из его компонентов в отдельности.
Лечебная тактика при гемотораксе сводится к возможно более раннему удалению излившейся крови, так как это является самым надежным средством профилактики нагноения.
10.4. АБСЦЕССЫ И ГАНГРЕНЫ ЛЕГКИХ
АБСЦЕССЫ
Абсцесс легкого — гнойно-некротическая полость внутри легочной паренхимы. Абсцессы легких (рис. 10.8, цв. вкл.) относятся к группе нагноительных заболеваний, сопровождающихся гнойно-некротическим расплавлением легочной паренхимы. В зависимости от преобладания некроза или нагноительного процесса развивается гангрена легкого, образуются одиночные или множественные по-
лости.
Первоначально в центре пораженного участка формируются гангренозный, некротический и гнойный процессы с последующим отграничением от окружающей легочной ткани и формированием гнойной полости. Стенки абсцесса содержат клеточные элементы воспаления и выстланы фиброзной и грануляционной тканями с хорошей васкуляризацией.
Предрасполагающие факторы:
курение (ослабление местного бронхиального иммунитета, хроническая инфекция бронхов);
снижение иммунитета (при онкологических заболеваниях, хронических инфекциях, ВИЧ-инфекции и пр.);
профессиональные вредности.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В 50–90% случаев абсцессы легких являются осложнением острых пневмоний. Значительно реже их причинами бывают аспирации, травматическое повреждение или эмболия.
Впоследнее время особенно часто гнойные осложнения встречаются при постгриппозных пневмониях. В детском возрасте особенно опасны так называемые первично-абсцедирующие пневмонии (стафилококковая деструкция), когда возникают множественные, кортикально расположенные абсцессы легкого, склонные к прорыву в плевральную полость.
Этиологическая роль микробов не абсолютна; многое зависит от состояния иммунореактивных систем макроорганизма. Как гипо-, так и гиперреактивность могут способствовать возникновению очага гнойного расплавления и деструкции. Патогенез этого процесса в значительной мере зависит от у словий вентиляции и кровообращения определенных зон легкого.
Чаще всего абсцессы развиваются в правом легком, как правило, они локализуются в задних отделах (I, II, VI сегменты). Анатомически это объясняется тем,
Глава 10. Заболевания легких и плевры |
169 |
что правый бронх является как бы продолжением трахеи, в силу чего возрастает вероятность аспирации.
Преимущественно дорсальное расположение гнойников в легких связано с худшими условиями их вентиляции. Последнее обстоятельство играет важную роль в патогенетическом механизме легочного нагноения. Любые нарушения бронхиальной проходимости и, следовательно, вентиляции соответствующих отделов легкого способствуют прогрессированию воспалительного процесса.
Длительная обтурация просвета бронха приводит к ателектазу , в зоне которого создаются особенно благоприятные у словия для развития микроорганизмов, обуславливающих расплавление паренхимы легкого и бронхиальной стенки.
Особенно быстро и тяжело протекает абсцедирование после аспирации инородным телом.
Возникновение гнойника или гангрены легкого в большинстве случаев бывает осложнением острой пневмонии. В патогенезе этого осложнения ведущее значение принадлежит бронхогенному пути распространения инфекции.
Значительно реже абсцессы легкого возникают гематогенным путем. Т акое осложнение встречается при септикопиемии, гнойном тромбофлебите и других заболеваниях, сопровождающихся проникновением в венозный кровоток инфицированных эмболов. Застревая в капиллярах легких, эмболы могут вызвать инфаркт участка легкого с последующим гнойным расплавлением. Чаще всего такие абсцессы располагаются в кортикальном слое легкого.
Лимфогенный путь абсцедирования встречается редко. Это возможно при наличии гнойников в соседних с легкими органах и эмпиеме плевры.
Абсцессы легкого травматического происхождения возникают в резуль тате прямого инфицирования при открытой травме или нагноении участка кровоизлияния при тупой травме легкого.
Особенно велика опасность при абсцедировании после слепого огнестрельного ранения, когда в легочную паренхиму проникают инородные тела органического происхождения.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Макроскопическая картина острого абсцесса легкого на ранней стадии развития зависит от этиологических факторов. А бсцедирование, возникающее на почве аспирации, имеет строго сегментарную локализацию. При крупозной или крупноочаговой пневмонии абсцессы нередко бывают множественными и сообщаются между собой. Для стафилококковой деструкции характерно кортикальное расположение множественных тонкостенных полостей, содержащих гу стой гной. Эмболические абсцессы также локализуются на периферии легкого, обычно в базальных сегментах нижних долей.
На более поздних стадиях и при хроническом течении процесса некротические ткани и гной отделяются от прилежащей паренхимы легкого грануляционным валом или сформированной фиброзной капсулой.
Гангренозные ткани имеют серовато-зеленый цвет и легко превращаются в расползающуюся массу.
Микроскопически всегда обнаруживаются лейкоцитарная инфильтрация и фибринозное пропитывание ткани легкого, участки некроза и гнойного расплавления.
170 |
Хирургические болезни |
При хроническом нагноении определяется сформированная фиброзная капсула, участки карнификации и бронхоэктазы. Уже через месяц от начала заболевания в окружающих тканях выявляются обширные поля пневмосклероза. Внутренняя стенка хронического абсцесса выстлана эпителием.
Классификация:
По течению:
острый абсцесс и гангрена легкого;
хронический абсцесс легкого.
По причине возникновения:
постпневмонические;
посттравматические;
аспирационные;
эмболические;
обтурационные.
По локализации (рис. 10.9, цв. вкл):
центральные (прикорневые);
периферические (кортикальные, субплевральные).
По этиологии:
вызванные анаэробной микрофлорой (бактероиды, фузобактерии);
вызванные аэробной микрофлорой (пневмококк, золотистый стафилококк);
вызванные небактериальной флорой (простейшие, грибы и т.п.);
вызванные смешанной микрофлорой (вирусно-бактериальные).
По распространенности:
одиночные и множественные;
односторонние и двусторонние.
КЛИНИКА
Чаще всего заболевают лица среднего возраста, преимущественно мужчины. Заболевание начинается остро, без продрома или после кратковременного недомогания. Обычно больной называет дату и даже часы, когда появилось недомогание, озноб, гектическая температурная кривая, головная боль, иногда присоединяется боль в груди. Сразу отмечается высокая лихорадка, одышка, тахикардия. Вскоре может появиться сухой или влажный кашель. Выделение мокроты в начале заболевания не характерно. Кровохарканье свойственно абсцессам, возникающим на фоне инфарктной пневмонии.
Данные физикальных методов исследования:
при осмотре кожные покровы бледные, цианоз носогубного треугольника, одышка до 30 в минуту;
при пальпации грудной клетки иногда (при периферических абсцессах) болезненность при надавливании на соответствующие локализации абсцесса межреберья;
при перкуссии притупление (укорочение) перкуторного звука на стороне поражения;
при аускультации: при абсцессе, не дренирующемся в бронх, ослабление дыхания, при дренирующемся в бронх абсцессе — «амфорическое дыхание» и разнокалиберные влажные хрипы.
