
Актуальные вопросы современной гепатологии
.pdfусвояемых углеводов. Применяются также высококалорийные пищевые добавки.
При острой ПЭ суточное потребление белка снижается до 20-30 г, а дальнейшее прогрессирование ПЭ служит основанием для полного исключения белков из рациона. Больным ПЭ доступны только фруктовые и ягодные соки, настои, кисели, компоты, чай с медом, вареньем, жидкая манная каша, желе.
Диетические мероприятия предусматривают уменьшение содержания в пище животного белка, замены его на растительный для предотвращения отрицательного баланса азота (до 1 г на 1 кг массы тела).
Ограничение содержания в пище белка проводится на короткий срок в соответствии со степенью тяжести (стадией) ПЭ: при I стадии белок ограничивается до 40 г/сут, при II – до 30 г/сут, при IIIIV – до 20 г/сут.
При улучшении состояния дозу белка увеличивают под контролем клинических симптомов ПЭ. Согласно рекомендациям ESPEN (Европейское общество по энтеральному и парентеральному питанию) 1997 г., содержание белка в диете больных с ПЭ в анамнезе не должно превышать 70 г/сут. Минимальное содержание белка должно составлять 40 г/сут для поддержания положительного баланса азота.
Парентеральное питание не имеет преимуществ перед энтеральным и применяется только у пациентов, находящихся в бессознательном состоянии. В этих случаях переходят на кормление питательными смесями через назогастральный зонд в сочетании с парентеральным введением энергетических растворов.
Кормление через назогастральный зонд осуществляется дробно, небольшими порциями в зависимости от возраста больного (см. схему терапии). Наряду с естественными продуктами, для кормления через зонд могут быть использованы обезжиренные безбелковые энпиты с увеличенным содержанием углеводов.
После выхода больного из состояния прекомы и комы количество белка постепенно, через каждые 3 дня, увеличивают на 3-10 г в зависимости от возраста больного, достигая нормы ежедневного потребления, составляющей 1 г/кг массы тела.
Долгосрочное ограничение белка в питании больных ПЭ сейчас не применяется, так как, способствуя катаболизму эндогенных белков, оно приводит к повышению в крови азотсодержащих соеди-
181
нений.
Как только больной ребенок сможет глотать самостоятельно, ему назначают пищу, богатую углеводами, но бедную белком и жиром (на 1 кг массы тела: белка – 1,5 г; жира – 1,3 г; углеводов – 9-10 г).
В дальнейшем, при улучшении функции печени, нормализации целого ряда биохимических показателей и абсолютном отсутствии нейропсихических феноменов, переходят на диету, богатую белком и углеводами, но бедную жиром.
Пища больных циррозом должна также содержать адекватные количества витаминов и микроэлементов; при нарушении всасывания жирорастворимых витаминов показано их парентеральное введение.
Санация кишечника. Очищение толстой кишки преследует цель удаления азотсодержащих субстанций, особенно важного в случаях желудочно-кишечного кровотечения, пищевой перегрузки белком и запора.
Эффективно применение высоких клизм, позволяющих очистить толстую кишку на максимальном протяжении, вплоть до слепой. Это может быть достигнуто путем перемены положения тела пациента: введение раствора начинают в положении больного на левом боку, затем продолжают в позиции на спине с приподнятым тазом и завершают в положении на правом боку.
Медикаментозная терапия ПЭ
Программа интенсивной терапии включает комплекс тера-
певтических мероприятий, направленных на поддержание жизненно важных функций, стабилизацию кровообращения, адекватную оксигенацию, снижение внутричерепного давления. Программа реализуется в соответствии с общими правилами реанимации в строгом лимите времени.
Неотложные мероприятия выполняются безотлагательно при поступлении больного. Они включают: обеспечение проходимости дыхательных путей, промывание желудка, катетеризацию подключичной вены, катетеризацию мочевого пузыря для измерения почасового диуреза, введение назогастрального зонда.
Обеспечивается постоянный контроль за клиническими: неврологический статус, пульс, дыхание, артериальное давление, температура тела, размеры печени, печеночный запах, баланс между объемом вводимой и выводимой жидкости; и параклиническими показателями: ЭЭГ, содержание глюкозы, электролитов, креатинина, мочевины,
182
протромбина, проакцелерина, билирубина, аминотрансфераз, альбумина в крови, Т-клеточная реакция, общий анализ крови и мочи.
Сцелью профилактики гипоксии и улучшения оксигенации печени и мозга применяются частые ингаляции увлажненного кислорода, гипербарическая оксигенация.
При ПЭ гипербарооксигенотерапия обеспечивает благоприятные результаты преимущественно в первые две стадии. При отсутствии такой возможности могут быть рекомендованы ингаляции 100 % кислорода в кислородной палатке.
Показано назначение глюкокортикоидов: преднизолон 7-10 мг/кг массы; гидрокортизон 10-20 мг/кг в сутки. Показанием к назначению преднизолона следует считать, конечно, то, что преобладающим фактором патогенеза ПЭ является бурный иммунный цитолиз гепатоцитов, а также частые осложнения ПЭ (желудочнокишечные кровотечения, вторичную инфекцию).
Для торможения выраженных при ПЭ протеолитических процессов рекомендуется назначать ингибиторы протеолитических ферментов: в/в капельно контрикал 1-2 тыс. антитрипсиновых ЕД на кг массы или гордокс 5 тыс. антикалликреиновых ЕД на кг массы.
Сучетом антиоксидантных свойств необходимо использовать токоферола ацетат, мексидол и эссенциале для стабилизации цитомембран.
Витамин Е защищает липиды от переокисления, служит регулятором мембраносвязанной фосфолипазной активности клетки. Для защиты мембранных структур назначают в сутки 50-100 мг витамина Е и 5-10 мл эссенциале. Главной составной частью эссенциале являются эссенциальные фосфолипиды (субстанция ЕПЛ) и витамины группы В, никотинамид, пантотеновая кислота.
Терапия ПЭ включает назначение сердечно-сосудистых средств: коргликон 0,06 % р-р 0,1 мл на год жизни; эуфиллин 2,4 %
–до года – 0,1 мл на 1 кг массы; старше года – 1 мл на год жизни; папаверин 2 % р-р – 0,1-0,2 мл на год жизни; аскорбиновая кислота 5 % р-р – 2-5 мл; рибоксин 2 % р-р – 10 мл в сутки.
Для купирования приступов психомоторного возбуждения предпочтительно сочетанное применение оксибутирата натрия (гамма-оксимасляная кислота – ГОМК – в/в, 50-100 мг/кг массы) и седуксена (диазепам, сибазон – в/в или в/м, 0,1 мл /кг массы), оказывающих взаимопотенцирующее действие.
Инфузионная терапия. При ПЭ внутривенные капельные
183
вливания разных кристаллоидных и коллоидных растворов представляют важное направление интенсивной терапии в целях коррекции развивающихся расстройств, дезинтоксикации, стабилизации артериального давления, обеспечения питания больного. Общий объем вводимой жидкости устанавливают с учетом диуреза. Выбор растворов, их сочетание определяется состоянием больного.
Растворы глюкозы. С одной стороны, при ПЭ важна дезинтоксикация, поскольку глюкоза является донатором глюкуроновой кислоты, связывающей токсины с образованием парных нетоксичных соединений – глюкуронидов. Для этого используется 5 % изотонический раствор глюкозы.
Вторую задачу представляет коррекция гипогликемии, с большим постоянством развивающейся при ПЭ в связи с нарушением процессов глюконеогенеза. Для этого назначают 10 % растворы глюкозы, которые называют энергетическими. Наряду с коррекцией гипогликемии, они рассматриваются как средство парентерального питания и повышения энергетического потенциала мозга. В нашей практике к растворам глюкозы добавляют также 4 % раствор калия хлорида (1-2 мл на кг массы).
Реамберин – сбалансированный изотонический детоксицирующий раствор. Активирует ферментативные процессы цикла Кребса, способствует утилизации жирных кислот и глюкозы, уменьшает продукцию свободных радикалов, восстанавливает энергетический потенциал клетки. Детям вводится внутривенно капельно из расчета 10 мл на кг массы в сутки, ежедневно.
Аминокислотные смеси представляют одно из основных направлений интенсивной терапии больных с ПЭ – поддержание энергетического баланса. В зарубежной практике наибольшую популярность приобрели аминопед, аминостерил, гепатамин.
Аминопед предназначен для педиатрической практики, обеспечивает коррекцию белковой недостаточности у новорожденных и грудных детей. Содержит 18 эссенциальных и неэссенциальных аминокислот. Суточная доза 10-20 мл/кг;
184
Больной хроническим заболеванием печени
Клинические признаки ПЭ
Тест связи чисел |
|
|
|
1.Поддерживающие мероприятия, выявление |
|
||||||||
|
|
|
|
|
|
|
|
разрешающих факторов и коррекция вызванных |
|
||||
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
ими нарушений (если пациент принимал бензо- |
|
||||
ЛПЭ - |
|
|
ЛПЭ+ |
|
|
|
|
диазепины назначить флумазенил) |
|
||||
|
|
|
|
|
|
|
|
2.Диета |
|
||||
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
3.Препараты выбора: лактулоза, рифаксимин, |
|
||||
|
|
|
|
|
|
|
|
орнитин – аспартат, гепасол А |
|
||||
|
|
|
Лактулоза, |
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
Гепасол А |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПЭ - |
|
|
ПЭ + |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1.Комбинированное лечение |
|
||
|
|
|
|
|
|
|
|
|
|
2.При неэффективности лече- |
|
||
|
|
|
|
|
|
|
|
|
|
ния – направление в специа- |
|
||
|
|
|
|
|
|
|
|
|
|
лизированный гепатологиче- |
|
||
|
|
|
|
|
|
|
|
|
|
ский центр |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 13. Рекомендации по диагностике и лечению ПЭ
Аминостерил содержит широкий комплекс аминокислот. Назначается в качестве средства частичного парентерального питания. Суточные дозы различных вариантов аминостерила составляют от 3 до 25 мл/кг массы.
Гепасол А представляет собой раствор для парентерального применения и предназначен для лечения заболеваний печени, сопровождающихся интоксикацией аммиаком. В его состав входят: аргинин – полузаменимая аминокислота, важное метаболическое звено в образовании мочевины в печени, защищает от гипераммониемии; яблочная кислота – участвует в образовании АТФ (цикл Кребса), является предшественником аспартата, который активно связывает аммиак; аспарагинат – важный исходный продукт для синтеза незаменимых аминокислот, обладает анаболическими свойствами; сорбит – углевод, источник энергии для синтеза мочевины; витамины группы В, а именно рибофлавин (витамин В2), декспантенол (витамин В3), пиридоксин (витамин В6), кроме того, никотинамид (витамин РР), также ионы Na+, K+, Cl – важные звенья метаболических процессов в печени. Энергетическая ценность 1 литра раствора ге-
185
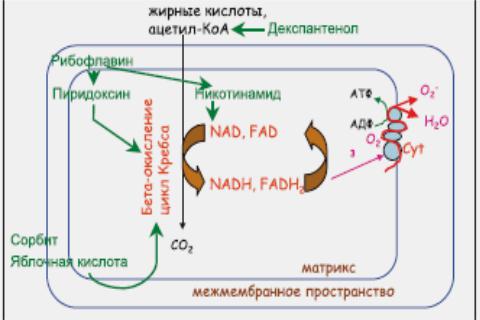
пасола А составляет 200 ккал. Осмолярность раствора – 678 мОсм/л. Применение гепасола А зависит от уровня аммиака в крови и от индивидуальной реакции больного. Чаще всего вводится 500 мл внутривенно, медленно, со скоростью 40 капель в минуту.
Рис.14. Роль компонентов гепасола А в энергетическом обеспечении клетки
Для лечения ПЭ, наряду с гепасолом А, также используется препарат аминокислот с разветвленной боковой цепью "Амино- плазмаль-Гепа-10%". Оба препарата классифицируются как специальные средства для парентерального питания при ПЭ. Термин "специальное" означает, что данное средство разработано не для общей нутритивной поддержки, а для коррекции определенного типа нарушений. При сравнении действия аминоплазмаля-гепа-10% и гепасола А продемонстрированы сходные результаты по времени развития положительного ответа и его выраженности.
Коллоидные растворы (плазма и плазмозамещающие жидкости) предназначены для ускорения выведения токсических продуктов обмена. Механизм терапевтического действия связан с дезинтоксикацией, с коррекцией дефицита плазменных белков, что способствует обеспечению транспортной и онкотической функции крови и нормализации метаболических процессов. Оптимальна свежезамороженная плазма, содержащая широкий комплекс факторов свертывания крови, а также растворы альбумина и протеина (комплекс всех белковых фракций плазмы) с выраженным гемоди-
186
намическим эффектом.
Благодаря относительному повышению онкотического давления, они привлекают в сосудистое русло межклеточную жидкость, что делает их предпочтительными в целях коррекции нарушений гемодинамики, а также отеке мозга. Из других препаратов этой группы назначают: гемодез – в целях дезинтоксикации; полиглюкин
– важен для коррекции периферической недостаточности кровообращения путем привлечения внеклеточной жидкости в сосудистое русло; реополиглюкин – имеет цель нормализовать расстройства микроциркуляции и улучшить гемореологическую характеристику крови. Дозу устанавливают из расчета 10-15 мл/кг массы тела.
Препараты, уменьшающие гипераммониемию, можно раз-
делить на две группы:
1)уменьшающие образование аммиака в кишечнике;
2)усиливающие обезвреживание аммиака в печени.
Наиболее известные и широко применяемые препараты из первой группы – лактулоза и лактитол – синтетические дисахариды, расщепляющиеся в толстой кишке под действием физиологической микрофлоры на молочную и уксусную кислоты. Эти кислоты изменяют рН кишки в кислую сторону, что уменьшает образование и всасывание аммиака и других кишечных аутотоксинов. Слабительный эффект лактулозы способствует выведению потенциально аммониегенных субстратов, образовавшихся в кишечнике.
Начиная с 1966 г., лактулоза рассматривается в качестве средства выбора для лечения и профилактики ПЭ.
187

Синтетические неабсорбируемые дисахариды
• Лактулозаиилактилолтол • Мезанизмха действия::
 Выработка молочной и уксусной кислоты под действием кишечной микрофлоры
Выработка молочной и уксусной кислоты под действием кишечной микрофлоры
 рН до 5-6 →
рН до 5-6 →  NН3 → NН4+
NН3 → NН4+
угнетение |
Уменьшение |
микрофлоры, |
всасывания аммиака |
вырабатывающей |
в форме NН4+, |
аммиак, |
потеря N с калом |
рост Lactobacillus |
возрастает в 4-6 раз |
Рис. 15. Механизм действия синтетических дисахаридов
Лактулоза (дюфалак, нормазе) содержит синтетический дисахарид С-галактозид-фруктозо-левулезу. Препарат противопоказан больным с непереносимостью галактозы. Основным метаболитом является молочная кислота, в меньшей степени – муравьиная и уксусная кислоты, которые вместе с фруктозой и галактозой утилизируются лакто- и бифидобактериями в качестве энергетического материала для роста.
Положительный эффект лечения лактулозой отмечается у 70 % больных. Доза составляет 30-120 мл в сутки. Начальная доза препарата дюфалак: 3 раза в день по 30-50 мл сиропа. Затем переходят на индивидуально подобранную поддерживающую дозу так, чтобы мягкий стул был не более 2-3 раз в день, из расчета, чтобы рН стула был в пределах 5,0-5,5. При невозможности использования препарата per os назначаются клизмы с разведенной водой лактулозой 2 раза в день.
Лактулоза (дюфалак) – средство для длительной терапии, она может применяться неограниченное время у всех пациентов с любой формой и стадией ПЭ.
Побочные эффекты лактулозы включают тошноту, рвоту, потерю аппетита, вздутие живота, диарею и тенезмы. Длительная диарея может приводить к дегидратации и электролитному дисба-
188
лансу, поэтому при подборе дозы следует придерживаться правила, относящегося к частоте стула: «не реже чем два, не чаще чем три». Некоторые пациенты плохо переносят лактулозу из-за ее сладкого вкуса; для улучшения вкусовых качеств рекомендуется добавление лимонного сока.
Лактит (лактитол) - это структурообразующий сахарозаменитель с низким гликемическим индексом (6), допустимым для больных сахарным диабетом, поскольку он не влияет на уровень глюкозы в крови и инсулина. Лактит - пребиотик для профилактики
илечения дисбактериоза и печеночной энцефалопатии с доказанной эффективностью.
Первый препарат на основе лактита был изготовлен еще в 1937 г. Лактит производится компанией PURAC (Нидерланды) - мировым лидером на рынке молочной кислоты и её производных. Компания имеет несколько патентов, включая Европейский патент
иПостоянный патент на лактитол моногидрат. Лактитол (4-О-бета- D-галактопиранозил-D-сорбит) представляет собой полиол, полученный гидрированием лактозы. По типу метаболизма лактит похож на пищевые волокна, он не расщепляется и не всасывается в желудке и в тонком кишечнике, а, попадая в толстый кишечник, ферментируется сахаролитической микрофлорой, преобразуясь на короткоцепочные жирные кислоты, водород, углекислый газ и биомассу. Жирные кислоты всасываются и метаболизируются в организме человека. Лактит не вызывает кариеса зубов, т.к. не метаболизируется бактериями, присутствующими в полости рта, не дает кислотной среды и препятствует образованию зубного налета. Лактит разрешен органами здравоохранения в России, США, Европе.
Лактит используется также для профилактики и лечения пе-
ченочной энцефалопатии благодаря его способности изменять соотношение протеолитических и сахаролитических бактерий в пользу последних, что в свою очередь приводит к значительному уменьшению концентраций эндотоксина у пациентов (Scevola et al.,1993).
Кпрепаратам, усиливающим обезвреживание аммиака в пече-
ни, относятся орнитин-аспарат (ОА) и орнитин-α-кетероглутарат
(α-КГ). Их гипоаммониемическое действие связано с несколькими механизмами: орнитин (более известный в России как гепа-мерц) стимулирует в перипортальных гепатоцитах ведущий фермент синтеза мочевины; аспартат и α-КГ стимулируют в перивенозных гепа-
189
тоцитах, мышцах и головном мозге глютаминсинтетазу для синтеза глютамина. Орнитин и аспартат сами являются субстратами цикла синтеза мочевины, участвуют в связывании аммиака.
Препарат гепа-мерц значительнее усиливает метаболизм аммиака как в печени, так и в головном мозге. Результаты исследований, проведенных в нашей стране, свидетельствуют о положительном влиянии гепа-мерца на гипераммониемию и динамику ПЭ (С.Д.Подымова, 1997). В течение двухнедельного курса терапии удалось добиться нормализации уровня аммиака в крови. Препарат выпускают в ампулах, содержащих 10 г орнитин-аспартата, и в пакетах, содержащих 3 г препарата. Средние дозы составляют: для внутривенной формы препарата – 20 г в сутки, для пероральной – 9 г.
Гепа-Мерц предотвращает также развитие гипераммониемии после белковой нагрузки, что позволяет его использовать у больных с белковой интолерантностью. Его клиническая эффективность при лечении различных стадий ПЭ подтверждена результатами рандомизированных контролируемых исследований (Kircheis G. et al., 1998). Препарат может применяться внутривенно в виде длительной инфузии и внутрь в виде порошка. Наиболее распространенная схема его применения – использование на первом этапе внутривенных вливаний, на втором – пероральной формы, разделенной на 3 приема. Для больных с латентной печеночной энцефалопатией может использоваться только пероральная форма (таблица 13).
Гепа-Мерц - новый инструмент для лечения болезней печени, регулирующий обмен веществ в печеночных клетках. Применяется при жировой дистрофии, гепатитах, циррозах, при поражениях печени в результате алкоголизма и наркомании, для лечения расстройств со стороны головного мозга, возникающих в результате нарушения деятельности печени.
Таблица 13
Схемы применения препарата гепа-мерц
|
|
|
|
|
|
Показания |
Рекомендуемая схема применения |
|
1 |
Лечение |
При заболеваниях печени: |
|
|
|
- по 1 или 2 пакетика гранулята, растворенного в 200 |
|
|
|
мл жидкости, 2-3 раза в сутки после еды. |
|
|
|
|
190
