
- •1. Анатомические сведения о шее. Пороки развития. Кривошея. Определение понятия. Классификация, этиология, лечение.
- •2. Срединные кисты и свищи шеи. Определение понятия, клиника, диагностика, лечение.
- •3. Боковые кисты и свищи шеи. Этиология, клиника, диагностика, лечение
- •4. Анатомические сведения о щитовидной железе. Классификация заболеваний.
- •5. Методы исследования больных с заболеваниями щитовидной железы.
- •6. Эндемический зоб. Определение понятия. Этиология, патогенез, признаки зобной эндемии. Клиника, диагностика, лечение. Показания к операции. Профилактика.
- •7. Спорадический зоб. Определение понятия. Классификация по степени увеличения щитовидной железы, форме.
- •8. Тиреоидит риделя. Определение понятия. Клиника, диагностика, дифференциальная диагностика, хирургическое лечение.
- •9. Тиреоидит хашимото. Определение понятия. Клиника, диагностика, дифференциальная диагностика. Показания к медикаментозному и хирургическому лечению.
- •10. Тиреоидиты и струмиты. Определение понятия. Этиология, патогенез. Клиника, диагностика, дифференциальная диагностика. Лечение: консервативное и хирургическое. Результаты.
- •11. Тиреотоксикоз. Определение понятия, патогенез. Классификация по степени тяжести и стадии развития.
- •12. Тиреотоксикоз. Клиника диффузного тиреотоксического зоба и узловых форм, диагностика, дифференциальная диагностика, показания к различным видам лечения.
- •13. Показания и противопоказания к операциям при тиреотоксическом зобе. Предоперационная подготовка в зависимости от стадии тиреотоксикоза, методы операций.
- •14. Профилактика и лечение тиреотоксического криза у больных с тиреотоксикозом.
- •15. Синдром компрессии органов шеи. Причины, клиника, диагностика, лечение. (взято из научной работы)
- •17. Рак щитовидной железы. Клиника, диагностика, дифференциальная диагностика. Типы операций. Комбинированное лечение.
- •18. Рак щитовидной железы. Современные методы диагностики и лечения. Прогноз.
- •19. Осложнения во время и после операции на щитовидной железе, клиника осложнений, их лечение и профилактика. Осложнения
- •Реабилитация
- •20. Опухоли паращитовидных желез. Клиника, диагностика, лечение.
- •21. Анатомо-физиологические сведения о молочной железе. Классификация заболеваний.
- •22. Методы исследования больных с заболеваниями молочной железы.
- •23. Дисгормональные заболевания: мастопатии. Причины, классификация. Клиника, диагностика, дифференциальная диагностика. Консервативное и хирургическое лечение. Профилактика. Мастопатия
- •24. Доброкачественные опухоли молочной железы (фиброаденома, липомы). Клиника, диагностика, дифференциальная диагностика, лечение.
- •25. Острый гнойный мастит. Клиника, диагностика, дифференциальная диагностика, лечение.
- •26. Международная классификация рака молочной железы и классификация по стадиям заболевания.
- •27. Рак молочной железы. Заболеваемость. Факторы, способствующие развитию заболевания. Патологическая анатомия, пути метастазирования.
- •28. Рак молочной железы. Клинические формы (узловые, диффузные, инфильтрирующие, рак педжета, маститоподобный и рожеподобный).
- •29. Рак молочной железы. Методы ранней диагностики заболевания, принципы комплексного лечения. Профилактика рака молочной железы.
- •30. Показания к пред- и послеоперационной лучевой терапии, овариоэктомии, гормональной терапии и химиотерапии при раке молочной железы. Результаты лечения.
- •31. Анатомические сведения о системе органов дыхания. Сегментарное строение легких, топография корней легких, пути лимфооттока.
- •32. Функция газообмена. Методы изучения внешнего дыхания.
- •33. Методы изучения функции внешнего дыхания (спирометрия, спирография, бронхоспирография, определение газов крови).
- •Спирография
- •34. Специальные методы исследования больных с заболеваниями системы органов дыхания.
- •35. Хирургическая анатомия трахеи, легких и плевры.
- •36. Заболевания трахеи. Классификация. Методы исследования.
- •37. Пороки развития трахеи. Диагностика и лечение. Пороки развития
- •38. Травматические повреждения трахеи. Диагностика, лечение. Травматические повреждения
- •39. Рубцовые стенозы трахеи. Причины. Клиника, диагностика, современные методы лечения. Стенозы трахеи
- •40. Заболевания легких. Классификация, пороки развития легких. Диагностика, дифференциальная диагностика, принципы хирургического лечения.
- •41. Пневмоторакс. Причины, формы заболевания, классификация. Особенности их развития и клинического течения. Диагностика, первая помощь, лечение. . Пневмоторакс
- •42. Острый гнойный плеврит. Определение понятия. Классификация по этиологическому фактору, распространенности процесса.
- •43. Острый гнойный плеврит. Пути проникновения инфекции в плевральную полость. Клиника, диагностика, консервативное и хирургическое лечение. Показания к дренированию плевральной полости.
- •44. Эхинококкоз легкого. Клиника, диагностика, дифференциальная диагностика. Хирургическое лечение.
- •45. Абсцесс и гангрена легкого. Определение понятий. Классификация.
- •46. Острый абсцесс легкого. Классификация. Клиника, диагностика, дифференциальная диагностика. Консервативные методы лечения. Показания к операции.
- •47. Показания к операции при остром абсцессе легкого, виды оперативных вмешательств. Осложнения.
- •48. Хронический абсцесс легкого. Клиника, диагностика, лечение.
- •49. Хроническая эмпиема плевры. Определение понятия. Причины перехода острой эмпиемы в хроническую.
- •50. Хроническая эмпиема плевры. Клиника, диагностика, открытые и закрытые методы лечения. Виды оперативных вмешательств.
- •51. Гангрена легкого. Причины развития, клиника, диагностика, дифференциальная диагностика. Принципы лечения.
- •52. Бронхоэктатическая болезнь. Определение понятия. Классификация по формам заболевания и стадиям развития процесса. Этиология, патогенез.
- •53. Опухоли и кисты средостения. Классификация, клиника, диагностика и дифференциальная диагностика. Показания к операции.
- •54. Медиастинит. Этиология, клиника, диагностика, лечение.
- •55. Закрытые и открытые травмы груди. Клиника, диагностика.
- •56. Закрытые и открытые травмы груди. Показания к хирургическому лечению. Видеоторакоскопические операции. Ведение больных в послеоперационном периоде.
- •57. Легочные кровотечения. Причины, клиника, диагностика, первая помощь, лечение.
- •58. Доброкачественные опухоли легких. Классификация. Методы диагностики, принципы хирургического лечения, выбор метода лечения, результаты.
- •59. Периферические доброкачественные опухоли легких. Симптомы, методы дифференциальной диагностики. Хирургическое лечение, выбор метода лечения.
- •60. Рак легкого. Этиология, значение курения и неблагоприятных факторов внешней среды для развития заболеваний, группы риска. Профилактика заболеваний.
- •61. Рак легкого. Патологическая анатомия, пути метастазирования. Клинико-анатомическая классификация. Раннее выявление рака легкого, значение флюорографии.
- •62. Рак легкого. Клиническая картина центрального и периферического рака в зависимости от характера роста и локализации опухоли.
- •63. Рентгенологическая картина форм рака легкого, значение томографии, компьютерной томографии и бронхоскопии. Показания к различным методам исследования при различных формах рака легкого.
- •64. Рак легкого. Показания и противопоказания к хирургическому лечению (признаки иноперабельности). Принципы комбинированного лечения в улучшении результатов лечения.
- •65. Анатомо-физиологические сведения о пищеводе. Классификация заболеваний пищевода.
- •66. Методы исследования пищевода (рентгеноскопия, рентгенография, эзофагоскопия, пневмомедиастинография, рентгенокинематография, радиоизотопная диагностика, томография).
- •67. Врожденные пороки развития пищевода. Классификация, диагностика, лечение.
- •68. Инородные тела пищевода. Клиника, диагностика, лечение.
- •69. Химические ожоги и рубцовые сужения пищевода. Патогенез. Клиника острого периода. Первая помощь и принципы лечения в остром периоде.
- •70. Недостаточность кардии и рефлюкс-эзофагит. Патогенез, клиника, диагностика и показания к оперативному лечению. Принципы оперативного лечения.
- •71. Дивертикулы пищевода. Классификация, клиника, диагностика, дифференциальная диагностика, лечение.
- •72. Ахалазия кардии. Определение понятия. Классификация, клиника, диагностика, дифференциальная диагностика, принципы лечения.
- •73. Ахалазия кардии. Показания к хирургическому лечению, принципы операции.
- •74. Ахалазия кардии. Принципы лечения, кардиодилатация, техника выполнения. Показания к хирургическому лечению, принципы операции.
- •75. Доброкачественные опухоли пищевода. Клиника. Диагностика, методы хирургического лечения.
- •76. Рак пищевода. Заболеваемость и частота. Факторы, способствующие развитию, профилактика.
- •77. Рак пищевода. Патологическая анатомия, метастазирование, клиника, диагностика. Показания и противопоказания к оперативному лечению.
- •78. Рак пищевода. Результаты хирургического лечения, пути их улучшения. Показания к комбинированному лечению (химиотерапии, лучевой терапии), их результаты.
- •79. Виды операций при раке пищевода (резекция, эзофагэктомия с пластикой, операция торека) и показания к ним.
- •80. Рак пищевода. Паллиативные операции, показания к ним. Послеоперационные осложнения.
- •81. Типы пластического замещения пищевода. Одномоментные и многоэтапные операции. Результаты оперативного лечения.
- •82. Анатомо-физиологические данные о сердце. Классификация заболеваний сердца.
- •83. Специальные методы исследования больных с заболеваниями сердца (зондирование, ангиокардиография, фонография, ультразвуковое исследование).
- •84. Врожденные пороки сердца. Классификация. Клиника, диагностика, дифференциальная диагностика. Показания к операции.
- •85. Методы хирургического лечения врожденных пороков сердца.
- •86. Приобретенные пороки сердца. Пороки митрального клапана и других клапанов сердца. Классификация групп митрального порока.
- •87. Приобретенные пороки сердца. Степени тяжести порока. Клиника, диагностика. Показания и противопоказания к операции, методы операции.
- •88. Ишемическая болезнь сердца. Клиника, диагностика, методы хирургического лечения, показания к операции, результаты лечения.
- •89. Хирургическое лечение ишемической болезни сердца (закрытые и открытые, комиссуротомия и протезирование клапанов, пластические операции на клапанах, искусственные клапаны).
- •Механические искусственные клапаны сердца
- •Лепестковый клапан
- •Осесимметричные клапаны
- •Клапаны с поступательным движением запирающего элемента
- •Поворотно-дисковый клапан
- •Двустворчатый клапан
- •90. Постинфарктная аневризма сердца. Классификация, частота, клиника, диагностика, показания и противопоказания к операции. Принципы хирургического лечения.
- •91. Коарктация аорты. Клиника, диагностика, методы хирургического лечения.
- •92. Анатомические сведения о сосудистой системе. Современные методы исследования больных с заболеваниями сосудов (инвазивные и неинвазивные).
- •1. Электрокадиография (экг) электрофизиологическое картирование сердца
- •1.1 Экг картирование
- •1.2 Холтеровское мониторирование
- •1.3 Велоэргометрия и тредмил-тест
- •2. Ультразвуковое и эхокардиографическое исследование сердца и сосудов
- •3. Допплерографическое (допплеровское) исследование сердца и сосудов
- •4. Дуплексное исследование сосудов и сердца
- •5. Триплексное исследование сосудов
- •6. Рентгенологическое исследование сердца и сосудов
- •6.1 Ангиокардиография
- •6.2 Вазография
- •6.3 Коронография
- •7. Радиоизотопные методы исследования сердца
- •8. Фонокардиография (фкг)
- •9. Электрофизиологическое исследование сердца и сосудов (эфи)
- •93. Заболевания артерий. Классификация заболеваний.
- •Отложение кальция
- •Поражение сосудов сердца
- •Поражение сосудов ног
- •Поражение сосудов мозга
- •Поражение почечных сосудов
- •Диагностика и лечение
- •Хирургическая коррекция
- •Лечение
- •Оперативные вмешательства на позвоночной артерии
- •Признаки синдрома Лериша
- •Лечение синдрома Лериша
- •96. Методы операций при окклюзирующих заболеваниях сосудов: эндартерэктомия, резекция артерии с протезированием, шунтирования, катетерная дилатация. Показания, результаты.
- •Эндартерэктомия
- •Предоперационное обследование
- •Показания к операции и сроки её выполнения
- •Методика проведения Анестезия и интраоперационный мониторинг
- •Техника выполнения операции
- •Резекция сосуда с протезированием
- •Постоянное обходное шуитирование
- •В каких случаях выполняется баллонная дилатация?
- •В каких случаях баллонная дилатация противопоказана?
- •Возможности имплантации
- •Опасна ли баллонная дилатация?
- •97. Облитерирующий атеросклероз. Диагностика, дифференциальная диагностика, консервативное лечение. Показания к оперативному лечению.
- •Симптомы облитерирующего атеросклероза
- •Диагностика облитерирующего атеросклероза
- •Лечение облитерирующего атеросклероза
- •Дифференциальный диагноз
- •98. Облитерирующий тромбангиит. Этиология, патогенез. Формы течения (болезнь винивартера, бюргера). Патологическая анатомия. Клиника, стадии заболевания.
- •Патология сосудов
- •После кратковременного отдыха боли исчезают, но вновь возобновляются при движении. Мигрирующий флебит как начало тромбангиита
- •Если болезнь в легкой форме
- •Классификация тромбангиита
- •В 15% случаев наблюдается смешанное поражение. Стадии болезни Бюргера
- •99. Облитерирующий тромбангиит. Диагностика, дифференциальная диагностика. Принципы консервативного лечения. Диагностика
- •Консервативное лечение
- •100. Неспецифический аортоартериит. Клиника, диагностика, принципы лечения и их результаты.
- •Классификация неспецифического аортоартериита
- •Диагностика неспецифического аортоартериита
- •Лечение неспецифического аортоартериита
- •101. Аневризмы грудной и брюшной аорты. Классификация, диагностика, лечение. Экстренные операции при разрыве аневризмы.
- •18.8.1. Аневризмы аорты
- •102. Заболевания вен нижних конечностей. Классификация. Пороки развития (болезнь паркса, вебера, клиппель-треноне). Клиника, диагностика, лечение.
- •Классификация
- •Хроническая венозная недостаточность
- •103. Заболевания вен нижних конечностей. Методы определения проходимости глубоких вен, оценка состояния клапанного аппарата поверхностных и коммуникантных вен. Определение проходимости глубоких вен
- •Методы исследования
- •104. Синдром педжета-шреттера. Причины развития тромбоза, клиника, диагностика, лечение.
- •105. Варикозная болезнь нижних конечностей. Этиология, патогенез, патологическая анатомия. Клиника заболевания в зависимости от стадии заболевания. Диагностика.
- •106. Варикозная болезнь нижних конечностей. Показания и противопоказания к операции. Виды операций и методы перевязки коммуникантных вен. Причины рецидива варикозной болезни.
- •107. Осложнения варикозной болезни нижних конечностей. Клиника, диагностика, лечение.
- •108. Лечение трофических язв и гангрены. Профилактика, трудоустройство больных. Трофическая язва
- •Причины возникновения заболевания
- •Симптомы
- •Диагностика
- •110. Артериальные тромбозы и эмболии. Методы диагностики. Консервативные и оперативные методы лечения. Постишемический синдром и его профилактика.
- •113. Тромбоэмболия легочной артерии. Причины развития, клиника, диагностика, лечение. Показания к эмболэктомии.
- •114. Посттромбофлебитическая болезнь нижних конечностей. Патогенез, классификация, клиника, диагностика, лечение. Виды оперативных вмешательств.
- •115. Острые нарушения мезентериального кровообращения. Патогенез, клиника, течение. Стадии болезни.
- •Клиника
- •116. Острые нарушения мезентериального кровообращения. Диагностика, лечение. Виды операций. Диагностика
- •Лечение
- •Консервативное лечение острых нарушений мезентериального кровообращения
- •117. Портальная гипертензия. Классификация. Этиология, патогенез, клиника, диагностика.
- •118. Портальная гипертензия. Симптоматическое лечение. Показания и противопоказания к хирургическому лечению. Принципы хирургического лечения. Эндоваскулярные вмешательства.
- •119. Портальная гипертензия. Синдром бадда-киари. Клиника, диагностика, лечение.
- •Клиника и осложнения
- •Диагностика
- •121. Анатомо-физиологические сведения о селезенке. Классификация заболеваний. Синдром гиперспленизма.
- •122. Повреждения селезенки. Клиника, диагностика, лечение. Показания к спленэктомии.
- •Спленэктомия
- •123. Инфаркт селезенки. Клиника, диагностика, лечение.
- •124. Кисты селезенки. Клиника, диагностика, лечение.
- •125. Анатомические данные о забрюшинном пространстве. Гнойно-воспалительные заболевания. Классификация, этиология, клиника диагностика, лечение.
- •126. Повреждение тканей забрюшинного пространства. Причины, виды повреждений. Клиника, диагностика, лечение.
- •127. Опухоли забрюшинного пространства. Классификация. Гормонально неактивные опухоли. Клиника, диагностика, лечение.
- •128. Гормонально активные опухоли забрюшинного пространства. Патологическая анатомия. Клиника, диагностика, лечение.
101. Аневризмы грудной и брюшной аорты. Классификация, диагностика, лечение. Экстренные операции при разрыве аневризмы.
Под аневризмой сосуда принято понимать локальное или диффузное расширение просвета, превышающее нормальный диаметр в 2 раза и более.
Классификация аневризм по этиологии:
1. Врожденные аневризмы, наблюдающиеся при заболеваниях стенки аорты (болезнь Марфана, фиброзная дисплазия, синдром Элерса—Данло).
2. Приобретенные аневризмы возникающие вследствие: 1) невоспалительных заболеваний (атеросклеротические, послеоперационные, травматические аневризмы); 2) воспалительных заболеваний (специфических — туберкулез и сифилис и неспецифических — аортоартериит; микотические поражения).
Причиной образования аневризм может быть идиопатический медионек-роз Эрдгейма, медионекроз во время беременности.
18.8.1. Аневризмы аорты
Большинство аневризм аорты имеют атеросклеротический генез. Макроскопически внутренняя поверхность атеросклеротической аневризмы представлена атероматозными бляшками, местами изъязвленными и кальцинированными. Внутри полости аневризмы пристеночно располагаются уплотненные массы фибрина. Они составляют "тромботическую чашку". Отмечается поражение мышечной оболочки с дистрофией и некрозом эластических и коллагеновых мембран, резкое истончение медии и адвентиции и утолщение интимы за счет атероматозных масс и бляшек — эластический каркас стенки оказывается практически разрушенным. Постепенно накапливаясь и спрессовываясь под давлением крови, тромботические массы могут почти полностью заполнить аневризматический мешок, оставив только узкий просвет для тока крови. В связи с ухудшением трофики вместо ожидаемой организации "тромботической чашки" возникает ее некроз в месте прилегания к стенкам аневризмы, повреждается и сама стенка. Таким образом, отложения фибрина приводят не к укреплению, а к ослаблению стенки аневризмы.
По морфологическому строению стенки аневризмы подразделяют на истинные и ложные.
Образование истинных аневризм связано с поражением сосудистой стенки различными патологическими процессами (атеросклероз, сифилис и т. д.). При истинных аневризмах структура сосудистой стенки сохраняется. Стенка ложных аневризм представлена рубцовой соединительной тканью, образовавшейся в процессе организации пульсирующей гематомы. Примерами ложных аневризм служат травматическая и послеоперационная аневризмы.
По форме аневризмы делятся на мешотчатые и веретенообразные. Для первых характерно локальное выпячивание стенки аорты, для вторых — диффузное расширение всей окружности аорты.
Патологическая физиология. При аневризме отмечается резкое замедление линейной скорости кровотока в мешке, его турбулентность. В дисталь-ное русло поступает лишь около 45% объема крови, находящейся в аневризме. Механизм замедления кровотока в аневризматическом мешке обусловлен тем, что основной поток крови, проходя по аневризматической полости, устремляется вдоль стенок. Центральный поток при этом замедляется вследствие возврата крови, обусловленного турбулентностью кровотока, наличием тромботических масс в аневризме.
По клиническому течению принято выделять не осложненные, осложненные, расслаивающиеся аневризмы. Наиболее частыми осложнениями аневризм являются: 1) разрыв аневризматического мешка с профузным, угрожающим жизни кровотечением и образованием массивных гематом, 2) тромбоз аневризмы, эмболия артерий тромботическими массами, 3) инфицирование аневризмы с развитием флегмоны окружающих тканей.
Аневризмы грудной аорты. Частота их, по данным патологоанатомиче-ских вскрытий, варьирует в пределах 0,9—1,1%. Различают аневризмы корня аорты и ее синусов (синусов Вальсальвы), восходящей аорты, дуги аорты, нисходящей аорты, торакоабдоминальные аневризмы. Возможны сочетан-ные поражения смежных сегментов.
Этиология и патогенез. К развитию аневризм приводят как врожденные заболевания (коарктация аорты, синдром Марфана, врожденная извитость дуги аорты), так и приобретенные (атеросклероз, сифилис, синдром Такая-су, ревматизм), а также травмы грудной клетки. Аневризмы могут возникать и в области сосудистого шва после операций на аорте.
При аневризме нарушается нормальный кровоток в дистальном отделе аорты, возрастает нагрузка на левый желудочек и ухудшается коронарное кровообращение. У некоторых больных возникает недостаточность аортального клапана, усугубляющая тяжесть гемодинамических нарушений.
Клиническая картина и диагностика зависят от локализации аневризмы и ее размеров. При небольших аневризмах клинических проявлений может не быть.
Для аневризм среднего и большого размера характерны боли, обусловленные давлением на окружающие ткани и растяжением нервных сплетений аорты. При аневризмах дуги аорты боль чаще локализуется в груди и иррадиирует в шею, плечо и спину; при аневризмах восходящей аорты больные отмечают боль за грудиной, а при аневризмах нисходящей аорты — в межлопаточной области. Если аневризма сдавливает верхнюю полую вену, то возникает головная боль, отек лица, удушье. При больших аневризмах дуги и нисходящей аорты возникает осиплость голоса (сдавление возвратного нерва); иногда появляется дисфагия (сдавление пищевода). Нередко больные жалуются на одышку и кашель, связанные с давлением аневризматического мешка на трахею и бронхи. Иногда возникает затруднение дыхания, усиливающееся в горизонтальном положении. При вовлечении в процесс ветвей дуги аорты могут присоединиться симптомы хронической недостаточности кровоснабжения головного мозга. При торакоабдоминальных аневризмах возможно развитие синдрома брюшной жабы (anginaabdominalis).
Осмотр больных выявляет одутловатость, синюшность лица и шеи, набухание шейных вен вследствие затруднения венозного оттока. Пульсирующее выпячивание на передней поверхности грудной клетки бывает обусловлено большой аневризмой, разрушающей грудину и ребра. Сдавление шейного симпатического ствола проявляется синдромом Бернара—Горнера.
При синдроме Марфана (аномалия развития соединительной ткани) больные имеют характерный внешний вид: высокий рост, узкое лицо, непропорционально длинные конечности и паукообразные пальцы; иногда выявляют кифосколиоз, воронкообразную грудную клетку. У 50% больных имеется вывих или подвывих хрусталика.
При поражении брахиоцефальных артерий наблюдают асимметрию пульса и давления на верхних конечностях, расширение границ сосудистого пучка вправо от грудины. Частым симптомом заболевания является систолический шум, который при аневризмах восходящей аорты и дуги аорты выслушивается во втором межреберье справа от грудины. Он обусловлен турбулентным характером кровотока в полости аневризматического мешка. При аневризме, сочетающейся с недостаточностью аортального клапана, в третьем межреберье слева от грудины выслушивается систолодиастолический шум.
Рентгенологическим признаком аневризмы
грудной аорты является наличие гомогенного
образования с ровными четкими
контурами, неотделимого от тени аорты
и пульсирующего синхронно с ней.
Аневризмы восходящего и нисходящего
отделов аорты особенно хорошо
прослеживаются во II косой проекции. При
рентгенологическом исследовании
можно обнаружить также смещение
аневризмой трахеи, бронхов и пищевода,
контрастированного барием.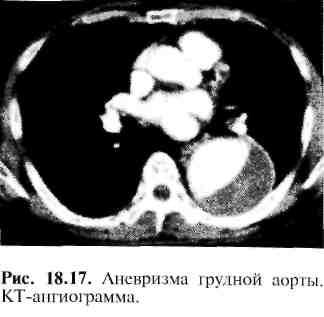
Компьютерная томография позволяет определить локализацию и размеры аневризм, наличие в полости аневриз-матического мешка тромботических масс (рис. 18.17). Эхокардиография дает возможность выявить аневризмы восходящего отдела и дуги аорты. В последние годы для диагностики аневризм грудной аорты часто применяют УЗИ при помощи чреспищеводного датчика.
В диагностике аневризм чаще используют ангиографию по Сельдингеру, которую целесообразно выполнять в двух проекциях с введением контрастного вещества в восходящую аорту. Диагноз может быть подтвержден и при КТ- и MP-ангиографии. Дифференциальный диагноз следует проводить с новообразованиями легких и средостения.
Лечение. Как правило, выполняют резекцию аневризмы с протезированием аорты. В последние годы стали применять закрытое эндолюминальное эндо-протезирование аневризм специальным эндопротезом, который вводится в просвет аневризмы с помощью специального проводника и фиксируется выше и ниже аневризматического мешка крючками, расположенными на концах протеза. Наибольшие технические трудности представляют оперативные вмешательства при аневризмах дуги аорты, когда одновременно выполняют и реконструкцию брахиоцефальных артерий.
Прогноз. При аневризмах грудной аорты прогноз неблагоприятный. Большинство больных умирают в течение 2—3 лет от разрывов аневризмы или сердечной недостаточности.
Расслаивающие аневризмы грудной аорты составляют 20% аневризм этого сегмента и 6% всех аневризм аорты, характеризуются надрывом интимы и расслоением стенки аорты током крови, проникающей между интимой и мышечной оболочкой. Процесс образования расслаивающей аневризмы начинается с надрыва и отслойки интимы (фенестрации), вследствие чего под влиянием высокого артериального давления образуется ложный просвет между интимой и измененной мышечной оболочкой — дополнительный канал в стенке аорты. Наиболее частой причиной развития расслаивающих аневризм является атеросклеретическое поражение стенки аорты при наличии сопутствующей артериальной гипертензии. Другими причинами могут быть синдром Марфана, идиопатический медионекроз Эрдгейма. Различают три типа расслаивающих аневризм:Iтип — расслоение восходящей аорты с тенденцией к распространению на остальные ее отделы; II тип — расслоение только восходящей аорты; III тип — расслоение нисходящего отдела аорты с возможностью перехода на брюшной ее сегмент (рис. 18.18).
Клиническая картина. Симптомы расслоения аорты разнообразны и могут имитировать практически все сердечно-сосудистые, а также неврологические и урологические заболевания. Возникновение тех или иных симптомов зависит от локализации фенест-рации интимы и протяженности расслоения, сдавления ветвей аорты. Начало заболевания характеризуется внезапным появлением чрезвычайно интенсивных болей за грудиной, ир-радиирующих в спину, лопатки, шею, верхние конечности, сопровождающихся повышением артериального давления и двигательным беспокойством. Подобная клиническая картина ведет к ошибочному диагнозу инфаркта миокарда.
Когда расслоение начинается с восходящей
аорты (Iи II типы расслаивающих
аневризм), возможно острое развитие
недостаточности клапана аорты с
появлением характерного систолодиастолического
шума на аорте, а иногда и коронарной
недостаточности вследствие вовлечения
в патологический процесс венечных
артерий. Нарушение кровотока по
брахио-цефальным артериям ведет к
тяжелым неврологическим нарушениям
(геми-парезы, инсульты и т. д.) и асимметрии
пульса на верхних конечностях. По мере
распространения расслаивающей аневризмы
на нисходящий и брюшной отделы аорты
присоединяются симптомы сдавления
висцеральных ее ветвей, а также признаки
артериальной недостаточности нижних
конечностей. Финалом заболевания
является разрыв стенки аорты,
сопровождающийся массивным
кровотечением в плевральную полость
или полость перикарда со смертельным
исходом.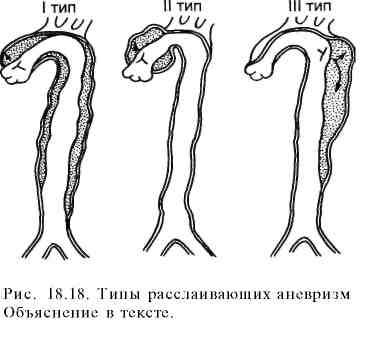

Период расслоения может быть острым (до 48 ч), под острым (до 2— 4 нед) или хроническим (до нескольких месяцев). В течение первых 2 дней умирают до 45% больных.
В диагностике расслаивающих аневризм используют рентгенологический и ультразвуковой методы исследования, компьютерную томографию и аор-тографию. Рентгенологическое исследование позволяет обнаружить расширение тени средостения, аорты, а иногда и наличие гемоторакса. Эхокардиография дает возможность выявить увеличение размеров восходящей аорты, расслоение стенки корня аорты, недостаточность клапана аорты. С помощью УЗИ и компьютерной томографии при расслаивающей аневризме удается зарегистрировать два просвета и два контура стенки аорты (рис. 18.19), определить ее протяженность, а также прорыв в полость плевры или перикарда. Основным ангиографическим признаком расслаивающей аневризмы является двойной контур аорты.
Лечение. В остром периоде возможно проведение консервативного лечения, направленного на снятие боли и снижение артериального давления. В ряде случаев это позволяет перевести острое расслоение в хроническое и осуществить оперативное лечение в более благоприятных условиях. Однако прогрессирование расслоения, развитие острой аортальной недостаточности, сдавление жизненно важных ветвей аорты, угроза разрыва или разрыв аневризмы являются показаниями к экстренной операции. В зависимости от размеров аневризмы у одних больных производят ее резекцию, сшивание расслоенной аортальной стенки с последующим анастомозом конец в конец, у других — резекцию с протезированием аорты. При недостаточности клапана аорты операцию дополняют его протезированием.
Аневризмы брюшной аорты. По данным патологоанатомических вскрытий, такие аневризмы наблюдаются в 0,16—1,06% случаев.
Этиология и патогенез. К развитию аневризм брюшной аорты приводят те же заболевания, которые вызывают образования аневризм грудной аорты. Основной причиной является атеросклероз.
По локализации выделяют следующие типы аневризм брюшного отдела аорты:
Iтип — аневризма проксимального сегмента брюшной аорты с вовлечением висцеральных ветвей;
II тип — аневризма инфраренального сегмента без вовлечения бифуркации;
тип — аневризма инфраренального сегмента с вовлечением бифуркации аорты и подвздошных артерий;
тип — тотальное поражение брюшной аорты.
V подавляющего большинства больных аневризмы располагаются ниже уровня отхождения почечных артерий.
Можно также разделить аневризмы по их величине на малые (диаметром до 6 см) и большие (более 6 см). Существует прямая зависимость между размерами аневризм и их склонностью к разрывам. При малых аневризмах выживаемость в течение 1 года составляет 75%, в течение 5 лет — 48%. Если диаметр аневризмы больше 6 см, то выживаемость в течение года — 50%, в течение 5 лет — лишь 6% .
Клиническая картина и диагностика. Наиболее постоянным симптомом являются боли в животе. Они локализуются обычно в околопупочной области или в левой половине живота, могут быть непрерывными ноющими или приступообразными; иногда иррадиируют в поясничную или паховую область, у некоторых больных локализуются преимущественно в спине. Боли возникают вследствие давления аневризмы на нервные корешки спинного мозга и нервные сплетения забрюшинного пространства. Нередко больные жалуются на чувство усиленной пульсации в животе, ощущение тяжести и распирания в эпигастральной области, вздутие живота. Иногда снижается аппетит, появляются тошнота, рвота, отрыжка, запоры, похудание, что связано с компрессией желудочно-кишечного тракта либо с вовлечением в патологический процесс висцеральных ветвей брюшной аорты. Аневризма брюшной аорты может протекать бессимптомно. При осмотре больных в горизонтальном положении нередко выявляют усиленную пульсацию аневризмы. При пальпации в верхней половине живота, чаще слева от средней линии, определяют пульсирующее опухолевидное образование плотно-эластической консистенции, безболезненное или малоболезненное, чаще неподвижное. При аускультации над образованием выявляют систолический шум, проводящийся на бедренные артерии.
Пальпируемую аневризму иногда принимают за опухоль брюшной полости или почки, однако наличие пульсаций и систолического шума (в 75% случаев) помогает поставить правильный диагноз.
Для диагностики аневризм брюшной аорты
используют УЗИ (рис. 18.20), КТ или МРТ. На
поперечных срезах аневризма
представляется в виде полостного
образования округлой формы. В продольной
плоскости исследования веретенообразная
аневризма имеет форму овала. Мешотчатая
аневризма характеризуется выбуханием
одной из стенок. При отсутствии
пристеночных тромбов просвет аневризмы
остается однородным, не содержащим
включений. Гораздо чаще внутри
аневризматического расширения
определяются неоднородные структуры,
которые представляют собой пласты
фибрина, тромботические и атероматозные
массы, составляющие "тромботическую
чашку".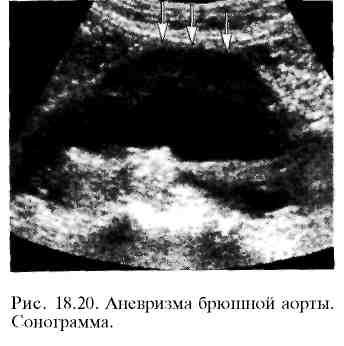
Учитывая отчетливую визуализацию тромботических масс при УЗИ, КТ и МРТ, эти методы (в отличие от традиционной ангиографии) позволяют определить истинные размеры аневризмы с точностью до 2 мм. УЗИ, КТ и МРТ позволяют достоверно судить о распространении аневризмы на грудной отдел аорты, висцеральные ветви и подвздошные артерии, определять протяженность аневризматического расширения, диаметр просвета, толщину тромботических масс, признаки истончения или расслоения стенки.
Показания к ангиографии возникают лишь тогда, когда проведенные исследования не дают достаточной информации. Для выполнения ангиографии используют методику Сельдингера.
Осложнения. Наиболее частым исходом заболевания является разрыв аневризмы. Чаще кровотечение происходит в забрюшинное пространство, реже — в брюшную полость, наблюдаются случаи прорыва в органы желудочно-кишечного тракта и нижнюю полую вену.
При разрыве аневризмы больные отмечают внезапное появление интенсивной боли в животе или резкое усиление имевшихся болей, тошноту, рвоту, общую слабость. При больших гематомах, сдавливающих почки, мочеточники и мочевой пузырь, боль может иррадиировать в паховую область и половые органы, иногда возникают дизурические явления.
Вслед за разрывом, как правило, развивается тяжелое шоковое состояние. При прорыве аневризмы в органы желудочно-кишечного тракта нередко наблюдаются рвота кровью и дегтеобразный стул. У некоторых больных нарушается кровообращение в нижних конечностях с похолоданием и онемением их, исчезновением пульса на периферических артериях вследствие сдавления подвздошных артерий гематомой.
При осмотре у значительной части больных определяют вздутие живота. Если прорыв аневризмы произошел в забрюшинное пространство, то живот чаще бывает мягким, если в свободную брюшную полость — появляются защитное напряжение мышц передней брюшной стенки и симптомы раздражения брюшины. У большинства больных в брюшной полости удается пальпировать болезненное пульсирующее образование, над которым выслушивается систолический шум.
Прорыв аневризмы в нижнюю полую вену всегда сопровождается быстро нарастающей сердечной недостаточностью по правожелудочковому типу.
В подобных случаях над пальпируемым образованием часто определяется систолическое дрожание ("кошачье мурлыканье").
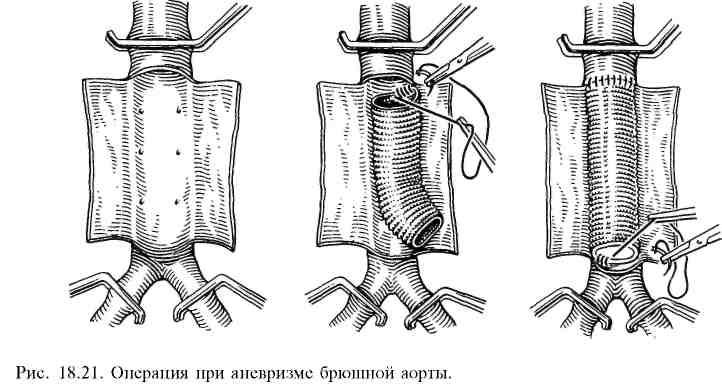
Лечение. Обычно выполняют резекцию аневризмы с протезированием брюшной аорты (рис. 18.21). При больших аневризмах стенки аневризматического мешка интимно спаяны с окружающими тканями. В связи с этим его удаление сопряжено с опасностью повреждения крупных вен (нижняя полая, подвздошные), кишки, мочеточника. В этих случаях объем операции сводится к вскрытию аневризматического мешка, удалению из него тромботических масс и протезированию аорты.
В последние годы для лечения торакальных
и абдоминальных аневризм аорты стали
применять эндоваскулярное протезирование
(рис. 18.22). Проведение эндопротеза в аорту
осуществляется через артериотомическое
отверстие в бедренной артерии при помощи
специального проводника, снабженного
гемостатическим клапаном, предотвращающим
кровотечение во время манипуляций.
Имплантация эндопротеза преследует
цель "выключения" аневризматического
мешка из кровообращения. Указанная
техника находит применение у пациентов
с высоким риском традиционных
хирургических вмешательств. Аналогичный
подход используется в лечении аневризм
другой локализации (подвздошных,
подколенных артерий и др.).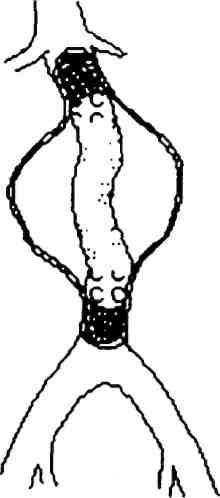
Прогноз. При аневризмах брюшной аорты прогноз неблагоприятный. Почти все больные погибают в течение первых 3 лет от разрыва аневризмы.
