
Захв_пародонта_Данилевський
.PDF
Рис. 63. Определение конфигурации |
Рис. 64. Схема определения глубины |
кармана при зондировании |
пародонтального кармана в зависимо- |
|
сти от состояния десневого края |
Рис. 65. Определение глубины пародонтального кармана с помощью рентгеноконтрастных штифтов
при измерении глубины кармана от десневого края возможны неточности за счет гипертрофии десны.
Более наглядно это представлено на рис. 64. Искомая величина глубины кармана L состоит из двух компонентов — расстояния от десневого края до эмалево-цементной границы hi и расстояния от эмалево-цемент- ной границы до дна кармана — h2. Истинная глубина кармана при гипертрофии десны выражается L-hl (рис. 64-А), а при ее атрофии — h2-h, (рис. 64-Б).
Иногда для уточнения локали-
зации и глубины пародонтального кармана проводят рентгенографию после введения в него рентгеноконтрастных штифтов (рис. 65), турунд, пропитанных специальными растворами или взвесями рентгеноконтрастных веществ (сульфат бария, йодолипол и др.). Полученные при этом данные заносят в зубную формулу или пародонтограмму.
При зондировании пародонтального кармана одновременно проводят и оценку состояния твердых тканей зуба, расположенных в его глубине. Зонд плотно прижимают к поверхности зуба и осторожно, не травмируя десну, скользящими вертикальными и горизонтальными движениями обследуют всю расположенную в кармане его поверхность (рис. 66). При этом мануально или
Рис. 67. Различные типы десневого и пародонтальных карманов:
а) клинически здоровый пародонт; б) гингивит без образования десневого кармана; в) гингивит с образованием десневого кармана; г) генерализованный пародонтит — надкостный пародонтальный карман; д) генерализованный пародонтит — внутрикостный карман
по возможности визуально отмечают состояние цемента или даже обнаженного дентина корня зуба. Поверхность этих тканей может быть гладкой, плотной или же, наоборот, шероховатой и размягченной. На ней могут быть выявлены твердые зубные отложения, кариозные поражения, нависающие края пломб и т.п.
58 |
59 |
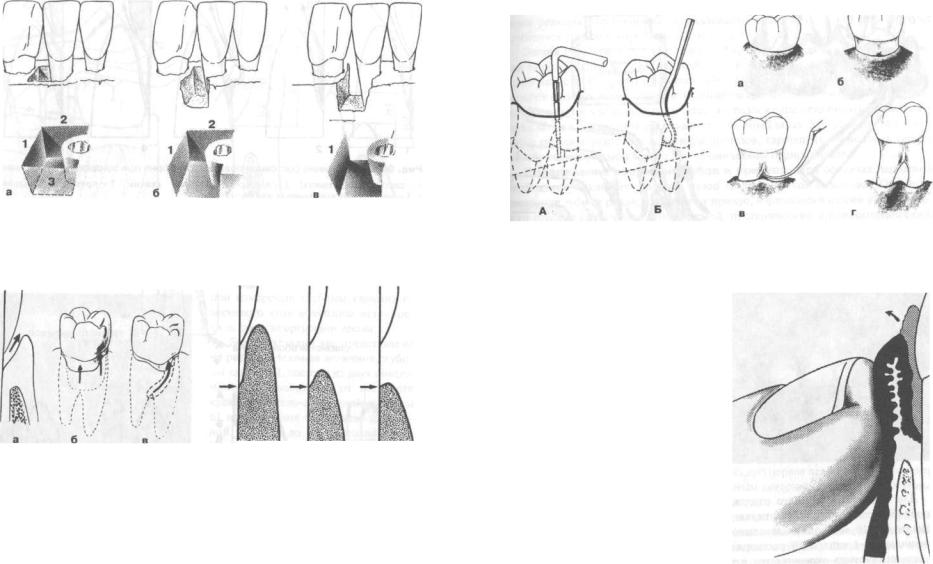
Рис. 68. Классификация пародонтальных карманов в зависимости от количества костных стенок:
а) трехстеночный карман; б) двухстеночный карман; в) одностеночный карман (1 — дистальная, 2 - язычная и 3 - вестибулярная костные стенки)
Рис. 69. Виды пародонтальных кар- |
Рис. 70. Различная глубина пародон- |
манов: |
тального кармана в зависимости от |
а)простой;б)составной;в)сложный |
С т е п е н И РОССИИ десны |
В зависимости от уровня расположения дна кармана к межальвеолярной перегородке различают (рис. 67) надкостные, или супраоссальные, карманы, дно которых расположено выше гребня альвеолярной кости, и внутрикостные (интраоссальные) — их дно ниже вершины межальвеолярной перегородки. По расположению костного кармана относительно зуба различают одно-, двух-, трех- и четырехсторонние, или циркулярные, или комбинированные (рис. 68). Другими словами, это обозначает наличие у кармана трех, двух или одной костных стенок. Карман, расположенный только вдоль одной поверхности зуба, называют простым, охватывающий две или более поверхностей, — составным и, огибающий его или проникающий в область бифуркации, — сложным (рис. 69). Степень атрофии кости не всегда соответствует глубине кармана: при зна-
Рис. 7 1 . Определение прямым (А) и изогнутым (Б) зондом вовлечения в патологический процесс бифуркации
Рис. 72. Степени (классы) вовлечения в патологический процесс бифуркации: а) норма; б) I (начальное) степень; в) И (частичное) и г) III (полное) степень
чительной ее убыли карман может |
|
||
быть мелким и наоборот (рис. 70). |
|
||
Следует помнить, что рентгеноло- |
|
||
гически определяется костный кар- |
|
||
ман, имеющий костный дефект с |
|
||
трех сторон. |
|
|
|
В многокорневых зубах отмечают |
|
||
степень вовлечения в карман бифур- |
|
||
кации (рис. 71). Выделяют (рис. 72) 3 |
|
||
степени, или класса, вовлечения: I |
|
||
(начальное) — атрофия до уровня рас- |
|
||
хождения корней; И (частичное) — |
|
||
уровень расхождения корней над дес- |
|
||
невым краем; 111 (полное) — полови- |
|
||
на внутренней |
поверхности |
корня |
|
расположена |
над десной |
(Ward, |
|
Simring, 1973). |
|
|
|
Для определения наличия содер- |
|
||
жимого пародонтальных карманов |
Рис. 73. Пальпаторное определение |
||
в клинических условиях легко надав- |
наличия экссудата в пародонтальном |
||
ливают пальцем (или ватным тампо- |
кармане |
||
ном) на десну в области проекции |
|
||
верхушки корня соответствующего зуба и постепенно перемещают его к десневому краю (рис. 73). При этом визуально оценивают наличие, количество и характер выделяемого из кармана экссудата.
60 |
61 |
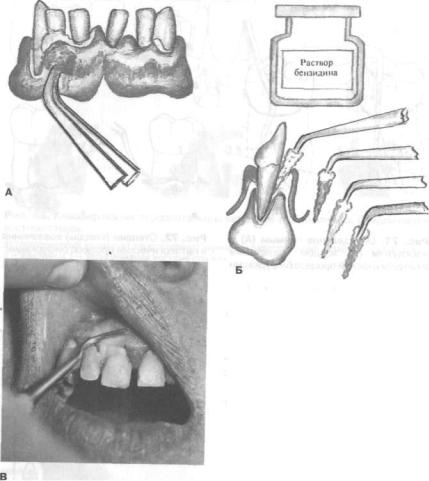
Рис. 74. Определение характера содержимого пародонтального кармана:
А — ватным тампоном; Б - бензидиновая проба;В — выделение гноя из пародонтального кармана Ц_2_ зубов
Для выявления гнойного содержимого кармана проводят бензидиновую пробу (S.Sorrin, 1960). С этой целью 1 каплю раствора, состоящего из 0,5 мл бензидина, 10 мл полиэтиленгликоля и 15 мл уксусной кислоты 1:1000, смешивают с 1 каплей 3% раствора перекиси водорода и вводят на турунде в карман. Турунда окрашивается в зеленый, голубовато-зеленый и голубой цвет. Интенсивность окрашивания свидетельствует о количестве гнойного отделяемого (рис. 74).
Для дифференциальной диагностики десневого и пародонтального карманов целесообразно использовать формалиновую пробу по C.Parma (1960), позволяющую выявить изъязвления дна кармана. С помощью шприца или турунды в карман вводят небольшое количество раствора, состоящего из 5 мл 40% раствора формалина, 20 мл глицерина и 175 мл дистиллированной воды.
При наличии изъязвления, т.е. пародонтального кармана, возникает боль. Болевая реакция ограничивает использование этого метода, его рекомендуют применять только в затруднительных случаях.
Запах изо рта. Следует различать 4 группы факторов, служащих причиной запаха изо рта: заболевания желудка, ЛОР-органов, органов дыхания и ротовой полости. Неприятный запах изо рта обусловлен гнойным выделяемым из пародонтальных карманов или язвенно-некротическим гингивитом. Распад остатков пищи в ретенционных участках, разложение опущенных эпителиальных клеток и лейкоцитов усиливают неприятный запах. Усугубляют его соблюдение гигиены полости рта, наличие протезов, кариозных зубов, нависающих пломб, свищей, возникающих при хроническом периодонтите.
Определение состояния зубов и прикуса. При болезнях пародонта необходимо исключить наличие узлов травматической окклюзии. Оценивая состояние зубных рядов, определяют прикус, к физиологическим видам которого относят ортогнатический, прямой, прогенический и бипрогнатический. Нарушения взаимоотношения зубных рядов, особенно глубокий, дистальный прикус, скученность отдельных зубов, расположение их вне дуги и другие аномалии создают благоприятные условия для развития патологических изменений в пародонте. Зубы верхней челюсти имеют небольшой наклон вперед. Это обусловливает веерообразное расхождение коронок и сближение корней, которые располагаются по дуге, несколько меньшей, чем дуга коронок. Режущие края передних зубов и жевательные поверхности премоляров, моляров и рвущий бугор клыка образуют окклюзионнуго поверхность, имеющую искривление по дуге (окклюзионная кривая). Верхний зубной ряд обладает большей неустойчивостью, чем нижний, ввиду большего количества корней зубов, их величины и площади их удерживающей поверхности.
Зубы нижней челюсти имеют небольшой наклон в полость рта, что ведет к обратному соотношению коронок и корней, чем на верхней челюсти. Кроме того, коронки моляров наклонены вперед, а корни — назад, что препятствует их сдвигу назад во время жевания и придает им значительную устойчивость.
Зубы верхней челюсти перекрывают нижние, в связи с чем различают внутреннюю и наружную линию альвеолярных дуг: первая проходит по верхушкам корней, вторая — по режущим и жевательным поверхностям зубов, вписанных одна в другую.
Основным признаком физиологического прикуса является то, что при смыкании каждый зуб имеет контакт с одноименным антагонистом — главным и побочным (дистально или медиально расположенным). Сагиттальная плоскость проходит между центральными верхними и нижними резцами. Взаимоотношение первых моляров является ключом окклюзии.
Ортогнатический прикус (рис. 75) — передние зубы перекрывают соответствующие нижние и имеют наклон вперед по отношению к телу челюсти.
Прямой прикус характеризуется непосредственным контактом режущих поверхностей передних зубов и скатов режущих бугров жевательных зубов. При этом зубы и альвеолярные отростки челюстей располагаются вертикально соответственно форме челюстей (рис. 76).
62 |
63 |
|

|
Прогенический прикус — нижние |
|
резцы перекрывают верхние. Резцы |
|
верхней челюсти касаются язычной |
|
поверхности резцов нижней челюсти. |
|
Альвеолярная часть расположена не- |
|
сколько впереди по отношению к те- |
|
лу нижней челюсти (рис. 77). Данный |
|
вид физиологического прикуса явля- |
|
ется фактором риска и отягощает те- |
|
чение гингивита и генерализованно- |
|
го пародонтита, так как зубы нахо- |
|
дятся в условиях постоянной травмы. |
|
Бипрогнаттеский прикус — перед- |
|
ние зубы верхней и нижней челюстей |
|
наклонены вперед; хотя перекрытие |
Рис. 75. Ортогнатический прикус |
верхними зубами нижних сохраня- |
ется, пародонт передних зубов находится в условиях постоянной травмы (рис. 78).
Неблагоприятными для состояния тканей пародонта являются аномалии прикуса и положения зубов: глубокий прикус, дистальный, мези-
альный, |
скученность |
отдельных |
зубов, расположение |
их вне дуги |
|
и др., что создает условия для скопле- |
||
ния остатков пищи, |
образования |
|
зубных |
отложений, перегрузки от- |
|
дельных зубов и др. Это создает пред- |
|
посылки для возникновения заболе- |
|
ваний пародонта (гингивита, локали- |
|
зованного или генерализованного |
Рис. 76. Прямой прикус |
64 |
65 |

|
пародонтита), усугубления их тече- |
||
|
ния (рис. 79). |
|
|
|
Смещениезубов—одинизранних |
||
|
и достоверных признаков патологи- |
||
|
ческого |
процесса в |
пародонте. |
|
При этом между зубами появляются |
||
|
промежутки, в которые попадает пи- |
||
|
ща во время жевания и травмирует |
||
|
пародонт. Наиболее характерно сме- |
||
|
щение зубов в вестибулярном на- |
||
|
правлении, при котором режущий |
||
|
край или |
жевательная |
поверхность |
|
значительно выступают из зубной |
||
|
дуги. Наиболее интенсивно смеща- |
||
|
ются зубы, не имеющие рядом стоя- |
||
Рис. 77. Прогенический прикус |
щих или лишенные антагонистов. |
||
Рис. 78. Бипрогнатический прикус
Рис. 79. Варианты прогнатического прикуса
66 |
5* |
67 |
|
||
|
|
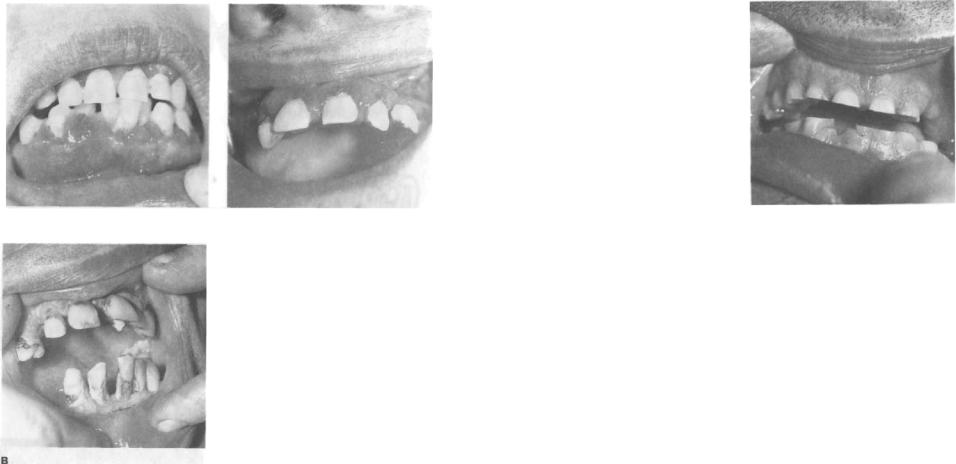
Рис. 80. Нарушение положения зубов:
А— скученность; Б — поворот вокруг оси;
В— смещение
В последнем случае отмечаются не только выдвижение зуба из альвеолы, но и повороты вокруг оси (рис. 80), при этом возможны нарушения дикции. Нередко смещенные зубы подвижны.
Бруксизм — ночное скрежетание зубами — может привести к диффузным воспалительно-деструктивным изменениям в пародонте. Больные могут жаловаться на щелканье в височно-нижнечелюстном суставе, боль при широком открывании рта, кровоточивость десен и др. В далекозашедших случаях отмечаются генерализованная стертость зубов, понижение прикуса, смещение головки суставного отростка нижней челюсти дистально, боль при пальпации сустава, заложенность в ушах,
парестезии слизистой оболочки рта, гиперестезия твердых тканей зубов, хронический гингивит и другие признаки патологии пародонта (рис. 81).
Клиновидные дефекты. При заболеваниях пародонта помимо дистрофичес- ки-воспалительных процессов в его тканях отмечаются также довольно значительные дистрофические изменения в твердых тканях зубов. Одним из наиболее частых клинических проявлений этого состояния являются клиновидные дефекты. Они появляются в пришеечной области зуба в виде треугольника, вершина которого направлена к полости зуба. Эти дефекты располагаются на вестибулярной, реже — на язычной поверхности и напоминают
форму подсечки дерева перед спиливанием. В дефекте различают две поверхности (площадки). Одна из них почти горизонтальная, располагается несколько выше десневого края. Вторая образует с первой угол приблизительно в 45°, причем ее плоскость частично может распространяться (или продолжаться) на эмаль в пришеечной области зуба. Эти поверхности гладкие, отполированные до блеска, редко с острыми краями. Дефекты могут иметь значительную глубину, практически достигать заполненной
вторичным дентином полости зуба. Истирание зубов при В самом начале дефект имеет вид
узкой поперечной трещины с вестибулярной поверхности зуба, обнару-
живаемой только инструментом или при ее окрашивании. В дальнейшем дефект постепенно увеличивается, не сопровождаясь деструкцией окружающих его твердых тканей зубов. В результате отложения вторичного дентина пульпа не обнажается, несмотря на то, что в некоторых случаях дефект по глубине превышает половину диаметра зуба. Полость зуба сужается, в пульпе происходят дистрофические процессы вплоть до ее атрофии. В некоторых случаях дно дефекта пигментируется, размягчается, что ведет к воспалению пульпы. Почти во всех случаях клиновидные дефекты сопровождаются болевой чувствительностью зубов на температурные, химические и механические раздражители.
Клиновидные дефекты наблюдаются преимущественно при пародонтозе на прочных, резистентных к кариесу зубах. Считают, что их причины — нейродистрофические процессы в тканях зуба — являются звеньями в общей цепи дистрофии тканей пародонта. Такое предположение подтверждается клиническими наблюдениями. Клиновидные дефекты — это неизменные симптомы пародонтоза, а глубина их развития коррелирует со степенью развития заболевания пародонта (рис. 82).
Подвижность зубов. Степень подвижности зубов связана с тяжестью и глубиной разрушения связочного аппарата зуба и характером течения деструктивного процесса в пародонте. Наиболее выражена подвижность зубов при вертикальной форме резорбции альвеолярного отростка и обострившемся течении воспаления, устранение которого обычно сопровождается значительным снижением подвижности, стабилизацией зубов. Подвижность характеризуется направлением и степенью отклонения зуба от нормального положения (рис. 83, 84) и определяется пальпаторно, с помощью пинцета или специальных аппаратов.
Выделяют 3 степени подвижности зубов: I — зуб отклоняется в вестибуляр- но-оральном (лабиально-лингвальном) направлении в пределах ширины
68 |
69 |

Б |
В |
Д |
Рис.82. Клиновидные дефекты:
А — общий вид; Б — вид спереди; В — вид сбоку; Г — дефект II степени; Д — дефект III степени
режущего края (1—2 мм); II — кроме указанной при I степени подвижности, зуб подвижен в мезиодистальном направлении; III — кроме указанных перемещений, зуб визуально подвижен в вертикальном направлении (рис. 85).
Травматическая окклюзия наблюдается, если один зуб или группа зубов при смыкании испытывают травмирующую нагрузку. Развитие травматической окклюзии — постоянный симптом генерализованного пародонтита и пародонтоза. Она возникает вследствие нарушения связочного аппарата зубов и их смещения. Степень выраженности травматической окклюзии тесно связана с тяжестью заболевания и определяется на окклюзограмме. Окклюзограмма — получение отпечатков зубных рядов на пластическом материале при
Рис. 83. Пальпаторное определение |
Рис. 84. Определение подвижности |
подвижности зуба |
зуба при помощи пинцета |
привычном для данного индивида смыкании зубов (центральная окклюзия). Можно использовать восковые пластинки, полоски фольги, копировальной бумаги (рис. 86). Соотношение зубных рядов и окклюзионной плоскости удобно определять специальным регистрационным вкладышем (А.И.Пушенко, 1972) из сложенной пополам копировальной бумаги красящей поверхностью внутрь, и миллиметровой бумаги с калькой, помещенными между двумя половинками копировальной бумаги (рис. 87). Наложив регистрационный вкладыш на зубной ряд, больному предлагают спокойно закрыть рот и сильно сжать челюсти. После накусывания получают отпечатки зубов обеих челюстей на миллиметровой бумаге.
Местные травматические факторы. Выявление травматических факторов — одна из центральных задач в клинической оценке состояния пародонта. Микробная зубная бляшка, зубной камень, неправильно наложенные пломбы и изготовленные ортопедические конструкции, кариозные полости, расположенные на контактных поверхностях и в пришеечной области, отсутствие контактного пункта, патологический прикус и аномалии отдельно стоящих зубов и другие являются постоянно действующими раздражителями, вызывающими развитие дистрофически-воспалительного процесса в пародонте или усугубляющими его течение (рис. 88). В процессе обследования больного выявляют все вредные местно действующие факторы, оценивают их роль в развитии заболевания и необходимость устранения при комплексном лечении.
Одним из наиболее важных факторов развития воспалительных и дистро- фически-воспалительных заболеваний пародонта является микрофлора. В полости рта микроорганизмы скапливаются преимущественно в участках, плохо очищающихся в процессе приема пищи (ретенционные участки),
70 |
71 |
|

Рис. 87. Регистрационный вкладыш Пушенко:
1 — копировальная бумага; 2 — фиксатор; 3 — миллиметровая бумага; 4 — калька »
|
|
|
в пришеечной области, на контактных поверхностях, в пародонтальных карма- |
|
|
|
|
нах, кариозных полостях, на зубных протезах, в дефектах пломб. |
|
|
|
|
Скопление микроорганизмов, остатков пищи, составных частей ротовой |
|
|
|
|
жидкости, спущенных эпителиальных клеток, лейкоцитов образует зубной |
|
|
|
|
налет, который в дальнейшем организуется в зубную бляшку. В полости рта |
|
|
|
|
здорового человека в 1 мм3 зубного налета содержится 100—200 млн колоний |
|
I |
II |
Ill |
сапрофитов и патогенных микроорганизмов. Сапрофита при определенных |
|
условиях приобретают патогенные свойства. Основные микроорганизмы — |
||||
Рис. 85. Степень (1-111) подвижности зуба |
|
грамотрицательные кокки, спирохеты, вибрионы, актиномицеты, простей- |
||
|
|
|
шие, грибы и другие — в обычных условиях находятся в состоянии сбалансиро- |
|
|
|
|
ванного биологического равновесия. |
|
|
|
|
Зубной налет под влиянием красящих веществ, находящихся в пище, меди- |
|
|
|
|
каментов приобретает различную окраску (желтый, коричневый, зеленый). |
|
|
|
|
Иногда налет плотно соединен с эмалью или цементом. В процессе длительно- |
|
|
|
|
го нахождения на зубе налет постепенно преобразуется в зубную бляшку. Она |
|
|
|
|
плотно фиксирована на поверхности зуба, не всегда удаляется с помощью зуб- |
|
|
|
|
ной щетки, на ее поверхности легко откладываются следующие слои зубного |
|
|
|
|
налета (рис. 89, 90). |
|
|
|
|
Микробная зубная бляшка является первичным этиологическим фактором |
|
|
|
|
развития воспаления в тканях пародонта в результате воздействия продуктов |
|
|
|
|
микробного метаболизма, токсинов и ферментов зубного налета (рис. 91). Бак- |
|
|
|
|
териальные протеолитические ферменты, гиалуронидаза, коллагеназа зубной |
|
|
|
|
бляшки разрушают структурные компоненты соединительной ткани, наруша- |
|
|
|
|
ют микроциркуляцию тканей пародонта. Зубная бляшка обладает антигенны- |
|
|
|
|
ми свойствами, способствует накоплению иммунных комплексов анти- |
|
|
|
|
ген—антитело с дальнейшей фиксацией комплемента, высвобождением вазо- |
|
|
|
|
активных аминов, активацией лейкоцитов, фагоцитов, выделяющих протеазы, |
|
|
|
|
которые оказывают деструктивное действие на основные компоненты соеди- |
|
А |
|
Б |
нительной ткани. Немаловажно значение бактериальных эндотоксинов, |
|
|
проникающих через эпителиальный барьер в ткани десен, активирующих |
|||
Рис. 86. Определение травматической окклюзии с помощью; |
||||
некоторые компоненты иммунной системы и вызывающих ответные аутоим- |
||||
А — копировальной бумаги; Б — восковой пластинки |
мунные реакции, способствущие развитию воспаления. Для выявления зубных |
|||
72 |
73 |
|
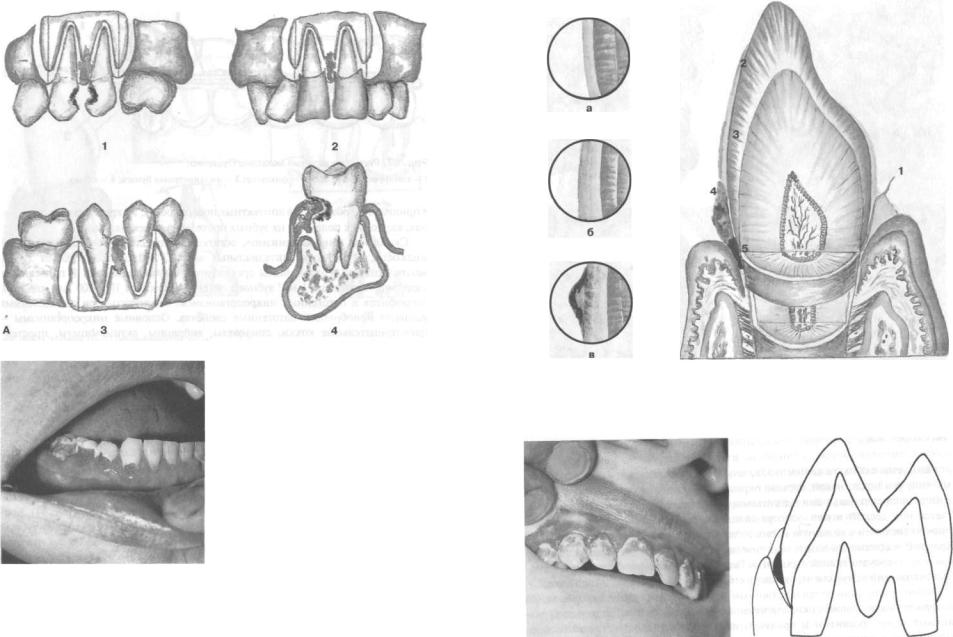
Рис. 88. Травматические факторы:
А — схематическое изображение: 1 — кариозные полости на контактных поверхностях зубов; 2 - неправильно изготовленные коронки; 3 — нарушение контактных взаимоотношений между зубами; 4 — пришеечный кариес, врастание гипертрофированногодесне- вого сосочка. Б — пришеечный кариес 65431
бляшек применяется их окрашивание красителями (рис. 92, 93).
Зубнойкамень—этотвердыеизве- стковые конгломераты. Они локализуются преимущественно в пришеечной области зубов, на поверхностях зубов, прилежащих к выводным протокам слюнных желез. Количество зубного камня зависит от индивидуальных особенностей организма, состояния минерального обмена, гигиенического ухода за полостью рта, наличия воспалительного процесса в пародонте и других условий. Клинически различают наддесневой и поддесневой зубной камень (рис. 94, 95). Они различаются механизмом образования, локализацией, твердостью и влиянием на развитие патологических процессов в пародонте. Наддесневой зубной камень
Рис. 89. Размещение зубных отложений:
1 — кутикула эмали; 2 - пелликула эмали; 3 — зубной налет; 4 - зубная бляшка; 5 — зубной камень; а, б, в — отложения в увеличенном виде
Рис. 90. Зубной налет на зубах |
Рис. 9 1 . Схема зубной бляшки |
верхней челюсти |
|
74 |
75 |
|

Рис. 92. Окраска зубного налета рас- |
Рис. 93. Окраска зубного налета рас- |
твором фуксина |
твором метиленового синего |
локализуется в области шейки зубов, легко обнаруживается при осмотре, более мягкий, чем поддесневой, хорошо окрашивается красителями, находящимися в пище, или специальными реактивами. Поддесневой зубной камень располагается под десной и при осмотре непосредственно не обнаруживается. Он прочно соединен с цементом корня зуба, окрашен в темный цвет пигментами крови. В поддесневом камне органической основой являются белки, выпотевающие из сосудов тканей пародонта. Такое происхождение и состав поддесневых отложений получили отражение в его названии — «сывороточный камень».
Зубной камень является постоянным раздражителем тканей пародонта. Он содержит ряд токсичных окислов металлов (ванадий, свинец, медь и др.), различные микроорганизмы и продукты их жизнедеятельности, токсины, ферменты протеолиза и другие вещества, способствует развитию местного гиповитаминоза С в тканях; травмирует десну, вызывает и поддерживает ее воспаление, разрушает круговую и периодонтальную связки, костную стенку
Рис. 95. Отложения на зубах нижней челюсти
альвеолы, поддерживает хроническое воспаление пародонта.
Причины возникновения зубного камня разнообразны. В некоторых случаях его образование является следствием нарушения в организме минерального обмена, обмена витамина А, которое сопровождается из-
менением сложных биохимических равновесий и выпадением солей в осадок. Отложение зубного камня объясняют также свойствами слюны (нарушение рН среды, поверхностного натяжения) и ростом микробной бляшки. Образуется камень на органической основе, пропитываемой минеральными солями. Муцин, микроорганизмы, распавшиеся лейкоциты, эпителиальные клетки, остатки пищи, мицелий грибов и др. служат матрицей для образования камня. Образованию наддесневого зубного камня способствуют плохой гигиенический уход за полостью рта, преобладание мягкой пищи в рационе, хроническое воспаление десны, застой и повышенная вязкость слюны и др.
Оценка кровоточивости десен основывается на анамнестических данных. Различают 3 степени кровоточивости: I — кровоточивость отмечается редко, преимущественно во время приема твердой пищи; II — кровоточивость наблюдается при чистке зубов; III — кровоточивость проявляется самопроизвольно.
Определениекровоточивостипоколичествугемоглобинавслюнеоснованона способности гемоглобина вступать в реакцию с бензидином в кислой среде в присутствии перекиси водорода. Реакция сопровождается образованием голубой окраски, переходящей в бурую. Используют ацетатный буфер с рН 4,6; 3% раствор перекиси водорода, приготовленный непосредственно перед
76 |
77 |
