
Захв_пародонта_Данилевський
.PDF
Рис. 15. Десна и зубодесневое соединение,х8:
I — межзубной сосочек; 2 — десневой край; 3 — десневая борозда; 4 — прикрепленная часть
Рис. 17. Десна:
1 - роговой слой эпителия; 2 - зернистый слой; 3 - шиповатый слой; 4 - базальный слой эпителия; 5 - эпителиальный сосочек; 6 - соединительнотканный сосочек; 7 - капилляр; 8 - собственная пластинка
Рис. 16. Структура пародонта (схема):
1 — роговой слой эпителия; |
2 — зернистый слой эпителия; 3 — шиповатый |
слой эпителия; |
4 - базальный слой эпителия; |
5 — собственная пластинка; 6 — надкостница; |
7 — компактная |
кость; 8 — спонгиозная кость |
|
|
18 |
19 |
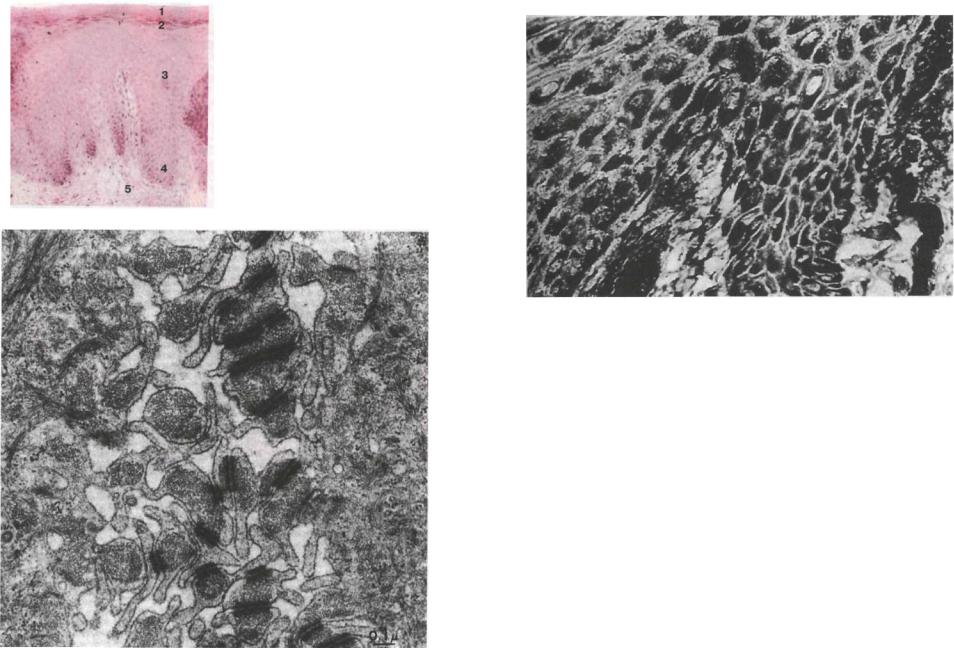
Рис. 18. Многослойный плоский ороговевающий эпителий десны, х 90:
I - роговой слой; 2 - зернистый слой; 3 - шиповатый слой; 4 - базальный слой; 5 - собственная пластинка
Рис. 19. Десна. Десмосомальные контакты, х 27 000
20
Рис. 20. Десна. Высокая активность сукцинатдегидрогеназы в клетках базального слоя, х 180
оно углубляется. Клинически десневая борозда представляет собой щель между здоровой десной и поверхностью зуба, ее основание находится на месте интактного соединения эпителия с зубом (рис. 15).
Десна подвергается постоянным механическим нагрузкам в процессе пережевывания пищи, что отражается на особенностях строения ее соединительной ткани и эпителия. Десна выстлана многослойным плоским ороговевающим эпителием, который в области десневой борозды переходит в эпителий борозды, эпителий прикрепления и утрачивает роговой слой (рис. 16, 17, 18).
Ороговевающий эпителий состоит из четырех слоев: базального, шиповатого, зернистого и рогового.
Базальный слой образован клетками кубической или призматической формы, лежащими на базальной мембране, с овальным ядром, в котором имеются одно или два ядрышка, и базофильной цитоплазмой, содержащей хорошо развитые органеллы и многочисленные промежуточные кератиновые филаменты (тонофиламенты). Клетки базального слоя активно делятся (скорость обновления этого эпителия выше, чем в других участках слизистой оболочки полости рта); они играют роль камбиальных элементов и обеспечивают соединение эпителия с подлежащей соединительной тканью.
Шиповатый слой состоит из нескольких слоев крупных клеток неправильной формы с хорошо развитыми органеллами. Клетки связаны друг с другом десмосомами в области многочисленных отростков («шипов»), которые содержат пучки тонофиламентов. Десмосомы состоят из двух симметрично расположенных
21
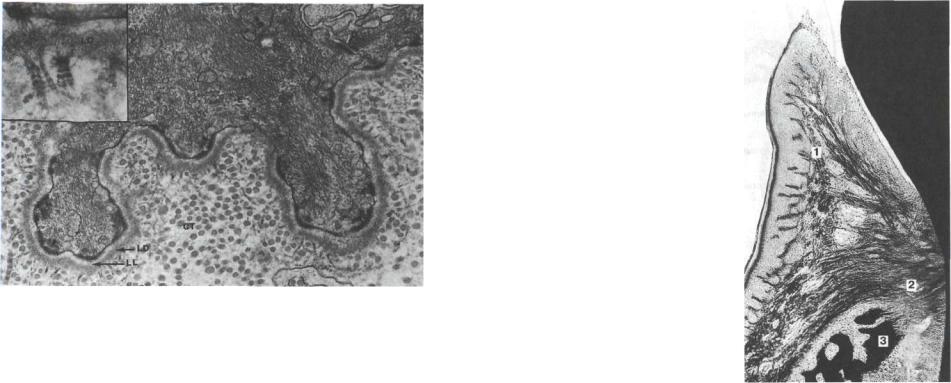
Рис. 2 1 . Базальная мембрана десны, х 110 000:
соединяет эпителиальные клетки (Е) с подлежащей соединительной тканью (СТ). Состоит из плотной (LD) и светлой (LL) мембран
половин, между которыми сохраняется межклеточное пространство; одна половина принадлежит одной клетке, другая — соседней. Каждая из половин длиной около 0,2 мкм включает в себя участок плазмолеммы и подлежащий к ней плотный гомогенный слой цитоплазмы (рис. 19). Количество содержащихся в цитоплазме митохондрий уменьшается по мере приближения к поверхности эпителия, что, по-видимому, связано с уменьшением активности обменных процессов, происходящих в клетках (рис. 20). По мере приближения к зернистому слою клетки из полигональных постепенно становятся уплощенными.
Гистохимические исследования показывают наличие в этом слое эпителия значительного количества нейтральных гликозаминогликанов (гликогена). Существует определенная зависимость между количеством гликогена и степенью ороговения. При воспалении ороговение эпителия не происходит и количество гликогена в нем резко возрастает (на прижизненном окрашивании этого гликогена основана клиническая проба Шиллера—Писарева).
Зернистый слой — тонкий, образован несколькими слоями уплощенных (веретеновидных на разрезе) клеток. Ядро — плоское, с конденсированным хроматином, в цитоплазме — многочисленные тонофиламенты, пучки которых ориентированы преимущественно параллельно слою эпителия. В цитоплазме выявляются гранулы двух типов: кератогиалиновые и пластинчатые (кератиносомы). По мере приближения к роговому слою клетки зернистого слоя претерпевают выраженные изменения: они резко уплощаются, их органеллы
и ядро исчезают, цитоплазма заполняется филаментами.
Роговой слой — наиболее поверхностный — образован плоскими роговыми клетками, которые не содержат ядра и органелл, заполнены кератиновыми филаментами.
Эпителий борозды является
промежуточным между многослойным плоским и соединительным. Эпителиальное прикрепление состоит из нескольких рядов продолговатых клеток, расположенных параллельно поверхности зуба. Клетки прикрепления обновляются быстрее остальных, что свидетельствует об их регенераторных возможностях. Эпителий, образующий стенку десневой борозды, состоит из базального и шиповатого слоев. Шиповатый слой незначительной толщины, клетки его по направлению к поверхности уплощаются, соединительные выступы не выражены.
Между эпителием и соединительной тканью собственной пластинки слизистой оболочки располагается
базальная мембрана. Она пред-
Рис. 22. Продольный разрез маргинальной десны, х 8:
ставляет собой густое сплетение ретикулярных (аргирофильных) волокон, толщиной до 200 нм (рис. 21).
Собственная пластинка десны представлена сосочковым и сетчатым слоями. Сосочковый слой образован рыхлой соединительной тканью, содержащей большое количество кровеносных сосудов и нервных волокон с многочисленными нервными окончаниями. Высокие сосочки этого слоя сглаживаются в области десневой борозды. Некоторые авторы указывают на наличие в свободной части десен лимфоцитарной инфильтрации, которую рассматривают как своеобразную защитную реакцию на постоянные местные раздражители.
Сетчатый слой представлен плотной соединительной тканью с высоким содержанием коллагеновых волокон, толстые пучки которых прочно прикрепляют десну на большем ее протяжении к надкостнице альвеолярного отростка (прикрепленная десна). В собственную пластинку десны вплетаются также пучки коллагеновых волокон, прочно связывающие десну с цементом зуба (десневые волокна периодонтальной связки). Собственная пластинка десны
22 |
23 |

зубодесневые волокна
циркулярные волокна
транссептальные волокна
зубопериостальные волокна
Рис. 23. Схема циркулярной связки зуба
содержит и эластические волокна. Железы и подслизистая основа в десне отсутствуют.
Среди пучков коллагеновых и сети ретикулярных волокон, образующих остов собственной пластинки, находятся скопления клеточных элементов, представленных фибробластами, оседлыми макрофагоцитами, плазмоцитами и тканевыми базофилами.
Десны богато иннервированы, содержат капсулированные и некапсулированные нервные окончания. Капсулированные образуют так называемые колбы Краузе и осязательные тельца (тельца Мейсснера). Кроме того, от клубочков сосочкового слоя отходят внутриэпителиальные нервные окончания. Нервно-рецепторный аппарат воспринимает боль, температурные и тактильные воздействия.
Слизистая оболочка десны выдерживает значительное жевательное давление, способствует формированию пищевого комка, через нее активно всасываются и выделяются растворы многих лекарственных веществ.
Связочный аппарат десны. Строма, составляющая основу десны, в пришеечной области (циркулярная связка зуба) содержит большое количество коллагеновых, эластических и ретикулярных волокон. Такая насыщенность связочного аппарата десны способствует ее плотному прилеганию к зубу и равномерному распределению жевательного давления (рис. 22).
Распределение соединительнотканных волокон в пародонте на разных поверхностях и уровнях корня зуба различно. С вестибулярной и язычной (нёбной) сторон выделяются зубодесневая, зубопериостальная, зубоальвеолярная и зубогребешковая группы волокон, пучки которых ориентированы в различных направлениях (рис. 23, 24).
Рис. 24. Волокна краевого пародонта:
1 - зубодесневые; 2 - зубопериостальные; 3 - зубопериостальные горизонтальные; 4 - зубогребешковые
Рис. 25. Пучки волокон краевого пародонта:
1 - альвеолярно-десневые; |
2 - циркулярно-десневые; 3 - циркулярно-интердентальные; |
|
4 |
- циркулярно-верхушечные; |
5 - зубодесневые; 6 - зубоциркулярные; 7 - зубомежзубные; |
8 |
- перекрещивающиеся интерциркулярные; 9 - межциркулярные; 10 - интерциркулярно- |
|
эпителиальные
24 |
25 |
|

Зубодесневые волокна начинаются у дна десневой борозды, идут кнаружи, веерообразно вплетаясь в десну, при этом часть волокон направляется кверху, огибая десневой желобок, часть — горизонтально, а часть — книзу, в надальвеолярную часть десны.
Зубопериостальные волокна представляют собой более мощную группу. Они начинаются ниже зубодесневых, идут косо вниз, огибая вершину альвеолярного отростка, и вплетаются в периост.
Зубоальвеолярные волокна начинаются у устья альвеолы или от цемента, идут косо вниз и прикрепляются к альвеолярному гребню.
На контактных поверхностях зуба выделяются зубодесневая, межзубная и (редко) зубоальвеолярная группы волокон. Зубодесневые волокна ориентированы от цемента под десневой бороздой к вершине межзубного сосочка, межзубные — над межальвеолярной перегородкой соединяют контактные поверхности рядом стоящих зубов. Пучки волокон при остроконечной и куполообразной межзубной перегородке имеют горизонталь-
ное направление. На поперечных срезах заметны слабые пучки круговых коллагеновых волокон.
Волокна круговой связки удерживают зуб при наклоне и вращении вокруг продольной оси. Описано до 30 различно направленных пучков соединительнотканных волокон (рис. 25, 26).
Довольно важным с клинической точки зрения анатомическим образованием является зубодесневое соединение, поскольку в этом месте десневой эпителий прикрепляется к тканям зубов и здесь начинаются первые дис- трофически-воспалительные изменения. Десневой эпителий состоит из многослойного плоского ороговевающего эпителия, эпителия борозды (щелевой эпителий) и соединительного эпителия, или эпителия прикрепления. Эпителий борозды является промежуточным между многослойным плоским и соединительным. В нем меньше клеточных слоев, отсутствуют ороговение
поверхностных эпителиальных клеток и соединительнотканные сосочки собственной пластинки. Впервые мнение об эпителиальном прикреплении десны к эмали зуба высказал B.Gottlieb (1921). L.Baume (1953) считал, что это прикрепление имеет фибриллярную природу: тонофибриллы эпителиальных клеток присоединяются к зубу. Однако большинство исследователей считают, что это соединение осуществляется за счет адгезии и клейкости эпителия.
В десневой борозде обнаруживается десневая жидкость, которая содержит десквамированные эпителиальные клетки, лейкоциты, электролиты, органические вещества, бактерии и продукты их метаболизма. Считается, что она является транссудатом и, определяя свойства десневой жидкости, можно судить о состоянии и свойствах тканей пародонта.
ПЕРИОДОНТ
Периодонт (периодонтальная связка, десмодонт) представляет собой мощную связку, заполняющую периодонтальную щель и удерживающую корень зуба в костной альвеоле. Ширина периодонтальной щели неодинакова как в области различных групп зубов, так и на протяжении корня отдельного зуба и зависит от многих факторов: возраста, функциональной нагрузки и пр. (рис. 27). Она минимальна у непрорезавшегося зуба — 0,006—0,1 мм, после прорезывания достигает в среднем 0,12—0,18 мм. Периодонтальная щель наиболее узкая в области средней трети корня и расширяется как в сторону пришеечной области, так и по направлению к верхушке. Она всегда шире с медиальной стороны зуба, чем с дистальной, что объясняется тенденцией зубов перемещаться в медиальном направлении.
Связочный аппарат зуба выполняет опорно-удерживающую, амортизирующую, проприоцептивную, трофическую, защитную и репаративную функции. Периодонт состоит из плотной волокнистой оформленной (связки) и рыхлой волокнистой неоформленной соединительной ткани, которая заполняет пространства между связками. Он окружает корни зуба, располагается между цементом и альвеолярной костью на всем протяжении периодонтальной щели. Топографически различают маргинальный периодонт (на границе с десной) и собственно периодонт (в области корня зуба).
Ход и направление волокон периодонта определяются функциональной нагрузкой зуба. Обычно выделяют волокна альвеолярного гребня, горизонтальные волокна, косые волокна, апикальные и межкорневые волокна (рис. 28). Эти волокна состоят из коллагена и образуют толстые ориентированные пучки, между которыми имеются более тонкие ветвящиеся пучки, формирующие трехмерную сеть (рис. 29). Коллагеновые волокна неэластичны, но в периодонте у них слегка волнообразный ход, отчего их пучки способны удлиняться при натяжении. Пучки волокон одним концом внедряются в цемент, другим — в кость альвеолярного отростка, их терминальные
26 |
27 |
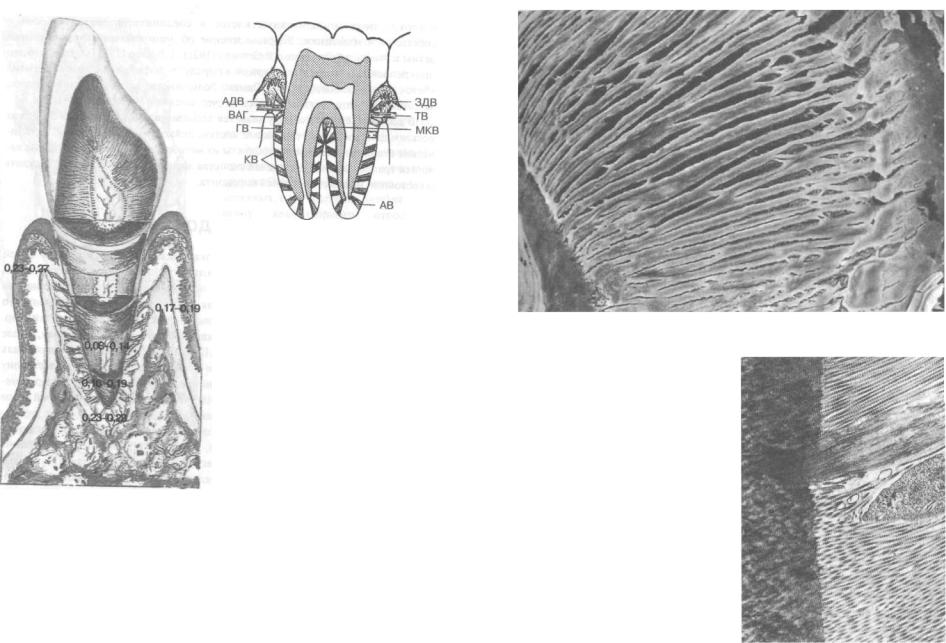
Рис. 28. Основные группы волокон периодонта:
ВАГ — волокна альвеолярного гребня; ГВгоризонтальные волокна; KB — косые волокна; АВ — апикальные волокна; МКВ — межкорневые волокна; ТВ - транссептальные волокна; ЗДВ — зубодесневые волокна; АДВ - альвеолярно-десневые волокна (по В.Л.Быкову, 1996)
Рис. 27. Ширина периодонтальной щели (в миллиметрах)
окончания в этих тканях называются прободающими шарпеевскими волокнами. Между волокнами располагаются прослойки рыхлой соединительной ткани с клеточными элементами, кровеносными и лимфатическими сосудами, нервными рецепторами. Помимо коллагеновых волокон в периодонте имеется сеть окситалановых волокон. [
Окситалановые (незрелые эластические) волокна образуют пучки диаметром 0,5—1 мкм и длиной до нескольких миллиметров (рис. 30). Они идут параллельно корню, располагаясь вблизи него или в центральной части периодонтального пространства. Проходя в вертикальном направлении, они образуют вокруг корня трехмерную сеть, пронизывающую пучки коллагеновых волокон под прямым углом. Эти волокна наиболее многочисленны в области шейки зуба. Зрелые эластические волокна в периодонте человека 28
Рис. 29. Волокна периодонта. х 18 000
практически отсутствуют, в небольшом количестве встречаются ретикулярные волокна.
| Наряду с волокнами периодонт содержит и большое количество основного вещества, которое занимает до 65% объема межклеточного вещества. Основное вещество периодонта сходно с таковым в большинстве других соединительных тканей и содержит гликозаминогликаны, гликопротеиды и до 70% воды. |Оно представляет собой очень вязкий гель, благодаря чему способно выполнять существенную роль в амортизации нагрузок, действующих на зуб.
Клетки периодонта локализуются преимущественно в прослойках рыхлой соединительной ткани, расположенной между пучками соединительнотканных волокон (рис. 31). Больше
Рис. 30. Окситалановые волокна периодонта. х 300
29

AA
Рис. 32. Кровоснабжение периодонта:
AA — альвеолярная артерия; ЗА — зубная артерия; СПА - супрапериостальная артерия; МА - межзубная артерия; Д - десна (по В.Л.Быкову, 1996)
Рис. 3 1 . Расположение основных групп клеток в периодонте:
1 — в области эпителиального прикрепления; 2 — по ходу волокон периодонта; 3 — в приверхушечной области
всего их вблизи алйвеолы и в области верхушки корня. Самую многочисленную группу клеток составляют фибробласты, за счет которых образуется основное вещество и коллагеновые волокна, затем тканевые базофилы и плазмоциты, осуществляющие защитную функцию^Вблизи кортикальной пластинки альвеолы располагаются остеобласты, у края периодонта, обращенного к корню зуба, сосредоточены цементобласты. Помимо указанных клеток в периодонте встречаются эпителиальные клетки (остатки зубообразовательного эпителия), имеющие форму дисков или параллельных тяжей. Локализуются они преимущественно вблизи цемента корня зуба и кортикальной пластинки альвеолы, а также в костномозговых пространствах межальвеолярной перегородки. Под влиянием патогенных факторов эти клетки могут быть причиной развития патологических процессов (кисты, опухоли). \s
Периодонт характеризуется интенсивным кровоснабжением, соответствующим высокой активности обновления его клеточных и неклеточных компонентов (рис. 32). Кровоснабжение осуществляется в основном верхней и нижней альвеолярными артериями. Сосуды периодонта ориентированы параллельно длинной оси корня, от них отходят капилляры, образующие сплетение
вокруг него. Вены, собирающие кровь из области периодонта, направляются к костным перегородкам, но не повторяют ход артерий. Между артериальными и венозными сосудами в периодонте имеются многочисленные анастомозы. Важное значение имеют анастомозы сосудов периодонта с пульпарными сосудами, проходящими через добавочные корневые отверстия.
Периодонт очень хорошо иннервирован как афферентными, так и эфферентными нервными волокнами. Эти волокна образуют нервное сплетение в периодонтальном пространстве, которое включает толстые пучки волокон, направляющиеся параллельно длинной оси корня, а также тонкие пучки, от которых отходят конечные веточки и отдельные волокна. Нервные окончания кустикового типа и в виде клубочков являются преимущественно механорецепторами и болевыми рецепторами.
ЦЕМЕНТ
Цемент покрывает корень зуба от границы эмали до верхушки. В области шейки зуба цемент может заходить на эмаль, доходить или не доходить до ее границы (см. рис. 34). Различают цемент первичный — бесклеточный и вторичный — клеточный (рис. 33). По химическому составу цемент сходен с костью, он состоит из органических веществ (22%), воды (32%), солей кальция, фосфора и других микроэлементов. Толщина цемента в области шейки зуба 0,015 мм, в средней части корня — 0,02—0,03 мм.
Бесклеточный (первичный) цемент располагается преимущественно в пришеечной части корня, непосредственно прилегая к дентину. Он не содержит клеточных элементов, состоит из пучков коллагеновых волокон, идущих
параллельно оси зуба, и склеивающе- |
|
го вещества. Часть волокон пронизы- |
|
вает цемент в тангенциальном и ра- |
|
диальном направлениях. |
|
Клеточный (вторичный) цемент |
|
покрывает дентин верхушечной трети |
|
корня и межкорневую поверхность |
|
многокорневых зубов. Он состоит из |
|
коллагеновых волокон, склеивающе- |
|
го вещества и расположенных в нем |
|
клеток — цементоцитов, которые ана- |
|
стомозируют между собой и с ден- |
|
тинными трубочками. |
|
Цемент входит в состав поддер- |
. _, |
живающего аппарата зуба, обеспечи- |
*** |
вая прикрепление к нему волокон пе- |
Р и с 3 3 . Клеточный (СС) и бесклеточ- |
риодонта; защищает дентин корня |
ный цемент (указан стрелкой), х 300 |
30 |
31 |
|
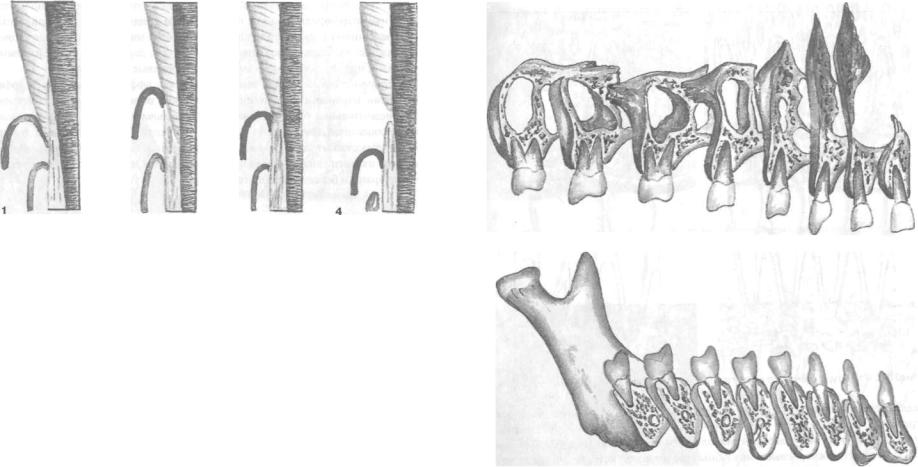
Рис. 34. Варианты взаимоотношения эмали и цемента у шейки зуба:
1 — эмаль перекрывает цемент (5% случаев); 2 - цемент перекрывает эмаль (60— 3 - контакт эмали и цемента (30%); 4 - эмаль и цемент не соприкасаются
от повреждающих воздействий; выполняет репаративные функции; откладываясь в области верхушки корня, обеспечивает сохранение общей длины зуба, компенсирующее стирание эмали.
АЛЬВЕОЛЯРНЫЙ ОТРОСТОК
Альвеолярным отростком называют часть верхней и нижней челюстей, отходящую от их тел и содержащую зубы. Резкой границы между телом челюсти и ее альвеолярным отростком не существует. Альвеолярный отросток появляется только после прорезывания зубов и почти полностью исчезает с их потерей. В альвеолярном отростке выделяют две части: собственно альвеолярную кость и поддерживающую альвеолярную кость.
Собственно альвеолярная кость (стенка альвеолы) представляет собой тонкую (0,1—0,4 мм) костную пластинку, которая окружает корень зуба и служит местом прикрепления волокон периодонта. Она состоит из пластинчатой костной ткани, в которой имеются остеоны, пронизана большим количеством прободающих (шарпеевских) волокон периодонта, содержит множество отверстий, через которые в периодонтальное пространство проникают кровеносные и лимфатические сосуды и нервы.
Поддерживающая альвеолярная кость включает: а) компактную кость, образующую наружную (щечную или губную) и внутреннюю (язычную или ротовую) стенки альвеолярного отростка, называемые также кортикальными пластинками альвеолярного отростка;
б) губчатую кость, заполняющую пространства между стенками альвеолярного отростка и собственно альвеолярной костью.
Рис. 35. Толщина стенок альвеол верхней челюсти
Рис. 36. Толщина стенок альвеол нижней челюсти
Кортикальные пластинки альвеолярного отростка продолжаются в соответствующие пластинки тела верхней и нижней челюсти. Наиболее толстые они в области нижних премоляров и моляров, особенно со щечной поверхности; в альвеолярном отростке верхней челюсти они значительно тоньше, чем нижней (рис. 35, 36). Их толщина всегда меньше с вестибулярной стороны
вобласти фронтальных зубов, в области моляров - тоньше с язычной стороны. Кортикальные пластинки образованы продольными пластинками и остеонами; в нижней челюсти окружающие пластинки из тела челюсти проникают
вкортикальные пластинки.
Губчатая кость образована анастомозирующими трабекулами, распределение которых обычно соответствует направлению сил, действующих на альвеолу при жевательных движениях (рис. 37). Кость нижней челюсти имеет
32 |
33 |
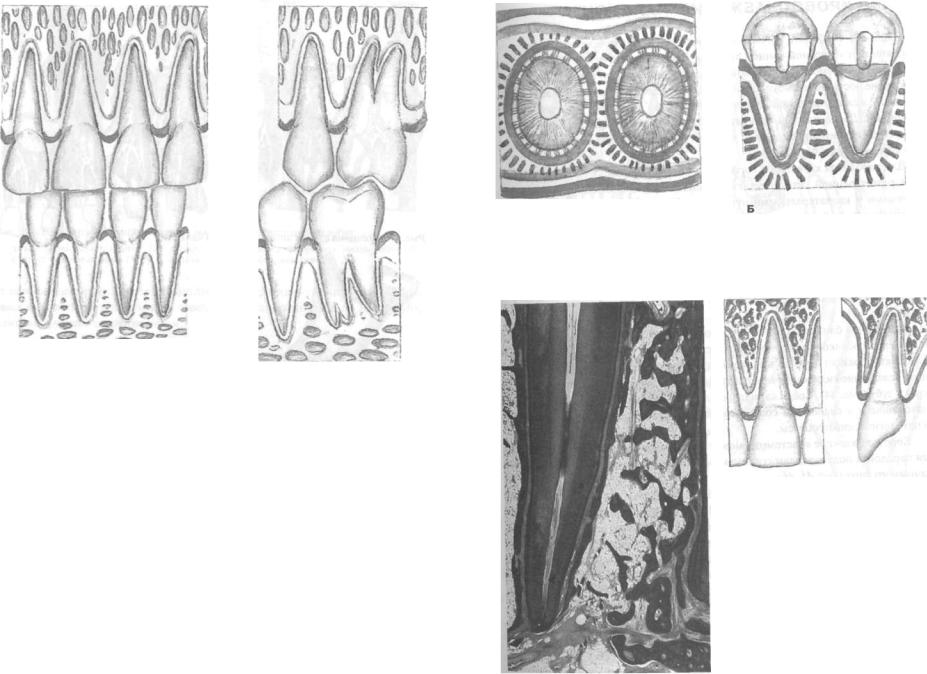
Рис. 37. Структура губчатого вещества альвеол передних (А) и боковых (Б) зубов
мелкоячеистое строение с преимущественно горизонтальным направлением трабекул. В кости верхней челюсти губчатого вещества больше, ячейки крупнопетлистые, костные трабекулы расположены вертикально (рис. 38). Губчатая кость образует межкорневые и межзубные перегородки, которые содержат вертикальные питающие каналы, несущие нервы, кровеносные и лимфатические сосуды. Между костными трабекулами располагаются костномозговые пространства, заполненные у детей красным костным мозгом, а у взрослых — желтым костным мозгом (рис. 39). В целом кость альвеолярных отростков содержит 30—40% органических веществ (преимущественно коллаген) и 60—70% минеральных солей и воды.
Корни зубов фиксируются в специальных углублениях челюстей — альвеолах. В альвеолах выделяют 5 стенок: вестибулярную, язычную (нёбную), медиальную, дистальную и дно. Наружная и внутренняя стенки альвеол состоят из двух слоев компактного вещества, которые у различных групп зубов сливаются на разных уровнях. Линейный размер альвеолы несколько короче длины соответствующего зуба, в связи с чем край альвеолы не достигает уровня эмалево-цементного соединения, а верхушка корня благодаря периодонту ко дну альвеолы прилежит неплотно (рис. 40).
Рис. 38. Направление трабекул губчатой кости альвеолярной части на поперечном
(А) и продольном (Б) срезах
Рис. 40. Соотношение десны, вершины межальвеолярной перегородки и коронки зуба:
А - центральный резец; Б - клык (вид сбоку)
Рис. 39. Альвеолярная кость, х 8 (по I.GIickman, 1990)
34 |
35 |
|
КРОВОСНАБЖЕНИЕПАРОДОНТА
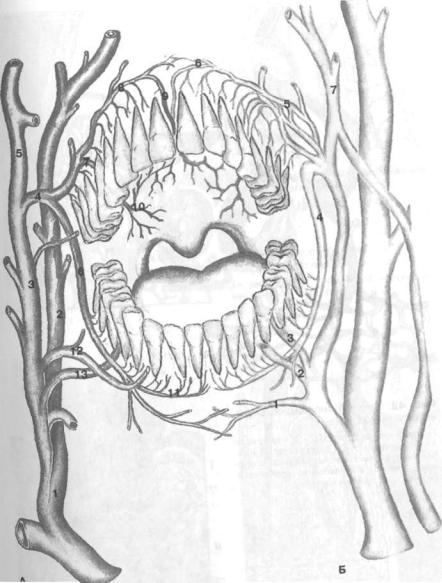
Пародонт снабжают кровью ветви верхне- и нижнечелюстной артерий, отходящих от наружной сонной артерии. Десна верхней челюсти снабжается кровью из анастомозов, образованных сосудами наружной артериальной дуги верхней челюсти. К вестибулярной поверхности десны кровь притекает от анастомозов между наружной артериальной дугой, щечной и верхней губной артериями. Десна нижней челюсти снабжается кровью артериальных ветвей внутренней альвеолярной дуги, с язычной поверхности она снабжается язычной артерией (рис. 41, 42).
Для лародонта характерно богатство и своеобразие васкуляризации благодаря разветвленной сети сосудистых анастомозов с микроциркуляторными системами и коллатеральными путями с окружающими тканями. Различают 3 зоны сосудистой сети пародонта: десневую, альвеолярную и верхушечную (рис. 43).
В десне преобладают капилляры, прекапилляры и мелкие артерии в виде петель и клубочков. Каждый десневой сосочек имеет 4—5 параллельно идущих артериол, которые в области его основания образуют сплетение. Осевой капилляр сосочка десны, длина которого достигает 1,5 мм, развит лучше, чем остальные.
Капилляры близко подходят к поверхности десны. В области шейки зуба и десневых сосочков многочисленные петле- и подковообразные капиллярные клубочки образуют хорошо выраженную сосудистую манжетку, способствующую вследствие гидростатического давления плотному прилеганию десневого края к зубу (рис. 44). Среди капилляров десны имеются нефункционирующие, находящиеся в спавшемся состоянии, в связи с чем они редко вовлекаются в патологические процессы.
Хорошо развитые анастомозы между артериальными и венозными сосудами пародонта подтверждают современный взгляд об отсутствии в них артерий концевого типа (рис. 45, 46).
Связочный аппарат пародонта снабжается кровью из двух источников: альвеолярных артерий и зубных ветвей. На вершине межальвеолярной перегородки сосуды проникают через надкостницу в десну. Зубная ветвь перед входом
вверхушечное отверстие корня дает ответвление к пародонту.
Всвязочный аппарат кровеносные сосуды проникают, перфорируя кортикальную пластинку альвеолы. В альвеоле они располагаются преимущественно в прослойках рыхлой соединительной ткани. Окончания сосудов имеют форму петель и клубочков. В определенной степени сосуды представляют собой амортизирующую систему, равномерно распределяющую гидравлическое давление корня.
Альвеолярная кость кровоснабжается от периостальных сосудов, анастомозирующих с внутрикостными системами (рис. 47).
Рис. 4 1 . Кровоснабжение челюстно-лицевой области: |
|
^ ч е л ю с т и а я - |
||
А - артерии: 1 - общая сонная: 2 - - ^ " |
^ д |
н и е "Т р " л ю с |
Т н ы е ; 8 - передние |
|
5 - поверхностная в и с о ч н а я ^ ^ - - - ^ ^ Г ь ш о г о и малого н'бных отверстий: II - конеч- |
||||
верхнечелюстные; 9 - резцового канала, 1" |
"" |
п _Я З Ы чная |
|
|
ные ветви нижнечелюстной артерии; 12 - лицевая, •>' |
нижнечелюстная; 5 - крыло- |
|||
Б - вены: I - верхняя щитовидная; 2 - лицевая; 3 - язычная 4 |
ниж„ |
|
||
видное венозное сплетение; 6 - передние верхнечелюстные, 7 |
|
37 |
||
|
|
|
|
|
36
